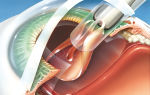
Искусственная роговица вернет зрение
Заболевания роговицы часто приводят к слепоте. Стандартное лечение включает в себя имплантацию роговичного трансплантата, хотя далеко не во всех случаях это возможно и, к тому же, связано с трудностями в получении донорской роговицы. Искусственная роговица лишена этого недостатка и в будущем поможет спасти зрение многим больным.
Тысячи людей потеряли зрение из-за повреждений роговицы в результате травмы, отсутствия лимбальных стволовых клеток или других заболеваний. Пересадка донорской роговицы – это предпочтительная терапия для большинства таких пациентов.
Однако дефицитный донорский материал не приживается у определенной категории пациентов, что делает необходимым применение других методов восстановления зрения. Только в Германии около 7000 пациентов ждут своей очереди на лечение.
В тесном сотрудничестве с Аахенским центром трансфера технологий (Aachen Centre of Technology Transfer) доктор Шторсберг и его группа из Фраунгоферского института исследования прикладных полимеров (Fraunhofer Institute for Applied Polymer research, ИАП) в Потсдаме пытаются исправить эту ситуацию, разрабатывая искусственную роговицу. Научные организации, работающие над проектом «ART CORNEA» – это Университет Мартина Лютера в г. Халле-Виттенберг, компания ACTO e. V. и офтальмологическая клиника Кёльн-Мерхайм.
«Мы находимся в процессе создания двух различных типов искусственной роговицы. Один из них может быть использован как альтернатива донорской роговице в тех случаях, когда глаз пациента её отторгает, – не говоря уже о дефиците донорского материала», – сообщил руководитель проекта доктор Йоахим Шторсберг.
У этого ученого имеется достаточный опыт в разработке и тестировании биоматериалов нового поколения. С 2005 по 2009 год он сотрудничал с междисциплинарными группами и частными компаниями с целью создать искусственную роговицу для тех пациентов с помутнением роговицы – т.е., в ситуации, которую очень трудно лечить.
У таких пациентов не приживается донорская роговица из-за того, что они страдают другими заболеваниями, или из-за предыдущих неудачных попыток трансплантации. Доктору Шторсбергу была присуждена премия Иосифа фон Фраунгофера в 2010 г. за это достижение.
«Большое количество пациентов с разными расстройствами смогут извлечь пользу из нашего нового имплантата, который мы назвали ArtCornea®. Мы уже зарегистрировали ArtCornea® как торговую марку», – сообщил Шторсберг.
Тяжелобольные пациенты обретают зрение
ArtCornea® сделана на основе полимера с сильными гидрофильными свойствами. Доктор Шторсберг и его группа добавили новый слой на поверхность, чтобы обеспечить ее закрепление в ткани пациента и работоспособность оптики.
Гаптический край был химически модифицирован для того, чтобы стимулировать рост клеток внутри. Эти клетки пересаживаются на окружающую их ткань, что необходимо для закрепления всего устройства на ткани глаза пациента.
Исследователи стремятся расширить оптическую зону имплантата с целью улучшить светопропускание сверх значений, достигнутых на данный момент, что является трудной задачей. «После имплантации ArtCornea® практически незаметна, за исключением, пожалуй, нескольких швов.
Её легко имплантировать и она не вызывает негативного иммунного ответа», – подчеркнул Шторсберг достоинства нового изобретения.
Специалистам также удалось создать химически и биологически инертную основу для создания другой искусственной роговицы, ACTO-TexKpro. ACTO-TexKpro особенно подходит для предварительного лечения, например, в случае, если роговица разрушилась вследствие хронического воспаления, несчастного случая, разъедания или ожога.
Было проведено лабораторное исследование in vivo на нескольких кроликах. После шести месяцев лечения имплантированные протезы, не вызвав раздражений, прижились у кроликов, прочно закрепившись внутри глаза.
Результаты послеоперационных тестов указывают на то, что животные хорошо переносят искусственную роговицу. Будут проведены последующие клинические испытания в офтальмологической клинике Кёльна-Мерхайма.
Вероятнее всего, положительные результаты тестов, проведенных на данный момент, будут подтверждены, и партнеры очень высоко оценивают шансы на успех.
Их оптимизм вполне оправдан: в 2009 году нескольким тяжелобольным пациентам пересадили специально разработанные для них имплантаты-кератопротезы из-за того, что у них отторгались имплантаты из роговицы человека. У этих пациентов не наблюдалось никаких осложнений, и их искусственная роговица служит им до сих пор.
Источник: Общество им. Фраунгофера Материал подготовлен: Theochem
Биосинтетическая роговая оболочка не только полностью заменяет настоящую, но и при этом она приживается в организме лучше, чем донорская.
Созданная в результате сотрудничества ученых из Швеции и Канады искусственная роговица успешно прошла первую фазу испытаний.
Доктор Мэй Гриффит из шведского Университета Линчепинга и Исследовательского института при Больнице Университета Оттавы и ее коллеги использовали созданный в лабораторных условиях коллаген, которому придали форму роговой оболочки.
После серии тестов вместе с профессором Пером Фагерхольмом из Университета Линчепинга они начали испытывать ее у 10 шведских пациентов, страдающих кератоконусом или центральным рубцеванием роговицы.
Каждому из них была сделана операция по удалению поврежденной ткани и имплантации роговицы из синтетического структурированного рекомбинантного человеческого коллагена.
Роговая оболочка представляет собой тонкий прозрачный клеточный и коллагеновый слой. Благодаря своей прозрачности она выполняет функцию «окна» в глазном яблоке: пропускает свет и помогает фокусироваться. Наиболее частой причиной слепоты во всем мире являются заболевания, ведущие к помутнению роговицы.
Клинические наблюдения шли два года. За это время исследователи убедились, что собственные клетки и нервы пациентов вросли в имплантаты, а роговицы приобрели чувствительность к прикосновениям и способность производить слезы для кислородного питания глаз.
Отторжения биосинтетических роговых оболочек не произошло в отличие от традиционно применяемых донорских тканей, а значит, не было необходимости принимать лекарства, подавляющие иммунитет.
У 6 из 10 участников восстановилось зрение, а когда им подобрали подходящие контактные линзы, они стали видеть, как если бы им была сделана пересадка человеческой роговицы от донора.
Кератоконус – дегенеративное невоспалительное заболевание глаза, при котором роговица истончается и принимает коническую форму. Кератоконус может привести к серьезному ухудшению зрения. Чаще всего пациенты предъявляют жалобы на светобоязнь, двоение, размазывание изображения.
На основании этих оптимистичных результатов ученые уже начали разработку новых имплантатов с применением усовершенствованных биоматериалов, поделился д-р Фагерхольм.
Возможно, скоро биосинтетическая роговая оболочка начнет помогать миллионам пациентов и восстанавливать зрение при других заболеваниях глаз, когда единственным выходом является трансплантация, откладываемая из-за ожидания подходящего донора.
Подробности сообщает журнал «Наука Трансляционная медицина» ( Science Translational Medicine ).
Последние статьи
Роговица глаза – это та часть глаза, в которой происходит преломление света, после чего измененные лучи попадают к зрительным анализаторам. Именно от того, насколько чистой и здоровой будет роговица глаза, во многом зависит качество зрения человека.
Здоровье роговицы зависит от генетики, а еще от того, насколько человек будет поддерживать правильный образ жизни и бережно относиться к своим глазам.
Но если человек все же досталась генетическая предрасположенность к заболеваниям глаз, при неправильных жизненных условиях могут возникнуть некоторые офтальмологические болезни, приводящие к необратимым изменениям в роговице, что в последствии может даже вызвать слепоту.
Здесь, к сожалению, не поможет ни одна коррекция зрения и единственным выходом будет искусственная роговица глаза, которая заменит человеку его собственную.
Кому показана трансплантация искусственной роговицы
В донорских роговицах на сегодняшний день нуждаются от 8 до 10 миллионов человек во всем мире. Трансплантация роговицы может быть показана по следующим причинам:
— тяжелые травмы роговицы;
— химические и термические ожоги роговицы ;
— поражение роговицы при вирусных и бактериальных инфекциях;
— осложнения после операционного вмешательства на глаза;
— эпителиально-эндотелиальная дистрофия роговицы;
Донорские роговицы
Изначально врачи использовали при пересадке донорские роговицы. Такая операция может производиться в течение нескольких часов после смерти донора.
Если затянуть с процессом снятия роговицы, она может стать непригодной для трансплантации, поскольку со временем на ней возникают изменения.
Но такие операции, к сожалению, не всегда бывают удачными, так как из-за иммунной несовместимости у пациента может произойти отторжение донорской роговицы. Такие методы трансплантологии используются в немногих странах, преимущественно в США и Сингапуре, шанс на успех составляет 85-90%.
Искусственные роговицы
В конце 70-х годов канадские, американские и шведские ученые начали разработки по созданию искусственной роговицы глаза, и только через тридцать лет кропотливой работы ученым удалось создать очень близкие по свойствам к естественным полимерные аналоги роговицы.
Первые клинические испытания новой искусственной роговицы глаза были проведены в Швеции. Для десяти пациентов разработали искусственные роговицы из коллагена, а затем успешно имплантированы желающим. После операции пациенты наблюдались у офтальмологов в течение двух лет. Результаты клинических испытаний были благополучными.
По утверждению шведского ученого Мэя Гриффитса имплантированная коллагеновая роговица со временем обрастает собственными клетками и нервными окончаниями глаза пациента, поэтому процесс восстановления зрения протекает естественным путем.
Таким образом ученым удалось вернуть зрение всем десяти пациентам без ущерба их здоровью, поскольку отторжения искусственной роговицы не происходило.
Искусственная роговица глаза (кератопротез), в отличие от донорской роговицы, не содержит опасных вирусов и бактерий. Существует совсем не высокий риск инфицирования во время самой трансплантации, который устраняется приемом на послеоперационном этапе антибиотиков.
Для распространения подобных операций по всему миру проведено недостаточно клинических испытаний, тем не менее, ученые надеются, что в скором времени кератопротезы помогут вернуть зрение миллионам людей в мире.
С этим материалом так же читают:
Расслоение сетчатки
Коррекция косоглазия
Как сохранить зрение
Глазной ячмень
Катаракта – что это?
Обнаружен в глазах хламидиоз? Лечение необходимо срочно!
Гигиена органов слуха: основные правила
Глаукома: общие понятия, причины, симптомы
Правила носки корректирующих линз
Причины астигматизма
Глазные воспаления
Бельмо на глазу
Снятие усталости глаз
Нарушение цветового зрения
Лечение бельма
Источники:
, ,
Следующие статьи
Комментариев пока нет!
Поделитесь своим мнением
Интересное:
Источник: http://zrenie100.com/razyasneniya-oftalmologa/iskusstvennaya-rogovitsa-vernet-zrenie.html
Трубчатое зрение что это такое
Зрение может ухудшаться из-за болезней глаз, которые поражают хрусталик, сетчатку, роговицу или нарушают деятельность глазных сосудов и функционирование мышц глаз. Однако, если у вас упало зрение это не всегда говорит о наличии какой-то болезни, оно может ухудшиться и по естественным причинам (в результате старения хрусталика, цилиарной мышцы и т.д.).
Обратите внимание! »Прежде, чем начнете читать статью, узнайте, о том, как Альбина Гурьева смогла победить пробемы со зрением воспользовавшись…
Так какие же болезни и другие причины провоцируют снижение качества зрения?
Миопия (близорукость)
Очень часто зрение ухудшается из-за развивающейся миопии. При близорукости проецирование изображения происходит не на сетчатке, а фокусируется перед ней, тем самым вызывая ухудшение зрения вдаль.
Близорукость может быть как врожденной, так и приобретенной.
В первом случае она может обусловливаться генетической предрасположенностью (передаваться по наследству, согласно статистике, у половины родителей, страдающих от этого недуга рождаются дети с таким же нарушением).
Врожденная миопия также может возникнуть из-за неправильной формы хрусталика — его вытянутости в условиях слабой глазодвигательной и цилиарной мышцы. Приобретенная миопия связана, как правило, с длительными нагрузками на глазной аппарат.
Существует также ряд патологий, провоцирующих развитие болезни: подвывих и склерозом хрусталика (особенно у людей пожилого возраста), спазмы аккомодационного аппарата, увеличенная толщина роговицы, сосудистые заболевания.
Гиперметропия (дальнозоркость)
Гиперметропией называют патологию, прямо противоположную первому заболеванию. При ней нарушается качество зрения на малых расстояниях, поскольку формирование картинки происходит за пределами сетчатки глаза.
Гиперметропия бывает врожденная либо возрастная.
Возникает врожденная дальнозоркость из-за маленького размера продольной области глазного яблока и может самостоятельно пройти в процессе роста ребенка. Однако, болезнь может прогрессировать и дальше, вызывая падение зрения.
Происходит это обычно из-за чересчур маленького размера глаза или при недостатке кривизны как хрусталика, так и роговицы. Еще один класс гиперметропии — возрастной — называется пресбиопией.
В этом случае ухудшение зрения вызывается постепенной потерей аккомодационной способности глаз — возможности менять кривизну глаза в зависимости от дистанции. Пресбиопия развивается постепенно — естественный процесс запускается после 30-40 лет.
Основная причина этого явление — утрата хрусталиком необходимой гибкости. В самом начале появления аномалии ее можно скорректировать с помощью яркого освещения, но впоследствии это уже не помогает.
Астигматизм
Астигматизмом называют аметропическое нарушение зрения, вызванное изменением формы хрусталика, роговицы и глаза.
Вследствие данных изменений возникает разница качества по вертикали и по горизонтали, вызывающая понижение четкости зрения.
В здоровом глазу схождение световых лучей происходит на сетчатке, в одной точке, в то время как при астигматизме фокус собирается в двух точках, образуется картинка, похожая на отрезок, размытый эллипс либо «восьмерку».
Астигматизм, как правило, развивается с детства — в некоторых случаях он сопровождает близорукость и дальнозоркость. Кроме «размытого» видения предметов, для астигматизма характерно двоение картинки, повышение усталости глаз.
Диплопия (раздвоение картинки)
Диплопия также провоцирует ухудшение зрения и даже может привести к косоглазию. При такой аномалии рассматриваемый предмет удваивается по вертикали, по горизонтали, по диагонали, а также может вращаться относительно оригинальной картинки. Происходит это обычно из-за сбоя в слаженном функционировании глазодвигательных мышц, что нарушает концентрацию обоих глаз на одном объекте.
Диплопия бывает бинокулярной, монокулярной, временной и волевой. При этом волевая диплопия не влияет на здоровье зрения и является своеобразной гимнастикой.
Расстройство бинокулярного зрения
Стереоскопическое зрение помогает нам оценить формы, размеры и объемы объектов. К тому же оно на сорок процентов увеличивает четкость картинки, значительно расширяя видимые границы.
Оценка дистанции — одна из наиболее важных функций, присущих бинокулярному зрению.
Но если один глаз видит хуже другого больше, чем на одну диоптрию, то кора головного мозга отключает от работы слабовидящий орган в принудительном порядке во избежание развития диплопии.
Из-за этого снижается бинокулярное зрение, а со временем ослабший глаз полностью слепнет. Такое явление встречается не только при миопии и гиперметропии с разницей в глазах — похожее явление встречается и при некорректируемом астигматизме. Но наиболее часто такие нарушения встречаются при косоглазии.
Искажение зрительного поля
Полем зрения называется реальность вокруг нас, которую видит неподвижный глаз.
На примере пространственного соотношения, это можно назвать скорее 3D горой, на вершину которой приходится наиболее качественное зрение, которое ухудшается ближе к подножию (у носа) и наименее выражается в височной области.
Ограничителями видимости с анатомической позиции выступают лицевые кости черепа, в то время как оптические ограничения возложены на сетчатку.
Нормальное поле зрения правого глаза
Норма белого цвета в полях зрения такова:
снаружи — девяносто градусов; снизу — шестьдесят пять; сверху — пятьдесят градусов; внутри — пятьдесят пять градусов.
Область обозрения для каждого глаза разделена на четыре части: две вертикальных и две горизонтальных.
Изменения этих областей похожи на темное пятно — скотому, а также концентрическое сужение.
Скотома — пятно, при котором человек ничего не видит, если оно является абсолютным и частично (размыто) — если относительным (бывает и смешанного типа). Отличительная черта — абсолютная чернота и размытое периферическое виденье. Положительную скотому наблюдают как симптом, в то время как отрицательную можно обнаружить, обследуясь у специалиста.
Болезни
Атрофия зрительного нерва — явление, при котором «выпадает» центральная часть зоны видимости (очень часто связано с возрастными изменениями). Отслоение сетчатки — характерной чертой является эффект «занавеса» на периферийной области поля зрения. Также при отслоении изображение может плавать, а очертания предметов искажаться.
Часто причиной являются дистрофическое состояние оболочки сетчатки, перенесенные травмы и высокая степень близорукости. Двустороннее выпадение внешней части поля в большинстве случаев появляется при гипофизарной аденоме, провоцирующей прерывание зрительного тракта в точке пересечения.
Глаукома — для этой болезни характерно выпадение половины полей, располагающихся близко к носу. Признаками считаются эффект тумана в глазах, а также эффект радуги, когда больной смотрит на яркий свет. Аналогичное нарушение сопровождает аневризму внутренних сонных артерий.
При гематоме, опухолях и воспалении в ЦНС существует вероятность перекрестного нарушения полей зрения. Помимо этого также возможно выпадение четверти и половины — так называемая квадрантная гемианопсия.
Эффект мешающей четко видеть занавески на глазах сигнализирует об изменениях, происходящих в стекловидном теле, роговице и в хрусталике. Трубчатое зрение или концентрическое сужение обозреваемой области объясняют ПДС (пигментная дегенерация сетчатки).
В данном случае высокая острота характерна для центральной области, при том, что в периферической части оно почти отсутствует. Если развитие концентрического видения сбалансировано, то вызывает такой дефект сбой кровообращения в мозге или глаукома. Сужение происходит и при воспалениях задних отделов сетчатки — периферическом хориоретините.
Нарушения в восприятии цветов
Чаще всего сбои цветовосприятия приходятся на центральную область зрительных полей. Сбои в восприятии цветов относительно белого обычно носят временный характер и могут появиться после хирургического удаления катаракты. Случаются также перемены касательно красного, синего или желтого цвета. В этом случае у белого цвета будут появляться красные, желтые, синие оттенки.
Кроме того, имеются некоторые заболевания, для которых характерны сбои цветовосприятия:
Дальтонизм — врожденная аномалия, для которой характерно отсутствие для больного различий между красным и зеленым цветами. Наиболее часто такая аномалия встречается у лиц мужского пола.
Последствиями удаления катаракты может стать дисбаланс яркости оттенков: красные и желтые оттенки, как правило, теряют свою яркость, в то время как синие оттенки приобретают насыщенность. Покраснение, пожелтение предметов сигнализирует о дистрофии зрительных нервов и сетчатки.
Для поздних этапов молекулярной дистрофии характерна абсолютная утрата предметами цветов.
Таблицы для проверки цветовосприятия (Рабкина)
Кератит
Кроме вышеперечисленных болезней вызвать резкое ухудшение зрения способны и инфекционные роговичные болезни. Воспаление роговицы возникает вследствие осложнения запущенной формы конъюнктивита. Кроме того, вредоносные бактерии проникают в глаз в процессе проводимых на нем операций.
краснота в пораженном глазу; возникновение болевых ощущений; помутнение роговицы. боязнь света; усиленное слезоотделение.
Пятьдесят процентов кератинов приходятся на древовидный, возникающий из-за герпеса. В глазном яблоке в данной ситуации возможно появление поврежденного нервного ствола, похожего на ветку дерева.
Герпетическое роговичное поражение или хроническое повреждение, вызванное воздействием инородного тела называется ползучей роговичной язвой. Чаще всего образование таких язв происходит из-за амебного кератита, развивающегося из-за несоблюдения правил ношения контактных линз либо их ненадлежащего качества.
Кератит может быть не только язвенным, но и неязвенным. Возникнуть болезнь может от солнечного ожога, либо от сварки — такая форма называется фотокератитом.
Болезнь бывает глубокой, а может коснуться только поверхностного роговичного слоя.
Дистрофия и воспаление провоцируют помутнения роговицы, в этом случае бельмом является рубец, наличие которого иногда ограничивает видимость до уровня светоощущений. Пятна также могут спровоцировать астигматизм.
Другие причины ухудшения зрения
Помимо вышеописанных заболеваний глаз также существуют и другие сбои в организме, из-за которых мы замечаем, что резко ухудшилось зрение.
Проблемы с позвоночником, так как через спинную часть пролегают артерии, обеспечивающие необходимый приток крови к голове и глазам. При повреждении или искривлении позвоночника кровоток в спинных артериях ухудшается, отрицательно воздействую на здоровье глаз.
По этой причине многие гимнастические разминки для глаз подразумевают занятия для шейно-спинного отдела. Болезни инфекционного и венерического характера, которые угнетают и поражают ЦНС. Сосудистые болезни головного мозга, такие как внутричерепное давление. Аккомодационные спазмы иногда похожи на астенопию.
Наиболее часто от ложной близорукости страдают дети и подростки. Обусловлена болезнь утомлением ресничной мышцы, регулирующей кривизну хрусталика. Никталопия и гемералопия — снижение сумеречного зрения, вызванное недостатком витаминов групп А, РР и В. Кроме нехватки витаминов «куриную слепоту» также провоцируют нарушения в работе зрительных нервов.
Помимо временной, есть также врожденная форма заболевания. При никталопии нарушается восприятие цветов и возможность ориентации человека в пространстве. Спазмы в сосудах.
Обычно они связаны с резким повышением артериального давления и постоянным сбоем кровообращения в головном мозге, которое вызывается атеросклерозом, мозговым амилоидозом, сосудистыми аномалиями и болезнями крови. Обычным явлением считается темнота и мушки перед глазами. Иногда симптомы дополняются головокружением.
Постоянное переутомление — в этом случае глазодвигательные мышцы постоянно перенапряжены из-за, например, чтения при плохом освещении, вождения в ночное время, длительной работы за компьютером и просмотра телевизора. При усталости возникают рези в глазах, повышается слезоотделение. При постоянном переутомлении также затруднительна концентрация на мелких деталях — зрение мутнеет, возникает головная боль.
Естественные причины
Кроме вышеописанного, ухудшение зрения наступает по естественным причинам. В процессе старения организма снижается гибкость хрусталика, отвечающая за его плотность. Слабой также становится и циллиарная мышца, поддерживающая хрусталик и отвечающая за возможность фокусироваться.
Наличие данных процессов и является следствием возникновения возрастной дальнозоркости. Процесс старения глаз начинается к тридцати годам, а после сорока уже в достаточной мере воздействует на зрение и требует наблюдения у офтальмологов.
Источник: http://lechi-glaz.ru/trubchatoe-zrenie-chto-eto-takoe/
Что нужно делать, чтобы уберечь глаза от болезней и сохранить зрение?
Глаза человека постоянно подвергаются напряжению и негативным внешним воздействиям
Особенно в современных городских условиях, где люди проводят большую часть времени на сидячей работе, взаимодействуя с большими объемами визуальной информации.
Это способствует более тяжелому и быстрому проявлению дефектов органов зрения, в том числе генетических патологий и возрастной деградации глаз.
Избежать или, по крайней мере, минимизировать это негативное воздействие можно с помощью профилактических мероприятий.
Причины и факторы ухудшения зрения
Самое распространенное ухудшение зрения – это снижение его остроты при рассмотрении далеких или близких объектов. Этому соответствуют три заболевания: близорукость, дальнозоркость и астигматизм.
Также возможно возникновение черных точек и прочих инородных объектов в поле зрения – это говорит о повреждении или отслоении сетчатки.
Выделяются две разновидности ухудшения зрения: временные и постоянные (патологические). Временные ухудшения характерны для периодов негативных воздействий (переутомление, стрессы, недосып, долгая работа за компьютером) на глаза и проходят сразу же после прекращения этих воздействий.
Патологические ухудшения могут происходить из-за следующих причин:
| 1 | Неправильная вытянутая форма глаза, из-за чего лучи не фокусируются на сетчатке, а сходятся перед ней (миопия) |
| 2 | Атрофия мышц, управляющих хрусталиком и невозможность его настройки на рассмотрение дальних объектов (дальнозоркость) |
| 3 | Отмирание или повреждение тканей сетчатки. Приводит к макулодистрофии, характеризующейся затуманиванием зрения |
| 4 | Повреждения и отслоения стекловидного тела |
| 5 | Помутнение хрусталика (катаракта) |
К числу дополнительных факторов, провоцирующих ухудшение зрения можно отнести малоподвижный образ жизни, дефицит витаминов (в особенности витамина А), плохую экологию, долгую работу за компьютером, механические воздействия на оболочку глаз.
Далеко не все патологии поддаются полноценной профилактике, например, врожденная миопия будет себя проявлять себя в любом случае. Но даже при таких болезнях профилактика может усилить эффект основного лечения и предотвратить возникновение осложнений.
Профилактика нарушения зрения для взрослых
У взрослых людей глаза уже полностью сформированы и достаточно устойчивы к негативным воздействиям, но профилактические меры все равно необходимы.
Они выполняют две важные функции: предотвращение временных ухудшений, связанных со стрессом и перенапряжением, и максимальное отдаление во времени проявлений старческой дальнозоркости и прочих возрастных патологий.
Главной мерой профилактики является правильная организация рабочего места. Если работа проходит за компьютером, то важно правильное его расположить.
Он не должно находиться слишком высоко или низко над уровнем глаз, его яркость не должна сильно контрастировать с яркостью внешнего света, оптимальное расстояние между головой и ПК составляет не менее 30-40 см (расстояние вытянутой руки).
Важно соблюдать правильную осанку, потому что зажатие шейных нервов и сосудов будет ускорять утомление глаз. Во время работы следует делать перерывы для глазной гимнастики.
Она предполагает расслабление зрительных мышц путем чередования напряжения и расслабления, а также путем чередования напряжений в разных направлениях (вправо-влево, вверх-вниз, далеко-близко).
Глазные мышцы хорошо расслабляются с помощью надавливающих круговых движений пальцами по переносице и области века.
Перерывы в работе делаются раз в полтора-два часа. Не обязательно проводить гимнастику в каждый перерыв, в большую их часть можно просто ходить по комнате, закрывать глаза или смотреть в окно.
Необходимо применять профилактические препараты, помогающие глазам восстанавливаться после нагрузок. Сюда можно отнести иммуностимулирующие и увлажняющие капли, такие как искусственная слеза.
Если работа проходит в условиях повышенной травмоопасности, следует соблюдать технику безопасности.
Особенно она важна в обрабатывающей промышленности, где постоянно образуются мелкие частицы веществ – их попадание в глаза нередко становится причиной повреждений сетчатки и появления слепых пятен и черных точек.
Во избежание этого носятся защитные очки. Осторожность соблюдается даже в тех случаях, когда работы проводятся на безопасном расстоянии.
Правильное питание – это залог получения организмом элементов, необходимых для поддержки зрительного аппарата в надлежащем состоянии.
Фрукты и овощи, богатые витаминами Е и С, а также продукты с жирными кислотами должны стать неотъемлемой частью рациона. Организму важно получать и те элементы, которые тонизируют нервную и кровеносную систему.
Ими богаты морепродукты, молочные продукты, шоколад. Если нет возможности достичь такого многообразия продуктов, то потребность в витаминах покрывается таблетированными комплексами.
Контрастные водные процедуры повышают тонус всего организма, в том числе и глазных мышц. Умывания холодной водой в перерывах между работой позволяют снять напряжение с глаз и повысить их выносливость.
После 40 лет необходимо проходить ежегодные осмотры окулиста для раннего выявления старческой дальнозоркости и принятия своевременных мер по предотвращению ее дальнейшего развития.
Профилактика нарушения зрения для детей
До 14 лет глазное яблоко находится в стадии активного формирования. В это время оно особенно уязвимо – даже при отсутствии врожденных патологий.
Негативные внешние факторы могут внести свои коррективы в развитие органа зрения и нарушить его работу на всю последующую жизнь. Поэтому следует оградить ребенка от занятий, способных нанести вред глазам.
Для этого регламентируется время, проводимое за компьютером и телевизором. Оно не должно составлять более 2-3 часов в день.
Приучите ребенка правильно организовывать рабочее место, подбирать оптимальное освещение и расстояние, держать прямую осанку. Для постановки осанки следует уделять время спортивным занятиям.
Не давайте детям (особенно до 7-8 лет) читать слишком маленький шрифт – на компьютерах возможно увеличить размер букв и иконок через настройки.
Научите ребенка делать гимнастику для глаз в перерывах между уроками в школе. Большой комплекс упражнений едва ли вызовет у него интерес, поэтому сделайте упор на два-три самых эффективных движения.
Например, на концентрации взгляда на ближних и дальних объектах, а также на вращении глаз по кругу.
Выполнение домашнего задания должно проходить под светом настольной лампы при сохранении потолочного освещения.
Если вы замечаете, что ребенок прищуривается при чтении и подносит книгу ближе к глазам, то это верный признак того, что необходимо нанести визит к офтальмологу.
Такие симптомы необязательно говорят о серьезных нарушениях зрения, но они предупреждают о возможности их возникновения в будущем.
Осмотры у офтальмолога проводятся и при отсутствии негативной симптоматики: в возрасте до трех лет врача следует посещать раз в полгода, в возрасте 3-14 лет необходимы ежегодные осмотры.
Профилактические препараты стоит применять детям только после консультации с врачом – значительная их часть имеет возрастные противопоказания. Не забывайте об обеспечении растущего организма всеми требуемыми витаминами.
Итоги
Профилактика ухудшения зрения важна для людей всех возрастов: детям она необходима для предотвращения развития патологий при формировании глазного яблока, а взрослым она нужна для минимизации негативных возрастных изменений.
Чтобы не ухудшалось зрение от работы или учебы, важно оптимально обустраивать рабочее место, правильно устанавливать освещение и расстояние до глаз.
Во избежание переутомления регулярно проводится зрительная гимнастика. Для полноценной работы органов зрения нужно обеспечивать организм витаминами (А, Е) и минералами.
Видео
А вы это знали?
Источник: http://MoeZrenie.com/poleznoe/chto-nuzhno-delat-chtoby-uberech-glaza-ot-boleznej-i-sokhranit-zrenie.html
Гемералопия
Гемералопия (куриная слепота) – офтальмопатология, характеризующаяся нарушением зрительной адаптации к условиям пониженной освещенности (сумеркам, темноте, искусственному затемнению).
При гемералопии ухудшается видение предметов в темное время суток, нарушается пространственная ориентация в сумерках и процесс световой адаптации, сужаются поля зрения, возникают проблемы с цветовосприятием.
Обследование пациентов с гемералопией включает визометрию, ахроматическую и цветовую периметрию, офтальмоскопию, биомикроскопию с линзой Гольдмана, адаптометрию, электроретинографию, оптическую когерентную томографию и др. Врожденная гемералопия неизлечима; при симптоматической форме проводится витаминотерапия, лечение первичной патологии сетчатки и зрительного нерва.
Гемералопия (куриная или ночная слепота) характеризуется резким ухудшением зрения в темноте, сумерках, при смене освещения. Народное название гемералопии – «куриная слепота» произошло от схожести симптомов заболевания с особенностью зрения куриц, которые также плохо ориентируются в сумерках и темноте.
Сетчатка глаза содержит палочковидные («палочки») и колбочковидные («колбочки») светочувствительные клетки, которые образуют рецепторный аппарат глаза.
Благодаря «палочкам» обеспечивается черно-белое ночное и сумеречное видение, с помощью «колбочек» – восприятие цветовой палитры днем. В среднем в сетчатке содержится около 110–125 млн. палочковидных и 6–7 млн.
колбочковидных клеток (их нормальное соотношение составляет 18:1).
В палочковидных клетках сетчатки присутствует зрительный пигмент родопсин, обеспечивающий темновую адаптацию зрения. На свету родопсин распадается, а в темноте, при участии витамина А, восстанавливается.
Синтез родопсина сопровождается выделением энергии, которая, преобразуясь в электрические импульсы, поступает по зрительному нерву в головной мозг. С помощью данного механизма обеспечивается нормальная деятельность палочковидных клеток и ночное зрение.
При нарушении соотношения «палочек» и «колбочек» и недостатке родопсина развивается гемералопия – при слабом освещении острота зрения снижается, а при дневном ярком свете остается нормальной.
В офтальмологии выделяют три вида гемералопии: врожденную, симптоматическую и эссенциальную.
Причины гемералопии
Врожденная гемералопия обусловлена генетическими факторами и носит наследственно-семейный характер. Врожденная куриная слепота встречается при синдроме Ашера, наследственном пигментном ретините и другой наследуемой патологии.
Симптоматическая форма гемералопии развивается на фоне других заболеваний глаз: глаукомы, близорукости высоких степеней, ретинопатии, отслойки сетчатки, катаракты, хориоретинитов, атрофии зрительного нерва, сидероза, лучевых ожогов глаз (фотоофтальмии) и др.
Эссенциальная или функциональная гемералопия развивается при резком дефиците или отсутствии в организме витаминов А, В2, РР.
Состояние гипо- и авитаминоза может встречаться при заболеваниях печени, малокровии, сильном истощении, сахарном диабете, лечении антагонистами ретинола (хинином), алкоголизме, заболеваниях ЖКТ с нарушением всасывания питательных веществ (хронический гастрит, энтерит, колит и др.).
Пусковыми факторами гемералопии могут выступать перенесенные инфекции (герпес, краснуха, корь, ветряная оспа), менопауза у женщин, диеты (в т. ч. вегетарианство).
От появления гиповитаминоза до развития гемералопии может пройти около 2-х лет, так как в организме запасов витамина А хватает на год.
Независимо от формы гемералопии, ухудшение зрения в темноте связано с одним и тем же механизмом – нарушением синтеза пигмента родопсина в палочковидных клетках сетчатки.
Признаки врожденной гемералопии развиваются в раннем детстве: при этом стойкое снижение зрения не поддается излечению. Гемералопия сопровождается снижением остроты зрения в сумеречное и ночное время суток, чувством зрительного дискомфорта в полумраке.
Человек с гемералопией замечает, что не различает окружающие предметы и теряет ориентацию в пространстве при слабом освещении, при переходе из хорошо освещенного помещения в темное. При этом днем и при достаточном освещении зрение, как правило, не нарушено.
Наблюдается ощущение «песка» и сухости в глазах. Дети с гемералопией боятся темноты, в связи с чем плачут и ведут себя беспокойно в сумерках. Гемералопия сопровождается сужением полей зрения и снижением восприятия желтого и синего цветов.
При эссенциальной гемералопии на конъюнктиве появляются ксеротические бляшки Искерского-Бито – плоские сухие пятна, расположенные в пределах глазной щели.
Кроме глазных симптомов, отмечается сухость слизистых и кожных покровов, появление участков гиперкератоза на теле, шелушение и расчесы кожи, кровоточивость десен.
При значительном дефиците витамина А может отмечаться размягчение и изъязвление роговицы (кератомаляция).
Диагностика гемералопии
При ухудшении сумеречного зрения необходимо проконсультироваться у офтальмолога, который поможет выявить возможные причины гемералопии.
Обследование начинается с визометри – определения остроты зрения, которая при эссенциальной гемералопии часто бывает не изменена. Проведение ахроматической и цветовой периметрии позволяет выявить концентрическое сужение полей зрения, нарушение феномена Пуркинье.
Офтальмоскопическая картина при различных видах гемералопии имеет свои особенности. Так, при эссенциальной форме гемералопии глазное дно в норме, при других – имеет специфические изменения, характерные для заболевания, вызвавшего куриную слепоту. При врожденной гемералопии с помощью офтальмоскопии на сетчатке определяются мелкие округлые очаги дегенерации.
Для исследования темновой адаптации проводится адаптометрия. Функциональное состояние сетчатки оценивается с помощью электроретинографии и других дополнительных электрофизиологических исследований. Для выяснения причин симптоматической гемералопии показано выполнение тонографии, рефрактометрии, биомикроскопии с линзой Гольдмана, оптической когерентной томографии и т. д.
В комплексное обследование пациентов с гемералопией могут включаться консультации гастроэнтеролога, эндокринолога.
Врожденная форма гемералопии, ассоциированная с наследственной патологией, неизлечима – наблюдается устойчивое снижение сумеречного зрения. При приобретенных гемералопиях необходимо выяснение и устранение причин, приводящих к нарушению темновой адаптации.
При гемералопии, вызванной миопией, производится подбор очков или контактных линз, проводится лазерная коррекция близорукости, рефракционные операции (склеропластика, замена хрусталика и др.).
Гемералопия, обусловленная глаукомой или катарактой, также требует хирургического лечения данных заболеваний (проведения антиглаукоматозных операций, экстракции или факоэмульсификации катаракты).
При отслойке сетчатки показана лазерная коагуляция.
Эссенциальные гемералопии, в первую очередь, требуют нормализации питания: его обогащения продуктами, богатыми ретинолом и каротином (сливочным маслом, печенью трески, сыром, молоком, яичным желтком, морковью, шпинатом, томатами). Назначаются инстилляции витаминных глазных капель, прием витамина А, рибофлавина, никотиновой кислоты внутрь в возрастных дозировках.
Одновременно необходимо лечение заболеваний ЖКТ, сахарного диабета (контроль уровня глюкозы крови, инсулинотерапия).
Прогноз и профилактика
Течение симптоматической гемералопии может привести как к восстановлению темновой зрительной адаптации, так и к стойкой утрате зрительной функции – прогноз определяется тяжестью основного заболевания. Функциональная гемералопия, как правило, хорошо поддается терапии и имеет благоприятный исход – полное восстановление сумеречного зрения.
У пациентов с гемералопией нередко развивается патологическая боязнь темноты, которая может принимать характер фобии, невроза навязчивых состояний и психического расстройства.
Профилактика гемералопии требует обеспечения достаточного поступления в организм необходимых витаминов и защиты сетчатки глаза.
С этой целью рекомендуется полноценное питание, использование защитных очков на солнце и при работе в условиях вредного излучения, лечение сопутствующей патологии.
Лицам с гемералопией запрещается пользоваться лампами флюоресцентного свечения. Детям с легкой степенью миопии рекомендуется ношение очков в вечернее время.
Источник: http://www.krasotaimedicina.ru/diseases/ophthalmology/nyctalopia