Новые перспективы в лечении ВМД
Исследователи из Медицинской школы Университета Северной Каролины опубликовали новые результаты своей охоты за лучшим лечением дегенерации желтого пятна. В исследованиях на мышах класс препаратов, известных, как ингибиторы MDM2, доказал высокую эффективность своего влияния на регресс патологических кровеносных сосудов, ответственных за потерю зрения, связанную с болезнью.
«Мы считаем, что, возможно, нашли оптимизированное лечение дегенерации макулы», — сказал руководитель исследования Sai Chavala, доктор медицины, директор лаборатории восстановления сетчатки и доцент кафедры офтальмологии, клеточной биологии и физиологии в Медицинской школе университета. – Мы надеемся, что ингибиторы MDM2 уменьшат бремя лечения, как для пациентов, так и для врачей.»
Более 11 миллионов американцев имеют ту или иную форму дегенерации макулы, — наиболее распространенной причины потери центрального зрения в западном мире. Тем, у кого обнаружена болезнь, становится все труднее выполнять многие виды повседневной деятельности, такие, как вождение автомобиля, чтение и просмотр телевизора.
В настоящее время наилучшим доступным методом лечения дегенерации макулы является введение в глаз антитела, называемого анти-VEGF. Пациенты должны посещать своего врача для новой инъекции каждые 4-8 недель, что оборачивается значительными временными и финансовыми затратами.
«Мы хотели бы добиться длительного лечебного эффекта, чтобы пациентам не приходилось получать так много инъекций», – сказал Chavala. – Это уменьшило бы для них общий риск глазных инфекций, а также экономическое бремя благодаря снижению стоимости лечения.
У всех пациентов с возрастной макулярной дегенерацией заболевание начинается с «сухой» формы, которая может вызвать затуманивание зрение или появление «слепых» участков. Примерно у 20 процентов пациентов болезнь прогрессирует во «влажную» форму, при которой в глазах образуются протекающие патологические сосуды, что в итоге приводит к потере зрения.
В то время, как анти-VEGF работает путем воздействия на факторы роста, которые приводят к появлению протекающих кровеносных сосудов, ингибиторы MDM2 нацелены на сами патологические сосуды, вызывая их регресс, что может дать длительный эффект.
Chavala и его коллеги исследовали влияние ингибиторов MDM2 на культуру клеток и на мышах со смоделированной макулярной дегенерацией.
Они обнаружили, что препарат уничтожает проблемные кровеносные сосуды, образующиеся при влажной форме макулярной дегенерации, активируя белок, известный как p53. «p53 является основным регулятором, который определяет, будет ли клетка жить или умрет.
Активируя р53, мы можем запустить процесс гибели клеток в этих аномальных кровеносных сосудах», – сказал Chavala.
MDM2 ингибиторы имеют также потенциальные преимущества по сравнению с другим методом, который в настоящее время изучается в нескольких клинических испытаниях: использованием малых доз радиации для лечения влажной макулярной дегенерации.
Радиация повреждает ДНК в клетках, что приводит к росту р53 и гибели клеток. Ингибиторы MDM2 активируют p53, не вызывая повреждения ДНК.
Кроме того, ингибиторы MDM2 могут вводиться в глаза путем инъекции, которая предпочтительнее некоторых форм лучевой терапии, требующих хирургического ведения.
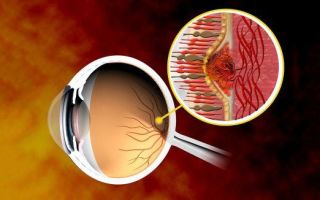
Друзы — характерные для ВМД образования в глазу
Основная причина вызывающей слепоту сухой формы ВМД связана с отложениями кальция в глазах. 19.01. 2015 г. Микроскопические сферы фосфата кальция связаны с развитием возрастной макулярной дегенерации (ВМД). одной из основных причин слепоты. ВМД поражает каждого пятого человека в возрасте старше 75 лет. В результате этого их зрение медленно ухудшает.
Причины сухой формы ВМД
Однако причины наиболее распространенной формы заболевания – сухой ВМД – остаются загадкой.
Меньшинство (10%) случаев является «мокрой» ВМД, которая вызвана поражением кровеносных сосудов и в некоторых случаях может быть излечена благодаря инъекциям в глаза.
Большинство (90%) случаев представлено «сухой» формой ВМД, причина которой остается загадкой. Для сухой формы ВМД не существует никаких достоверных методов лечения.
Способность распознавать болезнь на ранних стадиях и остановить ее прогрессирование могла бы улучшить жизнь миллионов людей. Однако при современном уровне знаний и методик это является невозможным.
В последних исследованиях было показано, что крошечные сферы минерализованного фосфата кальция играют важную роль в прогрессировании сухой формы ВМД. Это не только позволяет выяснить причину и механизм прогрессирования ВМД, но и открывает новые способы диагностики и лечения этого заболевания.
ВМД характеризуется наращиванием в основном белков и жиров в сетчатке (эти образования называют «друзы»), что может предотвратить поступление питательных веществ к светочувствительным клеткам глаза (фоторецепторам).
Фоторецепторы регулярно участвуют в клеточных процессах, создавая отходы. «Друзы» способны захватывать эти «отходы» внутри сетчатки, увеличивая накопление токсических веществ в глазу.
До сих пор никто не понимал, как формируются «друзы» и каким образом они вырастают до клинически значимого размера.
Отложения кальция – основная причина сухой формы ВМД
Новое исследование показывает, что крошечные образования кальция гидроксиапатита (обычно содержатся в костях и зубах) могут объяснить причины образования друз.
Исследователи полагают, что эти сферы привлекают к своей поверхности белки и жиры, которые накапливаются в течение многих лет, чтобы сформировать друзы.
В ходе посмертного обследования 30 глаз от доноров в возрасте от 43 до 96 лет, исследователи использовали флуоресцентные красители для выявления крошечных сфер размером всего несколько микрон (тысячные доли миллиметра) в диаметре.
Ученые обнаружили, что эти незначительные полые сферы присутствовали внутри всех глаз (с и без заболевания ВМД). Содержащие больше сфер глаза содержали больше друз. Сферы появляются задолго до образования друз и становятся видимыми при клиническом обследовании.
Флуоресцентный метод маркировки позволяет определить ранние признаки наращивания друз еще задолго до того, как они становятся видимыми при помощи существующих методов.
Красители, которые использовали ученые, должны быть совместимы с существующими приборами для диагностики.
Если бы ученым удалось разработать способ получения безопасных красителей для глаз, то они смогли бы продвинуться в диагностике ВМД на десять лет или более. Этот метод необходим для ранней диагностики сухой формы ВМД.
Некоторые из минеральных сфер, определенных в образцах глаз, были покрыты бета-амилоидом, который связан с болезнью Альцгеймера. Если бы эта техника была разработана для идентификации сфер для диагностики ВМД, то она также могла бы способствовать ранней диагностике болезни Альцгеймера.
Являются ли эти сферы причиной или симптом ВМД? До сих пор это остается неясным, но в любом случае имеет важное диагностическое значение. Поскольку друзы являются характерными признаками ВМД, то стратегии по предотвращению их накопления может остановить прогрессирование сухой формы ВМД.
Сферы на основе кальция сделаны из того же соединения, которое придает прочность зубам и костям, поэтому их выведение из организма является невозможным.
Однако, если бы удалять эти сферы, прежде чем на них отложатся жир и белок, то получилось бы предотвратить дальнейшее прогрессирование ВМД.
Это уже можно сделать в лаборатории, однако у пациентов эта процедура является гораздо более сложной.
Это исследование открывает захватывающий новый путь научных исследований потенциально новых методов диагностики и лечения сухой формы ВМД, но это только начало долгого пути. Источник: University College London
Содержание
Причины возникновения ВМД
В последние годы статистика офтальмологических заболеваний отметила рост ВМД (возрастная макулярная дегенерация ). Также она выявила генетическую природу ВМД. По ее подсчетам, всего лишь 5-5,5% людей старшего возраста страдают ВМД не зависимо от генетического сбоя.
Но не только генетические изменения влияют на степень развития ВМД, но и внешние факторы являются значимым звеном в появлении и усилении симптомов ВМД. Например, такая пагубная привычка, как курение повышает вероятность развития ВМД с 12% до 38-40%.
Исходя из этого, можно сказать, что устранение факторов риска, то есть отказ от курения. ношение солнцезащитных очков, правильное сбалансированное питание, плюс соответствующее медикаментозное лечение в значительной степени снижает возможность развития ВМД.
Что касается неэкссудативной формы ВМД, то методика ее лечения до сей поры, неоднозначна. Отечественная медицина довольно успешно справляется с лечением ВМД, путем «антидистрофической» терапии, в процессе которой они применяют периокулярные инъекции и специально ориентированные препараты.
Но данный вариант терапии не имеет подтверждения. В связи с чем и не применяется в Европе и Америке.
Для того, чтобы доказать эффективность того или иного метода необходимо:
Такие категории убедительности доказательств могут помочь врачу сориентироваться в правильности выбора терапевтических мероприятий.
Макулярная дегенерация и влияние минералов и антиоксидантов на процесс ее лечения и профилактику
Много лет лечебное и профилактическое значение антиоксидантов, а это бета-каротин, витамины С и Е, селен, марганец, минералы цинка, основывалось только на теоритической базе. Позже считалось, что прием пищевых антиоксидантов предупреждает развитие ВМД, но являются ли они средством профилактики возрастных изменений сетчатки, было не ясно.
Только в 90-ых годах 20-го века была подтверждена важность приема витаминов А, С и Е, цинка, селена и бета-каротина. Высокие дозы антиоксидантов, витаминов и минералов действительно влияют на остроту зрения и течения ВМД.
Но в последствие другое исследование показало, что большие дозы антиоксидантов и минералов имеют свои побочные эффекты.
Например, бета-каротин у курильщиков может стать пусковым механизмом для рака легких. А переизбыток бета-керотина в организме любого человека даже наоборот приводит к развитию неоваскулярной ВМД. И этот факт не зависит от вредных факторов окружающей среды и генетических особенностей.
Большое количества витамина «Е» для человека часто заканчивается сердечным приступом у лиц, страдающих сахарным диабетом. Переизбыток цинка чреват госпитализацией тех, кто страдает от недугов мочеполовой системы.
Также, эффект от принятия бета-каротина, витаминов А, С и Е, альфа- каротина, бета-криптоксантина и ликопена, на начальных стадиях ВМД не наблюдался.
Немного о каротиноидах
Каротинойдами называются природные пигменты органической происхождения, которые производят бактерии, водоросли, грибы, растения и кораллы. Именно они и придают оранжевую окраску преобладающему большинству фруктов и овощей. Из 600 существующих в природе каротиноидов 34 находятся в организме человека.
Для глаз они выполняют функцию солнечных очков (находятся в сетчатке). Но только два каротиноида занимаются органом зрения. Это зеаксантин и лютеин. Зеаксантин имеет способность образовываться из лютеина. Что касается лютеина, то он не производится человеческим организмом и должен поступать извне.
Но и для зеаксантина и для лютеина главным транспортным средством является пища, а точнее фрукты и овощи.
И тот факт, что снижение количества лютеина и зеаксантина в крови ведет к увеличению частоты развития ВМД, неоднократно подтвержден собранными клиническими данными. Результаты действительно поражают, так как процент риска в случае нехватки лютеина и зеаксантина достигает и даже переходит границы полусотни.
Последние исследования подтвердили эффективность приема 10 мг лютеина и 2 мг зеаксантина в сутки.
При этом, они создали еще один вариант профилактического препарата, который подходит для курильщиков, путем замены в нем бета-каротин на безопасные, для данной группы пациентов, каротиноиды.
Также ученые выявили безопасную профилактическую дозу цинка, снизив ее с 80 мг в сутки до 25. Именно такая доза является максимально усваиваемой организмом и не приводит к появлению побочных эффектов.
Источники:
, ,
Следующие статьи
Комментариев пока нет!
Поделитесь своим мнением
Интересное:
Источник: http://zrenie100.com/razyasneniya-oftalmologa/novye-perspektivy-v-lechenii-vmd.html
Симптомы и лечение возрастной макулярной дегенерации
Полная утрата зрения – это трагедия для человека. Возрастная макулярная дегенерация (ВМД) может стать причиной слепоты после 55 лет: своевременная диагностика, лечение и выполнение рекомендаций врача по профилактике факторов риска поможет предотвратить печальный исход болезни глаз.
Дистрофия макулярной области глаз
Типичные проявления инволютивной макулодистрофии при обследовании
Постепенно и неумолимо прогрессирующее хроническое заболевание, поражающее основную световоспринимающую структуру глаза – макулу, имеет несколько названий:
- инволютивная макулярная дистрофия сетчатки;
- возрастная макулодистрофия;
- сенильная хориоретинальная дистрофия;
- дегенерация макулы, связанная с возрастом.
Каждый из терминов отражает суть патологических изменений, основой которых является макулодистрофия с поражением следующих структур сетчатки:
- пигментная зона (клетки, обеспечивающие зрение);
- капиллярная сеть;
- стекловидная пластинка или мембрана Бруха (внутренний слой сетчатки, обеспечивающий питание и кровоснабжение светочувствительных клеток).
Наследственно обусловленные дегенеративно-дистрофические изменения в макулярной области обеих глаз медленно прогрессируют, нарушая кровоток, снижая количество светочувствительных клеток и ухудшая остроту зрения.
Причины патологии
Инволютивная макулодистрофия относится к генетически запрограммированным заболеваниям, при которых большую роль в возникновении болезни играют наследственные факторы:
- белокожие голубоглазые люди;
- генетически обусловленное снижение пигментных клеток сетчатки;
- наследственный склероз капилляров;
- макулодистрофия у кровных родственников.
Время возникновения болезни и быстрота утраты зрения зависит от наличия следующих факторов риска:
- возраст (55-70 лет);
- курение;
- атеросклеротическая болезнь;
- артериальная гипертензия;
- метаболический синдром с ожирением;
- сахарный диабет;
- неправильное питание с выраженным и постоянным недостатком витаминов и минералов;
- отсутствие защиты глаз от прямых солнечных лучей.
Сочетание факторов риска с наличием наследственно-генетической предрасположенности повышает риск развития болезни: макулодистрофия в молодом возрасте встречается крайне редко, но при стечении неблагоприятных факторов вероятность прогрессирующего ухудшения зрения после 40 лет возрастает.
Варианты дегенеративных изменений
В зависимости от патологических изменений в области желтого пятна выделяют следующие формы заболевания:
- Доминантные друзы стекловидной пластинки.
- Неэкссудативная сухая дистрофия.
- Экссудативная дегенерация.
Чаще всего возникает медленно прогрессирующая атрофия (сухая форма), при которой происходит постепенное истончение светочувствительного слоя сетчатки. Влажный вариант (экссудативная форма) встречается реже, но проявляется более яркой симптоматикой с быстрой утратой зрения.
Друзы мембраны Бруха
Доминантные друзы – это специфические узелки желтоватого цвета, возникающие в пигментном слое сетчатки. Для заболевания типичны следующие признаки:
- генетическая предрасположенность;
- бессимптомное течение;
- различный размер и форма узелков;
- цвет – от белого до желтого.
Обнаружение друз в стекловидной пластинке — это типичный маркер, указывающий на высокий риск развития дегенеративных процессов в сетчатке глаза.
Сухая дистрофия макулы
Помимо выявления типичных узелков в макулярной области, неэкссудативный вариант заболевания характеризуется следующими видами патологических изменений:
- географическая атрофия (четко очерченные зоны без пигмента);
- негеографическая атрофия (множество мелких депигментированных участков без четких границ);
- очаговая гиперпигментированная форма.
Основа атрофических изменений – различные варианты депигментации центрального хориоретинального участка, при которых возникает ухудшение световосприятия.
Экссудативный вариант болезни
При влажной форме дегенерации появляются следующие изменения:
- отек макулы;
- мелкие кровоизлияния в области сетчатки;
- отслойка клеток в световоспринимающей зоне;
- скопление воспалительной жидкости под сетчаткой.
Инволютивная дегенерация по экссудативному варианту является одной из основных причин быстропрогрессирующей утраты зрения. Важно вовремя заметить первые признаки патологии и обратиться за медицинской помощью.
Типичные симптомы
Вне зависимости от возраста и формы заболевания, возрастная макулярная дегенерация проявляется следующими основными симптомами:
- снижение остроты зрения;
- проблемы с цветовосприятием;
- визуальное искажение реальной формы и вида предметов (метаморфопсия);
- появление темных пятен в центральной области зрения (скотома).
На первых этапах развития заболевания человек может не обращать внимания на следующие проявления, снижающие комфорт жизни:
- сложности при чтении или просмотре телепередач;
- неудобство при работе на компьютере;
- периодически возникающая мутность или затуманенность перед глазами;
- необходимость более яркого освещения для решения привычных задач;
- проблемы с ориентированием в слабоосвещенном помещении.
Один из симптомов сенильной дистрофии — центральная скотома
Искаженное восприятие цвета и формы с появлением скотомы ухудшает прогноз заболевания, поэтому надо вовремя посетить офтальмолога для полного обследования и выявления причин ухудшения остроты зрения.
Диагностические исследования
Основа успешного лечения – раннее обнаружение первичных проявлений болезни. При осмотре врачом-офтальмологом можно выявить друзы и дегенеративные изменения сетчатки с помощью следующих исследований:
- стандартная оценка остроты зрения в динамике;
- офтальмоскопия;
- аппаратная оценка полей зрения (периметрия);
- флюоресцентная ангиография;
- оптическая когерентная томография макулы.
При регулярных профилактических осмотрах врач сможет вовремя выявить начальные формы патологии и выполнить все необходимые лечебно-профилактические мероприятия по предотвращению слепоты.
Принципы лечения
К основным целям терапии относятся замедление дистрофических процессов и предотвращение полной утраты зрения. В зависимости от формы патологии и выраженности симптоматики используют следующие виды лечения:
- Медикаментозное.
- Хирургическое.
Подход к выбору лечения индивидуален: офтальмолог будет учитывать все факторы заболевания и терапевтические возможности методов.
Лекарственная терапия
Любые медикаментозные средства используются для замедления дегенеративно-дистрофических изменений в сетчатке. К обязательным и эффективным лекарственным средствам относятся:
- антиоксиданты;
- сосудистые препараты;
- витамины;
- микроэлементы.
Помимо лекарств, важно строго следовать советам специалиста по питанию и изменению образа жизни: рационально подобранная диета, отказ от курения и коррекция обменно-эндокринных нарушений является хорошей профилактикой ухудшения болезни глаз.
Хирургические вмешательства
Сенильная макулярная дистрофия с выраженными изменениями в сетчатке требует применения инвазивных вмешательств, к которым относятся:
- лазеротерапия;
- хирургическое удаление скопления крови под сетчаткой и разросшихся новых сосудов.
Определение показаний и выбор метода операции проводится после комплексного обследования. Оптимальные результаты лазерных или хирургических вмешательств возможны при своевременном обнаружении патологических изменений в области макулы.
Профилактические мероприятия
Возрастная макулодистрофия генетически предопределена, поэтому для предотвращения осложненных форм заболевания необходимо выполнять следующие рекомендации:
- регулярные визиты к офтальмологу с профилактической целью;
- отказ от вредных привычек;
- здоровый образ жизни;
- обязательное добавление в питание зелени, овощей и фруктов;
- использование защитных очков при нахождении на солнце;
- обязательное лечение патологии хронических заболеваний внутренних органов и сердечно-сосудистой системы.
Прогноз для сохранения зрения зависит от своевременности обращения к врачу: выявление запущенной патологии глаз (поздняя стадия экссудативной формы) вылечить невозможно.
Источник: http://hochuvidet.ru/simptomy-i-lechenie-vozrastnoj-makulyarnoj-degeneratsii/
«Влажная» форма макулодистрофии (экссудативная, неоваскулярная)
«Влажная» форма макулодистрофии характеризуется тем, что под макулой позади сетчатой оболочки начинается рост патологических кровеносных сосудов.
В силу их хрупкости часто происходит проникновение крови и жидкости, приподнимающих макулу с ее нормального положения. Все это становится причиной патологических изменений в этой зоне сетчатки.
«Влажная» дистрофия макулы прогрессирует гораздо быстрее «сухой» формы и приводит к резкому и быстрому снижению зрительной функции в области центрального зрения.
Эта форма дистрофии считается поздней и не имеет стадийности, как «сухая» ВМД. Всего 10% пациентов с возрастной макулодистрофией имеют эту форму заболевания, но при этом в 90% случаев слепоты от этой патологии именно «влажная» форма становится причиной такого тяжелого последствия.
Правда, стоит упомянуть, что речь идет не о полной утрате зрения (отсутствии даже светоощущения), но о практической слепоте – очень значительном ухудшении зрительных функций. При поражении обоих глаз возможна потеря трудоспособности, появление серьезных сложностей в быту (узнавание лиц, переход через дорогу, счет денег, просмотр телевизора, вождение автомобиля и др.).
Все это может привести к потере независимости и даже к психическим расстройствам.
«Влажная» форма ВМД может стать причиной необратимых изменений сетчатки в течение нескольких недель или месяцев. Если быстро ухудшается зрение, необходимо как можно скорее обратиться в специализированную клинику к офтальмологу, который проведет обследование и назначит лечение.
Симптомы «влажной» ВМД
Ухудшение зрения, искривление строк и выпадение букв из слов при чтении, проявление перед глазами пятна – все это серьезные симптомы, заметив которые нужно незамедлительно получить консультацию офтальмолога.
Факторы риска:
- возраст более 50 лет;
- наследственность (родственники, болевшие макулодистрофией);
- курение (увеличивает риск заболевания в 6 раз);
- неправильное питание;
- гипертония.
Продукты, полезные для здоровья, полезны и для глаз – постарайтесь сделать свое питание сбалансированным. Уменьшите в рационе животные белки и жиры, больше употребляйте рыбы, овощей (морковь, сладкий перец, шпинат, огурцы и др.) и фруктов (апельсины, красный виноград, киви и т. п.). Кроме того, пользу приносят орехи и употребление одного бокала красного сухого вина в день.
Лечение «влажной» формы макулодистрофии
Во множестве лечебных учреждений России и стран СНГ традиционно широко применяется консервативная терапия ВМД – различные дедистрофические препараты, антиоксиданты, иммуномодуляторы.
Очень жаль, но такое лечение не особенно эффективно и зачастую является причиной позднего обращения людей в специализированные офтальмологические центры, которые располагают современными методами терапии патологий сетчатой оболочки.
Кроме того, многие специалисты рекомендуют принимать лютеин и зеаксантин. Данные препараты не могут вернуть зрение, но способны приостановить прогрессирование патологического процесса. Принимать лютеин и зеаксантин необходимо не менее 3 месяцев, в противном случае это бессмысленно – за меньший срок эти вещества просто не наберут необходимую концентрацию.
В настоящее время активно используются методы, клиническая эффективность которых является подтвержденной:
- лазерная коагуляция;
- введение в полость глаза ингибиторов ангиогенеза;
- фотодинамическая терапия.
Лечение лазером
При своевременном проведении лазерной коагуляции в случае локализации патологических сосудов не в центре макулы возможен высокий функциональный результат. При проведении лазерной коагуляции неизбежно происходит тепловое повреждение тканей глазного дна, что становится причиной их атрофии и создает ограничения возможности проведения такого лечения в случае «влажной» ВМД.
Фотодинамическая терапия
ФТД является относительно новым способом лечения. Сутью его является фотохимическое воздействие на патологические сосуды.
Внутривенно пациенту вводится специальное вещество, которое затем активизируется безопасным для сетчатой оболочки слабым лазерным воздействием.
При разложении фотосенсибилизатора выделяется атомарный кислород, закупоривающий патологические сосуды, в результате чего отек сетчатой оболочки исчезает.
Данный метод обладает более щадящим действием, если сравнивать с лазерной коагуляцией – фотодинамическая терапия не вызывает атрофии оболочек глазного дна.
В последнее время ФТД вытесняется ингибиторами ангиогенеза, которые обеспечивают лучшие функциональные результаты.
Однако в случае некоторых возрастных патологий сетчатой оболочки (например, полиповидной неоваскулопатии) фотодинамическая терапия является более эффективной.
Ингибиторы ангиогенеза
Действие ингибиторов ангиогенеза заключается в блокировании стимулов роста патологических сосудов и их закрытии. Это снимает отек сетчатки и приводит к быстрому повышению остроты зрения. К таким препаратам относятся Луцентис, Авастин, Эйлия.
Препарат в условиях операционной безболезненно вводят внутрь глаза тончайшей иглой. По прошествии месяца проводят повторное обследование пациента и при необходимости укол повторяют. Как правило, рекомендуется 3-кратное введение препарата, однако иногда для достижения хорошего результата достаточно одной процедуры.
Исследования многих центров показали высокую долговременную эффективность ингибиторов ангиогенеза, а также их безопасность. Поэтому в настоящее время в большинстве стран Европы и Америке их уже ввели в национальные стандарты лечения «влажной» ВМД.
Как проходит лечение ингибиторами ангиогенеза?
Для предотвращения инфекционных осложнений в течение нескольких дней до и после процедуры рекомендуются инстилляции антибактериальных глазных капель. Обязательно нужно проинформировать врача до лечения о наличии воспалительных заболеваний или аллергии на лекарства. Во время интравитреальной инъекции Вы не будет чувствовать ничего, кроме небольшого давления на глаз.
Возможно появление небольшого покраснения склеры в месте инъекции, а также плавающих пятен в поле зрения. Все эти проявления обычно проходят в течение нескольких дней.
Иногда может возникать воспалительная реакция в течение первой недели после укола. В случае усиления покраснения, возникновения дискомфорта, повышенной светочувствительности или болей нужно обратиться к лечащему врачу.
Эффект лечения, как правило, становится заметен через несколько дней после процедуры. Однако не стоит прекращать лечение при отсутствии результата после первой инъекции, улучшение может проявиться после повторных уколов.
После процедуры возрастает вероятность кровотечения из патологических сосудов. Поэтому необходимо как следует высыпаться в первые дни после инъекции, контролировать артериальное давление, избегать физических нагрузок и движений туловища (наклонов и др.), которые вызывают усиление притока крови к голове.
Источник: https://setchatkaglaza.ru/bolezni/disrofii/vlazhnaya-forma-makulodistrofii
Возрастная макулярная дегенерация
- возрастная макулярная дегенерация
- диагностика
- лечение
- профилактика
ВМД – возрастная макулярная дегенерация
ГА – географическая атрофия
МКБ 10 – Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-го пересмотра
НЭ – нейроэпителий
ОКТ – оптическая когерентная томография
ПЭ – пигментный эпителий
ПХВ – полиповидная хороидальная васкулопатия
РАП – ретинальная ангиоматозная пролиферация
ФАГ – флюоресцентная ангиография
ФДТ – фотодинамическая терапия
ХНВ – хориоидальная неоваскуляризация
AREDS – Age-Related Eye Disease Study
Термины и определения
Возрастная макулярная дегенерация (ВМД) – хроническое прогрессирующее многофакторное заболевание, поражающее макулярную область сетчатки и являющееся основной причиной потери центрального зрения у пациентов старшей возрастной группы.
Геморрагическая отслойка пигментного эпителия (ПЭ) – клиническое проявление влажной ВМД, развивающееся вследствие нарушения целостности сосудов хориоидальной неоваскуляризации (ХНВ) и проявляющееся в виде скопления крови под ПЭ.
Географическая атрофия (ГА) ПЭ и хориокапилляров в макулярной области – зоны отсутствия ПЭ и хориокапилляров, вторичной атрофии фоторецепторов. Чаще развивается в исходе сухой ВМД, но может возникать и вследствие регресса ХНВ.
Друзы – скопления продуктов метаболизма клеток ПЭ, располагающиеся внеклеточно между внутренним слоем мембраны Бруха и базальной мембраной ПЭ.
В процессе заболевания друзы могут подвергаться различным трансформациям. Отмечается увеличение размера и количества твердых друз, появление мягких друз, слияние последних (сливные друзы).
Реже отмечаются кальцификация и спонтанный регресс друз.
Липидные (твёрдые) экссудаты – скопления липидов в слоях нейроэпителия (НЭ) вследствие повышенной проницаемости сосудов.
Неоваскулярная отслойка ПЭ – отслойка ПЭ вследствие наличия между ПЭ и мембраной Бруха фиброваскулярной ткани, соответствующей ХНВ, и/или жидкости из-за транссудативной активности ХНВ.
Отек нейроэпителия (НЭ) (макулярный отек) – межклеточное скопление жидкости в слоях НЭ, проявляющееся утолщением сетчатки.
Серозная отслойка НЭ – скопление жидкости под НЭ, возникающее вследствие нарушения наружного гематоретинального барьера.
Хориоидальная неоваскуляризация (ХНВ) – рост новообразованных сосудов через дефекты мембраны Бруха под ПЭ или НЭ.
На наличие ХНВ могут указывать косвенные признаки: отёк НЭ, отслойка НЭ, неоваскулярная отслойка ПЭ, субретинальные и ретинальные геморрагии, отложения липидных (твердых) экссудатов.
Признаками активности ХНВ являются отек НЭ и/или отслойка НЭ и /или «свежие» геморрагии.
1. Краткая информация
1.1 Определение
Возрастная макулярная дегенерация (ВМД) – хроническое прогрессирующее многофакторное заболевание, поражающее макулярную область сетчатки и являющееся основной причиной потери центрального зрения у пациентов старшей возрастной группы.
ВМД может проявляться:
- образованием друз;
- изменениями в пигментном эпителии (ПЭ) сетчатки;
- географической атрофией ПЭ и хориокапилляров в макулярной области;
- развитием хориоидальной неоваскуоляризации.
1.2 Этиология и патогенез
Этиология не определена. ВМД представляет собой хронический дегенеративный процесс в ПЭ, мембране Бруха и хориокапиллярном слое, при котором могут нарушаться метаболизм витамина А, синтез меланина, продукция базального и апикального экстрацеллюлярного матрикса, транспорт различных веществ между фоторецепторами и хориокапиллярами [15, 28].
Учитывая постоянную высокую потребность сетчатки в кислороде, она очень чувствительна к повреждениям, связанным с процессами окисления, при которых в избытке образуются свободные радикалы.
Защитную роль при этом играет “жёлтый” макулярный пигмент, который абсорбирует коротковолновую часть синего света, участвуя таким образом в антиоксидантной защите макулы. Содержание оксикаротиноидов (лютеина и зеаксантина) в наружных слоях сетчатки с возрастом уменьшается. Клетки ПЭ накапливают липофусцин, считающийся маркёром старения.
Перекисное окисление липидов приводит к образованию больших молекулярных цепочек, которые не распознаются ферментами клеток ПЭ, не распадаются и накапливаются с возрастом, образуя друзы.
Кроме того, с возрастом увеличивается толщина мембраны Бруха, снижается её проницаемость для белков сыворотки крови и липидов (фосфолипидов и нейтральных жиров).
Увеличение липидных отложений снижает концентрацию факторов роста, необходимую для поддержания нормальной структуры хориокапилляров. Плотность хориокапиллярной сети снижается, ухудшается снабжение клеток ПЭ кислородом.
Такие изменения приводят к увеличению продукции факторов роста и матричных металлопротеиназ. Факторы роста способствуют неоангиогенезу, а металлопротеиназы вызывают появление дефектов в мембране Бруха.
Таким образом, ВМД начинается с “сухой” формы, то есть с изменений в ПЭ и с появления твёрдых друз. На более поздней стадии появляются мягкие друзы, затем они превращаются в сливные. Прогрессирующее поражение ПЭ сопровождается атрофическими изменениями в НЭ и хориокапиллярах, которые могут привести к формированию ГА.
В другом случае (или наряду с атрофией) в слое хориокапилляров могут возникать новообразованные сосуды – развивается «влажная» форма ВМД, также называемая экссудативной или неоваскулярной ВМД. При появлении дефектов в мембране Бруха ХНВ распространяется под ПЭ и нейросенсорную сетчатку.
Как правило, это сопровождается отёком сетчатки, скоплением жидкости в субретинальном пространстве, субретинальными кровоизлияниями и кровоизлияниями в ткань сетчатки. Иногда происходит прорыв кровоизлияния в стекловидное тело.
Конечный этап развития процесса – формирование субретинального фиброзного рубца в центральном отделе глазного дна и значительная утрата зрительных функций.
1.3 Эпидемиология
В экономически развитых странах ВМД является лидирующей причиной инвалидности по зрению среди населения старше 65 лет.
По результатам мета-анализа 39 популяционных исследований, охвативших 129 664 человека пяти этнических групп, в настоящее время в мире насчитывается приблизительно 64 миллиона пациентов с ВМД, к 2020 году ожидается 196 миллионов, к 2040 году – 288 миллионов [22]. Доказано, что развитие ВМД связано с возрастом [9, 27].
Частота встречаемости этого заболевания составляет от 21% в трудоспособном до 32% в пенсионном возрасте [1]. По данным исследования Beaver Dam Eye Study частота выявления ВМД после 10 лет наблюдения увеличивалась от 4,2% для людей в возрасте 43-54 лет до 46,2% среди людей старше 75 лет [9].
В ближайшем будущем увеличение населения возрастной группы старше 60 лет неизбежно вызовет увеличение распространенности ВМД в развитых странах. Все это заставляет рассматривать ВМД как значимую медико-социальную проблему [21,24, 27].
1.4 Кодирование по МКБ 10
Н 35.3 – Дегенерация макулы и заднего полюса
1.5 Классификация
- Отсутствие ВМД (категория 1 AREDS) — отсутствие изменений или небольшое количество мелких друз (диаметр
Источник: https://medi.ru/klinicheskie-rekomendatsii/vozrastnaya-makulyarnaya-degeneratsiya_14338/
Департамент здравоохранения Москвы – Возрастная макулярная дегенерация
| Автор статьи:
Лапочкин Андрей Владимирович Кандидат медицинских наук, офтальмохирург стаж работы: 12 лет ГБУЗ ГКБ им. С.П. Боткина Филиал №1 «Офтальмологическая клиника» |
Что такое ВМД?
Сухая и влажная форма ВМД
Причины и факторы риска
Диагностика
Лечение
Портал для пациентов «Все о зрении.ру»
Что такое ВМД?
Макула – отвечает за центральное зрение. Если сравнивать человеческий глаз с фотоаппаратом, то макула – самая чувствительная часть, словно фотопленка. Благодаря макуле наш глаз способен:
- читать и писать
- распознавать лица и цвета
- различать мелкие предметы и детали
Макулярная зона в норме
Сухая и влажная форма ВМД
Выделяют 2 основных формы болезни:
- Сухая макулодистрофия. Самый распространенный вид – 85 % случаев. Развивается в следствии истончения сетчатки и появления очагов дистрофии в макуле. Потеря центрального зрения развивается очень медленно. Прогноз благоприятный. Лучший способ защитить ваши глаза от развития сухой формы ВМД: здоровая еда, солнцезащитные очки и здоровый образ жизни;
- Влажная форма. 10-15 % от всех случаев. Течение болезни очень быстрое, иногда стремительное. В макуле развивается участок нарушения кровообращения, появляются новые хрупкие сосуды, которые легко лопаются. Все это приводит к развитию отека и, как следствие, деформации центральной зоны (макулы) сетчатки, появлению рубцов. Зрение при этом снижается значительно.
Причины и факторы риска
Современные медицинские исследования доказывают, что развитие макулодистрофии связано с комбинацией наследственных факторов и факторов окружающей среды.
Спусковым крючком для начала макулодистрофии является хроническая нехватка кислорода в тканях сетчатки в сочетании с вредными факторами окружающей среды ( радиация, интенсивное УФ-излучение, стресс).
Факторы риска
- Старение. Риск развития ВМД с возрастом прогрессивно увеличивается
- Ожирение и малоподвижный образ жизни. Люди с избыточным весом имеют в 2 раза больше шансов заболеть ВМД, чем люди с нормальной массой тела.
- Наследственность. Наличие у Ваших родителей ВМД ставит Вас в группу риска по этому заболеванию. Поэтому регулярно проходите обследование у врача-офтальмолога.
- Светлая радужка.
- Сердечно-сосудистые заболевания. У гипертоников очень высокий риск развития ВМД. Связано с тем, что сосуды не доставляют в сетчатку достаточного количества кислорода.
- Курение. Основной фактор риска при ВМД. Курильщики имеют шансов в 3 раза больше, чем некурящие люди.
Симптомы
Начальные стадии болезни протекают практически незаметно. Обратитесь к врачу-офтальмологу незамедлительно, если Вы стали замечать у себя следующие симптомы:
- Искажение прямых линий, то есть прямые линии кажутся искривленными
- Уменьшение остроты зрение в одном или обоих глазах
- Потребность в ярком свете при чтении или при работе на близком расстоянии
- Очень плохое зрение в условиях слабой освещенности
- Увеличение размытости печатного текста
- Снижение интенсивности или яркости цветов
- Трудности с распознаванием лиц
Искажение прямых линий и затуманивание зрения при возрастной макулярной дегенерации
Диагностика
Диагностика макулодистрофии включает в себя комплексную оценку состояния сетчатки. Диагностические тесты, на основании которых врач ставит диагноз состоят из :
- Офтальмоскопия сетчатки
- Тест Амслера
- Флюоресцентная ангиография
- Оптическая когерентная томография
Тест Амслера в норме и при возрастной макулярной дегенерации
Лечение
На сегодняшний день не существует лекарственного или хирургического способа вылечить ВМД. Однако развитие заболевания можно приостановить и замедлить прогрессирование.
Лечение макулодистрофии зависит от стадии заболевания. В основном это устранение факторов риска и профилактика дистрофических процессов в нервной ткани. Сюда можно включить: прием витаминов для сетчатки, антиоксидантов, сосудорасширяющих препаратов, ноотропов.
При влажной форме заболевания сначала проводят лечение, направленное на остановку роста патологических сосудов. Для этих целей применяют препараты ингибиторы ангиогенеза, которые вводят в полость глаза специальным уколом. Лазерное лечение так же применяют для приостановки неоваскуляризации сетчатки.
Портал для пациентов «Все о зрении»
Всероссийский портал офтальмологии «Все о зрении» создан при информационной поддержке департамента здравоохранения Москвы.
Ведущие врачи-офтальмологи Москвы подготовили для пациентов всю самую актуальную информацию о глазных заболеваниях, лекарственных препаратах и современных методах лечения, применяемых в офтальмологии.
Возможность выбора врача и онлайн запись в глазные клиники делают портал незаменимым помощником в решении любых проблем с глазами и зрением.
Источник: http://mosgorzdrav.ru/ru-RU/health/default/card/33.html