Чем опасен синдром сухого глаза
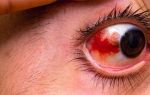
Ваши глаза краснеют, особенно после занятий, требующих зрительного напряжения? Появляется чувство жжения, резь? Все это – признаки синдрома сухого глаза (ССГ).
Наш эксперт – офтальмохирург, кандидат медицинских наук Елена Карауловская.
Осторожно, гаджет! За последние 30 лет число страдающих синдромом сухого глаза увеличилось в 4,5 раза.
Особенно много среди них пожилых – ССГ наблюдается у 75% людей после 65 лет. Врачи считают, что виновато повальное распространение компьютеров и прочих гаджетов. Природа создала глаз человека для разглядывания предметов вдали, а близкая зрительная нагрузка (работа с планшетом, сотовым телефоном, электронной книжкой) обусловлена потребностями нашего времени.
Когда человек по многу часов смотрит на экран, он реже, чем обычно, моргает, а это крайне вредно. Роговица и вся глазная поверхность конъюнктивы покрыта тончайшей слезной пленкой в 6–12 микрон. Слезная пленка «живет» в течение 10–15 секунд. После этого возникает ее разрыв, клетки роговицы оголяются – и глаз тут же получает команду: «Пора моргать!».
Таким образом удаляются остатки разрушенной слезной пленки – по типу того, как работают дворники у автомобиля. И тут же новая слезная пленка покрывает поверхность роговицы. Человек должен производить от 10 до 15 морганий в минуту, непроизвольно, нисколько не задумываясь об этом. Если он моргает реже, глаз не получает должного увлажнения.
Кондиционер, линзы, диабет
Свою роль в развитии сухого глаза играют также центральное отопление, использование кондиционеров и другого оборудования в помещениях и транспорте. Приборы приводят к повышенной сухости воздуха и снижают стабильность слезной пленки. Задымленность городов, смог и другие экологические неприятности также могут приводить к ССГ.
Еще одна причина – растет число больных диабетом, аутоиммунными недугами, при которых меняется состав слезной пленки и, соответственно, возникает сухость глаз. Проблему усугубляет широкое применение разных лекарств, косметических средств.
Синдром сухого глаза часто возникает у тех, кто меняет очки на контактные линзы.
Они сушат глазной эпителий: появление инородного тела на поверхности роговицы в любом случае нарушает целостность слезной пленки.
Пожилые люди часто жалуются на синдром сухого глаза, поскольку с возрастом добавляется еще одна проблема – тонус мышц становится слабым, и веко не очень плотно прилегает к глазной поверхности. Бывает, что даже ночью веки не смыкаются до конца. Из-за этого происходит ускоренное испарение влаги с глазной поверхности и возникает синдром сухого глаза.
Напои меня водой Если признаки синдрома сухого глаза появились впервые, нужно обратиться к врачу. Дело в том, что проблема может быть симптомом другого заболевания, например, вирусного конъюнктивита, который весьма опасен.
Для диагностики синдрома сухого глаза применяют щелевые лампы, с помощью которых офтальмолог может рассмотреть слезную пленку под микроскопом с большим увеличением и оценить ее состояние. Также в арсенале врачей есть специальные тест-системы: они позволяют определить количество слезы, которое вырабатывается в течение определенного периода времени.
При легкой и средней форме эффективны препараты искусственной слезы, изменение режима труда и отдыха, увлажнение помещения, в котором человек находится. Тяжелая форма ССГ обычно развивается у людей с сопутствующими недугами: сахарным диабетом, синдромом Шегрена, аутоиммунными заболеваниями.
Таких пациентов лечить достаточно сложно, потому что необходимо проводить терапию основного заболевания и одновременно восстанавливать глазную поверхность. Если это травма век либо возрастные особенности, то понадобится хирургическое вмешательство, для того чтобы не испарялась раньше времени слезная пленка.
Но чаще всего пациентам помогает искусственное восполнение слезной жидкости с помощью особых препаратов. Они могут быть в виде капель, гелей. В аптеках таких средств немало. Выбирая подходящее, обратите внимание на то, чтобы препарат был достаточно вязким. Еще одно требование – лекарство должно быть у человека всегда при себе, чтобы можно было закапать в глаза в любой момент.
*Кстати
-Синдром сухого глаза в 3 раза чаще встречается у женщин, чем у мужчин. -Из-за ССГ может не только появляться резь в глазах, но и снижаться острота зрения. Дело в том, что граница слезной пленки с воздухом имеет очень высокую преломляющую силу. Даже самые незначительные изменения на этой границе приводят к тому, что мы хуже видим.
-Если вы носите контактные линзы, для профилактики синдрома сухого глаза стоит приобрести специальные увлажняющие капли, которые можно капать непосредственно на них.
Источник: http://budtezdorovy.net/2014/07/chem-opasen-sindrom-suhogo-glaza.html
Что такое синдром сухого глаза
Синдром сухого глаза (ССГ) — это патологическое состояние, которое характеризуется недостаточностью увлажнения конъюнктивы и роговицы из-за снижения количества и качества слезной жидкости.
В норме слезная пленка, покрывающая слизистые оболочки глаза, должна достигать 10 мкм в толщину. Она необходима для устранения загрязнений, в том числе пыли, и для защиты от негативного воздействия окружающей среды, к примеру, инфекционных агентов.
Нестабильная слезная пленка приводит к появлению отчетливой симптоматики. От синдрома сухого глаза страдают не только взрослые, но и дети. Способствовать его развитию могут не только имеющиеся генетически заложенные предпосылки, но и условия внешней среды.
Согласно статистике, от 10 до 20 % населения планеты страдают ксерофтальмией. Чаще подобное нарушение встречается у женщин. С возрастом риск развития патологии значительно увеличивается.
Главные причины синдрома сухого глаза
Снижение толщины слезной пленки может быть вызвано многими внешними и внутренними факторами.
Этиология появления этого патологического состояния в настоящее время уже хорошо изучена. Причины сухости глаз могут уходить корнями в различные заболевания и расстройства, которые снижают скорость продукции слезной жидкости.
Все чаще сухость в глазах появляется из-за долгой работы за компьютером
К таким патологическим состояниям относятся:
- синдром Шегрена;
- болезнь Фелти;
- климакс;
- злокачественная лимфома;
- патология почек;
- истощение организма;
- инфекции;
- пузырчатка.
Нередко синдром сухого глаза проявляется впервые у женщин во время беременности. Считается, что ксерофтальмия развивается и на фоне авитаминоза, сопровождающегося выраженным нарушением усваивания жирорастворимых витаминов.
Синдром сухого глаза у ребенка или взрослого может развиться как осложнение офтальмологических заболеваний. Нередко такая проблема наблюдается у людей, страдающих хроническим конъюнктивитом, нейропаралитическим кератитом, дисфункцией слезной железы.
Кроме того, подобное патологическое состояние может развиться, если на конъюнктиве или роговице имеются рубцы. Когда развивается синдром сухого глаза, причины развития этого расстройства могут уходить корнями в проведенные ранее оперативные вмешательства.
Подробне о проблеме в этом видео:
Это состояние может быть вызвано и внешними факторами. Чрезмерно сухой воздух, исходящий от кондиционеров, приводит к быстрому исчезновению слезной пленки, покрывающей слизистую оболочку глаза.
Подобное нарушение не является редкостью у людей, которые длительное время проводят за компьютером или телевизором, так как это способствует снижению частоты моргания.
Слезная жидкость не может быть равномерно распределена по слизистой глаза, что и становится причиной появления неприятных ощущений.
Снижение продукции слезной жидкости может быть вызвано приемом таких лекарственных средств, как холинолитики, гормональных контрацептивов, бета-адреноблокаторов, антигистаминных препаратов, анестетиков и т.д. У некоторых людей прослеживается генетическая предрасположенность к развитию ксерофтальмии.
Капли помогают восстановить высохшую влагу в глазу
Спровоцировать развитие этого патологического состояния может проживание в экологически неблагоприятных зонах, где слизистая оболочка постоянно пребывает в контакте с вредными химическими парами.
Классификация синдрома сухого глаза
Ксерофтальмия — уже хорошо изученное патологическое состояние. Существует несколько подходов к классификации этого расстройства.
Первый и самый распространенный вариант развивается вследствие значительно снижения объема секреции слезной жидкости. Вторая форма предполагает, что эффект сухого глаза появляется в результате повышенного испарения пленки. Третий вариант характеризуется наличием комбинированного воздействия, вследствие которого и развивается ксерофтальмия.
Симптоматическая ксерофтальмия может быстро пройти при своевременном вмешательстве
В зависимости от этиологического фактора, спровоцировавшего развитие состояния, синдром сухого глаза может быть синдромальным, артефициальным и симптоматическим. В настоящее время выделяется несколько клинических форм данного расстройства, в том числе:
- ксерофтальмия с рецидивирующими макро- и микроэрозиями конъюнктивы или роговицы;
- нитчатый кератит;
- сохой кератоконъюнктивит.
Отличается и степень выраженности симптомов, появляющихся при синдроме сухого глаза. Это состояние можно протекать в легкой, средней, тяжелой и критической степени.
Симптомы синдрома сухого глаза
Клинические проявления ксерофтальмии весьма разнообразны. Они во многом определяются степенью тяжести нарушения.
Если количество продуцируемой слезной жидкости хронически снижено, больные могут жаловаться на чувство песка в глазах. Когда развиваются синдром сухого глаза, симптомы могут иметь и приходящий характер.
Часто заболевание сопровождается снижением остроты зрения
Периодически может появляться:
- гиперчувствительность к свету;
- резь и жжение;
- слезотечение;
- быстрая утомляемость;
- сухость в глазах;
- болезненные ощущения при инсталляции капель;
- снижение зрения.
Признаки этого патологического состояния обычно наиболее отчетливо проявляются в вечернее время.
На протяжении длительного времени признаки заболевания не проявляются в полную силу. Если на холоде или ветру, а также при работе за компьютером или выполнении задач, требующих зрительного напряжения, появляются характерные симптомы, это может указывать на наличие состояния, протекающего в относительно легкой форме.
Сухие глаза доставляют человеку значительный дискомфорт. Это снижает работоспособность и приводит к тому, что постоянно возникает желание потереть их.
Осложнения при синдроме сухого глаза
Ксерофтальмия — это не безобидное состояние, как может показаться на первый взгляд. Сухой глаз менее защищен от инфекционных агентов.
Хроническая сухость глаз может предрасполагать к появлению повреждений на поверхности роговицы. Это связано с тем, что слезная пленка, если она находится в нормальном состоянии, служит для смывания с поверхности слизистой оболочки пыли. Если этого не происходит, мельчайшие частички при мигательных движениях царапают поверхность глаза.
Тяжелая форма нередко становится причиной развития эрозии, ксеротических изменений конъюнктивы и роговицы, эпителиальных разрастаний и изменений воспалительно-дегенеративного характер.
Считается, что подобные нарушения создают предпосылки для появления в пожилом возрасте катаракты и других не менее опасных офтальмологических заболеваний. Тяжело протекающее нарушение такого типа может стать причиной частичной или полной потери зрения.
Методы диагностики ксерофтальмии
При появлении признаков этого расстройства, обязательно нужно обратиться к глазному врачу, то есть офтальмологу.
Далее проводится поверхностный физикальный осмотр кожи век и слизистых оболочек. Кроме того, оценивается частота мигательный движений, достаточность смыкания век. При проведении биомикроскопии глаза офтальмолог осматривает роговицу, слезную пленку, конъюнктиву век и глазного яблока, высоту менисков.
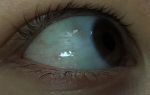
Пр биомикроскопии глаза врач обнаруживает истонченность, сухость и покраснение роговицы
Чтобы понять, как избавиться от сухости глаз, врач может назначать флюоресцеиновую инстилляционную пробу, предполагающую применение окрашивающего раствора. Это исследование позволяет выявить время разрыва слезной пленки.
В некоторых случаях дополнительную информацию помогает получить тест Ширмера, позволяющий определить суммарную слезопродукцию. Проба Норна, которая обычно назначается в тяжелых случаях, позволяет выявить качество и скорость испарения жидкости с поверхности глаза.
Для неинвазивной оценки прочности слезной пленки нередко используют тиоскопию, то есть осмотр глаза в поляризованном свете. Помимо всего прочего, процесс диагностики предполагает лабораторные исследования, в том числе кристаллографию и оценку осмолярности.
Если это состояние развивается у больных, страдающих хроническими аутоиммунными или эндокринными заболеваниями, могут быть назначены консультации у узконаправленных специалистов и дополнительные исследования.
Медикаментозное лечение синдрома сухого глаза
Ксерофтальмия является распространенным явлением, поэтому в настоящее время уже разработано множество методов терапии этого патологического состояния.
Консервативная терапия позволяет добиться быстрого устранения имеющихся симптоматических проявлений. Подбираются увлажняющие капли или гели, имитирующие натуральную слезу.
Капли позволяют быстро справиться с проблемой
Подобное лечение синдрома сухого глаза крайне эффективно, но при этом использовать подобные препараты необходимо систематически. В настоящее время существует немало средств, позволяющих компенсировать дефицит слезной жидкости, отличающихся основным действующим веществом. Хороший эффект оказывают препараты на основе:
- гиалуроновой кислоты;
- гипромеллоза;
- декстрана;
- карбомера;
- натрия гиалуроната;
- повидона.
Каждое из этих действующих веществ рекомендуется применять при ряде условий, поэтому самостоятельно приобретать и использовать такие средства не стоит.
Когда встает вопрос, как лечить синдром сухого глаза у людей, которые носят очки, или не имеют проблем со зрением, офтальмологи нередко рекомендуют такие препараты, как Дифислез, Искусственная слеза и Гипромелоза. Эти капли содержат такое действующее вещество, как гипромеллоза. Препараты отличаются повышенной вязкостью, поэтому имеют продолжительное действие.
Капли не только защищают роговицу, но и оказывают смягчающее или смазывающее действие. Обычно такие препараты используются при недостаточной выработки естественной слезы, деформации век, после ожогов роговицы или конъюнктивы, а также после оперативных вмешательств.
Глазные капли на основе гипромеллозы защищают глаза от раздражения, вызванного ветром, холодом, пылью, соленой водой и т.д.
Глазные капли от сухости часто содержат электролиты
Особой популярностью в последнее время пользуются препараты, включающие натрия гиалуронат, например, Хило-комод. Препарат представлен стерильным водным раствором натрия гиалуроната. Глазные капли отличаются высокой стоимостью, но при этом позволяют создать на слизистых оболочках равномерную и длительно сохраняющуюся пленку.
На основе такого действующего вещества, как карбомер, производятся Офтагель и Видисик. Такие препараты позволяют не только увлажнить глаза, но и убрать раздражение. Так как такое средство содержит высокомолекулярный полимер, оно позволяет создать длительно сохраняющуюся пленку.
Гели создают на поверхности роговицы защитную пленку
Обычно гели назначаются только взрослым, так как дети не слишком любят процесс нанесения подобных препаратов.
Врач может порекомендовать витаминные комплексы. Людям, имеющим различные хронические заболевания, которые могут провоцировать снижение продукции естественной слезной жидкости, требуется пройти курс их лечения.
Народные средства против синдрома сухого глаза
Современные аптечные препараты, которые имитируют естественные слезы, позволяют быстро добиться устранения всех симптоматических проявлений.
Нередко подобные рецепты берут на вооружение женщины, которые имеют под рукой лекарственные травы, обычно применяющиеся в косметических целях. Однако нужно учитывать, что, если знакомая избавилась от сухости глаз народными средствами, это не значит, что подобные рецепты следует применять без предварительной консультации врача.
В одних случаях подобный метод устранения ксерофтальмии принесет значительную пользу, в то время как в других может нанести серьезный вред. Сухость глаза — это не то состояние, к которому можно относиться халатно.
Все растительные компоненты следует тщательно измельчить и смешать. Далее нужно отобрать примерно 2 — 3 ст. л. полученной смеси и залить 1 стаканом кипятка. Полученный состав перемешается, кипятится на протяжении 5 минут. Готовое средство необходимо остудить до комнатной температуры.
В процеженном отваре следует вымочить спонжи и приложить их к глазам. Процедура должна длиться не менее 15 минут. По прошествии этого времени от использованных спонжей избавляемся. Такое средство позволяет устранить неприятные ощущения, вызванные этим патологическим состоянием даже у ребенка.
Кроме того, такие примочки позволяют убрать усталость глаз. Подробнее в этом видео:
Так как лечить сухость глаз можно и с помощью настоя крепкого зеленого чая, многие используют именно эти средства. Для приготовления заварки следует взять примерно 40 г листьев и 2 стакана кипятка.
Все компоненты следует переместить в емкость, имеющую герметичную крышку. Настаиваться заварка должна не менее 1 часа. Вымоченные спонжи в зеленом чае прикладывают к векам примерно на 20 минут.
После этой процедуры необходимо разбавить теплой водой настойку и использовать для промывания глаз.
Когда имеется синдром сухого глаза, лечение может проводиться и с помощью компрессов. Для повышения продукции слезной жидкости необходимо взять очищенный корень хрена, обдать его крутым кипятком, а затем натереть на мелкой терке.
В получившуюся кашицу следует добавить обработанный в блендере репчатый лук.
Далее на область под глазами накладывается полученный состав, подобное средство нужно держать около 2 — 3 минут, после чего тщательно промыть лицо теплой водой.
Важно следить, чтобы сок от кашицы не попал в глаза. Если это произошло, нужно срочно промыть их водой. Для лечения ксерофтальмии у ребенка подобное средство применять не стоит.
Теплые примочки на глаза помогут сухой роговице восстановиться
Чтобы повысить содержание в глазу слезной жидкости можно использовать и свежий картофель. Корнеплод необходимо тщательно вымыть, очистить от кожицы и натереть на мелкой терке. После нужно тщательно отжать сок.
Смыть компресс можно через 7 — 10 минут. Такое средство способствует не только усилению продукции слезной жидкости, но и устранению жжения и снижению интенсивности воспаления.
Хирургические методы устранения ксерофтальмии
Так как вылечить синдром сухого глаза консервативными и народными средствами можно только при легкой и средней степени тяжести, в настоящее время разработаны операции, позволяющие помочь людям, у которых подобное нарушение имеет более неблагоприятное течение.
Часто выполняется обтурация слезных протоков. При выполнении этого оперативного вмешательства проводится закупорка проходов, отводящих жидкость с поверхности роговицы. Это позволяет добиться быстрого устранения всех симптомов, которые сопровождают синдром сухих глаз.
Обтурация слезных протоков
При наличии таких осложнений, как некроз, ксеротические язвы и перфорации, нередко выполняется пластика роговицы. При лагофтальме обычно выполняется латеральная тарография.
В особо тяжелых случаях выполняется трансплантация слюнных желез в конъюнктивный мешок. Этот метод позволяет добиться быстрого улучшения состояния даже при очень неблагоприятном течении синдрома сухого глаза.
Источник: https://oglazax.ru/glaza/sindrom-suhogo-glaza.html
Возможности диагностики и лечения синдрома «сухого глаза» в России
Синдром «сухого глаза» (ССГ) – комплекс признаков ксероза поверхности глазного яблока вследствие длительного нарушения стабильности слезной пленки – довольно распространенная патология. Согласно данным статистики, ССГ страдают 30% пациентов офтальмологического профиля. Что лежит в основе успешного лечения таких больных?
Профессор В.В. Бржеский
Таблица 1. Клиническая классификация ССГ (Сомов Е. Е., Бржеский В. В., 1998–2002 гг.)
Рис. 1. Дифференциальная диагностика причин роговично-конъюнктивального ксероза
Рис. 2. Основные принципы лечения ССГ
Таблица 2. Наиболее часто употребляемые препараты «искусственной слезы» больными с различными формами синдрома «сухого глаза»
Таблица 3. Направленность лечебных мероприятий при различных клинических формах ССГ
В возрасте старше 40 лет ко всему вышеуказанному присоединяется пемфигус (пузырчатка) конъюнктивы, ССГ может отмечаться и у женщин в период менопаузы. Клиническая классификация ССГ представлена в таблице 1.
Различают 4 формы ССГ:
- легкую (клинические признаки ксероза на фоне рефлекторной слезопродукции);
- средней тяжести (на фоне сниженной слезопродукции);
- тяжелую (нитчатый кератит, «сухой» кератоконъюнктивит, рецидивирующая эрозия роговицы);
- особо тяжелую (ксеротическая язва роговицы, глазной рубцующий пемфигоид, роговично-конъюнктивальный ксероз в результате недостаточности витамина А).
Принципы диагностики ССГ
Тщательный сбор анамнестических сведений позволяет выявить артифициальные факторы риска развития ССГ (кераторефракционные оперативные вмешательства, ношение контактных линз, «офисный» и «компьютерный» синдромы, системное и местное применение различных медикаментозных препаратов, влияние средств косметики, кондиционеров, тепловентиляторов и т.п.
), а также наличие системных заболеваний.
К числу препаратов, нарушающих стабильность слезной пленки, относятся средства, снижающие артериальное давление, адреномиметические вещества, антиаритмические, противопаркинсонические, антигистаминные препараты, антидепрессанты, малые транквилизаторы, нейролептики фенотиазинового ряда, оральные контрацептивы, препараты для лечения язвенной болезни, некоторые глазные капли.
Также важно помнить нозологии, наиболее часто ассоциированные с ССГ.
Это заболевания соединительной ткани (коллагенозы), гемопоэтической и ретикулоэндотелиальной систем, кожи и слизистых, приводящие к недостаточности слезы и слизи, некоторые эндокринные расстройства (перименопауза, эндокринная офтальмопатия, сахарный диабет).
Согласно статистике, частота развития роговично-конъюнктивального ксероза при хроническом конъюнктивите составляет 79,3%, хроническом блефарите – 76,5%, кератопатии после перенесенного аденовирусного кератоконъюнктивита – 85,3%, вторичных дистрофиях роговицы – 100%, птеригиуме – 77,8%, рефлекторном слезотечении – 65,7%.
Хроническое диффузное нарушение секреторной функции мейбомиевых желез, согласно определению международной рабочей группы по исследованию данной проблемы (MGD, 2011 г.), характеризуется обструкцией их выводных протоков и/или изменением секреции мейбомиевых желез, сопровождающейся:
- нарушением стабильности слезной пленки;
- поражением глазной поверхности;
- ССГ (является его причиной в 60% случаев).
Последовательность оценки свободного края века, как правило, следующая:
- визуализируются отверстия выводных протоков;
- определяется положение линии Маркса;
- выявляется наличие неоваскуляризации свободного края века;
- определяется толщина свободного края века;
- оценивается выпячивание хряща, степень деформации свободного края века;
- выявляются метапластические изменения.
При диагностике необходимо учитывать характер субъективных симптомов роговично-конъюнктивального ксероза.
Болевая реакция на инстилляции в конъюнктивальную полость индифферентных глазных капель отмечается в 73% случаев, ощущение сухости в глазу – в 29,5%, инородного тела в конъюнктивальной полости – в 89,1%, жжение и резь в глазу – в 49,9%, плохая переносимость ветра, кондиционированного воздуха – в 38%, светобоязнь – в 36,6% случаев. Дифференциальная диагностика причин роговично-конъюнктивального ксероза проводится согласно схеме, представленной на рис. 1.
Для биомикроскопии поверхности глазного яблока используются 0,1% флюоресцеин натрия, 1% бенгальский розовый, 3% лиссаминовый зеленый.
При объективном осмотре у пациента с роговично-конъюнктивальным ксерозом выявляются уменьшение или отсутствие у краев век слезных менисков (80,5%), появление конъюнктивального отделяемого в виде слизистых «нитей» (22,2%), локальный отек бульбарной конъюнктивы с «наползанием» на свободный край века (84,9%), «вялая» гиперемия конъюнктивы (61,2%), наличие включений, загрязняющих слезную пленку (47,8%).
К методам функциональной диагностики ССГ относятся определение стабильности слезной пленки, исследование слезопродукции, осмометрия слезной пленки (в России повсеместно не проводится из-за дороговизны), оценка секреции мейбомиевых желез (пальцевое надавливание или применение специального импортного экспрессора, охватывающего ровно 5 желез), специфических и косвенных признаков ксероза.
Время разрыва слезной пленки – показатель ее стабильности. Данный тест позволяет оценить функционирование муцинового слоя, недостаточность которого может не диагностироваться с помощью пробы Ширмера (по Schirmer).
Для его проведения в конъюнктивальную полость закапывают раствор флюоресцеина, просят пациента несколько раз моргнуть, а затем через синий фильтр в щелевой лампе наблюдают за появлением разрывов в окрашенной слезной пленке.
Время между последним мигательным движением и появлением первых таких участков и называется временем разрыва слезной пленки. В норме оно должно составлять не менее 10 секунд. С возрастом отмечается уменьшение данного показателя.
Тест Ширмера применяется для оценки слезопродукции. Выделяют пробы Ширмера I и II.
Проба Ширмера I (в разных источниках ее называют также тестом на базальную секрецию, пробой Джонса (по Jones)) должна проводиться в начале обследования, так как для получения наиболее правильных результатов перед ее проведением нельзя осуществлять никаких манипуляций с глазом пациента.
Для пробы обычно используют специальные тест-полоски длиной 35 мм и шириной 5 мм. Пациента усаживают в помещении с неярким освещением. Тест-полоску сгибают, отступив от края на 5 мм, и помещают за нижнее веко между средней и наружной третью, не касаясь роговицы.
Относительно дальнейшей тактики проведения пробы единого мнения нет: по одной методике пациент смотрит прямо и чуть вверх, по другой – глаза у него должны быть закрыты.
При любом варианте через 5 минут тест-полоску извлекают и сразу же, не допуская высыхания, отмечают границу, до которой она увлажнилась. В норме расстояние между этой границей и согнутым краем составляет 10–30 мм.
Данная проба позволяет оценить суммарную слезопродукцию, которая, как известно, состоит из основной и рефлекторной.
Для оценки основной (базальной) секреции перед проведением обследования закапывают анестетик, который практически полностью блокирует рефлекторную секрецию. Затем осушают нижний конъюнктивальный свод. Дальнейшие действия аналогичны описанным выше. Нормальные показатели – более 10 мм.
Для оценки рефлекторной слезопродукции применяется проба Ширмера II. Проводится она так же, как и тест на базальную секрецию, но дополнительно проводится раздражение слизистой носовых ходов ватной палочкой. Нормой является результат больше 15 мм.
Индекс слезного мениска у здоровых людей 1:2, при легкой форме ССГ (гиперлакримия) – 1:3, а при ССГ тяжелой и средней степени (гиполакримия) – 1:1.
Профилактика и лечение при ксеротических изменениях тканей
Основные принципы воздействия на патогенетические механизмы развития ССГ представлены на несложной схеме (рис. 2).
В России зарегистрированы следующие препараты «искусственной слезы»: офтагель (Santen), видисик (Bausch + Lomb), визмед гель (TRB Chemedica), систейн ультра (Alcon), «Искусственная слеза» («ФИРН М», Россия), оксиал (Bausch + Lomb), хилабак (Thea), офтолик (Promed Exports), хило–комод, хилозар–комод, вид–комод (Ursapharm), «Слеза натуральная» (Alcon), лакрисифи (Sifi; Zambon), гипромелоза-П (Unimed Pharma), дефислез («Синтез», Россия), визмед лайт (TRB Chemedica), визин «Чистая слеза» (Jonson & Jonson).
Основные компоненты данной группы препаратов – полимеры (гидрогели), буферные системы, консерванты (не всегда). В комплексе эти ингредиенты оказывают влияние на осмолярность, тоничность и вязкость «искусственной слезы».
Полимерные основы, применяемые для производства препаратов этой группы, – эфиры целлюлозы (метилцеллюлоза, гидроксиэтилцеллюлоза, гидроксипропилметилцеллюлоза, карбоксиметилцеллюлоза), поливиниловый спирт (поливинол), поливинилпирролидон (поливидон), природные полисахариды, карбомер (полиакриловая кислота).
Из широко используемых на сегодняшний день консервантов следует отметить борную кислоту.
В проведенном нами масштабном исследовании приняли участие 316 человек, страдающих ССГ, из них 78 (144 глаза) – с патологией легкой степени, 136 (250 глаз) – средней, 60 (112 глаз) – тяжелой и 42 (76 глаз) – особо тяжелой. По итогам исследования составлена таблица препаратов «искусственной слезы», наиболее часто применявшихся больными с различными формами ССГ (табл. 2).
При легком течении ССГ для базовой терапии назначались «Искусственная слеза» («Фирн М», Россия), офтолик (Promed Exports), дефислез («Синтез», Россия). Дополняющей терапией служили препараты на мазевой основе. При ССГ средней и тяжелой степени патологии последние применялись для базового лечения.
Дополняющая терапия осуществлялась с использованием «Искусственной слезы», офтолика и дефислеза.
Для лечения больных с особо тяжелым течением ССГ применяемые препараты «искусственной слезы» – хилабак (Thea), хило–комод (Ursapharm), оксиал (Bausch + Lomb), визмед (TRB Chemedica), которые отбирались исходя из следующих требований: отсутствие минимального раздражающего эффекта, токсичного консерванта и способность стимулировать регенерацию. С учетом характера сопутствующих изменений дополнительно назначались дексагемодез при фолликулезе конъюнктивы, ВитА-Пос, корнерегель, хилозар–комод при дегенерации эпителия, ВитА-Пос и рестазис при ксерозе конъюнктивы.
Хирургическое лечение
Тяжелые изменения роговицы ксеротического характера, выраженное снижение слезопродукции (результат пробы по Schirmer – менее 5 мм, по Jones – 2 мм и ниже) и потребность в инстилляциях препаратов «искусственной слезы» чаще 6 раз в сутки являются показаниями к окклюзии слезных канальцев. С этой целью применяется постоянная обтурация слезных канальцев по Herrick или операция конъюнктивального покрытия слезной точки (классическая или модифицированная). Также возможно проведение диатермокоагуляции нижней слезной точки.
Ранее в особо тяжелых случаях изменения роговицы ксеротического характера прибегали к пересадке стенонового протока в конъюнктивальную полость. В настоящее время данная операция выполняется довольно редко.
К операциям, способствующим ограничению испаряемости слезной жидкости, относятся канторафия (ушивание век с какого-либо угла глазной щели – медиальной или латеральной) и тарзорафия (полное или частичное ушивание краев век).
В настоящее время весьма успешно выполняется биологическое покрытие роговицы (конъюнктивальное пломбирование).
Заключение
В основе успешного лечения больных, страдающих ССГ, лежит комплексный подход, сочетающий в той или иной комбинации (табл. 3):
- инстилляции «искусственных слез»;
- обтурацию слезоотводящих путей»;
- метаболическую и противоаллергическую терапию (комбинированным действием обладает кетотифен, проявляя свойства антигистаминного средства и стабилизатора тучных клеток с дополнительной ингибирующей активностью в отношении эозинофилов);
- устранение осложнений ксероза (биологическое покрытие роговицы и т.п.);
- коррекцию синдромальных форм ССГ смежными специалистами.
Источник: http://umedp.ru/articles/vozmozhnosti_diagnostiki_i_lecheniya_sindroma_sukhogo_glaza_v_rossii.html
Что такое синдром сухого глаза, причины заболевания
Синдром сухого глаза (ССГ) – распространенное в офтальмологии патологическое заболевание, при котором нестабильность слезной пленки приводит к характерной трансформации состава слезной жидкости, вследствие чего появляется дефицит увлажненности поверхности конъюктивы и роговицы. А вот какие капли для глаз от коньюктивита с антибиотиком стоит применять в первую очередь, указано здесь.
По статистическим данным, недугом страдают от 10-20% жителей планеты, чаще всего это женщины пожилого возраста.
Всемирной организацией здравоохранения, ксерофтальмии – медицинское название болезни, присвоен код H04.1., в международной классификации болезней десятого пересмотра (МКБ-10).
Для того чтобы дать полную картину классификации заболевания, прежде всего необходимо подробней остановиться на физиологии глаза.
Итак, слезная пленка состоит из трех основных составляющих, а точнее, из трех слоев:
- Наружный липидный – помогает веку плавно смыкать и размыкать глазную щель и предотвращать испарение слезной жидкости.
- Средний водный – удаляет инородные тела и собственную физиологическую отработку. А также выполняет защитную функцию при помощи содержащихся в ней компонентов иммунной системы.
- Внутренний муциновый – сглаживает поверхность роговицы, мягко увлажняя ее эпителий.
Каждый слой функционально тесно связан друг с другом, и если происходит сбой в одном, это негативно отражается на всей системе.
На видео — почему возникает такое заболевание:
В зависимости от механизма зарождения болезни, и отдельных ее проявлений синдром сухого глаза классифицируется также по трем основным формам:
- Самый распространенный вариант обуславливает значительное снижение объема секреции слезной жидкости, когда водный слой не справляется со своей функцией.
- Второй вариант связан с повышенным испарением пленки. Липидный слой не может эффективно препятствовать теплоотдаче с поверхности глазного яблока.
- Третий вариант – комбинированный из двух вышеперечисленных. В этом случае нарушением нормального функционирования может являться неэффективная работа липидного, муцинового и водного слоев как в сочетании, так и по отдельности.
Также в современной офтальмологии принято классифицировать ксерофтальмию с учетом этиологических факторов (артифициальный, синдромальный и симптоматический), а также по степени тяжести (легкая, средняя, тяжелая и особо тяжелая).
Симптомы болезни
Симптомы заболевания могут особо не проявляться на протяжении длительного времени. Однако, на холодном воздухе или влажной среде, в пыльном помещении, в работе за компьютером; при других занятиях, требующих длительного глазного напряжения, может появиться легкая симптоматика синдрома сухого глаза.
При более тяжелой форме недуга человек ощущает основательное нарушение самочувствия:
- жжение;
- зуд;
- слезотечение. Узнать больше про сильную резь в глазах и слезотечение можно в данной статье;
- ощущение инородного тела;
- сухость;
- покраснение;
- светофобия;
- размытость зрения, проходящая при частом моргании;
- резь и боль при чтении или телевизионном просмотре;
- ухудшение зрения.
Человеку, с вышеприведенными проявлениями симптоматики, следует незамедлительно обращаться к специалистам за медицинской помощью. В противном случае увеличивается риск необратимости ухудшения зрения, вплоть до его полной потери.
Возможно вам также будет полезно узнать о том, какие существуют капли при синдроме сухого глаза без консервантов.
Причины
В более чем 80% случаев патологическое нарушение липидного и муцинового слоя приводит к дестабилизации качества слезной пленки. Ухудшение водного компонента слезной жидкости, происходит значительно реже (примерно в 20% случаев).
Причинами, снижающими количественный и качественный состав, необходимой для увлажнения глаз жидкости, по мнению врачей, считаются:
- Авитаминоз. Отсутствие в организме достаточного количества витаминов, минералов и других компонентов, необходимых для нормального функционирования организма.
- Нарушение полноценного отдыха и сна. Долгое чтение, напряжение зрения за компьютером, занятия с мелкими деталями.
- Факторы внешней среды. Холодный или сухой воздух, ветер, пыль, загрязненная окружающая атмосфера.
- Нарушения эндокринной системы. Эндокринная офтальмопатия, гормональные сбои у женщин во время менопаузы и климакса.
- Хронические заболевания. Обострение болезней неврологического характера, кожные инфекции, почечная недостаточность, поражение печеночной ткани, воспаление глаз, острая форма истощения организма, болезнь Паркинсона, дисфункция слезной железы.
- Неправильный выбор контактных линз (а вот как подобрать раствор для жестких контактных линз, можно узнать здесь). Плохое качество или неподходящий размер.
- Длительная терапия. Использование лекарственных препаратов (антигистамины, анестетики, контрацептивы, кортикостероиды) повышает вязкость и уменьшает количество слезной жидкости.
- Лагофтальм. Неполное закрытие век препятствует достаточному увлажнению роговичной поверхности.
Также будет полезно больше узнать о том, как происходит лечение народными средствами синдрома сухого глаза.
Проведенные в 2013 году офтальмологические исследования помогли ученым разобрать общую картину развития, прогресса и частоты заболевания. Гораздо чаще (в 3-4раза), ксерофтальмия проявляется у жителей больших городов и высокогорных территорий, чем проживающих в сельской равнинной местности.
Но основная тенденция увеличения больных с синдромом сухого глаза наблюдается среди женщин старше 45 лет, из-за понижения в крови уровня эстрогена. Причем если женщина в преклонном возрасте проводит за компьютером достаточно большой период времени, риск заболевания увеличивается до 75%.
Профилактика и лечение
Профилактические меры при болезнях глаз, и при ксерофтальмии, в частности, обусловлены изменениями жизненного графика и режима труда пациента.
Необходим ежедневный мониторинг воздуха на предмет пыли, задымленности, химических составляющих; в связи с чем следует чаще проветривать жилое и рабочее помещения.
Нужно избавиться от трения глаз, и прибегать к принудительному морганию для увлажнения глазного яблока.
Лакрисифи
При лечении, проходящем под контролем специалиста, на начальной стадии заболевания используют капли и гели для глаз, известные по общей классификации – «искусственные слезы». Данные препараты отличаются низкой, средней и высокой вязкостью.
Изначально делают акцент на низкую степень (Лакрисифи, Дефислез), продолжают средней (Лакрисин), и в наиболее тяжелых случаях недуга используют лекарства с высокой вязкостью (Офтагель, Видисик). Перейдя по ссылке можно больше узнать про инструкцию использования таких капель.
Офтагель
В качестве противовоспалительного препарата используют капли «Рестазис», содержащие циклоспорин, способный снять воспаление и нормализовать состав слезной жидкости.
При комплексном лечении положительный эффект обеспечивают «Дексаметазон» и «Офтан», препятствующие прогрессу воспалительных процессов. Но ввиду возможных побочных воздействий на организм пациента, данные препараты необходимо применять с осторожностью.
Офтан
Антибактериальные средства, содержащие тетрациклин и эритромецин, оказывают общее бактерицидное действие на патогенные микроорганизмы, и к тому же, увлажняют роговицу.
Также будет интересно больше узнать о том, какие существуют капли для глаз от сухости и усталости.
На видео — лечение синдрома сухого глаза:
Хирургическое лечение ксерофтальмии подразумевает следующие операции:
- Обтурация и пластика слезных точек.
- Кератопластика
- Латеральная тарзорафия
А вот какие капли для глаз от сухости и усталости используются чаще всего, поможет понять данная информация.
Данные операции проводятся, по медицинской надобности, для увеличения или оттока слезной жидкости, путем искусственного открытия или закупоривания слезных каналов.
По отзывам людей с симптомами синдрома сухого глаза отличный эффект производят некоторые препараты типа «искусственные слезы».
Но в случае отсутствия положительного эффекта при длительном применении данных препаратов необходимо, как можно быстрее, проконсультироваться со специалистом-офтальмологом. К сожалению, многие пациенты, занимаясь самолечением, обращаются за помощью к врачам значительно позже, чем требовалось, и в таких случаях хирургического вмешательства не избежать.
Источник: https://okulist.online/zabolevaniya/glaz/konyunktiva/sindrom-suxogo-glaza-prichiny-zabolevaniya.html