Заболевание макулы глаза – что это такое, как лечить
Деструкция или дефектность клеток (отвечающих за чувствительность к свету) центральной части сетчатки называется дегенерацией макулы и заднего полюса. Заболевание относится к группе болезней, затрагивающих сосудистые оболочки и сетчатки.
Макула создает необходимую резкость зрительного восприятия при исполнении действий, требующих небольшое от поверхности глаза расстояние. Внешне, данный участок, напоминает по своим размерам стандартную букву «О». Непосредственно эта часть занимается обеспечением центрального зрения.
Этиологические особенности
По данным офтальмологической статистики, большая часть (не менее 70%) регистрируемых случаев приходится на возрастные изменения. Преобразования, приходящие с возрастным периодом, связаны с постепенным сбором продукции обмена в пигментных клетках.
Видоизменениям подвергается состав коллагеновых волокон, мембрана Бруха, с параллельным повреждением сосудистых оболочек. Возраст влияет на ткани макулы, вызывая их постепенное истончение и деструкцию. Со временем на центральной области сетчатки появляются участки атрофии – в связи с уменьшением общего количества фоторецепторных клеток.
Диагноз «дегенерация макулы и заднего полюса» у мужчин ставится после 75 лет, у женщин – после 70. По процентному соотношению данное заболевание возникает у женского пола чаще на 39,77%, чем у мужского населения.
Подвиды заболевания
Принято выделять две основные формы болезни:
1) Сухая (неэкссудативная) – характеризуется географической атрофацией (очаговым расположением омертвления сетчатки), при ней не происходит создание новых сосудов, нет отеков и геморрагических изменений.
Первичная диагностика фиксирует перераспределение пигмента, небольшой уровень его поврежденности и начало скопления друз. По прошествии времени фоторецепторы начинают отмирать, образуя участки атрофии, связано это с нарушением их функциональности.
Зоны уже возникших мертвых участков имеют склонность к различной размерности, формообразованиям и слиянию между собой. Происходит сужение центрального зрения, в нем образуются «мертвые» зоны.
2) Влажная (экссудативная) дегенерация – отличается ярко выраженными трансформациями глазного дна. Повышенная проницаемость сосудов предрасполагает к отторжению пигментного слоя эпителиальных тканей сетчатки, со временем отслаивается и нейроэпителий.
Недостаток кислорода, развивающаяся в процессе отторжения, вызывает создание новых сосудов, с дальнейшим их прорастанием. Данный процесс приводит к местным кровоизлияниям, скоплению твердых отложений и образованию рубцовых тканей.
Данный подвид болезни встречается реже, не более чем в 20% от общего числа дегенерации макулы. Зрение в этом варианте может ухудшаться в течение нескольких суток и происходить резко, без постепенного нарастания.
Предпосылки
Отдельные факторы считаются прямыми источниками возникновения макулярной дегенерации:
- табакокурение;
- отдельные болезни почек и надпочечников;
- атеросклеротические изменения сосудов;
- травматизация глаз;
- избыточный вес с уклоном в ожирение;
- черепно-мозговые травмы;
- сахарный диабет;
- стабильно высокий показатель холестерина;
- осложнения инфекционных заболеваний (грипп и пр.);
- повреждение сетчатки ультрафиолетовыми излучениями – за счет отказа от пользования специальными затемненными очками;
- генетическая предрасположенность – нахождение в анамнезе заболевшего старших родственников с теми же болезнями.
Все факторы возникновения считаются условными, точное определение причин возникновения происходит при исследованиях в условиях медицинского учреждения.
Симптоматика и диагностирование заболевания
Основные жалобы пациентов приходятся на возникновение «пелены» в определенной точке. Со временем закрытая область имеет свойство к увеличению, дальнейшему распределению на весь участок зрения. Отдельные симптомы проявляются в образе:
- кратковременных вспышек;
- искажения изображения предметов;
- «искр» перед глазами;
- проблем с распознаванием текста;
- мельканием черных точек;
- микропсии;
- макропсии;
- резкого снижения зрения;
- сужение общего участка зрения или отдельных его отделов;
- ухудшение видимости ночью.
Заболевание не сопровождается болевым синдромом, это связано с отсутствием чувствительной иннервации во внутренней оболочки глаз. При обращении за консультацией к офтальмологу, на осмотре выявляются следующие изменения:
- скопление друз;
- очаги омертвления пигментного эпителия;
- отслоение пигментного слоя в эпителии с дальнейшим рубцеванием;
- усиленная или ослабленная пигментация одноименного участка эпителиальной ткани;
- неоваскуляризация хориоидеи.
Общей схемы для диагностики дистрофических изменений макулы не существует, окончательный диагноз выставляется по наличию характерных симптомов, лабораторных исследований и на основании жалоб заболевшего.
Симптоматическое лечение
Консервативное – включает в себя закапывание глаз специальными медикаментозными препаратами, инъекции различных лекарственных средств. Дополнительно применяются методы физиотерапии:
- электрофорез;
- фонофорез;
- лечение магнитными полями, ультразвуковыми волнами, лазерными волнами.
Лазерные коагуляции проводятся для сохранения и восстановления функциональности обмена веществ в области сетчатки. Применение этого метода позволяет уменьшить количество местных кровоизлияний, влияющих на центральное зрение.
Хирургические манипуляции направлены на восстановление отслоившейся сетчатки и при гемофтальмах (кровоизлияниях непосредственно в полость глаз).
Источник: http://ofthalm.ru/makula-glaza.html
Макула глаза: причины и лечение
Макула глаза – это анатомическая структура, которая обеспечивает цветовое восприятие зрительного образа. Макула имеет и другое название – желтое пятно, за счет наличия пигментов.
<\p>
Восприятие цвета и различение предметов происходит за счет попадания пучка лучей на место, где максимальное количество фоторецепторов, то есть на заднем полюсе сетчатки.
Из-за наличия этой структуры глаза у людей есть возможность читать и писать.
Структура макулы глаза
За восприятие цвета должны отвечать какие-либо структуры. Что касается глаза, то в данном случае это так называемые колбочки. Они располагаются в макуле в большом количестве, и в совокупности с палочками, которые находятся на периферии сетчатки, обеспечивают распознавание мелких предметов различного цвета, в светлое время суток и в сумерках.
Лютеин и зеоксантин – вот те пигменты, которые окрашивают макулу в желтый цвет. Эти вещества содержатся в определенных продуктах питания: овощах зеленого и желтого цвета (брокколи, шпинат, кукуруза).
Поскольку макула является очень важной структурой глаза, то она должна быть хорошо защищена от повреждений и внешних воздействий. За эту защиту и отвечают пигменты. Однако в ряде случаев все-таки возникают проблемы с сетчаткой.
Причины патологии макулы глаза
Чаще всего все патологии, связанные с макулой, вызваны возрастными изменениями. Однако кроме этого, к нарушениям приводя и другие причины.
- Появление воспалительных процессов глазного яблока.
- Изменения в сосудах, нарушение кровообращения.
- Травмы, ранения.
- Наличие заболеваний, с течением процесса поражающих сосуды (диабет, гипертензия).
Обнаружить проблемы можно при профилактическом осмотре, а также при усугублении процесса по определенным признакам.
Патологии макулы глаза
Существуют следующие заболевания макулы:
- дистрофия, или дегенерация структуры сетчатки;
- отек макулы;
- разрыв;
- ретинит с вовлечением макулы;
- глиоз, то есть образование спаек на границе сетчатки и стекловидного тела.
Часто при нарушении функциональности желтого пятна не характерна боль, поэтому заподозрить патологию бывает сложно. Есть общие признаки, по которым можно подозревать патологию сетчатки.
- Нарушается зрение в центральной части сетчатки, как будто предмет в середине закрыли чем-либо.
- Изображение может быть размытым, нарушается размер и внешний вид рассматриваемых предметов.
- Уменьшается или увеличивается размер предметов по сравнению с реальным.
Дистрофия сетчатки глаза
Эта патология является возрастной, определяется у лиц старше 60 лет.
На развитие дистрофии этой области сетчатки влияет наследственность, пол (женщины болеют чаще), воздействие на глаза прямых солнечных лучей, курение, обедненное питание.
Дистрофия сетчатки может быть двух видов, в зависимости от компенсаторных возможностей организма. Это сухая и влажная форма, первая из них встречается чаще, вторая всего около 10% случаев.
Влажная форма получается в том случае, если в ответ на изменения в сосудах организм начинает компенсировать пораженные сосуды образованием новых.
Однако эти сосуды несостоятельные, ломкие и проницаемые, поэтому жидкая часть крови выходит из сосудов и образует кровоизлияния.
Дегенерация макулы поражает равномерно оба глаза, но потеря зрения вследствие патологии происходит на одном глазу раньше. Макула одного глаза до обнаружения дистрофии компенсирует потерю зрения на втором глазу.
Отек макулы глаза
Отек макулы возникает в дополнение к развитию заболеваний глазного яблока. В ответ на воспалительные изменения нарушается проницаемость сосудов, и возникает отек, в том числе в области макулы.
Часто этот симптом возникает в ответ на проведение операций и является послеоперационным осложнением. Это операции по поводу удаления катаракты, глаукомы.
Как следствие других заболеваний, отек макулы может развиваться при диабете, поскольку поражаются сосуды сетчатки, а также при тромбозе, то есть закупорке сосудов скоплениями тромбов.
Симптомами отека кроме общих симптомов (размытого изображения, нарушение центрального зрения) может служить появление розового фона изображения, светобоязни, снижения зрения в зависимости от времени суток.
Отек макулы может быть фокальным или диффузным в зависимости от площади поражения. О диффузном говорят в случае поражения центра макулы на площадь более 2 значений диаметра зрительного нерва. Фокальный отек располагается на периферии.
Своевременное лечение позволяет вернуть если не всю, то часть остроты зрения.
Лечение отека производится рядом методов: оперативный и консервативный метод, а также лазерная терапия.
Консервативное лечение заключается в назначении противовоспалительных средств из группы нестероидных противовоспалительных и кортикостероидных гормонов. Эти средства применяются и в том случае, когда в дальнейшем предполагается лазерная терапия. Это препараты общего действия, однако, при отсутствии эффекта этих средств лекарства вводятся непосредственно в область стекловидного тела.
Разрыв макулы глаза
Дегенерация макулы, то есть появление необратимых изменений структуры, часто вызывает потерю структурой глаза эластичности. Рано или поздно это приводит к появлению разрыва.
Дегенерация макулы может и не иметь прямого отношения к разрыву: он происходит из-за травмы, то есть прямого удара в глаз. Также нарушения могут произойти после проведения операции как осложнение. Часто разрыв макулы происходит из-за высокой степени близорукости.
Разрыв макулы происходит на одном глазу, однако может происходить и параллельно на втором.
Патология проявляет себя постепенно, при этом отсутствует боль. Снижается острота зрения, поскольку макула отвечает за рассмотрение предметов вблизи. Как и при других патологиях макулы, появляется нарушение центрального зрения. Предметы кажутся размытыми, могут иметь нереальный размер. При работе быстро возникает усталость глаз, часто беспокоят головные боли, появляется слезоточивость.
Лечение разрыва, произошедшего на фоне высокой степени близорукости, может затянуться и обычно очень плохо поддается лечению.
Профилактика заключается в предупреждении дистрофии, что возможно благодаря правильному питанию, проведению гимнастики глаз, предупреждению травм.
Ретинит с вовлечением макулы глаза
Ретинит представляет собой воспалительный процесс сетчатки, и затрагивать смежные структуры. Чаще всего воспаление вызвано микроорганизмами, которые попадают в глаз гематогенным путем, то есть из крови, или снаружи.
Лечение состояния заключается в антибактериальной и противовоспалительной терапии.
Глиоз глаза
Эпиретинальный глиоз возникает после операции на глазах либо воспалительного процесса. Образованная соединительная ткань искажает изображение, делает линии нечеткими, центральное изображение не исчезает, но искажается.
Лечение проводится хирургическим путем, когда удаляют соединительную ткань.
Советы и рекомендации
Источник: http://MoeOko.ru/zabolevaniya/makula.html
Макулопатия сетчатки – симптомы, средства профилактики и лечения
Макулопатия – это патология, которая влияет на центральный участок сетчатки глаза, называемый макулярным пятном, что может быть вызвано возрастом, наследственными факторами, сахарным диабетом.
Как проявляется макулопатия? В чём отличия различных её типов? Какие средства лечения помогут спасти зрение? Давайте выясним вместе…
Что такое макулопатия
Макулопатия является формой ретинальной патологии, которая поражает центральную зону сетчатки глаза, называемой макулой. Эта область сетчатки отвечает за центральное – самое четкое – зрение, т.е. позволяет распознавать лица, водить машину, читать и выполнять обычные повседневные задачи.
Макулопатия характерна для пожилого возраста. Пик её возникновения приходится на возраст около 50 лет, от 8 до 11% больных имеют возраст от 65 до 74 лет, и у 27% – он превышает 75 лет.
Макулопатия – это чрезвычайно изнурительное заболевание, которое может привести к состоянию, когда будет невозможно выполнять повседневную деятельность.
Типы и причины макулопатии
Макулопатия может быть классифицирована на различные типы в зависимости от нескольких параметров. Она может быть односторонней, то есть поражать только один глаз, или двусторонней, то есть поражает оба глаза.
Кроме того, в зависимости от того, как проявляется, мы можем отличить макулопатию:
- Сухая: при этой форме, называемой также атрофической, преобладает прогрессивная атрофия сетчатки, что приводит к её постепенному истончению. Это состояние необратимо, и составляет около 90% случаев макулопатии. Несмотря на то, что это дегенеративное прогрессирующее заболевание, оно является доброкачественным и может быть пролечено различными способами. Также её называют коллоидной макулопатией из-за образования коллоидных тел желтоватого цвета, которые представляют собой нормальный продукт обмена веществ в клетках глаз, но в случае патологии желтого пятна они не удаляются и накапливаются.
- Экссудативная: также называется влажная или жидкая, – это более сильная форма макулопатии, но и более редкая, и составляет около 10% от общего числа случаев. При этой форме отмечается образование новых кровеносных субретинальных аномальных сосудов, очень хрупких, которые провоцируют накопление жидкости под сетчаткой, и которые часто лопаются и приводят к внутреннему кровотечению. Эта форма называется также отечной макулопатией, поскольку образуется отёк под сетчаткой.
В зависимости от причин, которые привели к возникновению патологии, можно выделить несколько форм макулопатии:
- Диабетическая: связана с негативным влиянием сахарного диабета на уровне капилляров и сосудов микроциркуляции. В этом случае, избыток глюкозы в крови ведёт к повреждениям кровеносных сосудов глаз и это может привести к изменениям на уровне макулы.
- Старческая дегенерация: является самой распространенной формой макулопатии и связана с прогрессирующей дегенерацией структур макулы и сетчатки.
- Ранняя: форма макулопатии, которая возникает до 50 лет, и, вероятно, связана с наследственными факторами. Проявляется обычно в возрасте до 20 лет, также имеет название макулопатия Штаргардта.
- Воспалительная: эта форма макулопатии связана с воспалением на уровне глазных структур, например, увеит. Воспаление вызывает образование отёка на уровне всех структур глаза, включая сетчатку, с появления изменений и симптомов, характерных для макулопатии.
- Близорукость: развитие заболевания связано с имеющейся близорукостью, как правило, поражает всё макулярное пятно и часто имеет двусторонний характер. В 40% случаев – имеет прогрессивный тип с ухудшением зрения.
- Ретинит: форма генетической ретинопатии, также называется пигментный ретинит, при котором отмечается прогрессирующая дегенерация всей структуры сетчатки, в том числе макулы.
Симптомы макулопатии сетчатки
Развитие макулопатии происходит с появлением характерных симптомов. В частности, обнаруживаются следующие изменения:
- Искаженное и измененное восприятие изображения, с затуманенным, нечетки зрением и неспособностью выполнять простые повседневные задачи, например, читать или смотреть телевизор.
- Изменения в цветовом ощущении: цвета становятся слабыми и мало интенсивными.
- Наличие скотомы, т.е. ослабление или отсутствие зрения в центральной точке, что определяет невозможность сосредоточиться или сфокусировать взгляд.
- Появление пятен серого цвета, которые делают зрение размытым и неясным.
- Искажение линий, в частности, прямые линии кажутся кривыми или волнистыми.
- Изменения в восприятии размеров объекта.
Средства и методы лечения макулопатии
Лечение макулопатии включает целый комплекс лечебно-фармакологических средств, которые обычно вводятся непосредственно внутрь глаза.
Действие такого лечения можно усилить через приём натуральных средств, которые могут помочь сохранить здоровье сетчатки и предотвратить развитие макулопатии.
Природные лекарства для профилактики макулопатии
Наиболее полезные природные средства для профилактики макулопатии включают:
- Источники питания: потребление продуктов, богатых антиоксидантами, такими как зеаксантин и лютеин (можно найти в шпинате, луке-порее, брокколи, красном редисе, манго и яичном желтке), и витаминами E, C и D, которые помогают предотвратить старение клеток.
- Травы: из растений наиболее полезны для предотвращения или лечения макулопатии центелла азиатская (содержит фитостеролы, дубильные вещества, флавоноиды и тритерпеновые сапонины), она помогает поддерживать здоровье капилляров и микроциркуляцию крови в глазах, и донник (который содержит кумарины, тритерпеновые сапонины, дубильные вещества и флавоноиды), оказывающий противовоспалительное и антиоксидантное действие.
Лекарства для лечения дегенерации макулы
Лекарственная терапия макулярной дегенерации имеет целью замедлить или остановить прогрессирование заболевания, но обычно не способна устранить имеющиеся повреждения.
Среди медицинских методов наибольший интерес представляют:
- Фотодинамическая терапия: основанная на введении ветропорфирина, приводящего к тромбообразованию в «лишних» кровеносных сосудах. Ветропорфирин вводится через внутривенный катетер, а затем активируется посредством лазерного луча с частотой 689 нм.
- Инъекции в стекловидное тело препаратов: антиангиогенных препаратов, которые блокируют образование новых кровеносных сосудов, или кортикостероидов, таких как ацетонид триамцинолон. Оба лекарства используются, в основном, для лечения экссудативной формы в макулопатии, уменьшения отёка и предотвращения образования новых сосудов.
- Фотокоагуляция: терапия, которая выполняется с помощью термического лазера, роль которой заключается в устранении аномальных кровеносных сосудов в случае экссудативной макулопатии.
Эти методы могут быть использованы самостоятельно или вместе, в зависимости от случая и конкретных потребностей. Они используются, в основном, для лечения экссудативной макулопатии, в то время как для сухой макулопатии не существует специфических методов лечения.
В последнее время были разработаны новые методы лечения макулопатии, основанные на использовании клеток, взятых из кожи пациента и имплантируемых на уровне сетчатки, чтобы восстановить поврежденную часть, или на основе молекулы, называемой антифактор D, который замедляет прогрессирование атрофичной формы макулопатии. Тем не менее, такие методы лечения пока находятся в стадии тестирования.
Источник: https://sekretizdorovya.ru/publ/makulopatija_sokhranit_zrenie/8-1-0-1001
Макула: строение, функции, заболевания – “Здоровое око”
Центр сетчатки глаза носит название макула или жёлтое пятно. Если в рефракции нет нарушений, человек не страдает от миопии или гиперметропии, то именно в этом месте сосредотачиваются световые пучки, которые после передаются на сетчатую оболочку ока.
Жёлтое пятно несёт ответственность за безошибочное цветовосприятие. Также в данной области сосредоточено большое количество фоторецепторов, отвечающих за чёткость получаемого изображения. Благодаря макуле человек различает оттенки, может читать и распознавать лица.
Что такое жёлтое пятно?
По внешнему виду «элемент» напоминает вытянутую букву «О». Данная область ответственна за центральное зрение. Макула глаза имеет диаметр около пяти с половиной миллиметров. Примерно полтора миллиметра занимает основная часть жёлтого пятна – фовеа. Необычную окраску оно имеет благодаря наличию в составе лютеина, зеаксантина и каротиноидов растительного происхождения.
С помощью макулы человек может видеть, малейшее её повреждение несет серьёзную угрозу для всего органа зрения.
Строение макулы
Жёлтое пятно располагается на задней части глазного яблока. Находится оно чуть поодаль от зрительных нервов, ближе к височной части. Самая чувствительная область – фовеа, отвечает за цветовое восприятие и дарит человеку возможность различать мельчайшие детали окружающей среды.
Благодаря уникальному строению макула имеет невероятно высокую разрешающую способность. Окулисты в шутку сравнивают её с матрицей цифрового фотоаппарата, где сосредоточено бесчисленное количество светочувствительных элементов. Ведь чем их больше, тем четче кадр получится в результате фотосъёмки. За доставку к макуле полезных веществ отвечают капилляры, расположенные в её нижней части.
Фоторецепторы
Их второе название «колбочки» и «палочки», основная часть сосредоточена в макулярной зоне. При этом колбочки отвечают за центральное зрение, а палочки за периферийное (возможность различать предметы в условиях слабой освещенности).
Разрешающие способности жёлтого пятна объясняются его особенным строением:
- Отсутствие сосудистой системы. Это помогает избежать проблемы блокировки световых потоков;
- В зоне макулы сосредоточены в основном колбочки, оттесняющие иные слои сетчатой оболочки. Это позволяет лучам, проходящим через зрачок, сосредотачиваться непосредственно на светочувствительных фоторецепторах;
- У колбочек особая связь с остальными клетками глаза, к ним привязано по одной биполярной и ганглиозной клеточке. За счёт этого человек получает чёткое изображение.
На периферии сетчатой оболочки к нескольким палочкам прикреплено по одной биполярной клетке, которые, в свою очередь, «обрабатывают» одновременно несколько биполярных клеточек.
| Благодаря такому уникальному строению зрительный аппарат улавливает минимальные световые раздражители. Наиболее данная способность развита у животных. |
Лютеин и зеаксантин
Жёлтый цвет макуле дарят эти два вещества, относящиеся к группе растительных каротиноидов. В большом количестве содержатся в овощах зелёного, жёлтого и оранжевого оттенка. Их очень много в морковке, капусте, кукурузе и т.п.
Макулярный пигмент обеспечивает защиту фоторецепторам. Природный антиоксидант, фильтрующий синюю часть спектра, блокирует любых «вредителей», способных травмировать сетчатую оболочку глаза.
Чем старше человек, тем меньше в его организме остается данного пигмента. Это приводит к развитию глазных заболеваний и проблемам с сетчаткой.
Подробней о строении макулы узнаете, посмотрев видеоролик
Функции
Главное предназначение жёлтого пятна – фокусировка световых лучей и обеспечение их беспрепятственного поступления на остальные слои глазного яблока. Уникальное анатомическое строение позволяет макуле без проблем выполнять свою функцию.
Палочки, расположенные в периферийной части, обладают способностью объединять все возможные раздражители. Благодаря этому орган зрения реагирует на самые незначительные световые колебания.
Источник: https://zdorovoeoko.ru/stroenie-glaza/makula/
Возрастное изменение глаз — макулодистрофия
Для записи на консультацию по поводу лечения возрастных изменений глаз звоните:+7 (495) 125-30-32
Прием ведет врач-офтальмолог, кандидат медицинских наук Наталья Всеволодовна Фридман. Стоимость первичного приёма — 2500 р., повторный приём — 1250 р.
Возрастное изменение глаза, а точнее, самого центра сетчатки, приводит к постепенной утрате зрения. В медицинской литературе этот хронический процесс называют возрастной макулярной дегенерацией (ВМД), в упрощённом виде — макулодистрофия.
Заболевание это не часто упоминается в быту, тем не менее, после 50-летия оно отмечается у каждого пятого, а после 75 лет жизни — уже у каждого третьего, тогда как не видимые патологические изменения в глазу начинаются уже после 35-летия. Всего же из почти 30 миллионов пожилых россиян почти треть имеет признаки макулодистрофии, в разной степени меняющие остроту их зрения.
Где живёт макула
Там где на сетчатке заднего полюса глаза свет собирается в пучок, есть жёлтое пятно чуть более 5 миллиметров. Это пятно каждому из нас даёт видеть окружающий и цветной мир таким, какой он есть. Это самый центр глаза и центр мировосприятия человека, макулу не сможет заменить вся остальная часть сетчатки, потому что за всё видимое нами ответственно именно жёлтое пятно.
Жёлтое, потому что окрашено таким же яркими пигментами, как и жёлтые овощи — лютеином и зеаксантином.
Окрашено совсем не ради красоты, а для защиты от агрессивного для глаза синего света, на который негативно реагируют колбочки сетчатки.
Колбочки наполняют макулу и отвечают за восприятие цвета и чёткость видения предметов. Далее макулы сетчатка заполнена тоже очень нужными нам палочками, обеспечивающими периферическое зрение.
В жёлтом пятне нет сосудов — ничто не мешает человеку видеть человеку мир.
Что приводит к дистрофии макулы?
Конечно, это тавтология — возрастная дегенерация приходит с возрастом. Это так, чем старше человек, тем больше вероятность развития ВМД.
Одно клиническое исследование десятилетие наблюдало за изменениями сетчатки глаз нескольких сотен людей, и у 75-летних частота и скорость развития заболевания была в 10 раз выше, чем у 40 и 50-летних, оно же в сотне сорокалетних находило четырёх с явными, пусть и небольшими, признаками дистрофических изменений макулы.
Курение портит глаза, что абсолютно точно и во всех исследованиях доказано на примере ВМД. Причём курение удваивает вероятность дистрофии сетчатки, и чем больше сигарет выкуривает человек и чем дольше курит, тем хуже обстоят дела с лично его зрением. Если бросить курить, то через 20 лет риск макулодистрофии снизится до стандартного уровня некурящей популяции.
Европейцы подвержены макулодистрофии больше всех остальных рас. Женщины болеют чаще, и если до пенсии на одного мужчину с ВМД приходится две страдающих макулодистрофией женщины, то в преклонном возрасте на джентльмена — уже семь дам. Причины этого пока неизвестны.
Наследственность увеличивает риск передачи заболевания первому поколению больного макулодистрофией, потому что нашли гены, кодирующие дефектные белки. Негативную роль может играть и хроническое воспаление, поскольку часто дистрофия сочеталась с ускорением СОЭ и увеличением С-реактивного белка (СРБ).
Влияют ли сердечно-сосудистые заболевание и конкретно артериальная гипертония на возможность развития дистрофии макулы? Тоже окончательно не определились, многочисленные исследования дают очень противоречивые выводы. Точно также сомнительно влияние солнечного света на сетчатку, но какая-то часть световых волн способствует прогрессии ВМД.
Одно крупное исследование продемонстрировало позитивное воздействие минералов и витаминов, замедлявших процесс дистрофических изменений в сетчатке. Но модные ныне омега-3-полиненасыщенные жирные кислоты оказались глазу совершенно бесполезными.
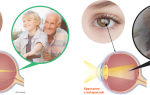
Какой бывает макулодистрофия
Квалифицировано две больших формы ВМД: сухая и влажная, первая встречается в восьми из десяти случаев; и ещё есть две очень редко встречающиеся формы со сложными названиями.
При влажной дистрофии в макуле появляются новые сосуды, которых природой человека не предусмотрено. Из сосудов пропотевает жидкость и скапливается под сетчаткой, сдавливая и разделяя нежные колбочки, которые от такой жизни гибнут. На месте погибших колбочек нет восприятия цвета — это слепые пятна, потому что ими человек уже не видит.
При сухой дистрофии в макуле образуются друзы — глыбки метаболитов белков и пигмента липофусцина, меняющие чёткость зрительного восприятия. Друзы бывают крупные мягкие и мелкие твёрдые, смешанные и сливные. Они растут, твёрдые переходят в мягкие, сливаются друг с другом, вызывая на месте своей локализации отслойку и атрофию сетчатки.
Сухая дистрофия не столь сурова, как влажная, потому что даже сливные друзы это не тотальный отёк макулы, но тоже может привести к значительному снижению зрения. Сегодня безоговорочно доказано, что одна форма может переходить в другую, раньше же считалось, что никогда сухой не стать влажной и наоборот.
Что ощущает пациент?
Пациент при макулярной дегенерации жалуется на метаморфопсии, когда искажается форма объекта, его размеры и цвет.
Обычно это замечают с привычными вещами, к примеру, вдруг одна ножка у стола становятся другой, не такой, как накануне и непохожей на остальные три.
Причём при просмотре под другим углом всё с подозрительной ножкой может быть абсолютно нормальным, а кривоватой становится столешница. Пациент может не понимать, стоит объект или движется. Но искажение не постоянно, это-то и смущает и пугает человека.
Ещё пациент ощущает микропсии — довольно пропорциональное уменьшение объектов. Почти аналогичный процесс случился с Алисой в Стране чудес, когда она пила таинственную жидкость и кусала особенный пирожок, вырастая и уменьшаясь. Микросии называют ещё симптомом Алисы или галлюцинацией лилипута.
А ещё пациента беспокоят движущиеся перед глазами светящиеся и сверкающие точки и чёрточки, что называют фотопсиями. Острота зрения при этих визуальных безобразиях может быть нормальной или сдвинутой к дальнозоркости.
Макулодегенерация коренным образом меняет мировосприятие человека, ведь глаз — часть головного мозга.
При влажной дистрофии отёк способен отслоить сетчатку, из новых сосудиков могут просачиваться и форменные элементы крови, тогда зрение быстро снижается, появляется пелена перед глазами и предмет видится не целиком, а с выпадением каких-то частей.
Степень утраты зрения зависит от количества вытекшей крови, немного — в глазу «плавают» точки и червячки, много — различаются только свет и тьма, причём утром лучше, чем вечером, потому что за ночь кровь стекает в нижний полюс глаза, очищая стекловидное тело, а за день «взбалтывается».
Распространение отёка за пределы макулы нарушает и периферическое зрение.
Диагностика и лечение
Полное офтальмологическое обследование даст объективную картину поражения.
Лечение ранней стадии макулярной дегенерации может остановить процесс и даже улучшить зрение.
Вариантов терапии достаточно, так при сухой дистрофии друзы удаляются с помощью лазера, при влажной дистрофии внутривенно вводится специальный препарат, накапливающийся в новых сосудиках макулы, и проводится фотодинамическая терапия, в результате чего сосудики облитерируются — закрывается их просвет. Хирургические техники пока не получили широкого распространения из-за высокой сложности и возможных осложнений, но в ряде случаев им находится место.
На сегодняшний день довольно эффективны ежемесячные инъекции специального препарата в стекловидное тело — внутрь глаза, что тоже помогает перекрытию просвета сосудов с хорошим результатом. На подходе регистрация ещё одного препарата аналогичного действия и такого же внутриглазного способа введения.
В качестве дополнительного лечения обязательно используется модификация образа жизни с исключением факторов риска макулярной дистрофии — курения, обязательность ношения солнцезащитных очков, лечение сопутствующих заболеваний сердца и гипертонии. Определённую пользу оказывает приём витаминов и минеральных комплексов.
Всем взрослым после 40 лет полезно каждые 1–2 года посещать офтальмолога даже при отсутствии жалоб, чтобы жалобы на зрение появились как можно позже.
Для записи на консультацию к Наталье Всеволодовне звоните по телефону +7 (495) 125-30-32.
Источник: https://profmedlab.ru/patsientam/vozrastnoe-izmenenie-glaz-makulodistrofiya/
Макулодистрофия сетчатки глаза: почему не всегда помогает лечение?
Добрый день, уважаемые читатели!
В одной из прошлых моих статей шла речь о сетчатке и ее отслоении. Мы говорили о том, что сетчатая оболочка глаза имеет центральную часть — макулу (другое ее название — желтое пятно).
Именно она ответственна за восприятие цветов и четкость центрального зрения, так как содержит наибольшее количество фоторецепторов — колбочек.
…
И сегодня я хочу рассказать вам о достаточно распространенной патологии макулы — дистрофии. До сих пор учеными не установлены точные причины ее развития, как и не существует 100% эффективного метода лечения этого заболевания.
Однако достоверно известны факторы, негативно влияющие на состояние сетчатки и ее центральной части. Поэтому людям, входящим в группу риска, рекомендовано посещение офтальмолога не реже одного раза в год.
И прямо сейчас я предлагаю вам узнать подробности о макулодистрофии (макулярной дегенерации).
Патология центральной области сетчатки
Возможно, ранее вы уже сталкивались с таким понятием, как макулодистрофия. Это заболевание имеет и другие названия — возрастная макулярная дегенерация (ВМД), инволюционная центральная дистрофия, дегенерация желтого пятна.
Как мы уже знаем, сетчатую оболочку глаза питают сосуды из подлежащего слоя.
В силу возраста или других причин происходят склеротические изменения и уменьшение просветов капилляров, из-за этого ткань макулы начинает испытывать кислородное голодание, истончается и стареет.
Не получая необходимого питания, светочувствительные клетки погибают, вызывая нарушение зрительных функций — ухудшение или потерю центрального зрения.
Обычно болезнь поражает один глаз, поэтому на начальной стадии не всегда можно заметить ее симптомы, так как более здоровый «собрат» компенсирует дефекты зрения.
Изменения на сетчатке второго глаза обычно происходят в течение 5 лет после начала дегенерации желтого пятна в первом глазу.
Однако при нарушениях центрального зрения человек уже не может читать или писать, водить автомобиль или занимать мелкой работой, что может доставлять существенный дискомфорт в повседневной жизни.
Как проявляется макулодистрофия?
К характерным симптомам заболевания относятся:
- нарушение цветопередачи
- видимая изломанность прямых линий
- необходимость в дополнительном освещении при чтении
- трудность распознавания мелких деталей
- зрительные галлюцинации
- появление слепого пятна в центре зрения
Были выявлены основные факторы, вызывающие дистрофические изменения в макулярной области сетчатки:
- возраст
- пол,
- генетическая предрасположенность,
- сердечно-сосудистые заболевания,
- гипертония,
- ультрафиолетовое излучение,
- курение,
- неполноценное питание.
Чаще всего от макулодистрофии страдают люди старше 50 лет, а к 70 годам вероятность заболевания возрастает до 75%. Однако в случае генетической предрасположенности эта болезнь может настигнуть и в более раннем возрасте.
Среди заболевших большую часть составляют женщины, хотя статистика объясняет этот факт тем, что они просто живут дольше мужчин.
Длительное нахождение на солнце без защитных очков может привести к повреждению ультрафиолетом нервной ткани сетчатки, что также провоцирует дегенеративные изменения в ее структуре.
Одной из самых частых причин развития центральной дистрофии сетчатки врачи считают недостаток витаминов групп А,С,Е, цинка и антиоксидантов,поступающих в организм с пищей.
Наверное лишний раз рассказывать о вреде курения нет смысла. Эта пагубная привычка не только нарушает глазное кровообращение, но и оказывает разрушительное действие на весь организм в целом.
Как можно обнаружить заболевание?
Диагностировать макулодистрофию можно самостоятельно в домашних условиях с помощью теста Амслера, который визуально представляет собой сетку с черной точкой посередине.
При наличии макулодистрофии человек увидит искажение прямых линий и слепое пятно в центре сетки.
В офтальмологическом кабинете для обнаружения заболевания вам могут предложить определение полей зрения, исследование глазного дна и изучение сосудов сетчатки.
Классификация макулярной дегенерации
Принято различать 2 формы макулодистрофии: сухую и влажную. В свою очередь последняя делится на скрытую и классическую.
Сухая (неэкссудативная) макулярная дегенерация развивается в 9 из 10 случаев. Это более легкая форма, которая отличается медленным течением, низкой вероятностью потери зрения, невыраженной симптоматикой.
Для сухой макулодистрофии характерно появление так называемых друз — скоплений под сетчаткой пигмента желтоватого оттенка. По мере увеличения количества и размера друз появляются новые симптомы заболевания.
При влажной (экссудативной) макулодистрофии начинается образование новых кровеносных сосудов, направленных к желтому пятну. Этот процесс называется неоваскуляризацией.
Слабые стенки «молодых» сосудов не выдерживают тока крови, происходят частые кровоизлияния под сетчатку, развивает отек окружающих тканей. Макула набухает и отслаивается от сосудистой оболочки, что приводит к полной потере центрального зрения.
Влажная форма малулярной дегенерации обычно развивается из сухой разновидности, она достаточно быстро прогрессирует и может привести к инвалидности в 85-90 % случаев.
В случае скрытого типа экссудативной макулодистрофии новообразованные сосуды практически не заметны, кровоизлияния слабы и малочисленны, а нарушения зрения минимальны.
Классическим называется такое течение болезни, при котором отмечается ускоренный рост сосудов, преобразование нервной ткани в соединительную (рубцовую), что в совокупности приводит к потере зрения.
Лечение макулодистрофии
Макулярная дегенерация считается необратимым и постоянно прогрессирующим заболеванием. Поэтому цель лечения в этом случае — как можно раньше диагностировать болезнь и стабилизировать состояние сетчатки. Вернуть былую остроту зрения, если уже произошло его видимое ухудшение, не в силах ни один врач.
На ранних стадиях применяется преимущественно медикаментозное лечение, подобранное в целый комплекс.
Вам могут быть назначены:
- сосудорасширяющие препараты
- средства для укрепления стенок сосудов
- препараты, вызывающие снижение вязкости крови
- витаминные комплексы
- противоотечные средства
Для замедления роста новообразованных сосудов хороший эффект дает применение фотодинамической терапии — введение в глаз специального препарата, активизирующегося под воздействием лазерных лучей.
В случае дальнейшего развития макулодистрофии применяются различные способы стимуляции сетчатки — магнито-, фото-, электро- и лазерная стимуляция, внутривенное облучение крови.
Остановить кровоизлияния при влажной форме макулярной дегенерации поможет лазерная коагуляция.
Полноценное питание при ВМД
Так как патологические изменения в сосудах часто обусловлены недостатком нужных веществ в организме, изменение рациона питания может оказать благоприятное воздействие на течение болезни.
Народная медицина рекомендует включить в меню проросшие семена пшеницы, которые известны богатым содержанием витаминов и антиоксидантов.
Если больному макулодистрофией ранее не была известна такая зернобобовая культура, как нут, пришло время познакомиться с этим продуктом. Его можно добавлять в супы, салаты, фарш.
Будьте внимательны к здоровью своих глаз.
Источник: https://ozrenie.com/bolezni/makulodistrofiya.html