Осложненная катаракта
04 Мая 2014
Осложненной катарактой называется нарушение, при котором помутнение хрусталика глаза происходит в результате тех или иных заболеваний, либо вредного внешнего воздействия. Осложненная катаракта Катаракта – как решить проблему полностью? встречается у представителей разных возрастных групп, и степень выраженности болезни часто зависит от возраста пациента.
При осложненной катаракте нарушается питание хрусталика глаза, и/или на него воздействуют вредные токсины. Так или иначе, в результате на хрусталике появляются мутные пятна, из-за которых зрение человека значительно ухудшается.
Осложненная катаракта может оказать негативное влияние на все важные аспекты жизни человека – от профессиональной деятельности до возможности без посторонней помощи заниматься спортом, путешествовать, и даже просто обслуживать себя на бытовом уровне.
По приблизительным оценкам, в 48% случаев причиной потери зрения у пожилых людей становятся те или иные виды катаракты, включая и осложненную катаракту.
В странах с низким качеством медицинского обслуживания катаракта является основной причиной слепоты у людей пожилого возраста.
Лечение катаракты. Осложненная катаракта лечение
Основной причиной ухудшения зрения у пожилых людей является катаракта или помутнение хрусталика глаза. Подвержены этому заболеванию также и молодые люди, и даже младенцы. Хрусталик глаза является оптической линзой глаза и его помутнение не дает нормально проходить свету сквозь него, вследствие чего человек начинает плохо видеть.
Основной причиной возникновения катаракты является старение нашего организма, возникновения в нем свободных радикалов (токсичных соединений), под воздействием которых происходит нарушение обмена веществ в организме, снижение иммунитета и нарушение питания глаз, а как следствие изменение белков хрусталика, их расщепление и распад белковых волокон, которое и сопровождается помутнением хрусталика глаза.
Возникать катаракта может также и вследствие такого заболевания как сахарный диабет, лучевого облучения человека и вследствие термического воздействия на глаза, а также после получения солнечного ожога и химического ожога.
Чаще подвержены данному заболеванию люди, которые курят, пьют, имеют заболевания печени и желудочно-кишечного тракта, плохо питаются, мало употребляют в пищу белка, зелени, продуктов содержащих витамины, которые живут в экологически неблагополучных районах.
Также этому заболеванию подвержены люди, которые ежедневно находятся под палящим солнцем, когда их глаза долго не защищены от воздействия прямых лучей солнца.
В зависимости от места помутнения хрусталика, различают разные степени помутнений хрусталика, которые имеют свои наименования (Задняя полярная и передняя, веретенообразная катаракта и другие. … ).
В зависимости от имеющихся заболеваний человека возникают катаракты диабетическая (диабет), тетаническая (гипофункция паращитовидных желез), токсическая (при тяжелых отравлениях), травматическая (механические повреждения глаза). Также лучевая (при облучении), старческая (возрастные заболевания), осложненная катаракта (при осложнениях и патологических процессах в глазу), приобретенная катаракта (наследственная) и так далее…
Как лечить данное заболевание?
Существует два метода лечения катаракты: закапывание капель или выполнение операции.
Закапывать — простой метод лечения для пациента, когда заболевание только в начальной стадии (когда наступило помутнение только незначительной малой части хрусталика).
Назначают также ежедневные электрофорезы с раствором свободного цистеина свежеприготовленного и применяют их с помощью стеклянной глазной ванночки.
Начальную стадию заболевания сложно выявлять невооруженным глазом. Катаракту определяют путем обследования — фокальным освещением, биомикроскопией и исследованием в проходящем свете. Поэтому так важно периодически проверять зрение у врача.
Но закапывание бесполезно при уже запущенном и развившемся заболевании, когда большая часть хрусталика помутнела и не пропускает свет. В таких случаях утраченное зрение уже не вернется, а болезнь можно запустить. В большинстве случаев необходима операция. Выбор в ее пользу непростой, но единственно правильный.
Следует знать, какую операцию вам предлагают врачи для лечения катаракты. Старые методики — это Иридэктомия. большой разрез, механическое удаление помутневшего хрусталика и замена его искусственным хрусталиком. Такие операции тяжелее переносятся, требуют длительного долечивания, чаще сопровождаются осложнениями. Кроме того, через несколько месяцев необходимо снимать с глаза швы.
Сегодня многие от таких операций уже отказались в пользу нового высокоэффективного и безопасного метода — Факоэмульсификации.
При этом помутневший хрусталик разжижается ультразвуком и содержимого хрусталика удаляется отсасыванием через микроразрез (эта процедура проходит аккуратно и безопасно), а вместо помутневшего хрусталика устанавливается эластичный искусственный хрусталик. Такие пациенты готовы к выписке уже через несколько дней и не имеют ограничений в образе жизни.
Что важно узнать перед такой операцией у врача:
Это конечно какой модели искусственный хрусталик планируется вам поставить. В клиниках существует широкий выбор хрусталиков, от доступных отечественных до самых дорогих импортных. И если вам дают на выбор хрусталик, то это говорит о стабильности и надежности клиники.
Очень важно, чтобы у Вас был выбор так называемых вискоэластиков — специальных препаратов, вводимых в глаз во время операции и защищающих его изнутри от неблагоприятного воздействия хирургического вмешательства.
Оперировать без вискоэластика во всем мире считается недопустимым! К сожалению, отечественные аналоги данных препаратов, до сих пор широко применяемые во многих клиниках, очень низкого качества.
Хорошо, если Вам предлагают широкий выбор импортных вискоэластиков известных и проверенных фирм — производителей.
Не поленитесь собрать информацию и о квалификации врачей, выполняющих данные операции, узнайте как давно выполняются подобные операции в выбранной вами клинике и какое оборудование используется при этом. Вы вправе потребовать ответы на все эти вопросы.
Постарайтесь сразу определиться по цене. Будьте внимательны, ведь часто стоимость лечения складывается из нескольких компонентов. Низкие цены на операцию — это, к сожалению один из способов привлечения клиентов. А когда пациент соглашается на лечение, сумма оказывается намного большей.
Вы вправе получить всю необходимую информацию и потратить на принятие решения столько времени, сколько вам нужно. Только тогда Вы сделаете правильный выбор — выбор в пользу качества, безопасности, удобства и доступности. Выбор всегда за Вами!
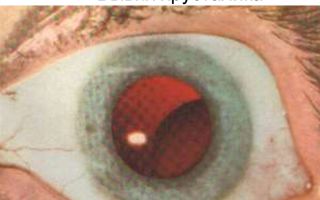
Осложненная начальная катаракта. Осложненная катаракта
Осложненная катаракта возникает в результате воздействия неблагоприятных внешних и внутренних факторов. Для осложненной катаракты характерно развитие помутнения под задней капсулой хрусталика и в периферичесих частях задней коры. Это отличает осложненную катаракту от корковых и ядерных возрастных катаракт.
При исследовании хрусталика в проходящем свете помутнения перемещаются в обратную сгорону движения глазного яблока. Осложненная катаракта при биомикроскопии чашеобразная, серая, в ней много вакуолей, видны кристаллы кальция, холестерина. Она напоминает пемзу.
Осложненная катаракта начинается с цветной переривчивости у заднего края хрусталика, когда видны все цвета спектра. Чаще осложненная катаракта односторонняя.
Это объясняется тем, что осложненная катаракта развивается в больном глазу, где находятся продукты интоксикации, которые, попав с жидкостью, задерживаются в узком пространстве, позади хрусталика. Поэтому помутнения в этом случае начинаются в задних отделах хрусталика.
Осложненные катаракты делятся на две подгруппы:
- катаракты, вызванные общими заболеваниями организма:
- эндокринными заболеваниями, нарушениями обмена веществ, голоданием, авитаминозами и отравлениями различными ягодами;
- диабетом. Диабетическая катаракта развивается у 40% диабетиков, часто у молодых. Это двусторонняя, быстро развивающаяся катаракта. Набухают, мутнеют самые поверхностные слои сзади и спереди, большое количество вакуолей, точечные субкапсудяриые отложения, водяные щели между капсулой хрусталика и корковым веществом. Вслед за вакуолями появляются хлопьевидные помутнения, напоминающие «снежную бурю». Рано изменяется рефракция, характерна неустойчивая миопия (может изменяться в течение дня). Диабетическая катаракта очень быстро прогрессирует;
- тетаническая катаракта наблюдается при столбняке, судорогах, при нарушениях водного обмена (холере и др.). Течение такое же, как у предыдущей катаракты;
- миотопическая катаракта – много помутнений, которые локализуются в основном в коре. Зона отщепления всегда прозрачна. Между помутнениями в хрусталике могут образовываться блестящие включения (кристаллы холестерина);
- дерматогенная катаракта при склеродермии, экземе, нейродермите. В молодом возрасте пораженный хрусталик очень быстро созревает. В свете щелевой лампы на фоне диффузного помутнения видны более интенсивные помутнения около полюсов;
- эндокринная катаракта развивается при микседеме, кретинизме, болезни Дауна. При недостатке поступления в организм витамина РР развивается пеллагра, при которой также образуется помутнение хрусталика (катаракта);
- катаракты, вызванные глазными заболеваниями.
На обменные процессы в хрусталике могут влиять изменения, происходящие в других тканях глаза: пигментные дистрофии сетчатки, миопия высокой степени, увеиты, отслойки сетчатки, далеко зашедшая глаукома, рецидивирующие иридоииклиты и хориоретиниты различной этиологии, дисфункции радужки и цилиарного тела (синдром Фукса).
При всех этих заболеваниях происходит изменение состава внутриглазной жидкости, что в свою очередь влияет на нарушение обменных процессов в хрусталике и развитие помутнений.
Особенностью всех осложненных катаракт является то, что они обычно заднекапсулярные, так как в области ретролентального пространства отмечается более длительный контакт токсических веществ с хрусталиком, причем сзади нет эпителия, который играет защитную роль. Начальная стадия заднекапсулярной катаракты – полихромная переливчатость под задней капсулой.
Затем под задней капсулой возникает помутнение, которое имеет шероховатый вид. По мере распространения к периферии помутнение напоминает чашу, при дальнейшем медленном распространении возникает полная катаракта.
Примером сочетания катаракты с общей патологией организма может служить кахетическая катаракта, возникающая в связи с общим истощением организма при голодании, после перенесенных инфекционных заболеваний (тифа, малярии, ослы и др.), в результате хронической анемии.
Вторичная, пленчатая катаракта и фиброз задней капсулы хрусталика
Вторичная катаракта возникает в афакичном глазу после экстракапсулярной экстракции катаракты. Это разрастание субкапсулярного эпителия хрусталика, оставшегося в экваториальной зоне хрусталиковой сумки.
При отсутствии ядра хрусталика клетки не стеснены, поэтому растут свободно, не вытягиваются. Они раздуваются в виде мелких прозрачных шариков разной величины и выстилают заднюю капсулу. При биомикроскопии эти клетки похожи на мыльные пузырьки или зерна икры.
Их называют шарами Адамюка-Эльшнига по именам ученых, впервые описавших вторичную катаракту. В начальной стадии развития вторичной катаракты субъективные симптомы отсутствуют. Острота зрения снижается, когда эпителиальные разрастания достигают центральной зоны.
Вторичная катаракта подлежит хирургическому лечению: производят дисцизию (рассечение) задней капсулы хрусталика, на которой размешаются шары Адамюка-Эльшнига. Дисцизию выполняют линейным разрезом в пределах зрачковой зоны.
Операция может быть осуществлена и с помощью луча лазера. В этом случае вторичная катаракта разрушается также в пределах зрачка. Формируется круглое отверстие диаметром 2-2,5 мм. Если этого окажется недостаточно для обеспечения высокой остроты зрения, то отверстие может быть увеличено. В артифакичных глазах вторичная катаракта развивается реже, чем в афакичных.
Пленчатая катаракта формируется в результате самопроизвольного рассасывания хрусталика после травмы, остаются только сросшиеся передняя и задняя капсулы хрусталика в виде толстой мутной пленки.
Пленчатые катаракты рассекают в центральной зоне лучом лазера или специальным ножом. В образовавшемся отверстии при наличии показаний может быть укреплен искусственный хрусталик специальной конструкции.
Фиброзом задней капсулы хрусталика принято обозначать уплотнение и помутнение задней капсулы после экстракапсулярной экстракции катаракты.
В редких случаях помутнение задней капсулы может быть обнаружено на операционном столе после удаления ядра хрусталика.
Чаще всего помутнение развивается спустя 1-2 мес после операции из-за того, что задняя капсула была недостаточно очищена и остались невидимые тончайшие участки прозрачных масс хрусталика, которые впоследствии мутнеют.
Такой фиброз задней капсулы считают осложнением экстракции катаракты. После операции всегда происходит сокращение и уплотнение задней капсулы как проявление физиологического фиброза, но при этом она остается прозрачной.
Рассечение помутневшей капсулы производят в тех случаях, когда резко снижена острота зрения. Иногда сохраняется достаточно высокое зрение даже при наличии значительных помутнений на задней капсуле хрусталика.
Все зависит от локализации этих помутнений. Если в самом центре остался хотя бы небольшой просвет, этого может быть достаточно для прохождения световых лучей.
В связи с этим вопрос о рассечении капсулы хирург решает только после оценки функции глаза.
Источник: http://zrenie100.com/oslozhneniya/oslozhnennaya-katarakta.html
Вывих хрусталика
Патологическое смещение хрусталика специалисты-офтальмологи называют вывихом хрусталика. Эта патология либо возникает вследствие травмы, либо является врожденным дефектом.
Симптомы вывиха хрусталика
Один из явных симптомов патологии – это подрагивание радужной оболочки. Передняя камера неравномерная и более мелкая в той части, куда смещается хрусталик. Правда, обычный человек эти изменения не заметит, но опытный врач обнаружит без проблем. Впрочем, если хрусталик смещается в переднюю камеру, то это можно увидеть невооруженным глазом.
Человек, страдающий вывихом хрусталика, будет жаловаться на понижение зрения и двоение. Причем изображение предметов будет двоиться, даже если прикрыть один глаз. Кроме этого, глаз краснеет и болит. Состояние часто сопровождается развитием вторичной глаукомы.
Что происходит в случае вывиха хрусталика?
Такой элемент зрительной системы, как хрусталик, представляет собой двояковыпуклую прозрачную линзу примерно 10 мм в диаметре с более плоской передней поверхностью. Находится он за радужкой, позади зрачка. На своем месте хрусталик удерживается с помощью цинновой связки. Она похожа на тонкие нити, которые прикреплены к хрусталику и к ресничному телу.
Преломляющая сила и форма хрусталика обуславливаются степенью натяжения цинновой связки. Если она недоразвита или отсутствует (патология в таком случае распространяется на оба глаза), то хрусталик может либо частично, либо полностью сместиться.
В таком случае произойдет либо подвывих, либо вывих хрусталика. Причиной могут стать, например, синдром Марфана, а также другие, весьма редкие синдромы и деформации, дегенерация связок в преклонном возрасте, миопия, катаракта или глаукома, травма.
Сместиться хрусталик может либо в область стекловидного тела (если связка рвется), либо в сторону передней камеры. К счастью, это весьма редкая патология, которая почти не встречается у детей, а у взрослых, особенно пожилых, диагностируется немногим чаще.
Диагностика и лечение
Диагноз вывиха хрусталика офтальмолог ставит на основании осмотра глаза посредством офтальмоскопии и биомикроскопии.
Если диагностируется подвывих хрусталика, врач рекомендует ношение линз, которые корректируют остроту зрения. В том случае, когда это не помогает, или возникают осложнения, потребуется хирургическое лечение.
Затягивать в таком случае нельзя, лучше сделать операцию, пока не развилась вторичная глаукома. В процессе операции поврежденный хрусталик удаляют, а на его место затем имплантируют искусственный.
Источник: http://www.okomed.ru/vyvih-hrustalika.html
Вывих хрусталика глаза у человека в стекловидное тело
Содержание:
- Причины
- Признаки
- Диагностика и лечение
- Возможные осложнения
В нормальном состоянии хрусталик по всей своей окружности поддерживается цинновыми связками. Передняя и задняя глазные камеры в норме заполнены внутриглазной жидкостью, а стекловидное тело располагается позади самого хрусталика.
Сдвиг хрусталика с его обычного местоположения называется вывих хрусталика глаза. При этом нарушается баланс внутриглазной жидкости, а также смещается радужная оболочка и зрачок. Вывих хрусталика глаза у человека может быть полным или частичным.
В любом случае это тяжелое офтальмологическое заболевание поддается лечению и коррекции.
Вернуться к содержанию
Причины
Причины вывиха хрусталика могут быть связаны с врожденной недоразвитостью цинновых связок, либо их частичным отсутствием, а также ослаблением в связи с разрывом, травмой, дегенерацией из-за болезни глаза и так далее.
Вывих хрусталика глаза может быть двух видов:
- В стекловидное тело. Подвывих хрусталика характеризуется его смещением в область зрачка, занимая меньше или больше его половины. При этом становится виден сам дислоцированный хрусталик, точнее его выпуклый край, а направление смещения может быть симметричным или ассиметричным. Хрусталик может оставаться прозрачным, либо слегка помутнеть. Полный вывих хрусталика в стекловидное тело встречается крайне редко, в медицине это заболевание связывают с наличием каких-либо врожденных аномалий плода. Частичный вывих хрусталика в стекловидное тело сопровождается прогрессирующим снижением остроты зрения, дрожанием радужки, отслоением сетчатки, нарушением кровоснабжения и так далее, оно может привести к серьезным заболеваниям глаз.
- В переднюю или заднюю камеру глаза. При этом хрусталик практически перемещается в одну из камер глаза, сильно сдавливая собой радужную глазную оболочку. В результате может возникнуть острое воспаление глазного яблока или повреждение роговицы, развиться первичная или вторичная глаукома или сужение зрачка. Оставаясь в передней или задней камере, хрусталик перекрывает естественный отток внутриглазной жидкости, вследствие чего повышается глазное давление. В этом случае хрусталик можно увидеть – он похож на мутную шарообразную каплю, расположенную в самой глубине глазных камер. Если вывих полный, то хрусталик может занять собой всю переднюю, либо заднюю камеру глаза. Зрачок при этом деформируется, а зрение резко ухудшается.
Также причины вывиха хрусталика медики связывают с возрастным послаблением и снижением эластичности цинновых связок, удерживающих хрусталик в нормальном положении. Особенно подвержены данной патологии люди, страдающие приобретенной глаукомой и катарактой.
Вернуться к содержанию
Признаки
Вывих хрусталика глаза у человека всегда связан с серьезными нарушениями функции зрения и ведет к разного рода зрительным осложнениям.
Основной симптоматикой вывиха или подвывиха хрусталика является сдвиг рефракции, подрагивание радужки, признаки афакии, сильное воспаление глазного яблока и так далее.
Своевременная диагностика и правильно назначенное лечение способствуют восстановлению зрения и стойкому терапевтическому эффекту.
Вернуться к содержанию
Диагностика и лечение
Перед тем, как проводить лечение вывиха хрусталика, врач-офтальмолог осуществляет тщательное обследование пациента на предмет остроты его зрения, а также тестирует его зрительные поля.
Специалист визуально оценивает глаза больного, осматривает зрачок и роговицу, изучает положение и размеры глазных щелей и век, внимательно обследует центральный и придаточный зрительный аппарат.
Обязательно проверяется реакция зрачка на свет, так как хрусталик считается главным светопроводящим зрительным органом.
Если констатируется незначительное смещение глазного хрусталика, то врач назначает пациенту носить корригирующие линзы.
Далее офтальмолог проверяет результат восстановления зрения от ношения линз, если он незначительный, либо замечено возникновение каких-либо осложнений, тогда больному назначается хирургическое лечение вывиха хрусталика.
В условиях стационара на глазном яблоке проводится операция по исправлению неестественного положения хрусталика. Если хирургия на глазах пациента по каким-либо причинам недопустима, ему назначается лазерная коагуляция, имеющая долговременный положительный эффект.
Если вывих дополнительно осложнен, тогда больному рекомендуется сдать все необходимые анализы и пройти исследования прежде, чем ему будет назначено оперативное вмешательство. Развитие вторичной глаукомы тоже является показателем к удалению хрусталика и его имплантации искусственным аналогом.
К сожалению, вживление хрусталика не всегда приносит исключительно положительный результат.
Возможны самые разные постоперационные осложнения и рецидивы, среди них – разрушение сетчатки, повреждение эндотелия роговицы, экспульсивная геморрагия, мидриаз зрачка, гифема глаз, утрата стекловидного тела и так далее.
Вернуться к содержанию
Возможные осложнения
Лечение хрусталика проводится сугубо индивидуально, оно зависит от степени тяжести и запущенности данного заболевания у человека. Своевременная диагностика и современная терапия позволяют значительно улучшить прогнозы и добиться стойкого положительного результата. Если вывих совсем не лечить, это может привести к глубокой слепоте.
Особенно тяжелые последствия развиваются при вывихе в переднюю и заднюю глазные камеры. В этом случае отток внутриглазной жидкости прекращается, в связи, с чем может произойти отслоение сетчатки, заворот радужки, возникнуть патологические повреждения зрительных нервов, сосудистой оболочки или роговицы глаз.
Все эти процессы имеют скоротечный характер и необратимы для зрительной функции.
После сильных травм и ушибов органов зрения тоже остаются тяжелые последствия, сопровождающие вывих хрусталика, вплоть до полной слепоты и появления серьезных психологических проблем. Если обратиться к медикам сразу же, как случился вывих, то есть шанс блокировать ухудшение и даже вернуть зрение человеку.
Источник: http://TeamHelp.ru/oftalmologiya/vyvikh-khrustalika-glaza-u-cheloveka-v-steklovidnoe-telo.html
Хрусталик глаза. Особенности строения, функции, заболевания
Хрусталик — это элемент глазного яблока, который отвечает за преломление световых лучей перед их дальнейшей проекцией на сетчатку. Благодаря этому человек может видеть окружающие предметы.
Эта часть зрительной системы формируется еще на первых неделях развития эмбриона.
Глазной хрусталик дает зрению способность к аккомодации — возможности фокусироваться на дальних и близлежащих объектах при нахождении в одной точке пространства.
Хрусталик глаза. Строение, состав и функции
Физически строение хрусталика глаза можно сравнить с сильной линзой, выпуклой с обеих сторон. Задняя и передняя его поверхности имеют различный радиус кривизны. То есть впереди он более плоский, чем сзади.
Расположение хрусталика в глазу
Размер хрусталика у взрослого составляет около 10мм. Центральные точки сзади и спереди глазного хрусталика называются полюсами. А условная линия, которая проходит от одного полюса к другому, называется осью. Ее длина колеблется в диапазоне от 3,6 до 5 мм. Проще говоря, ось — это толщина хрусталика.
У новорожденного оптическая линза глаза по форме приближена к шару, с возрастом она вытягивается. По мере взросления сила преломления света хрусталиком снижается. Этим объясняется расфокусированный взгляд у младенцев. Позади хрусталика расположено стекловидное тело.
Спереди он соседствует с радужкой и камерами глаза.
Адаптивность зрения к фокусировке на дальних и ближних предметах становится возможной благодаря эластичности хрусталика. Такое свойство он имеет из-за особенностей строения. Поверхность линзы человеческого глаза покрывает прозрачная капсула, которая также называется “хрусталиковый мешок”.
Передняя ее часть выстлана изнутри эпителием, который при делении и размножении дает возможность хрусталику расти. К ней прикреплены волокна связок цилиарного тела глаза. Это позволяет надежно зафиксировать хрусталик на зрительной оси неподвижно, а еще менять радиус кривизны.
Так обеспечивается ясное четкое зрение.
Прозрачность хрусталику придают особые белки — кристаллины. Консистенция внутреннего вещества мягкая, студенистообразная. Внутри есть ядро, которое сверху покрыто кортексом — кортикальными слоями. Вся конструкция по строению похожа на луковицу.
Хрусталик не имеет сосудов и нервных окончаний и состоит из таких частей:
Это эластичная прозрачная оболочка однородной структуры. Она преломляет лучи света, а также выполняет механическую функцию — защищает вещество хрусталика от воздействия внешних факторов. Капсульный мешок крепится к ресничному поясу.
Толщина оболочки хрусталика не одинакова по всей окружности. Спереди она толще по причине расположения под ней слоя клеток эпителия. По концентрическим кругам, так называемым “поясам”, наибольшая толщина капсулы — в местах крепления ресничного пояска. Самый тонкий слой — в области заднего полюса.
Капсула полупроницаема, поэтому не создает препятствий для обмена в хрусталике.
Строение глазного хрусталика
Эпителий локализован на внутренней передней части капсулы и располагается в один слой. Его клетки плоские и не имеют ороговевшего слоя.
Он выполняет функцию барьера, а также обеспечивает всасывание питательных веществ. Из клеток эпителия вырастают волокна хрусталика. Затем из волокон одного ряда формируются радиальные пластинки. Этот процесс происходит всю жизнь, поэтому к старости толщина хрусталика увеличивается. В области зрачков клетки делятся с маленькой активностью, поэтому там активного роста нет.
В составе вещества помимо воды есть белки. У здорового человека содержимое хрусталика полностью прозрачное, но при некоторых заболеваниях его химический состав меняется и оно мутнеет. При этом ухудшается зрение. В центре вещество более плотное, чем по периферии около капсулы.
Симптомы поражения хрусталика
Ядро и кортекс по мере взросления человека становятся плотнее, глазная линза все хуже способна изменять радиус своей кривизны.
Связочный аппарат тоже работает со сбоями, он плохо натягивается, связка, прикрепленная к хрусталику становится менее эластичной.
Преодолев возрастной рубеж в 40-50 лет, человек, у которого ранее было идеальное зрение, начинает замечать, что он стал хуже видеть, ему труднее читать. Буквы расплываются перед глазами, а изображение на экране или мониторе выглядит размытым.
Все это является следствием изменения структуры хрусталика и нарушения его оптических свойств. Обмен веществ с годами замедляется, в том числе и во внутриглазных структурах. Хрусталик становится гораздо плотнее, а вещество теряет свою прозрачность. Снижается острота зрения, изображение может казаться мутным, тусклым, менее ярким, а светлые тона кажутся желтее.
Люди могут видеть предметы только при ярком освещении, а при взгляде на лампочку может казаться, что вокруг нее светится ореол. Важно знать, что помутнение хрусталика — не всегда следствие именно возраста. Возможно человек перенес воспалительное заболевание глаз или долго принимал таблетки с содержанием стероидных гормонов.
Также виной могут послужить гормоносодержащие глазные капли.
Для определения состояния хрусталика врач проводит диагностику биомикроскопом
Причиной ухудшения состояния хрусталика может стать и тупая травма глаза или наличие сопутствующего заболевания, например, глаукомы. В последнем случае хрусталик мутнеет быстрее, чем это произошло бы у этого же человека при возрастных изменениях.
Диагностика патологий глазного хрусталика
В основе диагностики, которая позволяет определить патологию хрусталика или его связочного аппарата, лежит биомикроскопия переднего отрезка и проверка остроты зрения. За аппаратом врач-офтальмолог проверяет у пациента такие параметры:
- Размер хрусталика;
- Наличие и локализацию помутнений;
- Степень прозрачности;
- Целостность и нарушения в строении хрусталика.
Чтобы исследовать глаза более детально, может понадобиться расширение зрачка. В некоторых случаях такая мера может временно улучшить зрение. Это происходит потому что диафрагма начинает пропускать свет через открывшиеся прозрачные участки.
При отклонениях от нормы такие параметры, как толщина или длина могут вызывать излишне плотное прилегание хрусталика к цилиарному телу или радужке глаза. В этом случае угол передней камеры сужается.
Из-за этого ухудшается отток жидкости, содержащейся внутри глаза. Так может возникнуть узкоугольная глаукома.
Для того, чтобы произвести оценку расположения хрусталика, применяют ультразвуковую микроскопию либо оптическую томографию.
Виды заболеваний хрусталика и их лечение
Патологии хрусталика могут быть врожденными. Вследствие некоторых заболеваний оптическая линза глаза может иметь неправильное положение, в том числе из-за слабого связочного аппарата. В ядре или кортексе (периферии) могут локализоваться мутные участки. Это снижает зрение.
Возрастное помутнение можно приостановить или замедлить при помощи специальных капель, но изменения, которые уже произошли, такая мера уже не исправит. Обычно хрусталик восстанавливают хирургическим путем.
При значительном ухудшении состояния этой части глаза производится полная замена на искусственный аналог — интраокулярную линзу.
Операция на собственном хрусталике не дает гарантии полного устранения помутнения и хирург не может гарантировать остановку этого процесса в дальнейшем.
Катаракта хрусталика
Катаракту удаляют с помощью различных методик. Вариант подбирают индивидуально для каждого пациента в зависимости от состояния здоровья, наличия противопоказаний, степени заболевания, плотности и мутности глазной линзы, финансовых возможностей пациента, квалификации хирурга-офтальмолога.
Это может быть, к примеру, интро- или экстракапсулярная экстракция, при которой хирурги извлекают хрусталик с капсулой или без, потом заменяют его на имплантат, и впоследствии на роговицу накладывают шов. Или можно прибегнуть к менее травматичной, но более дорогой факоэмульсификации, при которой делают минимальные тоннельные разрезы, они потом самостоятельно герметизируются.
Также среди патологий хрусталика глаза существует эктопия. Она выражается в смещении хрусталика, причем как в пределах зоны зрачка, так и за его границы. Ее причинами могут быть опухоли, миопия высокой степени, травмы, перезрелая катаракта.
Также это заболевание может быть связано с врожденной недоразвитостью связочного аппарата глаза, когда связка слабая или в ней частично отсутствуют волокна. Следствиями этой патологии становятся такие осложнения как глаукома, астигматизм, увеит, рефракция.
По вине последней у человека могут возникать оптические дефекты.
Еще существует такая патология как амблиопия. Это состояние еще называют “синдром ленивого глаза”. В этом случае мозг при наличии каких-то проблем с глазом, “выключает” его из зрительного процесса, чтобы избежать двоения. В результате постоянного подавления функции зрения, появляется риск его полной потери.
Аномалии хрусталика глаза
Хрусталик может иметь аномальную форму. В этом случае у больного могут диагностировать одну из таких патологий: лентиконус, колобома, микрофакия, бифакия (двойной хрусталик) или афакия (полное его отсутствие), сферофакия. В случае таких нарушений строения пациенту проводится профилактика осложнений, таких как амблиопия.
При микрофакии хрустальная линза может быть ущемлена или и вовсе выпасть. В таком случае повышается внутриглазное давление и возникает сильная боль. В этой ситуации хрусталик немедленно удаляют.
Аномальное состояние хрусталика и радужки
При такой аномалии, как сферофакия, хрусталик остается в форме шара, не вытягиваясь по форме. Эта патология обычно является наследственной и сочетается с вывихами, вторичной глаукомой или микрофакией. Передняя камера глаза при этом глубокая. У пациента часто параллельно диагностируют близорукость. При этой патологии лечат только последствия и осложнения. Первопричина терапии не подлежит.
При патологии, именуемой в медицине “бифакия”, у пациента в глазу находятся два хрусталика разной величины. Они могут располагаться в разной плоскости. Встречается такое явление крайне редко. Его причиной служит задержка регресса определенных сосудов, которые во внутриутробном периоде давят на хрусталик эмбриона.
Колобома у пациентов встречается редко и обусловлена наследственным фактором. Такая патология зашифрована в генетическом коде человека и в анамнезе у его родных такое явление тоже отмечено. При этом аномальном явлении в области экваториального края хрусталика наблюдается отсутствие одного кусочка, маленькой части, которая в норме должна быть.
Отсутствующий сегмент имеет форму эллипса, треугольника или может быть серповидным. Колобома в глазу обычно одна, реже — две. Если она маленькая, то обычно влияния на остроту зрения не оказывает. В противном случае может появиться миопия или хрусталиковый астигматизм. Сам хрусталик при такой патологии сохраняет свою прозрачность.
Пациенту с колобомой чаще всего назначают оптическую коррекцию нарушений рефракции, проводят профилактику амблиопии.
Лентиконус — аномалия, возникающая после травмы глаза или имеющая врожденный характер. Она характеризуется изменением поверхностной формы хрусталика. Локализуется такая патология на одном глазу, внутри, сзади или спереди. При этом аномальном явлении можно наблюдать выпячивание конусообразной или шаровидной формы в сторону передней камеры, собственной толщи либо стекловидного тела глаза.
Удаление хрусталика показано только при больших размерах лентиконуса. В других случаях проводят лечебные курсы с помощью упражнений для глаз и расширения зрачка с помощью медикаментов. Патология может вызвать снижение остроты зрения или стать причиной амблиопии.
Источник: http://bolezniglaz.ru/hrustalik.html
Замена хрусталика глаза
Операция по замене хрусталика глаза – это серьезное и технически сложное хирургическое вмешательство. Во время процедуры пациент находится в сознании.
Успех проведенной операции во многом зависит от того, насколько точно пациент будет выполнять рекомендации офтальмолога.
Несмотря на определенные сложности, замена хрусталика является единственным радикальным методом лечения катаракты и других заболеваний зрительного аппарата.
Операция проводится офтальмологами. Главным показанием к ее проведению является катаракта, то есть помутнение хрусталика. В основном заболевание поражает людей преклонного возраста, так как из-за процессов старения хрусталик теряет свою прозрачность. Причем некоторые лекарственные препараты, офтальмологические заболевания, вредные привычки и многое другое может ускорить этот процесс.
Катаракта развивается медленно. На начальных стадиях больные ощущают пелену пред глазами, по мере прогрессирования патологического процесса она становится более плотной. Ухудшается острота зрения, люди с катарактой становятся более чувствительными к свету.
Как проходит операция? Нужно ли соблюдать какие-то ограничения после операции? На эти и другие вопросы получим ответы в данной статье.
Показания и противопоказания
Замена хрусталика глаза нужна в следующих случаях:
- катаракта;
- вывих хрусталика;
- непереносимость очков и линз;
- астигматизм;
- пресбиопия;
- близорукость;
- ухудшение процессов аккомодации;
- возрастная дальнозоркость.
Внимание! Многие специалисты рекомендуют одновременно проводить оперативное лечение глаукомы и замену хрусталика.
Имеется ряд противопоказаний к проведению рефракционной замены хрусталика:
- воспалительные процессы в зрительном аппарате;
- слишком маленькая передняя камера;
- отслоение сетчатки;
- сахарный диабет;
- гипертония;
- прогрессирующая дальнозоркость, сопровождающаяся маленькими размерами глазного яблока;
- перенесенный инсульт или инфаркт.
Возрастные изменения хрусталика являются главным показанием к проведению операции
Подбор искусственного хрусталика
Перед выбором протеза для начала стоит определиться в нескольких моментах:
- на каком расстоянии пациент выполняет работу;
- как часто ему нужно переводить взгляд с одной точки на другую;
- согласен ли больной носить корректирующие средства в виде очков или контактных линз.
Для принятия взвешенного решения в первую очередь следует обратить внимание на физические свойства интраокулярных линз. Искусственные хрусталики отличаются по многим параметрам:
- форма;
- материал;
- светопреломляющие способности;
- жесткость;
- наличие фильтров.
В зависимости от количества фокусов интраокулярные линзы подразделяются на такие виды:
- Мульфокальные. С их помощью пациент способен фокусировать свой взгляд на предметах, которые находятся на ближнем, среднем или дальнем расстоянии. Такие линзы значительно облегчают возврат к привычному образу жизни и профессиональной деятельности. Если раньше после оперативного вмешательства требовалось ношение очков, то мультифокальные линзы исключают такую необходимость. Мультифокальный хрусталик имеют небольшой размер оптических зон, из-за чего страдает четкость зрения.
- Монофокальные. Данный тип обеспечивает четкость зрения лишь на одном расстоянии – или вблизи, или вдали. Монофокальные хрусталики обеспечивают четкое видение изображение, но они требуют дополнительного использования очков или контактных линз.
- Бифокальные обеспечивают фокусировку глаза на близлежащих и отдаленных предметах. В случае их применения нет необходимости в использовании корректирующих средств.
Правильно подобрать протез поможет офтальмолог после проведения комплексного обследования
Также специалисты могут использовать торический хрусталик. Такой тип линз позволяет бороться с близорукостью, дальнозоркостью, а также астигматизмов. На внешней стороне линзы находятся ориентиры, с помощью которых хирург сможет разместить хрусталик наилучшим образом.
Подготовка и проведение операции
Устранение катаракты с заменой хрусталика – это серьезная процедура, требующая предварительной подготовки. Период между диагностикой и оперативным вмешательством должен быть максимально коротким. Врача следует обязательно поставить в известность относительно имеющихся заболеваний. Кроме того, вы должны сообщить специалисту о принимаемых лекарственных средствах.
За восемь часов до начала операции пациент должен исключить прием пищи. Чаще всего плановое хирургическое вмешательство проводится в утреннее время. На ночь можно принять какое-то успокоительное средство, например, пустырник.
Рефракционная замена хрусталика проводится натощак
В некоторых современных клиниках накануне операции с пациентами работает психолог, а также хирург, который знакомит пациента с этапами протезирования, а также оговаривает действия больного во время операции. Иногда пациентов просят смотреть в одну точку, не моргать и выполнять все команды. Важно не паниковать, а спокойно и быстро реагировать на требования специалиста.
Во избежание инфицирования за несколько дней до оперативного вмешательства больному закапывают капли с антибактериальным эффектом.
Внимание! Продолжительность операции составляет двадцать–тридцать минут.
Процедура проводится под местной анестезией и длится в пределах тридцати минут. При отсутствии каких-либо осложнений пациент на следующий день отправляется домой. Хирург проводит микроразрез стенки глазного яблока и удаляет помутневшую пленку.
Устранение хрусталика проводится с помощью воздействия лазерного луча. После чего он меняет помутневшую пленку на интраокулярную линзу.
Если катаракта поразила оба глаза, операция проводится сначала на одном зрительном органе и лишь через время процедура повторяется.
Период восстановления зрения длится около месяца. Врач детально объяснит, чего нельзя делать после операции. Первый этап восстановительного цикла длится семь дней.
В этот период пациент уже начинает замечать значительные улучшения в функционировании зрительного аппарата, но организм еще остро реагирует на проведённую манипуляцию. Второй этап длится в течение месяца.
Пациентам рекомендуется применять капли, носить очки, а также не нагружать органы зрения. И заключительный этап протяженностью в пять месяцев характеризуется полным восстановлением в работе зрительного аппарата.
Подробнее узнать о том, что рекомендовано больным в послеоперационном периоде, можно из этой статьи.
Во время реабилитации важно регулярно посещать окулиста и придерживаться некоторых ограничений, а именно:
Что такое афакия глаза + фото
- не поднимать тяжести;
- в первые дни важно контролировать количество потребляемой жидкости.
Придется отказаться от газировки и алкогольных напитков;
- исключить занятия спортом;
- отказаться от посещения бани и сауны;
- ношение повязки в первые две недели;
- использование антисептических глазных капель;
- ежедневное промывание глаза стерильной водой;
- отказ от вождения автомобиля;
- во время приема душа нужно следить, чтобы брызги воды не попали в глаза;
- избегать наклонов, особенно это касается первых дней после операции;
- не давите прооперированный глаз и не трите его;
- не принимайте горячие ванны;
- в течение первой недели рекомендуется носить очки. Их необходимо будет каждый день мыть с мылом;
- исключить силовые тренировки, бег, прыжки, гимнастику, езду на велосипеде;
- спать лучше на спине. Категорически запрещено спать на боку, со стороны которого был оперирован глаз;
- старайтесь ограничить нахождение в задымленных или пыльных помещениях;
- ограничить работу за компьютером и просмотр телевизора;
- в первые несколько дней нельзя мыть голову.
В период, пока восстанавливается глаз, категорически запрещено посещение бани и сауны
Внимание! Постельный режим необязателен. Главное, избегать интенсивных физических нагрузок.
Быстрая и правильная реабилитация включает в себя следующие направления:
- правильное питание. Основу рациона должны составлять продукты, богатые витаминами и микроэлементами. Старайтесь больше употреблять овощей и фруктов;
- применение глазных капель. Пациентам могут назначаться дезинфицирующие, противовоспалительные средства, а также капли комбинированного действия;
- соблюдение режима;
- подбор корректирующих средств – линз или очков;
- своевременная консультация у окулиста.
Выделим осложнения, которые могут возникнуть после операции:
- вторичная катаракта, сопровождающаяся ухудшением зрительной функции;
- кровоизлияние;
- инфекционный процесс;
- повышение ВГД;
- разрыв задней капсулы;
- выпадение радужки;
- увеит, иридоциклит;
- астигматизм;
- отслоение сетчатки;
- отек роговицы;
- диплопия – двоение в глазах;
- размытое зрение.
Важно! После операции по замене хрусталика может развиться вторичная катаракта.
Иногда пациенты жалуются, что после операции у них двоится изображение и краснеет глаз
Отдельно хочется сказать о вторичной катаракте, которая способна появиться после проведения операции.
С чем это связано? Дело в том ,что во время хирургического вмешательства специалист не может удалить полностью все эпителиальные клетки хрусталика.
В итоге они начинают поражать и имплантированную линзу, приводя к ее помутнению. Такое осложнение может развиться через несколько месяцев или даже лет.
Проявляется недуг в виде снижения остроты зрения, искажения и затуманивания. С целью коррекции этого состояния проводится прямая хирургическая операция или лазерное воздействие.
Для того чтобы избежать развития вторичной катаракты, очень важно после операции использовать метаболические средства, которые замедляют процессы помутнения хрусталика. Пациенты должны проходить регулярное диспансерное наблюдение у окулиста.
В раннем постоперационном периоде может появиться супрахориоидальное кровоизлияние. Чаще всего оно возникает у людей старшего возраста, у которых диагностирована глаукома, а также сердечно-сосудистые заболевания. При разрыве задней капсулы происходит потеря стекловидного тела, смещение хрусталика, а также развивается кровотечение.
Замена хрусталика также способна вызвать синдром Ирвина-Гасса. В группу риска по возникновению этого осложнения входят люди с увеитом, сахарным диабетом и влажной формой ВМД. Для борьбы с осложнением применяются кортикостероиды, ингибиторы ангиогенеза, нестероидные противовоспалительные средства.
Отзывы пациентов
Татьяна, 56 лет, г. Москва
В последнее время стала замечать, что перед глазом появилась пленка, которую хотелось постоянно убрать. Я обратилась к окулисту с жалобой на то, что левый глаз стал уже не так хорошо видеть, как раньше. После диагностики мне был поставлен неутешительный диагноз – «катаракта».
Врач предложил мне провести операцию по замене хрусталика, и я согласилась. Процедура проводилась в стационаре в течение получаса. Уже на следующий день я пошла домой. Никаких осложнений у меня не возникло, результатом я вполне довольна. Какой-то период я носила повязку и очки.
Врач предупредил меня, чтобы я избегала физических нагрузок, подъема тяжестей, а также похода в сауну, баню и общественный бассейн.
Евгения, 65 лет, г. Санкт-Петербург
Я решила обратиться к офтальмологу после того, как заметила, что зрение у меня упало. Врач диагностировал возрастное помутнение хрусталика. Мне предложили сделать операцию. Сначала я сдала анализы.
Врачу я сообщила об имеющихся заболеваниях и препаратах, которые принимаю. Мне был назначен точный день проведения операции. Все прошло очень быстро, на следующий день меня отпустили домой. Врач объяснил мне, что немаловажную роль в процессе выздоровления играет период реабилитации.
Какое-то время я носила очки, а также капала антисептические капли.
Татьяна, 61 год, г. Орел
Мне была проведена операция по замене хрусталика. Я рада, что согласилась на эту процедуру. Из-за катаракты у меня сильно упало зрение, что доставляло огромный дискомфорт. Я рада, что никаких осложнений у меня не возникло.
На это, наверное, повлиял не только профессионализм врача, но и моя сознательность в реабилитационном периоде. Я ограничила просмотр телевизора и работу за компьютером, носила очки, капала назначенные капли.
Теперь я регулярно обследуюсь у врача, так как переживаю, чтобы ситуация не повторилась со вторым глазом.
Итак, замена хрусталика является уникальной операцией, которая поможет вернуть зрение. Это востребованная и популярная методика лечения, которая отличается своей доступностью и высокими показателями эффективности. Операция по замене хрусталика занимает лидирующие позиции среди других хирургических вмешательствах на органах зрения.
Источник: http://glaziki.com/lechenie/zamena-hrustalika-glaza