Способы лечения возрастной макулярной дегенерации
В последние годы статистика офтальмологических заболеваний отметила рост ВМД (возрастная макулярная дегенерация). Также она выявила генетическую природу ВМД. По ее подсчетам, всего лишь 5-5,5% людей старшего возраста страдают ВМД не зависимо от генетического сбоя.
Причины возникновения ВМД
Но не только генетические изменения влияют на степень развития ВМД, но и внешние факторы являются значимым звеном в появлении и усилении симптомов ВМД. Например, такая пагубная привычка, как курение повышает вероятность развития ВМД с 12% до 38-40%.
Исходя из этого, можно сказать, что устранение факторов риска, то есть отказ от курения, ношение солнцезащитных очков, правильное сбалансированное питание, плюс соответствующее медикаментозное лечение в значительной степени снижает возможность развития ВМД.
Что касается неэкссудативной формы ВМД, то методика ее лечения до сей поры, неоднозначна. Отечественная медицина довольно успешно справляется с лечением ВМД, путем «антидистрофической» терапии, в процессе которой они применяют периокулярные инъекции и специально ориентированные препараты.
Но данный вариант терапии не имеет подтверждения. В связи с чем и не применяется в Европе и Америке.
Для того, чтобы доказать эффективность того или иного метода необходимо:
- Тщательно спланировать и детально проконтролировать процесс лечения, благодаря мета-анализам и систематизированным обзорам;
- Собрать все имеющиеся результаты анализов, или основывать исследование на единично-прослеживаемом случае;
- Провести клинические исследования на определенном количестве пациентов, или выработать благодаря экспертам соглашение по данной проблеме.
Такие категории убедительности доказательств могут помочь врачу сориентироваться в правильности выбора терапевтических мероприятий.
Макулярная дегенерация и влияние минералов и антиоксидантов на процесс ее лечения и профилактику
Много лет лечебное и профилактическое значение антиоксидантов, а это бета-каротин, витамины С и Е, селен, марганец, минералы цинка, основывалось только на теоритической базе. Позже считалось, что прием пищевых антиоксидантов предупреждает развитие ВМД, но являются ли они средством профилактики возрастных изменений сетчатки, было не ясно.
Только в 90-ых годах 20-го века была подтверждена важность приема витаминов А, С и Е, цинка, селена и бета-каротина. Высокие дозы антиоксидантов, витаминов и минералов действительно влияют на остроту зрения и течения ВМД.
Но в последствие другое исследование показало, что большие дозы антиоксидантов и минералов имеют свои побочные эффекты.
Например, бета-каротин у курильщиков может стать пусковым механизмом для рака легких. А переизбыток бета-керотина в организме любого человека даже наоборот приводит к развитию неоваскулярной ВМД. И этот факт не зависит от вредных факторов окружающей среды и генетических особенностей.
Большое количества витамина «Е» для человека часто заканчивается сердечным приступом у лиц, страдающих сахарным диабетом. Переизбыток цинка чреват госпитализацией тех, кто страдает от недугов мочеполовой системы.
Также, эффект от принятия бета-каротина, витаминов А, С и Е, альфа- каротина, бета-криптоксантина и ликопена, на начальных стадиях ВМД не наблюдался.
Немного о каротиноидах
Каротинойдами называются природные пигменты органической происхождения, которые производят бактерии, водоросли, грибы, растения и кораллы. Именно они и придают оранжевую окраску преобладающему большинству фруктов и овощей. Из 600 существующих в природе каротиноидов 34 находятся в организме человека.
Для глаз они выполняют функцию солнечных очков (находятся в сетчатке). Но только два каротиноида занимаются органом зрения. Это зеаксантин и лютеин. Зеаксантин имеет способность образовываться из лютеина. Что касается лютеина, то он не производится человеческим организмом и должен поступать извне.
Но и для зеаксантина и для лютеина главным транспортным средством является пища, а точнее фрукты и овощи.
И тот факт, что снижение количества лютеина и зеаксантина в крови ведет к увеличению частоты развития ВМД, неоднократно подтвержден собранными клиническими данными. Результаты действительно поражают, так как процент риска в случае нехватки лютеина и зеаксантина достигает и даже переходит границы полусотни.
Последние исследования подтвердили эффективность приема 10 мг лютеина и 2 мг зеаксантина в сутки.
При этом, они создали еще один вариант профилактического препарата, который подходит для курильщиков, путем замены в нем бета-каротин на безопасные, для данной группы пациентов, каротиноиды.
Также ученые выявили безопасную профилактическую дозу цинка, снизив ее с 80 мг в сутки до 25. Именно такая доза является максимально усваиваемой организмом и не приводит к появлению побочных эффектов.
ПНЖК, или полиненасыщенные жирные кислоты
Возрастная макулярная дегенерация объединяет людей в группу риска по развитию инфаркта миокарда. Ни для кого сегодня не секрет, что избыточное употребление жирной пищи может стать причиной возникновения проблем с сердечно-сосудистой системой.
А так как симптомы возрастной макулярной дегенерации и симптомы сердечно-сосудистых заболеваний схожи друг с другом можно сделать вывод, что рациональное питание носит для данной категории заболевания как профилактический, так и лечебный характер.
К полиненасыщенным омега-3 жирным кислотам относятся: альфа-линоевая кислота, эйкозапентаеновая жирная кислота, докозагексаеновая жирная кислота. При исследовании их можно обнаружить в наружных сегментах палочек и колбочек.
Они обладают противовоспалительным свойством, предотвращают апоптоз клеток и патологический ангиогенез, принимают непосредственное участие в изменениях родопсина.
Кроме того эти кислоты препятствуют процессу накопления липофусцина в сетчатке (его пигментном эпителии) и липидов в мембране Бруха.
Проанализировав, эпидемиологи подтвердили тот факт, что чрезмерное употребление животных жиров действительно повышает риск развития тяжелых стадий ВМД.
А вот рыба, употребляемая минимум один раз в неделю, является хорошим профилактическим продуктом неоваскулярной ВМД, а кроме этого помогает перевести билатеральные друзы в географическую атрофию пигментного эпителия и хориокапиллярного слоя.<\p>
Каковы терапевтические перспективы сухой ВМД?
Лечение возрастной макулярной дегенерации консервативным методов не ограничивается только приемом антиоксидантов и минералов. Для профилактики также хорошо подходят биологические добавки. Витаминотерапия, в которую входят: витамин D, витамин А, витамин В12 и витамин В6; несомненно, тоже не маловажна при лечении ВМД.
Устранить ломкость капилляров и улучшить состояние соединительной ткани помогают биофлавоноиды и антоцианозиды. В будущем в терапии рассчитывают на помощь со стороны энзимов (вобензим) и пептидных регуляторов (кортексина и ретиналамина). Но на сегодня результат от принятия данной категории препаратов весьма сомнительный.
Тоже можно сказать и о аспиринотерапии.
Недавно на конгрессе специалистов был представлен препарат лампализумаба, предназначенный для интравитреальных инъекций. В процессе исследований он показал свою эффективность и безопасность.
А из уже используемых и действенных лечебно-профилактических средств, применяются:
- витамин С и витамин Е;
- каротиноиды;
- оксид цинка;
- селен.
Источник: http://sovdok.ru/?p=4619
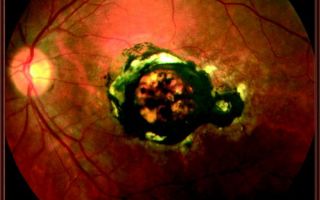
Влажная макулодистрофия сетчатки глаза
Влажная макулодистрофия сетчатки глаза — это одна из форм ВМД. Она появляется у человека, когда за сетчаткой под макулой начинается рост патологических кровеносных сосудов.
Этот вид заболевания глаз врачи называют экссудативным (или неоваскулярным). Проросшие сосуды имеют хрупкие стенки, и часто из них вытекают кровь и другая жидкость.
Под их воздействием макула приподнимается со своего места, а это приводит к возникновению патологических изменений на данном участке сетчатки.
Влажная макулодистрофия довольно быстро прогрессирует, намного быстрее, чем сухая. Это предопределяет резкое ухудшение зрения у человека. Такая дистрофия сетчатки глаза приводит к потере больным центрального зрения.
Эта дегенерация органов зрения не имеет стадий развития (в отличие от сухой) и известна как поздняя возрастная макулодистрофия. Хотя эта форма болезни поражает всего 10% всех заболевших этим недугом, она приводит в 90% к полной потере человеком зрения. Это еще не слепота, но значительная потеря функций зрения.
Макулодистрофия сетчатки влажного вида: типы заболевания
В основном эта болезнь делится на две категории: скрытое заболевание и классическая форма. Дистрофия сетчатки глаза первого вида появляется в тот момент, когда кровеносные сосуды под сетчаткой растут так, что их практически незаметно. При таком виде заболевания происходит менее тяжелая форма потери зрения пациентом.
Классическая дистрофия сетчатки глаза возникает тогда, когда растущие сосуды четко видны, а их рубцевание имеет определенные контуры. Такая возрастная макулодистрофия проходит в очень тяжелой форме. Она может привести к практически полной потере человеком зрения.
В основе этих двух видов дистрофии лежит процесс так называемой хориоидальной неоваскуляризации (ХНВ). Это непродуктивное стремление организма создать дополнительную сеть кровеносных сосудов для улучшения поступления крови с питательными веществами и кислородом к различным участкам глаза.
Но вместо положительных результатов этот процесс приводит к рубцеванию, затем — к потере больным центрального зрения. Происходит дистрофия сетчатки. В центре глаза возникает абсолютная скотома — темное пятно. Периферическое видение при этом полностью сохраняется, так как макулодистрофия сетчатки поражает только ее центральную область.
Острота зрения больного резко падает, так как он видит только боковым зрением. При этом не различает мелкие детали, форму предметов и их цвет.
Дистрофия сетчатки: причины и симптомы
Болезнь может развиться под влиянием различных факторов, основные из которых таковы:
- Увеличение возраста человека.
- Плохая наследственность.
- Нерациональное питание, отсутствие в пище необходимых микроэлементов и витаминов.
- Курение и алкоголизм.
- Повреждение глаза ультрафиолетовым облучением.
Признаки болезни могут проявиться не сразу. Первоначальные симптомы, которые указывают на то, что у человека развивается дистрофия сетчатки, это возникновение трудностей при чтении или тех видах работ, где присутствуют мелкие детали.
Затем появляются симптомы: затуманивается зрение, затрудненное распознание лица. Дистрофия сетчатки прогрессирует: больной вместо прямых линий видит их изогнутые проекции. Симптомы болезни начинают усиливаться: если у человека развивается влажная дистрофия сетчатки, то на следующем этапе прогресса недуга больной резко теряет центральное зрение.
Этот процесс может привести к двум результатам:
- Незначительное уменьшение остроты восприятия предметов.
- Полная потеря зрения в центральной части сетчатки.
Методы диагностики заболевания
Чтобы лечение болезни прошло успешно, надо точно определить стадию развития недуга. Для этого на первом этапе проводят запись жалоб больного и его наружное обследование.
Часто это помогает установить присутствие у человека наличие болезни. Затем дистрофия изучается офтальмологом с применением офтальмоскопа. Пациента посылают на исследование сосудов в области сетчатки (флуоресцентную ангиографию).
Врачи при помощи фотографической аппаратуры снимают дно сетчатки больного.
Делается проверка его остроты зрения. При помощи периметрии и электрофизиологического обследования врачи определяют степень развития недуга, сохранность макулой своих функций. Человеку предлагают пройти тест Амслера, что позволяет найти искажение в работе глаза больного. Затем назначается лечение, длительность которого часто зависит от степени поражения сетчатки пациента.
Лечение заболевания сетчатки глаз и профилактические меры
Лечить человека с подобной болезнью очень сложно. Для того чтобы правильно организовать лечение, врачам надо выбрать один из двух существующих на сегодня способов оказания помощи заболевшему. Для этого могут применяться консервативный метод и лечение при помощи лазерной коагуляции.
Использование лекарств, которые вводят внутрь глазного яблока, это самое эффективное лечение. Для этих целей применяют такие препараты, как Луцентис и Авастин. Этот способ не дает развиться под сетчаткой новым сосудам, спасает зрение.
Иногда лечение этого заболевания проводится посредством лазерной коагуляции. Она помогает прекратить из вновь образовавшихся сосудов кровотечение.
Но использование этого метода имеет некоторые ограничения, так как проведение процедуры сопровождается выделением тепла, которое может повредить нежные ткани глаза.
Поэтому такое лечение используют не для борьбы с самим заболеванием, а для остановки процесса его развития. Так как эффективного способа борьбы с недугом пока не придумано, большую роль играет выполнение профилактических мер.
Если человек обнаружил у себя симптоматику вышеупомянутой болезни, то он должен обратиться в соответствующие офтальмологические клиники, где есть специализированное диагностическое и лазерное оборудование, специалисты-офтальмологи. Там больного обследуют, поставят диагноз, если нужно, введут в глаза лекарственный препарат.
Учеными из разных стран практически доказано, что существует прямая зависимость между тем, чем питается человек, и появлением дистрофических изменений в сетчатке его глаз.
Люди, которые потребляют в пищу большое количество фруктов, листовых зеленых и клубневых овощей, меньше рискуют заболеть.
Это происходит потому, что в вышеперечисленных продуктах есть большое количество нужных организму микроэлементов, витаминов, антиоксидантов, питательных веществ.
Основными из них являются теаксатин и лютеин, которые оказывают важное влияние на развитие сетчатки. Их наличие в нужном количестве позволяет произвести профилактику болезни.
Их можно приобрести в аптеке.
Источник: http://zrenieglaz.ru/zabolevaniya-vek/kak-lechit-vlazhnuyu-makulodistrofiyu-setchatki-glaza.html
Возрастная макулярная дегенерация (ВМД)
Возрастная макулярная дегенерация (др. название макулодистрофия) – заболевание, при котором в находящемся в середине глаза жёлтом пятне (макуле) с возрастом появляются дефекты, приводящие к ухудшению зрения.
В США, например, ВМД является главной причиной слепоты среди взрослых. В Японии число больных макулодистрофией составляет около 690 тысяч, в России ВМД заболевает 15 на 1000 человек.
Заболевание поражает людей после 50-ти, возраст большинства больных -старше 70-и лет.
Методов лечения возрастной макулярной дегенерации до недавнего времени не существовало, однако в последнее время были разработаны несколько новых способов, позволяющих сохранить и улучшить зрение у большинства пациентов. Но прежде чем говорить о них, рассмотрим 2 типа ВМД.
Типы возрастной макулярной дегенерации:
Заболевание разделяют на 2 типа:
- атрофический (сухой)
- экссудативный (влажный)
При атрофической дегенерации пигментный эпителий сетчатки постепенно сокращается, повреждает сетчатку, вызывая постепенное ухудшение зрения. Сокращение эпителия происходит по причине старения клеток сетчатки, прогрессирует медленно, ухудшение зрения и изменения поля зрения происходят постепенно.
При экссудативной дегенерации патологические кровеносные сосуды (хориоидальная неоваскулярная мембрана) повреждают сетчатку, вростая в пигментный эпителий, либо между эпителием и сетчаткой. В отличие от нормальных кровеносных сосудов, аномальные сосуды очень хрупкие, что приводит к просачиванию компонентов крови и, как следствие, отёку сетчатки и скапливанию жидкости под ней.
Диагностика возрастной макулярной дегенерации
Для диагностики заболевания проводят проверку зрения, исследование глазного дна, ангиографию сосудов сетчатки, тест Амслера, оптическую когерентную томографию.
Методы лечения возрастной макулярной дегенерации
1. Атрофическая (сухая) ВМД
К сожалению, на сегодняшний день методов лечения не существует.
2. Экссудативная (влажная) ВМД
Существует несколько методов лечения в зависимости от тяжести заболевания и скорости прогрессии. Цель терапии: остановить рост патологических кровеносных сосудов, сохранить или улучшить зрение.
В некоторых случаях в результате лечения пациент начинает видеть лучше, однако полностью восстановить зрение невозможно.
В настоящее время это основной метод лечения ВМД.
С помощью капельницы в организм больного вводят специальное светочувствительное вещество, имеющее свойство концентрированно накапливаться в аномальных новообразованных сосудах. После чего поражённую сетчатку облучают очень слабым лазером.
Площадь облучения определяется в ходе предварительной ангиографии. Размер облучаемого участка соответствует размеру патологии. Таким образом, обработке лазером подвергается только нуждающийся в лечении участок сетчатки.
При облучении скопившегося в аномальных кровеносных сосудах светочувствительного вещества возникает химическая реакция и выделяется активный кислород, который приводит к образованию тромбов внутри сосудов. Закупоренный тромбом сосуд со временем атрофируется.
Сеанс фотодинамической терапии длится около 20 минут. Однако в течение 48 часов после введения светочувствительного препарата глаза очень чутко реагируют на свет, поэтому необходима 2-3-дневная госпитализация. В некоторых случаях для стабилизации болезни достаточно 1-го сеанса. После 2-3 сеансов у большинства пациентов с высокой вероятностью можно прогнозировать атрофию аномальных сосудов.
- Метод лекарственной терапии
Считается, что на образование аномальных сосудов влияет эндотелиальный фактор роста (vascular endothelial growth factor: VEGF). Применение VEGF-ингибиторов приводит к регрессии аномальных сосудов. В настоящее время в Японии используются 3 одобренных к применению VEGF-ингибитора: Maguken, Lucentis, Airia.
Препарат вводится в полость стекловидного тела. Курс лечения составляет 2-3 инъекции, перерыв между инъекциями 4-6 недель. После лечения больной находится под наблюдением врача и при признаках рецидива сосудистого роста проводится повторный курс инъекций.
Лекарственное лечение может также проводиться в сочетании с фотодинамической терапией.
В недавнем прошлом аномальные кровеносные сосуды удаляли в ходе хирургической операции, также выполнялась операция по переносу макулы. Однако после появления фотодинамической терапии и VEGF-ингибиторов хирургическое лечение практически не применяется.
В случае, если новообразование кровеносных сосудов находится в стороне от центра сетчатки, для коагуляции и разрушения патологии может быть использован лазер с сильным выходом. Если же патология распространяется на жёлтое пятно, лечение может привести к значительному ухудшению зрения, поэтому лазерная коагуляция в настоящее время применяется очень редко.
Эффективность лучевой терапии, гипертермии через зрачок не были доказаны, поэтому на практике не применяются.
Источник: http://viva-city.ru/articles/52
Макулярная дегенерация
Макулярнаядегенерация, так же известная как ВМД или ЦХРД серьезное заболевание центральной области глаза. Возрастная макулярная дегенерация является одной из ведущих проблем, приводящих к значительной потере зрительных функций.
У большинства людей манифестация заболевания начинается в пенсионном возрасте, после 60-65 лет. В связи с общим старением населения планеты, макулярная дегенерация сетчатки становится все большей проблемой современной офтальмологии.
ВМД, как следует из названия, заключается в дегенеративных процессах макулярной области (области желтого пятна) сетчатки. Это место нашей сетчатки глаза крайне деликатное и ответственное за предметное зрение, то есть дает возможность человеку различать предметы, читать, водить и делать все остальные занятия связанные с различением объектов.
В настоящее время признаки макулярной генерации сетчатки встречаются с разной степенью выраженности у миллиона граждан России. К 2030 году по прогнозам количество пациентов с макулодистрофией увеличиться вдвое.
Возрастная макулярная дегенерация сетчатки сухая и влажная форма
Макулярная дегенерация бывает двух видов – сухая (без неоваскуляризации) и влажная (с неоваскуляризацией). Влажная форма заключается в росте новых кровеносных сосудов в области макулы, где их быть не должно.
Макулярная дегенерация сетчатки поражает центральное зрение.
Сухая форма центральной дистрофии сетчатки чаще распространена, в среднем отношение составляет 85/15 процентам. Однако, несмотря на свою редкость, макулярная дегенерация по неоваскулярному типу приводит к более серьезным проблемам со зрением.
Сухая дегенерация макулы может предшествовать влажной форме, но может быть и изолированной патологией. В основном ВМД является результатом старения, недостатка питания оболочек заднего сегмента глаза, вследствие чего проявляется истончением сетчатки и других оболочек.
Основным проявлением дегенерации желтого пятна (макулы) является истончение пигмента лежащего под собственно сетчаткой, его разрушение и отложением липофусцина (фермента пигментного эпителия сетчатки) в виде друз.
Несмотря на в целом благоприятный прогноз потеря зрения может наступить при развитии одной из разновидностей сухой ВМД. Такая форма носит название – географическая атрофия.
На такой стадии болезни возникает выраженная деградация всех оболочек заднего плюса глаза в центральной зоне.
В настоящее время нет достоверных данных указывающих на факторы риска или формы сухой дистрофии, которые бы являлись точным диагностическим критерием, указывающим на переход сухой формы во влажную.
Профилактика макулярной дегенерации заключается в здоровом питании, отсутствии вредных привычек, защите от избыточного ультрафиолетового излучения.
Макулярная дегенерация. Влажная форма
Возрастная макулярная дегенерация по неоваскулярному типу встречает примерно в 10-15 процентах случаев. Отличие такой формы макулодистрофии от сухой заключается в росте сосудов под поверхностью сетчатки, в то время как при сухой идут процессы атрофии.
Новые сосуды обладают нестабильной сосудистой стенкой, что приводит к выходу крови или ее элементов под поверхность сетчатки или непосредственно в сетчатку. Просачивание приводит к депонированию жидкости и экссудата (выпота) в зоне роста сосудов.
Зоны, пораженные макулярным отеком или отложением экссудата, отмирают, что приводит к возникновению слепых пятен в центральном зрении.
Процесс роста новообразованных сосудов компенсаторный по своей природе. Организм пытается создать новую сеть кровеносных сосудов для питания ишемизированных структур заднего сегмента глаза. Вместо этого, процесс приводит к образованию очагов отечности с последующим рубцеванием, вызывая выраженное снижение зрения.
Влажная макулярная дегенерация подразделяется на два вида:
- Оккультная. Рост новых кровеносных сосудов происходит под пигментным эпителием сетчатки, обычно менее выражен в сравнении с классической формой. Не диагностируется с помощью флуоресцентной ангиографии, чаще вызывает менее выраженное снижение зрения. Тяжелее бодается лечению ингибиторами ангиогенеза (интравитреальное введение Луцентис).
- Классическая. Новообразованные сосуды прорастают пигментный эпителий сетчатки и выходят непосредственно под поверхность сетчатки. Зона поражения обычно больше, чаще приводит к образованию рубцов, вызывает большую потерю центрального зрения, однако, лучше поддается лечению.
Возрастная макулярная дегенерация. Симптомы и диагностика
- Заболевание обычно развивается постепенно, рассмотренные ниже симптомы приведены от начальных к развитым:
- Небольшие искажения предметов, объектов, линий
- Появление локальных зон размытости, как будто за флером в центральном зрении
- Выраженная деформация объектов с локальными зонами выпадения центрального поля зрения
- Полная потеря центрального зрения с образование «черного пятна» в центре
Самым простым способом самоконтроля за состоянием центральной зоны сетчатки является тест Амслера. Он представляет собой сетку в виде горизонтальных и вертикальных линий, которые проецируются на макулу. При изменении в центральной сетчатки линии будут искажены или прерываться.
Если вы заметили приведенные выше симптомы следует как можно раньше обратиться за квалифицированной помощью к офтальмологу. При осмотре офтальмолог может поставить диагноз макулярной дегенерации без дополнительных обследований, однако, что бы оценить тяжесть поражения, вид макулярной дистрофии и прогноз могут понадобиться дополнительные обследования.
Оптическая когерентная томография при макулярной дегенерации: представляет собой серию срезов центральной области сетчатки, позволяет оценить наличие, высоту и распространенность выпота. Неинвазивный метод диагностики.
Флуоресцентная ангиография сетчатки при макулярной дегенерации: приставляет собой введение контрастного препарата внутривенно с последующим выполнением серии снимков. Собственные сосуды сетчатки, как и новые патологические сосуды окрашиваются красителем, что позволяет оценить обширность поражение и вид дистрофии.
Лечение макулярной дегенерации
Стоит в первую очередь отметить, что макулярная дегенерация хроническое заболевание, лечение направлено на замедление прогрессирования заболевания и снижение выраженности симптоматики.
Лечение макулярной дегенерации в клинике Святослава Федорова зависит от стадии и формы заболевания. Лечения сухой формы макулярной дегенерации в настоящее время не существует, однако, необходимо соблюдать определенные профилактические меры. К числу которых относятся: правильное питание, здоровый образ жизни, избегание УФ излучения, отказ от вредных привычек (в первую очередь курения).
Лечение макулярной дегенерации сетчатки на стадии влажной формы подразумевает уколы внутрь глаза препаратов. Интравитреальное введение Луцентиса (Авастина) или других ингибиторов ангиогенеза единственно возможное средства для предотвращения роста аномальных кровеносных сосудов.
Источник: http://retinacenter.ru/disease/retina/makulyarnaya-degeneratsiya/
Типы и симптомы возрастного повреждения сетчатки – факторы риска и лечение
Возрастная макулярная дегенерация является наиболее частой причиной потери зрения среди людей возрастом более 60 лет. Однако люди редко полностью слепнут от этой болезни. Тем не менее, возрастная макулярная дегенерация может мешать чтению или выполнению других повседневных задач.
Возрастная макулярная дегенерация имеет место, когда макула, которая находится в центре сетчатки и начинает портится. При этом центральное зрение необходимое, например, для верховой езды, чтения, распознавание лиц – начинает ухудшаться.
Типы возрастной макулярной дегенерации
Существуют два основных типа возрастной макулярной дегенерации:
Сухая ВМД
Этот тип возрастной макулярной дегенерации является наиболее распространенным. В то время как его причины малопонятны.
Влажная ВМД
Этот тип возрастной макулярной дегенерации является менее распространенным, но несет ответственность за почти все случаи тяжелой потери зрения, вызванные возрастной макулярной дегенерацией.
Влажная ВМД возникает тогда, когда новые кровеносные сосуды позади сетчатки начинают расти под сетчатку и создают большой мертвый участок в центре поля зрения. В таком случае, есть заметное ухудшение зрения в течение короткого периода времени.
Симптомы возрастной макулярной дегенерации
Вот наиболее распространенные симптомы ВМД. Тем не менее, каждый человек может испытывать отличные симптомы.
Симптомы могут включать в себя:
- невозможность с фокусироваться или затуманенное зрение;
- трудности с определением знакомых лиц;
- линии на страницах, столбах электропередачи, а также на стенах зданий, выглядят волнистыми;
- темный или пустой участок в центре поля зрения;
- быстрая потеря центрального зрения.
Присутствие мелких желтых отложений в сетчатке, является одним из наиболее распространенных ранних симптомов возрастной макулярной дегенерации. Хотя присутствие таких отложений само по себе не является болезнью, это может означать, глаз находится в группе риска развития более тяжелой дегенерации.
Симптомы возрастной макулярной дегенерации могут напоминать другие заболевания глаз. Проконсультируйтесь с вашим врачом, чтобы исключить их.
Как диагностируют макулярную дегенерацию
Кроме полного медицинского обследования глаз, могут быть выполнены следующие тесты для диагностики ВМД:
- проверка остроты зрения;
- замедление сокращение зрачка;
- решетка Amslera – используется для обнаружения экссудативной форме ВМД;
- ангиография.
Факторы риска возрастной макулярной дегенерации
Возможные факторы риска ВМД являются:
- Пол: по данным некоторых исследований, женщины более уязвимы, чем мужчины;
- Возраст: несмотря на то, что ВМД может возникнуть при среднем возрасте, риск заболевания увеличивается, когда человек стареет. Исследования показали, что люди в возрасте 50 лет и старше имеет только два процента риск развития ВМД, в то время как у людей старше 75 лет риску увеличивается до 30 процентов.
- Курение: последние исследования показали, что курение является основным фактором риска, связанным с возрастной макулярной дегенерацией;
- История семьи: люди с семейной историей ВМД могут иметь более высокий риск развития AMD;
- Гипертония и сердечно-сосудистые заболевания;
- Ожирение: исследования показали, что ожирение может привести к развитию дегенерации;
- Высокий уровень холестерина в крови: люди с повышенным уровнем холестерина в крови могут иметь более высокий риск экссудативной формы;
Лечение возрастной макулярной дегенерации
Лечение, специфическое для возрастной макулярной дегенерации будет определяться врачом на основании:
- Вашего возраста, общего состояния здоровья и перенесенных заболеваний;
- Диапазон болезни;
- Ваш допуск для конкретных лекарств, процедур и терапии;
- Ваше мнение и предпочтения.
В настоящее время нет лечения для сухой возрастной макулярной дегенерации. Однако, как показывает практика, зрение частично сохранится, особенно если ВМД будет только на одном глазу.
Источник: https://oftolog.ru/blog/vozrastnaja_makuljarnaja_degeneracija_setchatki_diagnostika_lechenie/2013-01-28-54
Лечение макулярной дегенерации | Клиника НЬЮ-ВИЖН
Возрастная макулярная дегенерация (ВМД) — лидирует среди причин слепоты у людей старше 65 лет. При заболевании глаз возрастной макулярной дегенерации поражается часть сетчатки в заднем полюсе глаза, которая называется макула. ВМД вызывает проблемы с центральным зрением, безболезненна и не ведет к полной слепоте.
Что Вам следует знать про возрастную макулярную дегенерацию
Если у Вас или Вашего близкого окулист поставил диагноз возрастная макулярная дегенерация, сокращенно ВМД, то следует знать:
Причины и факторы риска возрастной макулярной дегенерации глаз
На данный момент точная причина развития возрастной макулярной дегенерации глаз неизвестна. Установлены факторы способствующие повышению риска развития возрастной макулярной дегенерации:
- Возраст ВМД развивается с возрастом и чаще встречается у людей старше 55 лет, но возможно и после 40
- Пол Женщины более подвержены возрастной макулярной дегенерации, чем мужчины. Возможно из-за того, что продолжительность жизни женщин выше
- Генетика Некоторые гены повышают риск развития ВМД
- Курение При курении риск развития ВМД сильно возрастает. Исследования показали, что отказ от курения может снизить риск развититя ВМД
- Солнечный свет Некоторые исследования выявили взаимосвязь между избыточной инсоляцией (особенно УФ спектр) в течение жизни и риском развития ВМД. Ношение солнцезащитных очков, которые защищают глаза от УФ излучения, снижает риск развития ВМД
- Наличие хронических заболеваний: диабет, атеросклероз, гипертоническая болезнь, системные заболевания
- Мы то, что мы едим В серии исследований диета рассматривалась как фактор риска развития ВМД. На данный момент ученые не пришли к единому мнению влияния диет на развитие ВМД. Но известно, что витамины А, С, Е и цинк могут замедлить прогрессирование ВМД у людей, которые уже страдают данным заболеванием
Мы не можем изменить наш возраст или генетику, но можем защищать наши глаза от солнца, питаться сбалансированной едой, в которой много свежих фруктов и овощей, воздерживаться от курения — это поддержит наши глаза в максимально здоровом состоянии.
К сожалению, из-за того, что точные причины развития ВМД до сих пор неизвестны, возрастная макулярная дегенерация может развиваться даже при отсутствии факторов риска.
Симптомы возрастной макулярной дегенерации глаз
Симптомы возрастной макулярной дегенерации глаз могут проявляться по разному, но обычно первое, что замечают люди — это невозможность видеть мелкие детали.
Симптомы ВМД проявляются проблемами при чтении мелкого шрифта даже с использованием очков для чтения, пятнами перед взором или ощущением зоны затуманивания в центре.
Прямые линии могут выглядеть прерывистыми или волнистыми. Может повышаться чувствительность к свету.
Следует обратиться к офтальмологу, если:
- Вам затруднительно читать мелкий шрифт даже в очках для чтения
- Прямые линии выглядят волнистыми или разорванными
- Ваше зрение не такое ясное как прежде
Макула
Возрастная макулярная дегенерация поражает макулу сетчатки. В макуле фокусируется пучок света, поступающий в глаз. Макула — это зона сетчатки в заднем полюсе глаза округлой формы диаметром несколько мм.
Центральная зона макулы называется фовеа. Фовеа самая чувствительная часть сетчатки. В макуле самая высокая плотность расположения зрительных пигментов. Это обуславливает высокую остроту центрального зрения и контрастность.
Возрастная макулярная дегенерация может проявляться в виде «сухой» и «влажной» форм.
Сухая форма возрастной макулярной дегенерации глаз
Сухая форма возрастной макулярной дегенерации глаз встречается наиболее часто. Как правило, она развивается медленно и вызывает очень постепенное снижение зрения.
«Сухая» форма ВМД может развиваться годами или десятилетиями. При этом периферическое зрение не страдает, поэтому этот вид патологии зрения не приводит к полной слепоте.
Примерно у 15-20% «сухая» форма ВМД переходит во «влажную» форму.
Влажная форма возрастной макулярной дегенерации глаз
Около 10-15% людей с ВМД имеют ее «влажную» форму. Когда развивается влажная форма возрастной макулярной дегенерации глаз, клетки макулы перестают работать должным образом и начинается процесс роста новых кровеносных сосудов (неоваскуляризация).
Через стенку новообразованных сосудов начинает просачиваться плазма, часто стенки новообразованных сосудов разрываются и возникают кровоизлияния, под сетчаткой накапливаются отложения холестерина и липидов.
Все эти процессы приводят к развитию фиброза и как итог — рубца в макулярной области глаза.
Лечение влажной формы возрастной макулярной дегенерации глаз
На сегодняшний день разработаны эффективные методы лечения влажной формы возрастной макулярной дегенерации глаз. Для лечения влажной формы ВМД глаз применяются обычно ингибиторы ангиогенеза или анти-VEGF препараты. Их действие направлено на угнетение роста новых сосудов. Анти-VEGF препараты вводятся интравитреально под местной анестезией.
В нашем офтальмологическом центре Краснодарского края проводится лечение возрастной макулярной дегенерации анти-VEGF препаратами. Инъекция лекарственного вещества проводится условиях стерильной операционной под местной анестезией. Пациент при самой процедуре практически дискомфорта не испытывает.
После введения препарата на глаз накладывается стерильная повязка на 2 часа, пациент отдыхает некоторое время в клинике, потом отпускается домой с рекомендациями и каплями.
Для диагностики и лечения возрастной макулярной дегенерации обязательно посещение медицинских офтальмологических учреждений.
Источник: http://newvision23.ru/vozrastnaya-makulyarnaya-degeneraciya.html
Макулодистрофия сетчатки глаза: почему не всегда помогает лечение?
Добрый день, уважаемые читатели!
В одной из прошлых моих статей шла речь о сетчатке и ее отслоении. Мы говорили о том, что сетчатая оболочка глаза имеет центральную часть — макулу (другое ее название — желтое пятно).
Именно она ответственна за восприятие цветов и четкость центрального зрения, так как содержит наибольшее количество фоторецепторов — колбочек.
…
И сегодня я хочу рассказать вам о достаточно распространенной патологии макулы — дистрофии. До сих пор учеными не установлены точные причины ее развития, как и не существует 100% эффективного метода лечения этого заболевания.
Однако достоверно известны факторы, негативно влияющие на состояние сетчатки и ее центральной части. Поэтому людям, входящим в группу риска, рекомендовано посещение офтальмолога не реже одного раза в год.
И прямо сейчас я предлагаю вам узнать подробности о макулодистрофии (макулярной дегенерации).
Патология центральной области сетчатки
Возможно, ранее вы уже сталкивались с таким понятием, как макулодистрофия. Это заболевание имеет и другие названия — возрастная макулярная дегенерация (ВМД), инволюционная центральная дистрофия, дегенерация желтого пятна.
Как мы уже знаем, сетчатую оболочку глаза питают сосуды из подлежащего слоя.
В силу возраста или других причин происходят склеротические изменения и уменьшение просветов капилляров, из-за этого ткань макулы начинает испытывать кислородное голодание, истончается и стареет.
Не получая необходимого питания, светочувствительные клетки погибают, вызывая нарушение зрительных функций — ухудшение или потерю центрального зрения.
Обычно болезнь поражает один глаз, поэтому на начальной стадии не всегда можно заметить ее симптомы, так как более здоровый «собрат» компенсирует дефекты зрения.
Изменения на сетчатке второго глаза обычно происходят в течение 5 лет после начала дегенерации желтого пятна в первом глазу.
Однако при нарушениях центрального зрения человек уже не может читать или писать, водить автомобиль или занимать мелкой работой, что может доставлять существенный дискомфорт в повседневной жизни.
Как проявляется макулодистрофия?
К характерным симптомам заболевания относятся:
- нарушение цветопередачи
- видимая изломанность прямых линий
- необходимость в дополнительном освещении при чтении
- трудность распознавания мелких деталей
- зрительные галлюцинации
- появление слепого пятна в центре зрения
Были выявлены основные факторы, вызывающие дистрофические изменения в макулярной области сетчатки:
- возраст
- пол,
- генетическая предрасположенность,
- сердечно-сосудистые заболевания,
- гипертония,
- ультрафиолетовое излучение,
- курение,
- неполноценное питание.
Чаще всего от макулодистрофии страдают люди старше 50 лет, а к 70 годам вероятность заболевания возрастает до 75%. Однако в случае генетической предрасположенности эта болезнь может настигнуть и в более раннем возрасте.
Среди заболевших большую часть составляют женщины, хотя статистика объясняет этот факт тем, что они просто живут дольше мужчин.
Длительное нахождение на солнце без защитных очков может привести к повреждению ультрафиолетом нервной ткани сетчатки, что также провоцирует дегенеративные изменения в ее структуре.
Одной из самых частых причин развития центральной дистрофии сетчатки врачи считают недостаток витаминов групп А,С,Е, цинка и антиоксидантов,поступающих в организм с пищей.
Наверное лишний раз рассказывать о вреде курения нет смысла. Эта пагубная привычка не только нарушает глазное кровообращение, но и оказывает разрушительное действие на весь организм в целом.
Как можно обнаружить заболевание?
Диагностировать макулодистрофию можно самостоятельно в домашних условиях с помощью теста Амслера, который визуально представляет собой сетку с черной точкой посередине.
При наличии макулодистрофии человек увидит искажение прямых линий и слепое пятно в центре сетки.
В офтальмологическом кабинете для обнаружения заболевания вам могут предложить определение полей зрения, исследование глазного дна и изучение сосудов сетчатки.
Классификация макулярной дегенерации
Принято различать 2 формы макулодистрофии: сухую и влажную. В свою очередь последняя делится на скрытую и классическую.
Сухая (неэкссудативная) макулярная дегенерация развивается в 9 из 10 случаев. Это более легкая форма, которая отличается медленным течением, низкой вероятностью потери зрения, невыраженной симптоматикой.
Для сухой макулодистрофии характерно появление так называемых друз — скоплений под сетчаткой пигмента желтоватого оттенка. По мере увеличения количества и размера друз появляются новые симптомы заболевания.
При влажной (экссудативной) макулодистрофии начинается образование новых кровеносных сосудов, направленных к желтому пятну. Этот процесс называется неоваскуляризацией.
Слабые стенки «молодых» сосудов не выдерживают тока крови, происходят частые кровоизлияния под сетчатку, развивает отек окружающих тканей. Макула набухает и отслаивается от сосудистой оболочки, что приводит к полной потере центрального зрения.
Влажная форма малулярной дегенерации обычно развивается из сухой разновидности, она достаточно быстро прогрессирует и может привести к инвалидности в 85-90 % случаев.
В случае скрытого типа экссудативной макулодистрофии новообразованные сосуды практически не заметны, кровоизлияния слабы и малочисленны, а нарушения зрения минимальны.
Классическим называется такое течение болезни, при котором отмечается ускоренный рост сосудов, преобразование нервной ткани в соединительную (рубцовую), что в совокупности приводит к потере зрения.
Лечение макулодистрофии
Макулярная дегенерация считается необратимым и постоянно прогрессирующим заболеванием. Поэтому цель лечения в этом случае — как можно раньше диагностировать болезнь и стабилизировать состояние сетчатки. Вернуть былую остроту зрения, если уже произошло его видимое ухудшение, не в силах ни один врач.
На ранних стадиях применяется преимущественно медикаментозное лечение, подобранное в целый комплекс.
Вам могут быть назначены:
- сосудорасширяющие препараты
- средства для укрепления стенок сосудов
- препараты, вызывающие снижение вязкости крови
- витаминные комплексы
- противоотечные средства
Для замедления роста новообразованных сосудов хороший эффект дает применение фотодинамической терапии — введение в глаз специального препарата, активизирующегося под воздействием лазерных лучей.
В случае дальнейшего развития макулодистрофии применяются различные способы стимуляции сетчатки — магнито-, фото-, электро- и лазерная стимуляция, внутривенное облучение крови.
Остановить кровоизлияния при влажной форме макулярной дегенерации поможет лазерная коагуляция.
Полноценное питание при ВМД
Так как патологические изменения в сосудах часто обусловлены недостатком нужных веществ в организме, изменение рациона питания может оказать благоприятное воздействие на течение болезни.
Народная медицина рекомендует включить в меню проросшие семена пшеницы, которые известны богатым содержанием витаминов и антиоксидантов.
Если больному макулодистрофией ранее не была известна такая зернобобовая культура, как нут, пришло время познакомиться с этим продуктом. Его можно добавлять в супы, салаты, фарш.
Будьте внимательны к здоровью своих глаз.
Источник: https://ozrenie.com/bolezni/makulodistrofiya.html