Периферическая профилактическая лазерная коагуляция сетчатки
Периферическая профилактическая лазерная коагуляция сетчатки (ППЛК) представляет собой манипуляцию, при которой укрепляется периферическая область сетчатки. Проводят ее в качестве профилактической меры для предотвращения отслойки сетчатки.
Дистрофическое поражение сетчатки нередко вызывает микроразрывы сетчатки, а также области отслоения. Эти состояния плохо поддаются лечению и могут стать причиной необратимой потери зрения. Профилактическая периферическая лазерная коагуляция помогает значительно снизить вероятность развития отслойки сетчатки, то есть повышает шансы на сохранение зрения.
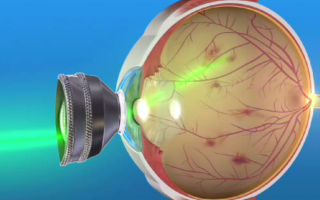
ППЛК заключается в лазерной обработке наиболее истонченных областей сетчатой оболочки. При этом луч лазера приводит к коагуляции и вызывает образование сращений между сетчаткой и подлежащими тканями.
Целью профилактической периферической лазерной коагуляции является именно предотвращение возможного отслоения сетчатки. При этом зрение после процедуры не улучшается. Острота зрения после проведения ППЛК напрямую зависит от наличия или отсутствия сопутствующей патологии глаз, которая может ухудшать зрительную функцию.
После ППЛК улучшается кровоснабжение и нормализуется кровоток в пораженной зоне сетчатки. За счет этого восстанавливается питание клеток, а экссудат перестает образовываться, поэтому риск отслоения сетчатки значительно уменьшается.
Проводится лазерная коагуляция в амбулаторных условиях после местного обезболивания специальными каплями для глаз. Вернуться домой и приступить к обычной деятельности пациент может уже в тот же день.
Показания для проведения лазеркоагуляции
Более половины пациентов (60%) перед тем, как им будет выполнена лазерная коррекция зрения, нуждаются в выполнении периферической профилактической лазерной коагуляции. применяется эта методика уже довольно давно (более сорока лет). Современный офтальмохирург не представляет своей работы без применения ППЛК.
Периферическая дистрофия сетчатой оболочки относится к наиболее распространенной офтальмологической причины, по которой родоразрешение проводят путем кесарева сечения. При миопии средней и высокой степени происходит истончение сетчатки и ее растяжение. В связи с этим при излишнем напряжении в процессе родов повышается риск ее разрыва и последующего отслоения.
Решить эту проблему с использованием современных методик довольно просто. Для этого нужно провести перед родами ППЛК. После лазерного укрепления сетчатки, риск ее растяжения и отслоения значительно снижается.
Если выполнить профилактическую лазеркоагуляцию сетчатки своевременно, то даже при миопии высокой степени у беременной появляется шанс на самостоятельное родоразрешение.
Оптимальным сроком проведения ППЛК считается до тридцать пятой гестационной недели.
Источник: https://setchatkaglaza.ru/pplk
Пплк в «центре восстановления зрения» | периферическая профилактическая лазерная коагуляция сетчатки
Специалисты «Центра восстановления зрения» проводят лазерную коагуляцию сетчатки (ППЛК). Эта процедура необходима при периферической и центральной дистрофии сетчатки. Она также используется при различных сосудистых поражениях и опухолях. Лазерная коагуляция предотвращает развитие дистрофии и предупреждает отслоение сетчатки, чреватое потерей зрения.
Суть метода заключается в воздействии лазера на сетчатку. Высокая температура вызывает свертывание ткани. Благодаря этой особенности операция проходит бескровно.
Лазер обладает высокой точностью и применяется для формирования сращений между сетчаткой и сосудистой оболочкой глаза. Во время операции на глаз пациента устанавливается специальная линза.
Она позволяет лазерному излучению проникнуть внутрь глаза. Контроль за ходом операции проводится при помощи микроскопа.
Показания к проведению ППЛК
Лазерная коагуляция проводится при периферической дистрофии сетчатки с угрозой отслоения. Кроме того, она назначается в качестве профилактики патологических изменений в области глазного дна. Данный вид лечения не имеет альтернатив при поражении сетчатки, возникающем вследствие таких заболеваний, как:
- решетчатая дегенерация и дистрофия сетчатки;
- диабетическая ретинопатия, тромбоз вен и другие патологии глазных сосудов;
- возрастная макулярная дистрофия.
Как проводится ППЛК?
ППЛК проводится под местной анестезией. Пациент не испытывает практически никаких неприятных ощущений. Операция проходит без разрезов, исключительно путем лазерного воздействия. ППЛК проходит в несколько этапов:
- Врач закапывает в глаза обезболивающие капли.
- Лучи низкочастотного лазера воздействуют на сетчатку в течение 20 минут.
- После завершения процедуры пациент около получаса находится под наблюдением врача.
Под воздействием высокой температуры, на сетчатке образуется коагуляты которые отделяют здоровые участки от поврежденных. Процедура не требует длительного восстановления. В день операции пациент может отправиться домой и заниматься привычными делами.
Противопоказания и возможные осложнения при ППЛК
ППЛК нельзя проводить, если у пациента диагностировано:
- разрастание сосудов в районе радужки;
- интенсивное отслоение глазной сетчатки;
- пониженная степень прозрачности глаза;
- лиоз с тракционным синдромом (3–4 степень);
- обильная геморрагия глазного дна.
Осложнения после лазерной коагуляции могут возникнуть лишь в том случае, когда операция проводилась при наличии у пациента противопоказаний. Наиболее распространенные осложнения:
- конъюнктивит;
- помутнение сред глаз.
Чтобы предотвратить развитие осложнений, предоставьте офтальмологу свою историю болезни. Изучив анамнез, врач сможет определить возможность проведения лазерной коагуляции в вашем индивидуальном случае. Во избежание осложнений также рекомендуется отказаться от занятий спортом и поднятий тяжестей в первый месяц после операции.
Предупредить развитие осложнений после лазерной коагуляции можно, если обратиться за помощью к опытному офтальмологу.
Врачи «Центра восстановления зрения» — специалисты со стажем работы более 10 лет и многочисленными персональными наградами. Наша клиника оснащена современным лазерным оборудованием.
Каждый год мы возвращаем зрение 50 тысячам пациентов. Обращайтесь к нам за профессиональной медицинской помощью!
Не откладывайте визит к офтальмологу — позаботьтесь о зрении прямо сейчас! Запишитесь на приём по номеру +7 (499) 517-99-00.
Источник: http://www.cvz.ru/laser-retina/pplk/
Лазерная коагуляция сетчатки глаза (ППЛК). Описание операции, цены в Москве
Лазерная коагуляция сетчатки – процедура, рекомендованная при выявлении периферических дистрофий сетчатки, с угрозой возникновения отслоения. Она предотвращает развитие дистрофического процесса и препятствует отслоению сетчатки. Кроме того, лазерная коагуляция эффективна как мера профилактики развития патологических изменений на глазном дне.
Лазерная коагуляция сетчатки – процедура, рекомендованная при выявлении периферических дистрофий сетчатки, с угрозой возникновения отслоения. Она предотвращает развитие дистрофического процесса и препятствует отслоению сетчатки. Кроме того, лазерная коагуляция эффективна как мера профилактики развития паталогических изменений на глазном дне.
Этот вид лечения — единственный безальтернативный вариант остановки поражения сетчатки глаза при:
- «решетчатой» дегенерации, дистрофии («след улитки»),
- болезнях сосудов глаз (к примеру, диабетической и гипертонической ретинопатии, тромбозе вен сетчатки),
- возрастной макулярной дистрофии и пр.
Коагуляция сетчатки лазером — процедура амбулаторная. Выполняется она под местной капельной анестезией, что не оказывает негативного влияния на сердце и сосуды.
Ее хорошо переносят пациенты разного возраста, так как время проведения не превышает 20-ти минут.
После лазерной коагуляции не требуется восстановительного периода, в тот же день пациент отправляется домой и возвращается к привычному для себя образу жизни.
Механизм действия лазерной коагуляции основан на резком повышении температуры в зоне воздействия лазерного луча, что вызывает свертывание (коагуляцию) ткани.
Благодаря этому ткани сетчатки точечно спаиваются между собой и сосудистой оболочкой глаза совершенно безболезненно и бескровно.
В ходе процедуры, на глаз пациента накладывается специальная линза, благодаря которой, излучение полностью проникает внутрь глаза. Точность процесса коагуляции осуществляет хирург через операционный микроскоп.
Преимущества процедуры
Безоговорочно положительными сторонами процедуры лазерной коагуляции, являются:
- Бесконтактность, бескровность, безболезненность и неинвазивность метода.
- Возможность избежать широкомасштабной полостной операции при отслоении сетчатки.
- Коагуляция не требует выполнения общей анестезии, которая приносит организму лишнюю нагрузку и стресс.
- Лазерное лечение выполняется амбулаторно и не требует дальнейшего восстановительного периода.
ППЛК
Периферическая профилактическая лазерная коагуляция сетчатки (ППЛК) – одна из разновидностей лазерной коагуляции сетчатки, применяемая для укрепления ее периферической зоны. Процедура применяется исключительно, как мера профилактики отслоек сетчатки.
Дистрофии сетчатой оболочки нередко сопровождаются возникновением микроразрывов в зонах истончения с риском отслоения сетчатки, которая трудно лечится и может закончиться необратимой потерей зрения. ППЛ предупреждает отслоение сетчатки, помогая сохранить зрение.
Суть метода ППЛК состоит в обработке истонченных участков сетчатки лазерным лучом определенной мощности. С его помощью выполняется так называемое «склеивание» слабых мест сетчатки и спайки ее с подлежащими тканями.
Целью ППЛК является не лечение заболеваний и улучшение зрения, а именно их профилактика, которая в разы снижает риск возникновения осложнений. Поэтому, острота зрения после процедуры останется на прежнем уровне или немного повысится, если кроме дистрофии сетчатки, других сопутствующих заболеваний нет.
Проведение ППЛК помогает улучшить кровоснабжение и питание тканей, увеличить скорость кровотока, препятствует проникновению под сетчатку внутриглазной жидкости, что делает возможным ее отслойку.
Процедуру проводят за 1 сеанс, под местной анестезией, с расширением зрачка. После нее, практически сразу пациент уходит домой. Восстановительный период не требует отказа от привычного образа жизни.
Показания к ППЛК
Уникальный метод ППЛК широко применяется в офтальмологии уже более 40 лет. Специалисты утверждают, что эта процедура является обязательной во всех случаях риска отслоения сетчатой оболочки вследствие ее периферической дистрофии. Это заболевание имеет множество разновидностей и встречается достаточно часто.
Как показывает практика, ППЛК необходима практически 60% пациентов, приходящих на лазерную коррекцию.
Еще одна категория граждан нуждающаяся в проведении ППЛК – беременные женщины с высокими и средними степенями близорукости, которые хотят рожать естественным способом без кесарева сечения.
Высокие степени близорукости – это очевидный риск отслойки сетчатки во время родовых потуг.
Чтобы этого не произошло, и родовой процесс не осложнился внезапной слепотой, до 35-й недели беременности необходимо выполнить профилактическую периферическую лазерную коагуляцию сетчатки.
Источник: https://doctor-shilova.ru/pplk/
Метод профилактической периферическойлазеркоагуляции сетчатки (ППЛКС)
Процедура укрепления периферии сетчатой оболочки глаза, выполняемая для профилактики отслойки и разрывов сетчатки, называется профилактической периферической лазеркоагуляцией сетчатки (сокращенно ППЛКС). Данная процедура назначается в случае диагностирования у пациента дистрофических изменений сетчатки, которые обусловлены возрастом или различными заболеваниями.
Суть метода периферической лазерной коагуляции сетчатки
В основе рассматриваемой методики лежит обработка сетчатки в области патологических изменений (дегенеративно-дистрофические процессы тракционного и тракционно-атрофического типа), которая производится при помощи медицинского лазера.
Воздействие лазерного луча на сетчатку приводит к точечному ожогу и образованию надежной спайки.
Помимо этого, воздействие лазерного луча благотворно сказывается на питании сетчатки, позволяет снизить проницаемость мелких кровеносных сосудов и уменьшить отечность.
Процедура лазеркоагуляции сетчатки проводится в клинике «ОкоМед» амбулаторно. Поскольку инструменты офтальмохирурга непосредственно в глаз пациента не проникают, данный метод лечения сетчатки не сопряжен со значительной хирургической травмой, процедура почти безболезненна; соответственно, и вероятность развития осложнений минимальна.
Перед проведением ППЛКС врач проводит расширение зрачка пациента при помощи закапывания лекарственных препаратов-мидриатиков, для этого требуется не более получаса.
Затем проводится капельная анестезия, и на больной глаз устанавливается специальная контактная линза, необходимая для наведения лазерного луча.
В процессе выполнения процедуры пациент наблюдает яркие зеленоватые вспышки, от которых некоторое время после операции сохраняется ощущение, которое похоже на ослепление сильным светом.
Через несколько часов после завершения лазеркоагуляции капли для расширения зрачка перестают действовать, и зрение возвращается в норму.
Иногда появляется легкое чувство дискомфорта и покраснение глаза, но это вскоре пройдет. Некоторое время после операции пациенту нужно воздерживаться от ношения контактных линз.
Офтальмолог подробно расскажет, как следует вести себя после операции и насколько часто необходимо являться на осмотр.
Для закрепления положительного эффекта процедуры необходимо соблюдать несколько простых правил. Так, на протяжении 10 дней после операции пациент должен воздерживаться от:
- работ, связанных с вибрацией, а также подъемиом тяжестей и наклонами туловища;
- употребления алкогольных напитков;
- употребления соли и значительного объема жидкостей;
- серьезных зрительных нагрузкок (особенно это касается зрительной работы на близком расстоянии).
Показания и противопоказания для лазеркоагуляции сетчатки
Офтальмологическая статистика показывает, что примерно 60% пациентов, которым назначается лазерная коррекция зрения, перед проведением такой коррекции нуждаются в укреплении периферии сетчатой оболочки.
Отметим, что периферическая дистрофия сетчатки является одной из наиболее распространенных причин для назначения кесарева сечения.
Необходимость в выполнении кесарева сечения объясняется тем, что во время естественных родов сетчатая оболочка истончается и растягивается, что может привести к ее отслоению и разрывам.
Однако в настоящее время указанная проблема может быть решена с помощью профилактического укрепления сетчатки до родов методом лазерной коагуляции. В результате ППЛКС сетчатая оболочка укрепляется настолько, что ее растяжение и отслойка в процессе родов становится маловероятной.
Вовремя выполненная лазеркоагуляция дает возможность женщинам, имеющим патологии сетчатки, родить ребенка естественным образом. Врачи настаивают на том, что периферическая профилактическая лазерная коагуляция должна проводиться до 35 недели беременности.
Лазерная коагуляция сетчатки противопоказана в следующих случаях:
- наличие значительных изменений глазного дна;
- грубый рубеоз сетчатой оболочки;
- выраженный эпиретинальный глиоз (патология, сопровождающаяся появлением пленки в центральной области сетчатки);
- нарушение прозрачности оптических сред пораженного глаза.
Метод профилактической периферической лазеркоагуляции сетчатки используется в офтальмологии более 40 лет и не имеет альтернативы.
Обратите внимание, что процедура лазерной коагуляции сетчатки применяется для профилактики необратимых осложнений, а не для улучшения зрительных функций.
Насколько хорошим будет зрение пациента после операции, во многом определяется тем, есть ли сопутствующие патологии глаз , которые влияют на качество зрения.
Приходите в нашу клинику «ОкоМед», чтобы получить консультацию специалиста и профессиональную медицинскую помощь.
Источник: http://www.okomed.ru/pplks.html
Периферическая профилактическая лазерная коагуляция сетчатки (ППЛК): последствия и отзывы
ППЛК сетчатки
Периферическая профилактическая лазерная коагуляция сетчатки (ППЛК) – это уникальная процедура.
- Последствия и ограничения после операции
- ППЛК: стоимость, отзывы, видео
Она позволяет «приваривать» отслоившуюся сетчатку глаза. Тем самым приостанавливается рост зоны отслоения, перестает снижаться острота зрения. Процедура не требует общего обезболивания, а проводится под капельной анестезией.
Последствия и ограничения после операции
Последствия лазерной коагуляции
Лазерная коагуляция имеет свои последствия:
- отек роговицы или макулы;
- воспаление радужки;
- потеря ночного зрения;
- закрытие угла передней камеры;
- деформация зрачка;
- нарушения перфузии зрительного нерва;
- дефекты в поле зрения;
- ишемия зрительного нерва.
Но по мнению самих офтальмологов, самое важное последствие лазерной коагуляции – это сохранение зрения, ведь глаз является одним из важнейших органов, обеспечивающих достойное качество жизни человека.
Солнцезащитные очки после операции
Вмешательство хоть и бесконтактное, достаточно легко переносится, но послеоперационный период имеет ряд ограничений. Перечислим их:
- В первый день глазам необходимо обеспечить абсолютный зрительный покой: не читать, не смотреть телевизор, не напрягать зрение.
- 14 дней после проведенной процедуры на улицу следует выходить только в солнцезащитных очках даже в пасмурную погоду. Не следует принимать алкогольные напитки любой крепости, до минимума надо ограничить соль и жидкость. Если офтальмолог прописал глазные капли, то капать их нужно в указанной дозировке через определенное количество времени.
- Три месяца ограничивают физические нагрузки, занятия спортом, поднятие тяжестей. В этот период следует беречь глаза от пылевого загрязнения, грязной воды, не посещать сауны, парилки, бани.
ППЛК: стоимость, отзывы, видео
Да потому что все зависит от площади сетчатки, которую коагулируют, престижа глазного центра, условий лечения, качества оборудования для проведения ППЛК, квалификации оперирующего офтальмолога. Вот почему так много факторов следует учитывать при выборе достойной клиники.
Чтобы не ошибиться и правильно выбрать лучшее лечебное учреждение, следует подробно ознакомиться с отзывами.
Отзыв пациента о ППЛК – это весьма объективное мнение, ведь человек делится с нами своими впечатлениями не только об успехах, но и о недостатках в подходе к лечению.
Можно узнать, насколько удачно прошла операция, какой специалист делал ее, как он умеет налаживать контакт с пациентами.
Источник: http://GlazKakAlmaz.ru/lechenie/operatsii/pplk.html
Сохраняем зрение
ЗНАЕТЕ ЛИ ВЫ, ЧТО…
Одно из самых грозных офтальмологических заболеваний – разрывы и отслоение сетчатки.
Причина возникновения данного заболевания различная. Это осложнения при сахарном диабете, последствия травмы или различные патологические изменения в глазу, например, высокая степень близорукости, или старческие изменения.
Если у Вас случаются вспышки света или расплывчатость центрального зрения, ощущение “шторки”, “занавески” перед глазом, тени в поле зрения, крупные помутнения или пятна, перемещающиеся в поле зрения, то это является поводом для обращения к специалисту-офтальмологу. И чем раньше Вы это сделаете, тем эффективнее будет лечение.
В нашей клинике мы применяем лазерные методы лечения отслойки сетчатки.
Целью лазерного лечения является создание спайки между сетчаткой и подлежащей сосудистой оболочкой. Для этого используются лазеры-коагуляторы, которые вызывают образование локальных микроожогов сетчатки (лазеркоагулятов).
Лазерное лечение применяется:
-С целью профилактики отслойки сетчатки (профилактическая лазеркоагуляция). Лазерную коагуляцию используют для отграничения опасных дистрофий сетчатки (в первую очередь «решетчатой» и «след улитки»).
Для их выявления необходим тщательный осмотр периферии глазного дна в условиях максимального мидриаза (при максимально расширенном зрачке).
Такое исследование необходимо проводить не реже одного раза в 6 месяцев пациентам с повышенным риском развития отслойки сетчатки (близорукость, наличие отслойки сетчатки у ближайших родственников, перенесенные в прошлом операции на органе зрения и др.).
-С целью отграничения уже существующей отслойки сетчатки (лечебная лазеркоагуляция). Как правило, отграничительная лазеркоагуляция может быть применена в случае локальной плоской отслойки сетчатки, в тех случаях, когда проведение радикального хирургического вмешательства по каким-либо причинам невозможно (например, при тяжелом общем состоянии больного).
-С целью дополнительной коагуляции зоны разрыва после хирургической операции по поводу отслойки сетчатки.
Процедура лазеркоагуляции сетчатки проводят под местной анестезией (после закапывания раствора анестетика). На глаз устанавливается специальная контактная линза (трехзеркальная линза Гольдмана), позволяющая сфокусировать лазерное излучение на любой участок глазного дна. Зона разрыва или локальной отслойки сетчатки отграничивается несколькими рядами лазеркоагулятов.
Для образования прочной хориоретинальной спайки требуется время – около 10-14 дней. Отсутствие прогрессирования отслойки сетчатки, ее распространения за границу коагулятов служит основанием считать данную лазеркоагуляцию успешной.
При проведении излишне «жесткой» лазеркоагуляции больших по площади зон сетчатки возможно развитие следующих осложнений: экссудативная отслойка сетчатки, отслойка сосудистой оболочки (при надлежащем лечении эти осложнения разрешаются в течение нескольких дней), дегенеративные изменения в макулярной области (макулопатия).
После успешной профилактической лазеркоагуляции не реже чем 1 раз в 6 месяцев, а по рекомендации врача и чаще, необходимо производить профилактический осмотр периферии глазного дна обоих глаз с широким зрачком на предмет появления новых зон дегенераций сетчатки или возникновения истончения и разрывов сетчатки в ранее выявленных зонах. Профилактическая лазеркоагуляция таких участков позволит в несколько раз снизить риск развития отслойки сетчатки и избежать потери зрительных функций.
Поэтому отслойку сетчатки необходимо начинать лечить как можно раньше – желательно, не позднее двух недель с момента её возникновения. Тогда при первом лечении можно достичь примерно 80% успеха.
В других случаях, для того, чтобы “положить” сетчатку на место, могут потребоваться неоднократные операции.
Не откладывайте посещение к офтальмологу, заботьтесь о своем зрении.
Почему вредно носить очки и почему опасно иметь плохое зрение.
Дело в том, что у людей близоруких вытянут вперед глаз и за счет этого у них сильно натянута, напряжена сетчатка глаза. Вот именно по этой причине близоруким людям запрещены многие виды деятельности и виды спорта.
Из-за резкого напряжения может отслоиться либо разорваться сетчатка глаза, а это приводит к частичной, иногда и полной потере зрения.Особенно опасно иметь сильную близорукость девочкам, девушкам и молодым женщинам. Тем, кто собирается рожать детей.
По инструкции Минздрава СССР, действующей до сегодняшнего дня, при зрении минус семь запрещено рожать естественным образом. Показана операция кесарево сечение, так как в момент родов от напряжения можно ослепнуть.Некоторые говорят: «А я только читаю в очках. Три-четыре часа в день».
Это тоже очень вредно. Дело в том, что всякий раз, когда человек надевает очки, у него перестают работать глазодвигательные мышцы. В это мгновение у него резко ухудшается кровоснабжение глаз. Вот почему глаза к очкам так трудно привыкают, болят, хочется снять, кружится голова, иногда подташнивает.
Ведь нарушенное кровоснабжение — это прямой путь к болезням глаза. Той же глаукоме, той же катаракте, которая сейчас просто выкашивает старое поколение.
Ученые определили, что с 1900 по 2000 год, зрительная нагрузка выросла примерно в двадцать раз. В двадцать раз за сто лет. Наши предки в основном смотрели вдаль, как поля цветут, стада пасутся.
У них все время были расслаблены мышцы глаз. А наши дети сейчас девяносто процентов времени вынуждены смотреть вблизи — учеба, книги, компьютер, телевизор, мелкие игры. Глаза оказались неприспособленными.
И если им не помочь, то дело может закончится очень печально.
Можно не делать утреннюю гимнастику, вы и без гимнастики можете прожить долго и счастливо. Можно по утрам не чистить зубы «Блендамедом», и без зубов можно жить долго и счастливо. Но если человек теряет зрение, то в одночасье он теряет практически всё.
— Доктор, помогите.
Ну как помочь? Два года глаза солнца не видят, врач новые глаза поставить не может. Поэтому запомните: очки — это тупик. Это тупик, который ведет к еще более сильным очкам, потере зрения, в конце- концов может привести к болезням глаз и слепоте.
Контактные линзы — это еще больший тупик, чем очки. Это очки, наклеенные на глаза. Помимо всего прочего они еще и провоцируют раннюю катаракту. Единственная возможность на сегодняшний день сохранить свое зрение — это усвоить хотя бы простейшую гигиену глаз.
Устали глаза — надо отложить все в сторону на пять минут, дать отдых, расслабление глазам. Три раза в день, перед завтраком, обедом, ужином сделать комплекс специальных упражнений — гимнастику для глаз.
Вы увидите, что зрение у вас не только не будет дальше ухудшаться, оно стабилизируется, и даже начнет улучшаться.
Ну, а если вы хотите ускорить этот процесс, тогда надо обратиться в глазную клинику, и под наблюдением специалиста пройти курсы восстановления остроты зрения на специальных аппаратах.
Важно помнить и знать, именно в детском возрасте легче всего справиться с глазными болезнями, не прибегая к хирургическому вмешательству. Однако для этого нужна своевременная диагностика и вовремя начатое лечение.
Все это Вы можете получить в нашей клинике.
Об амблиопии
Хорошее зрение – один из главных показателей здоровья ребёнка. Возможность хорошо видеть очень важна в нашем мире. Качественное зрение позволяет ребёнку постигать окружающее во всей полноте.
Орган зрения ребёнка продолжает развиваться и после рождения – от ощущения света, различения лица в первые месяцы жизни до получения четкой объемной картины как вблизи так и на далеком расстоянии уже к среднему школьному возрасту. Дети не всегда могут пожаловаться, что они плохо видят, ведь они не знают, как можно видеть лучше.
Поэтому задача родителей – вовремя показать ребёнка офтальмологу для проверки органа зрения. Симптомы заболевания глаз могут быть малозаметными и не обращающими на себя внимание. Ребёнок может щуриться, тереть глаза при зрительном напряжении, часто моргать, приближаться к экрану телевизора или низко склоняться над книгой.
Иногда косит один глаз или по очереди оба глаза. Амблиопия (ленивый глаз) это заболевание, которое протекает у детей совершенно без жалоб. Ее легче предупредить, чем лечить.
Если амблиопия уже развилась, то лечение нужно начинать как можно раньше, тогда оно потребует меньше времени и усилий со стороны ребёнка и родителей, а полученный результат будет лучше. Амблиопия или ленивый глаз представляет собой функциональное, обратимое снижение зрения на одном или обоих глазах.
Это заболевание может сочетаться с потерей бинокулярного зрения, т. е. способностью видеть одновременно обоими глазами, при этом один глаз как бы выключается из зрения и импульсы от него не доходят до головного мозга. Чем раньше начато лечение, тем успешнее будет его конечный результат. Лечение амблиопии желательно завершить до 8-9 лет.
У пациентов старшего возраста это заболевание поддаётся терапии тяжелее. Амблиопия может сопровождать косоглазие, астигматизм, дальнозоркость и близорукость, катаракту и некоторые другие заболевания органа зрения. Амблиопию вылечить можно. Такое лечение проходит в несколько этапов после обследования глаз.
На первом этапе уточняются особенности основного заболевания, рефракция, монокулярная зрительная фиксация и бинокулярные функции. Исследование в условиях циклоплегии (с расширением зрачков и расслаблением аккомодации) позволяет определиться с силой коррекции и временем её ношения. Основное – назначить такую коррекцию, которая даст наиболее четкое изображение на сетчатке. Это могут быть как очки, так и контактные линзы, в каждом случае врач подбирает оптимальный вид и силу линз.
Наиболее сложно лечится амблиопия при врождённой миопии и миопическом астигматизме. Как только ребёнок привыкает к ношению очков, подключают второй этап- окклюзию. Это временное закрытие лучшего глаза с целью заставить слабый работать. Окклюдорт(наклейка) может крепиться на тело или на оправу очков.
Офтальмолог может порекомендовать закрывать только один из глаз или оба по очереди. Длительность окклюзии меняется в зависимости от возраста, заболевания, данных обследования глаз и может составлять от нескольких десятков минут до всего дня.
Для ускорения процесса излечения подключается аппаратное лечение (лазер и магнитостимуляция, каскад, амблиотрон и другие). У пациентов, имеющих нарушения бинокулярного зрения, добавляются упражнения на синоптофоре и засветы по Кащенко (Мираж).
Аппаратное лечение назначается по показаниям и подбирается лечащим врачом офтальмологом. Эффективность аппаратных тренировок может колебаться и зависит от ребёнка, его возраста, заболевания, этапа лечения, правильности выполнения режима ношения очков и окклюзии.
Лечение амблиопии требует времени, сил и настойчивости ребёнка и его родителей, внимательного и бережного ведения офтальмолога. Только совместными усилиями удается вернуть ребёнку полноценное зрение
Источник: http://xn--80aaajvhabapcfeshe3g6f9a1e.xn--p1ai/sokhranyaem-zrenie.html
Информация клиенту › Детская офтальмология
Детская офтальмология
Многие глазные заболевания имеют под собой генетическую или наследственную основу. Некоторые болезни глаз и аномалии развития органа зрения бывают врожденными.
Такие аномалии рефракции как спазм аккомодации и приобретенная близорукость часто начинаются в детском возрасте, а не выявленная вовремя дальнозоркость (гиперметропия) и астигматизм могут привести к развитию амблиопии.
Родители не всегда могут самостоятельно выявить и лечить глазные болезни своих детей. Своевременная диагностика и лечение глазных заболеваний у детей – залог хорошего зрения в течении всей жизни.
В офтальмологическом центре «Прозрение» ведут прием детские офтальмологи, в том числе Главный детский офтальмолог области Шишкина Ирина Константиновна и ведущий специалист Чебоксарского филиалла МНТК «Микрохирургия глаза» им.С.Н.Федорова Шахматова Ирина Петровна. Они могут провести обследование ребенка и назначить необходимое лечение.
- Лечение амблиопии
- Лечение косоглазия у детей
- Лечение близорукости
- Лечение дальнозоркости
- Лечение астигматизма
В нашем центре вы найдете самый большой комплекс для стимулирурющей терапии при большинстве глазных заболеваний детей.
В 2014 году клиникой приобретена последняя модель ручного бинокулярного авторефрактометра Plusoptix для исследования рефракции у детей с 3-х месяцев.
Лечение амблиопии. Одним из традиционных способов плеоптического лечения зрения является прямая окклюзия — выключение (закрывание) здорового (фиксирующего глаза).
Это создает условия для фиксации изображения косящим глазом, подключения его к активной деятельности, и в большинстве случаев, особенно при своевременном ее назначении, приводит к восстановлению зрения косящего глаза. Режим окклюзии может определить только врач детский окулист.
Следует помнить, что длительная окклюзия может нарушать бинокулярные взаимоотношения, поэтому используют тактику постепенного перехода к другим методам лечения, или применяют пенализацию.
Принцип метода пенализации заключается в назначении временных очков, вследствие чего зрение лучше видящего глаза специально временно ухудшается (этот глаз «штрафуется»), а фиксирующим становится амблиопичный (хуже видящий глаз). Решение этих задач требует продолжительного времени и комплексного лечения. Начинать его нужно сразу же с момента выявления заболевания.
В комплекс лечения включаются различные виды стимуляции — свето-, фото-, электро-, магнито-, лазер-стимуляция, и т.д.
Лечение косоглазия у детей. Выбор метода лечения косоглазия зависит от многих факторов, в том числе возраста пациента, причины косоглазия, стороны и степени отклонения. Методы лечения включают в себя:
Ранняя оптическая и лечебная коррекция (специально подобранные очки и контактные линзы).
Плеоптика — курсовое лечение для улучшения зрения хуже видящего глаза с помощью специальных приборов и окклюзий (заклеек) лучше видящего глаза. Для лечения косоглазия детей раннего возраста назначаются инстилляции (закапывания) в некосящий глаз капель, расширяющих зрачок.
Ортоптика и диплоптика — система методов восстановления (формирования) бинокулярного (объемного) зрения.
Хирургическое лечение (при необходимости), цель которого — восстановить симметричное или близкое к нему положение глаз.
Проводится с косметической целью, так как само по себе оно редко восстанавливает бинокулярное зрение, у подавляющего большинства наблюдается лишь некоторое уменьшение угла косоглазия, либо только временный эффект.
Следует сказать, что прооперированные глазные мышцы резко теряют свою работоспособность.
В клинике «Прозрение» мы используем схему лечения, подобранную индивидуально каждому пациенту. После тщательного обследования пациента врач назначает лечение.
Лечение близорукости. Близорукость – это целый комплекс нарушений, происходящих в глазу. Наши действия должны быть направлены на то, чтобы зрение было как можно лучше, степень прогрессирования близорукости как можно меньше.
Наблюдаться у врача близорукому пациенту придется всю жизнь. Но самые ответственные периоды – это периоды бурного роста организма: ранний школьный и подростковые возрасты, а также моменты жизни, сопряженные с большими зрительными нагрузками.
Меры по лечению близорукости должны быть направлены на укрепление соединительной ткани глаза, улучшение питания сетчатки и контроль за ее состоянием, укрепление и тренировку аппарата аккомодации и контроль внутриглазного давления.
Необходимо провести правильную коррекцию близорукости очками или линзами. Уточнение очков у детей необходимо проводить в условиях медикаментозного расширения зрачка 2-3 раза в год.
Лечение должно проводиться систематически и комплексно. Применяют витамины, антиоксиданты, ретинопротекторы, средства, улучшающие обменные процессы и трофику тканей глаза и др. Из физиотерапевтических методов лечения используют магнитостимуляцию, электростимуляцию, низкоинтенсивную лазерную терапию, тренировки аккомодации различными методами.
В клинике «Прозрение» с успехом применяется лечение на аппарате «Визотроник». В результате курсового лечения (10-15 сеансов) острота зрения увеличивается на 15-20% в 85% случаев, возрастает запас аккомодации на 3-4 диоптрии.
У детей, много работающих с компьютером, повышается зрительная работоспособность, исчезают жалобы на зрительный дискомфорт и снижение зрения.
Применяют хирургические методы коррекции близорукости или рефракционные операции, изменяющие рефракцию основных преломляющих сред глаза, а именно эксимерлазерные операции, операции с имплантацией факичных линз и операции по замене собственного хрусталика на искусственный с расчетом компенсации оптических нарушений.
Проводятся операции для профилактики прогрессирования миопии: склероукрепляющие операции, для остановки патологического роста глаза. Склеропластика используется в случае, если прогрессирование близорукости составляет 1.0 диоптрий в год и более.
Между поверхностной (конъюнктивой) и глубокой (склерой) оболочками глаза помещают лепестки донорской склеры либо твердую донорскую мозговую оболочку для укрепления заднего полюса глаза.
Трансплантат исполняет роль корсета для склеры при перерастяжении глазного яблока.
Лазерное лечение направленно на укрепление сетчатки. Применяется профилактическая периферическая лазерная коагуляция (ППЛК) для укрепления сетчатки глаза при ее истончении вазореконструктивная операция проводится для улучшения кровоснабжения глазного яблока.
Также необходимо создание специального режима зрительной работы: оптимальное освещение рабочего места (освещение должно падать с левой стороны), ограничение зрительной нагрузки, проведение оздоровительных мероприятий, направленных на укрепление организма и повышение его сопротивляемости к вредным факторам внешней среды, лечение сопутствующих заболеваний и занятия физической культурой.
Лечение дальнозоркости. Соблюдая режим освещения, зрительных и физических нагрузок, полноценно питаясь и занимаясь гимнастикой для глаз можно предотвратить или добиться улучшения зрения при имеющейся дальнозоркости.
Лечение дальнозоркости (гиперметропии) включает в себя подбор «плюсовых» очков, контактных линз или лазерную коррекцию.
Лечение астигматизма. При роговичном астигматизме разница в преломляющей силе роговицы в разных ее меридианах может компенсироваться с помощью специальных цилиндрических линз (очков).
Основные виды коррекции астигматизма: консервативный – очки, контактные линзы; хирургические методы – операции лазерной коррекции, установка торических интраокулярных линз. Очки и контактные линзы при астигматизме подбираются строго индивидуально.
Цилиндрические линзы при необходимости могут сочетаться с линзами для коррекции близорукости или дальнозоркости. К сожалению, при высокой степени астигматизма очки переносятся плохо: у некоторых пациентов начинают болеть глаза и кружиться голова, появляется утомляемость.
В этом случае, необходимо обратиться к Вашему врачу и попробовать подобрать другие очки. Важно, чтобы после назначения очков пациенты постоянно наблюдались у окулиста для своевременной их замены на более сильные или более слабые.
Очки и контактные линзы не участвуют в лечении астигматизма, они лишь корректируют зрение.
Полностью избавить от человеческий глаз от роговичного астигматизма можно только с помощью хирургической или эксимерлазерной операции. Для коррекции астигматизма используются специальные цилиндрические стекла, контактные линзы.
Хирургические способы коррекции зрения, в том числе при астигматизме могут быть рекомендованы в основном по достижении 18 летнего возраста. Однако, при анизометропии, амблиопии вопрос о зрении может решаться и раньше.
Современная офтальмохирургия позволяет проводить коррекцию таких состояний и оперативным путем посредством удаления прозрачного хрусталика с последующей имплантацией торического искусственного хрусталика коррегирующего роговичный астигматизм.
В клинике «Прозрение» проводится полная диагностика и последующее терапевтическое или хирургическое лечение выявленных заболеваний, составляется индивидуальная программа лечения для каждого ребенка. Здесь работают офтальмологи, которые имеют большой практический опыт работы с детьми.
В клинике работает кабинет контактной коррекции, большой выбор мягких контактных линз.
Источник: http://prozrenie73.ru/informaciya-klientu/detskaya-oftalmologiya/
Близорукость — как улучшить зрение | очки сидоренко |
БЛИЗОРУКОСТЬили МИОПИЯ(туорiа) –состояние рефракции, при которой параллельные световые лучи (лучи исходящие от предметов, расположенных в «бесконечности») фокусируются перед сетчаткой глаза, а не на ней (см. рис.).
При этом человек видит удаленные предметы нечетко, расплывчато. Для того, чтобы повысить четкость изображения требуется значительное напряжение аккомодационной (цилиарной) мышцы.
Это приводит к утомлению, головным болям, дальнейшему ослаблению, из-за перенапряжения, цилиарной мышцы.
Близорукость, другими словами — вид клинической рефракции, при которой преломляющая сила оптической системы глаза слишком велика и не соответствует длине его оси. На сетчатке получается изображение в кругах светорассеяния.
Удаленные предметы кажутся расплывчатыми, смазанными, нерезкими, поэтому острота зрения ниже 1,0. Причин несоответствия может быть две. Первая – длинная оптическая ось глазного яблока при нормальной суммарной преломляющей силы роговицы и хрусталика.
Такой глаз напоминает по форме эллипс или куриное яйцо. Другая причина – при нормальном размере оптической оси – 24 мм, слишком сильная рефракция преломляющей системы глаза (более 60 диоптрий).
И в первом и во втором случаях изображение от предмета не может сфокусироваться на сетчатку, а будет находиться внутри глаза. На сетчатку попадает только фокус от близко расположенных к глазу предметов.
Удлинение глазного яблока в переднезаднем направлении вызывают следующие факторы: врожденная слабость соединительной ткани; ослабление организма в результате нерационального питания, различных заболеваний; наследственная предрасположенность; длительное перенапряжение глаз при работе на близком расстоянии; плохое освещение рабочего места; неправильная посадка при чтении и письме. Близорукость может быть врожденной, однако чаще всего она появляется в период роста организма (в детском и подростковом возрасте). По мере роста глазного яблока в длину близорукость увеличивается. Истинной близорукости, как правило, предшествует так называемая ложная близорукость – следствие спазма аккомодации. В этом случае при применении средств, расширяющих зрачок и снимающих напряжение цилиарной (ресничной) мышцы, зрение восстанавливается до нормы. Спазм аккомодации проявляется при длительном чтении болью в глазах, в области лба и висков.
Очень важно заметить первые признаки близорукости. Своевременно начатое лечение, специальные упражнения, тренировка внутренней мышцы глаза в ряде случаев позволяет восстановить зрение. Несвоевременная коррекция зрения вызывает перенапряжение глаза и спазм мышц, способствует прогрессированию близорукости.
В ряде случаев удлинение глазного яблока в переднезаднем направлении может принимать патологический характер, вызывая ухудшение питания тканей глаза, разрывы и отслоение сетчатки, помутнение стекловидного тела.
Поэтому лицам с близорукостью не рекомендуется работа, связанная с подъемом тяжестей, при согнутом положении тела с наклоном головы вниз, а также занятия спортом, требующие резкого сотрясения тела (прыжки, бокс, борьба и др.), так как это может привести к отслоению сетчатки и даже слепоте.
Прогрессирование близорукости постепенно приводит к необратимым изменениям центральных отделов сетчатки и существенному снижению остроты зрения.
По тяжести заболевания, в близорукости выделяют три степени:
- Слабая — до 3 дптр,
- Средняя — до 6 дптр,
- Высокая — свыше 6 дптр.
При слабой и средней степени близорукости, как правило, осуществляется полная или почти полная оптическая коррекция для дали и применяются более слабые (на 1-2 дптр) линзы для работы на близком расстоянии.
При высокой степени близорукости — постоянная коррекция, величина которой для дали и для близи определяется по переносимости. Если очки недостаточно повышают остроту зрения, рекомендуется контактная коррекция.
Правильная коррекция близорукости (миопии) стеклами; лечение должно проводиться систематически и комплексно.
Для ребенка с близорукостью большое значение имеет гигиена зрения. Большей частью это касается всех детей, даже при отсутствии какой-либо глазной патологии:
- Зрительные нагрузки ребенка должны быть дозированы.
- Оптимальное освещение рабочего места (освещение должно падать с левой стороны).
- Чтение возможно только сидя за столом при хорошем освещении. Читать лежа и за едой не рекомендуется.
- Рациональное трудоустройство должно заключаться в подборе работы, не сопровождающейся сотрясением тела и значительной физической нагрузкой.
- Необходимо проведение оздоровительных мероприятий, направленных на укрепление организма и повышение его сопротивляемости к различного рода вредным факторам внешней среды, лечение сопутствующих заболеваний и занятия физической культурой и спортом.
- У школьников парта должна соответствовать росту ребенка, шрифт в книгах и учебниках должен быть четким, необходима своевременная смена очков и правильный инструктаж детей и родителей относительно упражнений в домашних условиях.
- Большое значение имеет продолжительность просмотра телевизионных программ. Детям младше двух лет вообще не рекомендуется смотреть телевизор. Это связано не только с нагрузками на глаза, но и с влиянием на центральную нервную систему, что может привести к возбуждению ребенка.
Однако, мы не можем полностью исключить телевизор из жизни наших детей. Посоветовать можно следующее:
- Для детей до 7 лет общая продолжительность просмотра телевизионных программ не должна превышать 30-40 мин. в день.
- В более старшем возрасте можно разрешать смотреть телевизор до 1,5 — 3 часов в день. При этом непрерывная нагрузка должна быть не более 1,5 часов (одни фильм). Тип телевизора (обычный, «плоский» экран, жидкокристаллическая панель, плазменный телевизор) практически не влияет на переносимость зрительных нагрузок. При просмотре телевизора основным вредным фактором является длительная зрительная нагрузка на конечном расстоянии.
То же самое можно сказать и о работе за компьютером.
- Продолжительность работы за компьютером также не должна превышать 40 минут в день.
Меры по лечению близорукости должны быть направлены на укрепление соединительной ткани глаза, улучшение питания сетчатки и контроль за ее состоянием, укрепление и тренировку аппарата аккомодации и контроль внутриглазного давления.
Борьбу с близорукостью можно разделить на две большие группы:
- методы коррекции (консервативные и хирургические)
- меры по лечению и профилактике осложнений
Методы коррекции близорукости в современной офтальмологии практикуются следующие:
- методы, не изменяющие рефракцию основных преломляющих сред глаза, – очковые или контактные линзы, или так называемые традиционные средства коррекции;
- хирургические методы коррекции близорукости или рефракционные операции, изменяющие рефракцию основных преломляющих сред глаза, а именно эксимерлазерные операции, операции с имплантацией факичных линз и операции по замене собственного хрусталика на искусственный с расчетом компенсации оптических нарушений.
Наиболее распространенные меры по лечению близорукости следующие:
1. Консервативные методы лечения (магнитостимуляция, низкоинтенсивная лазерная терапия, тренировки аккомодации различными методами, инфразвуковой массаж, светолечение и др.).
2. Операции для профилактики прогрессировании миопии и профилактики осложнений:
- Склероукрепляющие операции, для остановки патологического роста глаза. Склеропластика используется в случае, если прогрессирование близорукости составляет 1.0 диоптрий в год и более. Между поверхностной (коньюнктивой) и глубокой (склерой) оболочками глаза помещают лепестки донорской склеры либо твердую донорскую мозговую оболочку для укрепления заднего полюса глаза. Трансплантат исполняет роль корсета для склеры при перерастяжении глазного яблока.
- Лазерное лечение, направленное на укрепление сетчатки. Применяется профилактическая периферическая лазерная коагуляция (ППЛК) для укрепления сетчатки глаза при ее истончении.
- Вазореконструктивная операция (ВРО) проводится для улучшения кровоснабжения глазного яблока.
При высокой прогрессирующей близорукости рекомендуют средства, улучшающие обменные процессы и трофику тканей глаза, осмотические средства, тканевую терапию и др.
Появление таких осложнений близорукости, как обширные кровоизлияния в сетчатку, стекловидное тело или отслойка сетчатки требует срочного лечения в условиях стационара, где проводится комбинированное лечение (консервативное и хирургическое).
Близорукость – наиболее частое нарушение рефракции глаза. К сожалению, в век научно-технического прогресса значительно возрастает нагрузка на орган зрения. Только в России насчитывается более 15 млн. близоруких, более половины из них страдает прогрессирующей формой.
Прогрессирующая близорукость наиболее часто возникает у детей школьного возраста, наряду с другими причинами создает препятствие для нормального социально-психического развития и формирования личности. В последние десятилетия отмечается развитие заболевания у детей младшего возраста – 5-7 лет.
Это объясняется увеличением зрительной нагрузки, усложнением школьных программ, внедрением компьютеров и т.д.
Если величина близорукости не меняется, то ее называют непрогрессирующей, или стационарной, если величина близорукости растет – прогрессирующей. Для близорукости характерны слабость аккомодационного аппарата и удлинение переднезаднего размера глаза из-за растяжения его заднего сегмента.
Это приводит к изменениям на глазном дне, вызывающим снижение зрительных функций. В развитии близорукости играет роль наследственность, неблагоприятные условия окружающей среды и особенно длительная зрительная работа, связанная с напряжением зрения на близком расстоянии. Близорукость корригируется рассеивающими линзами.
Рекомендуются ограничение зрительной нагрузки на близком расстоянии, специальные упражнения для тренировки аккомодационного аппарата.
При высокой близорукости (более 6,0 дптр) противопоказаны физические нагрузки в виде подъема тяжести, прыжков; при осложненной высокой близорукости назначают лекарственные препараты (аденозинтрифосфорная кислота, антиоксиданты, витамины, галидор, окулист, окувидит и т.д.).
Существуют хирургические способы лечения близорукости. При ее прогрессировании вследствие растяжения заднего сегмента глаза проводят операции, укрепляющие его задний полюс (трансплантация аутофасции, гомосклеры, инъекции хрящевой ткани и др.). С целью ослабления рефракции производят имплантацию внутикорнеальных полуколец, эксимерлазерные операции (ФРК, Лазик).
Профилактика близорукости заключается в оздоровлении организма, ограничении зрительной нагрузки с правильным чередованием труда и отдыха, созданием гигиенических условий для занятий.
Эффективно при миопии применение вакуумного пневмомассажа по методу Сидоренко, метод прост в применении, доступен, выполняется на надежной аппаратуре. К настоящему времени этим методом пролечено более 5 тыс. детей.
Проведенные на кафедре офтальмологии педиатрического факультета РГМУ исследования показали, что вакуумный пневмомассаж вызывает улучшение функционального состояния цилиарной мышцы (мышцы, отвечающей за фокусировку изображения хрусталиком на сетчатке), особенно при близорукости слабой и средней степени.
У детей этих групп отмечено увеличение резервов абсолютной аккомодации в 83,3% на 1,4±0,2 диоптрии (р
Источник: http://Ochki-Sidorenko.ru/bolezni-glaz/blizorukost