Кератоконус лечение
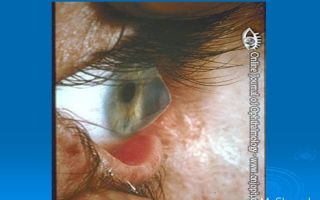
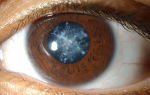
Кератоконус – невоспалительное дегенеративное заболевание роговицы глаза.
При нормальном состоянии, роговица имеет сферическую форму, а при данном заболевании роговица истончается и, вследствие структурных изменений, принимает форму конуса, что негативным образом сказывается не только на оптических функциях человеческого глаза, но и на самочувствии человека.
Нередко причиной болевого синдрома в глазах является именно кератоконус. Лечение подобного рода заболевания затруднено на поздних стадиях и, наоборот, довольно просто, если у пациента была выявлена такая проблема на начальных этапах развития заболевания роговицы.
Заболевания роговицы
Довольно часто встречаются ситуации, когда вместо кератоконуса ошибочно диагностируют астигматизм или близорукость. Это, как правило, связано со схожими зрительными ощущениями, которые пациент описывает на приеме у врача-офтальмолога, не подозревающего, что у больного кератоконус.
Диагностика и детальное обследование всей зрительной системы позволяют вовремя и со стопроцентной точностью выявить кератоконус.
Лечение без операции сегодня возможно благодаря современному европейскому и американскому оборудованию производителей с мировым именем и многолетним опытом в сфере медицины.
Основными причинами появления кератоконуса у человека, особенно в молодом возрасте, являются:
- наследственная предрасположенность;
- травмы роговицы;
- влияние окружающей среды и плохая экология;
- частые стрессы;
- клеточные и другие факторы.
Симптомами данного заболевания могут являться нечеткое зрение, вызывающее потребность в частой смене очков, блики и размытости, которые не проходят после моргания. Довольно распространенным случаем в медицинской практике является восприятие вместо единственной точки палитры из множества ее изображений и проекций. Причиной этому является кератоконус.
Лечение в Киеве представлено множеством клиник, но лидером среди столичных, бесспорно, является «Визиум». Команда высококлассных специалистов и полный набор современного оборудования в сочетании с новейшими методами безоперационного лечения избавят вас раз и навсегда от такой проблемы как кератоконус.
Лечение на Позняках представлено сразу несколькими центрами клиники «Визиум», что делает доступ к медицинским услугам удобным и доступным для всех жителей и гостей столицы. Направившись в ближайшую к вам клинику «Визиум», вы можете быть уверенным, что уже через несколько дней забудете это зловещее и доставляющее столько неудобств слово – кератоконус.
Лечение на улице Ревуцкого 32 представлено одним из самых больших центров лечения клиники «Визиум ». Здесь вас ожидает теплые прием, комфортабельные условия лечения, профессионалы своего дела и самое современное оборудование из стран западной Европы и США. Это то место, где вы наконец-то забудете жалобу «у меня кератоконус».
Лечение на улице Ахматовой в клинике «Визиум» предоставляет своим пациентам комфортабельные условия и полноценную диагностику.
Воспользуйтесь услугами сети клиник «Визиум» и взгляните на мир по-новому!
Источник: http://visium.com.ua/keratokonus_lecheniye/
Кератопластика (пересадка роговицы) в Украине
Сегодня кератопластика в Украине является насущной и чрезвычайно востребованной операцией для многих пациентов.
К сожалению, по существующим государственным законам, а именно, согласно Закону «О трансплантации органов и других анатомических материалов человеку», принятому еще в далеком 1999 году, проведение операций по пересадке роговицы в украинских офтальмологических клиниках просто невозможно.
Вместе с тем, пересадка роговицы или сквозная кератопластика – единственный метод, позволяющий улучшить качество зрения пациентам со сложными патологиями роговой оболочки.
Целью операции является восстановление анатомической формы и функций роговицы, путем устранения имеющихся врожденных или приобретенных ее дефектов.
На сегодняшний день именно кератопластика является наиболее распространенной операцией по трансплантации (пересадке) органов в мире.
https://www.youtube.com/watch?v=4WhiKQOURO8
Статистические данные Министерства здравоохранения Украины свидетельствуют, что как минимум 2 тыс. украинских пациентов ежегодно нуждаются в поведении кератопластики. Так что же делать в подобной ситуации? Выход один – пройти хирургическое лечение в зарубежной офтальмологической клинике.
Кому необходима пересадка роговицы
Сводные данные медицинских отчетов неумолимы – различные виды патологий роговицы составляют сегодня немногим более 25% от всех случаев заболевания органа зрения.
При этом стоит помнить, что именно патологии роговицы, в большинстве случаев, вызывают необратимые нарушения зрения, которые не поддаются очковой или линзовой коррекции.
Поэтому кератопластика – это фактически единственный шанс на излечение для пациентов с нарушением прозрачности (помутнением) роговицы или изменением ее сферичности.
Пересадку роговицы назначают при:
• кератоконусе или кератоглобусе;
• бессосудистом бельме роговой оболочки (образующемся как осложнение роговичных кератитов и язв, после химических либо термических ожогов);
• рубцах роговицы (включая посттравматические и послеоперационные);
• дистрофиях роговицы любого характера.
Как проходит операция
Перед хирургическим вмешательством все пациенты в обязательном порядке проходят тщательное медицинское обследование, с целью выявления имеющихся противопоказаний или факторов риска.
По итогам обследования также становится ясен прогноз результатов вмешательства. Если на этапе диагностики выявляются такие факторы риска, как эктропион, энтропион, блефариты, бактериальный кератит и пр.
, они устраняются до проведения оперативного вмешательства.
В ходе оперативного вмешательства участок поражения роговой оболочки частично либо полностью заменяют донорским трансплантатом. В зависимости от очага патологии, трансплантат замещает ткани роговицы на полную глубину, размещается на передних ее слоях или в толще.
Пересадку роговицы проводят амбулаторно, методом обезболивания выбирается общая или местная анестезия, что определяется индивидуально лечащим врачом. В конце операции хирургом накладываются швы и, на прооперированный глаз, закрепляется давящая повязка.
Иногда, по показаниям, пациенту может быть установлена специальная защитная контактная линза.
Снять швы можно не ранее чем спустя полгода после операции, первые два месяца после вмешательства (иногда дольше), рекомендовано применение капельных средств для снижения риска послеоперационных осложнений.
Восстановительный период
Восстановление после пересадки роговицы – период достаточно длительный, он продолжается в среднем до 12 месяцев. В течение всего периода заживления обязательно беречь глаза от каких-либо механических воздействий, также необходимо исключить тяжелый физический труд и занятия спортом.
Если Ваше зрение требует дополнительного внимания и заботы, если Вы цените продукцию самого высокого качества, обращайтесь в интернет-магазин Optic Land!
Источник: http://kompendium.com.ua/639-keratoplastika-v-ukraine.html
Лечение косоглазия – Центр лазерной коррекции зрения “Тарус”
Косоглазие (страбизм) – это неправильное несимметричное положение глаз, отклонение одного из них от зрительной оси, невозможность визуальной фиксации одной точки в пространстве двумя глазами сразу. Лечение косоглазия начинается с определения его происхождения и воздействия на зрительные функции.
Причины возникновения
По патогенетическому механизму различают содружественное и паралитическое косоглазие.
При содружественном косоглазии угол отклонения пораженного глаза от точки фиксации соответствует углу, на который отклоняется здоровый глаз, если попросить пациента “включить” косящий. Подвижность глаз при такой патологии сохранена в полном объеме, двоение не возникает (изображение от косящего глаза как бы просто “отбрасывается” мозгом на этапе обработки).
Чаще всего возникает на фоне аметропии (нарушения рефракции), в частности у людей с дальнозоркостью.
Другие причины:
- анизометропия (разница в преломляющей силы глаз) свыше 3 диоптрий);
- резкое снижение зрение одного глаза, в том числе и на фоне снижения прозрачности естественных “линз” глаза – роговицы, хрусталика, стекловидного тела;
- нарушение работы сетчатки, заболевания зрительного нерва;
- неврологические болезни;
- врожденные аномалии.
Паралитическое косоглазие связано с дисфункцией какой-либо глазодвигательной мышцы или нерва, который ее иннервирует. Основные отличия этой формы заболевания:
- ограничение или отсутствие движения глаз в сторону пораженной мышцы;
- отсутствие бинокулярного зрения и диплопия (двоение);
- разница между первичным и вторичным углом косоглазия – косящий глаз отклоняется от точки фиксации меньше, нежели здоровый, при попытке придать правильное положение глазу, который двигает пораженная мышца.
Причины нарушения варьируют от врожденного дефекта до следствия воспалительного процесса, неврологического заболевания, травмы или отравления. Иногда, с паралитического косоглазия дебютирует сахарный диабет, поэтому обследование больных с косоглазием всегда комплексное и исчерпывающие.
Симптомы косоглазия
Заметить косоглазие легко – родители приводят детей с жалобами на отклонение одного или обоих глаз в сторону. Взрослые же пациенты обращаются для устранения косоглазия с эстетической целью.
В то же время различают “скрытое” косоглазие – гетерофорию, когда определить дисфункцию глазодвигательного аппарата и обнаружить “выпадающий” из бинокулярного зрения глаз может только врач.
Виды косоглазия
В зависимости от времени возникновения выделяют врожденное и приобретенное косоглазие. По стабильности – постоянное и непостоянное. Когда “косит” один глаз, говорят о монолатеральном типе болезни, когда изменения имеют перемежающийся характер – косоглазие называют альтернирующим.
Помимо того, что в диагнозе указывают происхождения (содружественное или паралитическое), указывают также тип отклонения глазного яблока:
- к носу – сходящееся;
- к виску – расходящееся;
- по диагонали, вверх, вниз – с вертикальным компонентом.
Диагностика
Все пациенты Центра “Тарус” проходят комплексное обследование с определением остроты и полей зрения, истинной рефракции, внутриглазного давления, визуализацией структур глаза.
Важный момент – отслеживания положения глаз. Оно помогает выявить гетерофорию, сказывающуюся на зрительной выносливости.
Также исследуют бинокулярное зрение, фузионные резервы и других функции, указывающие на правильную работу глазодвигательного аппарата и равную силу зрения обоих глаз.
Лечение
Исправление косоглазия ставит перед собой не только терапевтическую цель, но еще косметическую и психо-эмоциональную. Лечение косоглазия у детей помогает избежать развития у них комплексов в будущем, а у взрослых – положительно влияет на самооценку и социальную активность.
Методы и подходы
Лечение косоглазия – длительный и трудоемкий процесс. Ведь восстановить нужно не только положение глаз, но и их важную функцию – бинокулярное зрение. Если точнее, то способность “сливать” в объемную картину изображения с двух глаз – скорее задача головного мозга, но он не может справляться с ней, если глаза “косят”.
Лечение косоглазия без операции возможно только в детском возрасте. Для этого используют:
- плеоптическое лечение – более сильный глаз прикрывают окклюдером, для стимуляции работы “отстающего”;
- ортоптическое – стереоскопическое зрение восстанавливается при помощи синоптофора. Это лечебно-диагностический медицинский аппарат, позволяющий определить объективный и субъективный угол косоглазия,наличие или отсутствие бинокулярного зрения, образование функциональной скотомы в поле зрения, величину фузионных резервов и исправить обнаруженную патологию. Принцип действия прибора состоит в раздражения центральных ямок сетчатки и соответствующих отделов зрительной коры головного мозга, с побуждением их к совместной деятельности, а значит к слиянию разных изображений с двух глаз;
- диплоптическое – бинокулярное слияние достигается выполнением ряда упражнений со светофильтрами или призмами.
У взрослых лечение косоглазия заключается в его хирургической коррекции. В ходе оперативного вмешательства меняется место прикрепления глазодвигательных мышц. Даже после операции, лечение косоглазия продолжается – назначаются специальные упражнения, адекватная оптическая коррекция.
Офтальмологи Центра “Тарус” имеют огромный опыт хирургического и консервативного лечения косоглазия. Для детей разработаны действенные алгоритмы на компьютерных тренажерах. Операции проводятся пациентам, достигшим 18-летнего возраста.
| Хирургическое лечение косоглазия на 1 мышце, на 1 глазу. | 6000 грн. |
| Хирургическое лечение косоглазия на 2 мышцах, на 1 глазу. | 8000 грн. |
| Хирургическое лечение птеригиума 1-2 степени / без корнеопластики | 2200 грн. |
| Хирургическое лечение птеригиума 1-2 степени / с корнеопластикой | 3200 грн. |
| Хирургическое лечение птеригиума с пластикой конъюктивы с лазерным вмешательством) | 4000 грн. |
| Криодеструкция кист, конъюктивы, век, криоаппликация цилиарного тела при глаукоме | 1500 грн. |
| Введение лекарственного препарата в халязионПрепарат оплачивается отдельно, включено наблюдение в течение месяца. | 350 грн. |
Цена указана за лечение одного глаза.
| Курс аппаратного лечения (10 сеансов) на аппаратах «Каскад» + «Радуга» + «АМО-Атос» | 2000 грн. |
| Лечебное занятие (1 сеанс) на аппарате «Амблиокор» | 200 грн. |
| Курс аппаратного лечения (10 сеансов) на аппарате «Амблиокор» | 1800 грн. |
| Курс лечебных занятий на аппарате «Фосфен» | 800 грн. |
| Лечебное или диагностическое занятие на аппарате «Синоптофор» | 150 грн. |
Источник: https://www.tarus.ua/lechenie-kosoglaziya/
Лечение кератоконуса глаз в Харькове в клинике ОК Центр
Кератоконус является глазным заболеванием, обычно поражает сразу оба глаза. Происходит дегенерация клеток роговицы, а именно уменьшение в них коллагена приводит к потере упругости.
Когда коллаген теряет наша кожа – появляются морщины. Когда роговица теряет коллаген, она аналогично перестает как бы натягиваться на глазное яблоко, то есть на зрачке выдается вперед.
Это видно невооруженным глазом, как шишечку на зрачке конусоподобной формы. Отсюда и название болезни.
Кератоконус глаза приводит к ухудшению остроты зрения за счет того, что изменение формы роговицы приводят к нарушениям преломления солнечных лучей. Картинка раздвоенная, размытая, появляются белые пятна в темное время суток. При кератоконусе 3й степени возникают болезненные ощущения.
Кератоконус чаще всего дает о себе знать еще в юности, и созревает в 20-30 лет. Исследования показали, что это генетическое заболевание. Поэтому людям, у которых родственники им больны, необходимо регулярно проверять глаза.
Офтальмология идет вперед семимильными шагами, может излечить почти все болезни. Совсем немногие из них до недавнего времени оставались неизученными, и одна из них – кератоконус глаза.
Лечение его – методика кросслинкинг, была открыта меньше 10 лет назад. В 2008 году ее изобрел немецкий ученый Тео Зайлер.
Ее суть в укреплении коллегановых волокон роговицы с помощью ультрафиолетового излучения и рибофлавина.
В ОК Центре в Харькове можно провести коррекцию зрения при любом заболевании. В том числе и операцию кросс-линкинг при кератоконусе.
Кератоконус : диагностика и цена операции
Диагностика кератоконуса до недавнего времени также составляла большую трудность для офтальмологов, так как на первых стадиях, до того, как болезнь станет наглядно видна, ее симптомы очень схожи с астигматизмом, и их часто путали. Сегодня существует инновационное оборудование, которое позволяет диагностировать болезнь до того, как она начнет прогрессировать, в самом начале. Изобрели его, как и кросс линкинг, совсем недавно.
Cross linking роговицы – единственный способ вылечить кератоконус глаза. Цена операции указана на сайте.
Наши клиенты оставляют положительные и довольные результатом отзывы после лечения кератоконуса в ОК Центре в Харькове, впрочем, как и после лечения других болезней глаз.
Потому что у нас работают опытные профессионалы офтальмохирурги, наши врачи внимательны к каждому пациенту.
После операции в течение 2х-3х дней необходимо носить контактные линзы. Все наши контакты на сайте ОК Центра.
Источник: https://okc.com.ua/oftalmologia/lechenie-keratokonusa/
Кератоконус – причины, как протекает болезнь, методы лечения кератоконуса
Кератоконус — это дегенеративное невоспалительное заболевание глаза, при котором роговица истончается и принимает коническую форму. Кератоконус может привести к серьезному ухудшению зрения. Чаще всего пациенты предъявляют жалобы на светобоязнь, двоение, размазывание изображения.
Заболевание является наиболее распространенной формой дистрофии роговицы. Кератоконус поражает примерно одного человека из тысячи, независимо от национальности и места проживания.
Диагноз обычно ставится в юности, а наиболее тяжелой стадии течение болезни достигает к двадцати или тридцати годам.
Причины возникновения кератоконуса
Причины развития дегенеративных процессов в роговице, приводящих к кератоконусу, до сих пор неизвестны.
Отмечена зависимость частоты возникновения кератоконуса от неблагоприятной экологической обстановки в частности, длительное пребывание в помещениях, где воздух загрязнен грубой взвесью пыли, вызывающей постоянные микротравмы роговицы.
Также есть данные о влиянии генетических факторов на развитие заболевания. В большинстве же случаев причина появления кератоконуса остается невыясненной.
Симптомы кератоконуса
Как правило, симптомы кератоконуса вначале появляются на одном глазу, но затем в процесс вовлекается второй глаз. Кератоконус редко бывает лишь на одном глазу, чаще на разных глазах просто разные степени его проявления.
Основным симптомом кератоконуса является ухудшение зрения. Вначале пациенты отмечают ухудшение зрения в темное время суток, затем размытость изображения проявляется и при хорошем освещении.
Глаза быстро устают, иногда в них появляются неприятные ощущения в виде зуда или жжения.
Лечение кератоконуса
В зависимости от особенностей протекания процесса (быстрое прогрессирование, склонность к рецидивам, или наоборот, медленное нарастание симптомов с длительными периодами стабильности) может быть как хирургическое, так и безоперационное лечение кератоконуса.
Кератоконус – такой вид заболевания глаз, при котором происходит конусовидное изменение формы роговицы.
Под влиянием различных дегенеративных процессов клетки одного из слоев роговицы разрушаются, в результате чего наблюдается потеря жесткости всей роговицы. Она, будучи под давлением внутриглазной жидкости, выпячивается наружу.
Кератоконус приводит к сильному ухудшению зрения, но, как правило, никогда – к его полной потере.
Причины заболевания
Среди основных факторов, предрасполагающих к возникновению такой патологии, как каератоконус следует отметить:
- Генетически факторы, в частности некоторые наследственные заболевания.
- Заболевания роговицы.
- Воздействием ультрафиолета на глаза. Встречается в большинстве случаев у жителей южных и горных областей.
- Использование неправильно подобранных контактных линз.
Симптомы заболевания
Заболевание кератоконус может быть либо хроническим, либо острым. Стоит отметить, что внезапный тип болезни встречается довольно редко и возникает, как правило, на поздних стадиях в результате разрыва десцеметовой мембраны. Главные симптоматические проявления:
- сильные боли глазного яблока;
- ухудшение зрения вследствие отека роговицы;
- прогрессирующая близорукость, не поддающаяся коррекции;
- частая смена очков за счет большего «выпячивания» роговицы;
- светобоязнь и слезотечение;
- астигматизм;
- зуд и жжение в глазах;
- быстрое утомление глаз;
- снижение ночного зрения;
- искажение изображения объектов.
Диагностика заболевания
С целью оценки состояния роговицы, а также кривизны ее поверхности квалифицированными медиками используются специальных технологии исследований:
- осмотр щелевой лампой;
- кератопахиметрия (определение толщины роговицы, проводимое с помощью ультразвука);
- скиаскопия (определение рефракции путем использования отраженного от зеркала пучка света);
- кератотопография (составление графической карты так называемого рельефа роговицы).
Виды (степени) заболевания:
- I-II степени, характеризирующиеся незначительными морфологическими изменениями роговицы и хорошо визуализирующимися нервными окончаниями;
- III степень проявляется характерными помутнениями роговицы в области вершины конуса, возникновением трещин десцеметовой оболочки;
- IV степень – помутнение и истончение большей части роговицы;
- V степень – практически полное помутнение всей роговицы.
Осложнения заболевания:
- локальный разрыв внутреннего слоя роговицы с последующим возникновением «водянки роговицы»;
- острый кератоконус;
- прогрессирующее ухудшение зрения;
- помутнение роговицы.
Лечение заболевания
В настоящее время различают две основные методики лечения кератоконуса: консервативную и хирургическую.
Целью лечения заболевания на его начальных стадиях является своевременная и эффективная профилактика прогрессирования процесса истончения роговицы и стабилизации течения болезни.
Для улучшения зрения пациентами используются цилиндрические очки, по мере прогрессирования заболевания – больному рекомендуется применять специальные жесткие газопроницаемые контактные линзы.
Кроме того, больным назначают капли, способные улучшить обменные процессы в тканях глаз. Показана также физиотерапия, в частности с использованием в домашних условиях различных приборов: очки Сидоренко и пр.
Для укрепления роговицы и приостановления ее деформации используют методики роговичного кросслинкинга, а также интрастромальной кератопластики.
В далеко зашедших формах болезни применяется пересадка донорской роговицы.
Профилактика заболевания
Для исключения риска возникновения кератоконуса необходимо заняться немедленным лечением тех нарушений в организме, которые, в конечном счете, могут привести к деформации роговицы: иммунных, аллергических, воспалительных, эндокринных и пр.
Источник: http://zrenie.dp.ua/zabolevaniya/keratokonus/
Золотой стандарт в лечении кератоконуса
Кератоконус – хроническое прогрессирующее заболевание, постепенно приводящее к истончению роговицы.
Происходит это в результате ослабления связи между ее срединными слоями. В результате роговица под действием внутриглазного давления деформируется, развивается астигматизм и близорукость, ухудшается зрение.
При выраженных изменениях роговица приобретает коническую форму, откуда и произошло название заболевания. Со временем, при развитии процесса, может появиться отёк и помутнение роговицы, что ещё больше затрудняет зрение.
Как правило, процесс двухсторонний, но первоначально проявляется только на одном глазу. Причина заболевания до сих пор не ясна. Болезнь, как правило, не наследуется. Однако вероятность кератоконуса выше при некоторых заболеваниях глаза и системных патологиях организма. Замечена связь развития заболевания с постоянными трениями и травмами роговицы глаза.
Деформация роговицы обычно начинает проявляться клинически после пубертатного возраста (полового созревания), частота заболевания обычно оценивается как 1-2 случая на 1000 человек.
Заболевание проявляется снижением зрения из-за развития астигматизма и близорукости. Пациенты жалуются на необходимость частой смены оптической силы очков, на непереносимость мягких контактных линз и светобоязнь, быструю утомляемость при зрительной работе.
Характерно, что жалобы первоначально касаются только одного глаза.
При дальнейшем развитии кератоконуса астигматизм усиливается и коррекция зрения становится невозможной.
Роговица всё более истончается до критических величин. Наступает момент, когда толщина роговицы становится настолько малой, что не в состоянии поддерживать баланс внутриглазного и внешнего давления. Развивается отёк роговицы, ситуация становится небезопасной уже для целостности глаза.
Ранняя стадия заболевания до последнего времени трудно диагностировалась и могла быть пропущена.
В последнее время, благодаря появлению новых технологий исследования роговицы, кератоконус диагностируется чаще. Современные методы исследования позволяют получать полную топографическую карту передней и задней поверхности роговицы (особенно важно, т.к. первоначальные изменения проявляются именно на её задней поверхности), толщины роговицы в любой точке с точностью до 1 микрона!
Сегодня такой прибор имеется и в Украине, в медицинском центре АЙЛАЗ. Он позволяет точно установить диагноз кератоконуса в самом начале его развития и контролировать малейшие изменения в состоянии роговицы.
До настоящего времени единственным методом лечения кератоконуса являлась пересадка роговицы.
Более 10 лет велись активные исследования по разработке абсолютно нового метода терапевтического лечения кератоконуса.
Сегодня этот метод прошёл клинические испытания и получил сертификат Европейской Комиссии по контролю за качеством медицинского оборудования и продукции.
Новый метод получил название – перекрёстное связывание роговичного коллагена при помощи рибофлавина, или кросс-линкинг с лампой Зайлера.
Лампа Зайлера излучает специальный ультрафиолетовый свет. Под действием этого света происходит фотохимическая реакция, в результате которой уплотняется ткань роговицы и останавливается прогрессирование кератоконуса.
Биомеханические исследования показали усиление механической жесткости роговицы более 300%! Как следствие, после процедуры уменьшается степень астигматизма и улучшается зрение.
Вся процедура кросс-линкинга занимает около получаса и протекает комфортно и безболезненно. После процедуры пациент на 2-3 дня надевает терапевтическую контактную линзу и пользуется каплями, которые ускоряют восстановление эпителия на поверхности роговицы.
Лечение проводится однократно и даёт стабильные результаты на 8-10 лет, его можно, при необходимости, повторить.
В настоящее время в мире насчитывается более 250 центров, медицинский центр АЙЛАЗ в их числе, которые применяют данный метод. Метод отвечает всем современным требованиям безопасности. До настоящего времени не обнаружено побочных эффектов.
В 2011 году на Всемирном конгрессе офтальмологии метод кросс-линкинга официально утверждён «золотым стандартом» в лечении кератоконуса.
Сегодня стало возможным остановить развитие кератоконуса и избежать операции пересадки роговицы!
Аверьянова Оксана (кандидат медицинских наук, врач медицинского центра «АЙЛАЗ»),
Ковалёв Андрей (кандидат медицинских наук, главный врач медицинского центра «АЙЛАЗ»)
~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~~
Присоединяйтесь к программе «Піклуємося разом» (см. условия программы).
Мы сделаем всё возможное, чтобы глаза Ваших детей были здоровы!
Давайте подумаем о будущем наших детей вместе!
Узнайте подробности офтальмологической Программы наблюдения Ваших детей
до совершеннолетия
02140, Украина, г. Киев, просп. С. Бандеры, 17/1 Тел.: (044) 291 01 91 Бесплатная горячая линия по Украине: 0 800 50 50 06 – бесплатные звонки со стационарного телефона по Украине
Email:
info@ailas.com.ua
www.ailas.com.ua
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
Источник: http://hnb.com.ua/articles/s-zdorovie-zolotoy_standart_v_lechenii_keratokonusa-4447
Кератоконус. Лечение кератоконуса в Харькове, цена. Стоимость лечения кератоконуса
Симптомы кератоконуса на ранних стадиях зачастую не позволяют отличить его от других аномалий рефракции (близорукости и астигматизма). Одним из первых признаков болезни является снижение остроты зрения, небольшая размытость и искажение очертаний предметов.
Для того чтобы рассмотреть что-либо, человек старается как-то особенно прищуриться или наклонить голову, практически как при астигматизме и близорукости (миопии).
Однако в отличие от истинной (первичной) близорукости, очки такому пациенту подобрать не удается – они все равно не дают удовлетворяющей его остроты зрения.
Симптомы кератоконуса:
- рассеянное изображение перед глазами;
- снижение зрения;
- расфокусировка зрения;
- искаженность предметов;
- ореолы от фар;
- видимость цвета по-разному.
По мере развития кератоконуса зрение ухудшается, иногда довольно быстро. Постепенно острота зрения становится неудовлетворительной вне зависимости расстояния от глаз до предмета, ночное зрение при этом намного слабее дневного.
Изображение, которое начинает двоиться еще в самом начале болезни, усиливается, и количество «фальшивых» изображений растёт. Данный классический симптом называется «монокулярная полиопия», и он наиболее заметен при разглядывании светлых объектов на чёрном фоне.
Так, пациент вместо одной белой точки на фоне чёрной страницы видит их несколько. Эти точки кажутся рассыпанными в хаотической последовательности, которая не меняется изо дня в день, но по мере прогрессирования болезни постепенно принимает новые формы.
Кроме этого, пациенты часто отмечают размытость и неровность очертаний источников света. Иногда один глаз видит гораздо хуже другого. На поздних стадиях может развиться светобоязнь, чувство постоянного утомления глаз из-за необходимости щуриться.
При этом боль возникает редко.
Процесс утончения роговой оболочки обычно происходит на протяжении 5-10 лет и затем стабилизируется.
Иногда заболевание ускоренно прогрессирует, и на его поздних стадиях человек может вдруг ощутить резкое помутнение зрения в больном глазу, которое постепенно рассеивается в течение нескольких недель или месяцев. Это острый отек, который происходит в результате проникновения жидкости в растянутую роговицу.
На последних стадиях появляется конусообразное выпячивание роговицы, заметное невооруженным глазом. В тяжелых случаях на поверхности выпуклой роговой оболочки формируются рубцы, еще сильнее ухудшающие зрение.
Источник: https://www.oftalmika.com/lechenie-keratokonusa/
Кератоконус
Кератоконус – это глазное заболевание, которое передается генетическим путем. Во время этой болезни происходит утончение роговицы, постепенное выпячивание вперед с приобретением конусообразной формы.
Проявляться болезнь начинает в подростковом возрасте, а отчетливо видной становится в возрасте 18–22 лет. Рассмотрим, что это такое кератоконус и как лечить глаза при этом заболевании Данное заболевание отмечается истончением оболочки роговицы и низкой ее прочностью.
Это хорошо заметно внешне: изменяется обычная форма (как на фото). Оптические свойства заметно падают.
С развитием болезни пациенты ощущают потерю зрения, видимые предметы раздваиваются в глазах, в сумерки и темное время суток зрение серьезно ухудшается, а также наблюдается развитие астигматизма. Все вышеперечисленные симптомы качественно не меняются, даже при использовании очков и контактных линз.
Пациенты больные кератоконусом замечают развитие болезни поэтапно. Сначала заболевает один глаз, а затем второй. Причем прогрессирование, выраженность и скорость деформаций на глазах — разные. Болезнь очень серьезна и требует особого внимания.
Признаки кератоконуса и его симптомы
Причины возникновения данного недуга устанавливаются по сей день.
Рассматривая роговицу, можно заметить наружное разрушение мембраны, которое происходит под воздействием глазного давления.
При этом мембрана теряет равномерное утолщение, образовываются участки утончения и рубцевания. Эти изменения приводят к снижению остроты зрения.
Начальные симптомы похожи на другие заболевания глаз, такие как близорукость, астигматизм, компьютерный зрительный синдром. Пациенты жалуются на:
- размытую видимость;
- повышенную утомляемость глаз;
- ухудшение зрения в сумерках с засветами;
- раздвоение предметов и видимых объектов.
При прогрессировании болезни формируется выпучивание роговицы, иногда очень быстро. Все эти процессы приводят к стремительному ухудшению зрения. Пациенты хуже видят сначала одним глазом, а затем обоими. Признаком кератоконуса считают монокулярную полиопию, другими словами, множественное двоение изображений.
Это наблюдается, когда пациент рассматривает светлые предметы на темной поверхности. При этом не существует четких контуров, а источник света имеет затуманенные края. Во время описываемого заболевания и его прогрессирования пациенты теряют зрение, что приводит к частому изменению диоптрий.
Самое ужасное в этом, что такие изменения и ухудшения со зрением могут происходить в молодом возрасте, около 20 лет. Проводя диагностику молодому пациенту с симптомами раздвоения предметов, прогрессирование близорукости, астигматизма, доктор сразу определит склонность к керотоконусу, даже если при этом форма конуса еще отсутствует.
Когда роговица меняет форму, это говорит о запущенной стадии болезни.
Несмотря на указанные больным симптомы и профессионализм докторов, необходимо скрупулезное диагностирование. Применяют такие процедуры и оборудование:
- скиаскопия;
- ОКТ;
- кератопахиметрия;
- осмотр щелевой лампой;
- кератотопография;
После четкого диагностирования, тщательного изучения конкретно вашего случая, доктор сможет ответить на вопрос как лечить в данном случае кератоконус.
Стадии кератоконуса
Существует несколько стадий кератоконуса. Последняя стадия – это полная слепота, а значит инвалидность.
- первая степень подразумевает в себе отрицательные легкие изменения;
- вторая степень – падение остроты зрения и мутность роговицы;
- третья степень – мутность на роговице в области центра конуса, микротрещины на оболочке;
- четвертая степень – большая часть роговицы мутная и утонченная, видимые воспаленные участки;
- пятая степень – полная потеря зрения и мутность всей роговицы.
Все стадии кератоконуса показаны на фото.
Во для приостановки развития кератоконуса необходимы специальные иммунностимулирующие средства, строгая диета, и поддержание народными средствами. Это могут быть промывания, компрессы, закапывания, укрепляющие упражнения.
Лечение
Медикаментозное решение проблемы, направленное на лечение кератоконуса, отсутствует. Однако приостановка развития данной болезни возможна воздержанием от протирания глаз.
Когда очки или контактные линзы мягкого образца перестают быть эффективными, возможны другие методы.
Применяют контактные линзы жесткого образца, хирургические решения, кератопластику, установку интрастромальных колец, эпикеротофакию, асимметричную радиальную кератотомию, коллагеновый кросслинкинг.
На первых порах заболевания зрительное искажение поправляют с помощью диоптрийных очков или контактных линз (мягких). Во время зрелой стадии ношение контактных линз требуется постоянно. Каждый пациент требует индивидуального подхода к подбору линз. Это помогает отыскать лучшее решение для улучшения и чистоты видимости.
Данное заболевание ограничивает применение мягких контактных линз. Это связано с тонкой структурой.
Самым распространенным способом выравнивания кератоконуса является ношение жестких линз. Они исправляют форму роговицы, работают для преломления поверхности. Жесткость в ношении при кератоконусе важна для остроты зрения. Сегодня представлен большой ассортимент по выбору жестких линз.
Бывают сложные случаи, когда жесткие линзы не переносятся пациентом, или их ношение не допускается из-за проблем с роговицей. На этот случай существуют двухслойные контактные линзы.
Они состоят из двух слоев: мягкий для крепления на роговицу, а жесткий слой создает поверхность для улучшенного зрения.
Приостановка кератоконуса возможна с методикой кросслинкинг. Благодаря современному методу, возможно, увеличение жесткости, а это, в свою очередь, позволяет препятствовать последующему искажению. После процедуры происходит увеличение силы роговицы до трех раз. Данная процедура не имеет противопоказаний. Она безопасна и действенна.
Перед сеансом удаления ткани, в глаза капают обезболивающие капли, раствор рибофлавина используют для обогащения стромы. Далее, проводят ультрафиолетовое облучение. После операции назначают применение местного лечения, а также ношение лечебных линз. Адаптация после операции продолжается около 3 дней. Кератомия – это специализированная процедура в хирургическом исполнении.
Операция подразумевает в себе разрезы на роговице. Данная операция требует точной диагностики и подготовки каждого пациента индивидуально. Перед вмешательством делается анестезия, далее производят разрезы нужной длины и глубины. Каждый случай уникален, поэтому длина и глубина надрезов отличается в зависимости от потребностей пациента.
Время, которое необходимо для манипуляции на одной роговице, составляет от 1 до 3 минут.
Применение алмазной оптической хирургии необходимо для сохранения и восстановления роговицы, в том числе и остроты зрения. Применяется во избежание острого кенатоконуса сохраняя свою роговицу.
Впоследствии наблюдаться у доктора необходимо ежегодно. Отзывы прооперированных больных имеют только положительные результаты.
Для устранения неправильного астигматизма при кератоконусе имплантируют внутрироговичные кольцевые сегменты. Их действие обусловлено оказанием давления. Благодаря кольцам конус на роговице теряет свою выпуклость.
Кератопластика
Кератопластика – это операция по удалению изношенной роговицы, с заменой ее на взятую у донора. Такая процедура помогает для улучшения остроты зрения и облегчения состояния больного.
Иммуностимулирующие средства для зрения
Для поддержания зрения и роговицы глаз в полном соответствии с требуемыми нормами нужно принимать иммуностимулирующие средства:
- Айсотин.
- Тримегавитал.
- Фикотин.
- Полиэнзим.
- Оковит.
- Черника форте.
Айсотин
Представленный комплекс природного происхождения. Имеет восстанавливающее и общеукрепляющее свойство для восстановления остроты зрения при глазных недугах без операций.
Капли Айсотин изготавливаются на основе аювердических трав. Улучшение зрения отмечено при заболеваниях:
- ретинопатия диабетическая;
- близорукость;
- созревающая катаракта;
- глаукома;
- дальтонизм;
- дальнозоркость;
- кератоконус;
- дегенерация макулы;
Рекомендуется применять при различных патологиях зрения по 1-2 капли трижды в день, в целях профилактики по 1 капле на ночь. Противопоказания, побочные действия и передозировка отсутствуют.
Тримегавитал
Натуральный препарат в своем составе имеет облепиху и витамин Е. Защищает глаза от солнечных лучей, помогает сохранить зрение в норме долгое время. Выпускается в капсулах. Рекомендованный прием по 1 шт. в сутки.
Тримегавитал позволяет поддерживать зрение в норме, увеличивает защитные рефлексы от компьютера, улучшает память, наполняет организм необходимыми компонентами для здоровья глаз.
Препарат улучшает работоспособность головного мозга.
Фикотин
Препарат имеет иммуностимулирующую функцию организма для борьбы со стрессами и инфекциями.
Полезные свойства продукта необходимы для профилактики нарушения остроты зрения, также препарат необходим для нормальной работы обменных процессов.
Заметные улучшения отмечены при авитаминозах и анемии. Поддерживают и защищают глаза от воздействий ультрафиолета и инфекций. В состав входит витамин Е, биксин, кератиноиды и микроэлементы водорослей. Рекомендованная доза — 1 капсула во время принятия пищи.
Курс рассчитан на 30 дней.
Полиэнзим
Состав препарата имеет действенные функции для улучшения зрения: черничные ягоды, плоды шиповника, ягоды калины, крапива, побеги пшеницы, корень стальника, маточное молочко.
Препарат целебно действует на органы зрения, циркуляцию крови, эластичность сосудов. Имеет антиоксидантное, противовоспалительное, трофическое, мембранопротекторное, общеукрепляющее действие.
Защищает хрусталик и клетчатку глаза от процессов старения. Рекомендуют прием по пол чайной ложки за полчаса до еды.
Оковит
Препарат содержит черничные антоцианы, возобновляет пигменты сетчатки, родопсин предотвращает искривление глазного дна. Оковит укрепляет внутренние глазные капилляры, стабилизирует клеточную мембрану. После применения курса оковит, улучшается зрение в темное время суток.
Черника форте
Это Бад, который имеет широкое применение в офтальмологии. Черника форте помогает защищать глаза от перенапряжения, расслабляет раздраженную роговицу, улучшает кровоток сетчатки, помогает при адаптации в темное время суток.
Черника форте оказывает иммуностимулирующее действие. Показана к применению для профилактики ухудшенного зрения, рекомендуется как поддерживающий и общеукрепляющий комплекс при: катаракте, астигматизме, кератоконусе, близорукости и других сложных болезнях глаз.
Положительные отзывы, говорят о действенности препарата.
Диета при кератоконусе
Для приостановки кератоконуса и укрепления роговицы следует придерживаться диеты.
Лютеин находится в чернике, вишне, малине, черной смородине, а также в вареном шпинате, листовых овощах и кукурузе. Цинком организм можно пополнить из грецких орехов, говядины, кунжута, тыквенных семечек, фасоли, арахиса. Жирные кислоты это Омега – 3 и Омега – 6. Благодаря этим элементам, можно избежать сухости глаз. Они находятся в масле льна, семечках, орехах.
Витамин С необходим для защиты глаз от ультрафиолета, для укрепления капилляров, а также участвует в усвоении организмом витаминов Е, А. Он находится в апельсине, красном сладком перце, киви, клубнике. Витамин А необходим глазам для улучшения зрения в темное время суток, имеет защитные свойства от инфекций, отвечает за увлажнение роговицы.
Его можно найти в моркови и фруктах, овощах оранжевого цвета.
Для поддержания здоровья, необязательно целый день употреблять все по списку, диета должна быть сдерживающей, а не голодной. Достаточно съедать в дополнение рациона 1-2 продукта с важными элементами. Существует много способов укрепления глаз и защиты роговицы, в том числе и от кератоконуса. Рецепты народной медицины насчитывают огромный список способов борьбы с глазными недугами.
Народная медицина
Во все времена люди предпочтительно относятся к лечению народными средствами. Они хорошие помощники. Вот несколько способов лечения глаз продуктами пчеловодства, которые как нельзя лучше помогают в борьбе со сложными заболеваниями катаракты, глаукомы, кератоконуса, астигматизма, близорукости и других.
Капли своими руками
Для приготовления глазных капель в 3 части воды, желательно дистиллированной, добавляют 1 часть меда. Мед должен быть по консистенции жидкий. Хорошо перемешать до полного растворения, оставить отстояться.
Приготовленной смесью нужно закапывать глаза по 2 капли дважды в день, утром и перед сном. Процедуру проводить на протяжении месяца, потом перерыв в 2 недели, повторить.
При тяжелых заболеваниях глаз закапывать нужно около полугода.
Действие: снимаются рези, воспаление роговицы и боли в глазах, снижается глазное давление, улучшается острота зрения.
Раствор с маточным молочком
Маточное молочко разводят в спирте. От полученной массы берут 15 капель готового спиртового раствора, добавляют в него одну чайную ложку воды. Это все нужно держать во рту до полного растворения. Курс лечения 2 недели. Процедуру лучше делать с утра до принятия пищи за 1 час.
Для снятия воспаления и укрепления сетчатки глаз подойдет рецепт из 50 гр суточных ростков пшеницы, размятых с 200 мл накипяченного молока. В остывшую смесь добавить 1 ложечку меда. Принимать натощак, курс неограничен.
Смесь помогает не только укрепить сетчатку, но и восстанавливает зрение, предупреждает множество заболеваний, укрепляет иммунитет.
Медовые продукты имеют ценнейших кладезь элементов, важных для здоровья глаз: улучшают зрение, в том числе и в темное время суток.
Источник: http://linzi-dlya-glaz.ru/bolezni-glaz/keratokonus.html