Заболевания глаз при сахарном диабете и их лечение
Пациенты, страдающие сахарным диабетом, нередко обращаются к офтальмологу в связи с появившимися проблемами со зрением. Чтобы вовремя заметить какие-либо отклонения, нужно регулярно проходить обследования у окулиста.
Значительная гликемия, при которой имеется высокая концентрация глюкозы в крови, считается фактором риска развития офтальмологических заболеваний.
Сахарный диабет является одной из главных причин развития слепоты у пациентов в возрасте 20-74 лет.
Всем пациентам с повышенным уровнем сахара в крови нужно знать, что при появлении первых признаков нарушения зрения, включая снижение остроты зрения, появление затуманивания, необходимо показаться врачу.
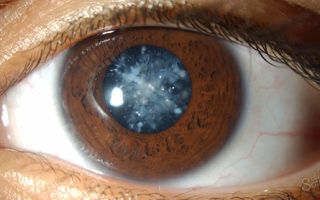
Изменения в глазах при сахарном диабете связаны с отеком хрусталика, который возникает на фоне высокой гликемии.
Чтобы снизить риск развития офтальмологических заболеваний, пациенты с сахарным диабетом должны стремиться к нормализации уровня глюкозы (90-130 мг/дл (5-7,2 ммоль/л) до еды, не более 180 мг/дл (10 ммоль/л) после еды через 1-2 часа).
Для этого нужно контролировать гликемию очень тщательно. На фоне лечения сахарного диабета состояние зрительной системы может восстановиться полностью, но для этого потребуется е менее трех месяцев.
Затуманивание зрения у пациентов с сахарным диабетом может быть симптомом тяжелого заболевания глаз, среди которых преобладают ретинопатия, катаракта и глаукома.
Катаракта и сахарный диабет
Развитие катаракты связано со снижением прозрачности важной линзы глаза – хрусталика. В норме он совершенно прозрачен для световых лучей и отвечает за пропускание света и фокусировку его в плоскости сетчатки.
Конечно же, катаракта может развиться практически у каждого человека, но у пациентов с сахарным диабетом нарушение прозрачности хрусталика отмечается в более раннем возрасте.
Само заболевание при этом прогрессирует значительно быстрее.
При сахарном диабете пациенты катарактой испытывают затруднения с фокусировкой взгляда на изображении, кроме того само изображение становится менее четким. Основными симптомами катаракты являются безбликовое зрение и затуманивание взгляда.
Для лечения катаракты применяют хирургическое лечение, при котором врач удаляет собственный измененный хрусталик и заменяет его искусственной линзой, которая не обладает всеми качествами естественного хрусталика. В связи с этим для коррекции зрения после операции довольно часто требуется применение контактных линз или очков.
Глаукома и сахарный диабет
Если внутриглазная жидкость перестает нормально циркулировать, то возникает ее скопление в каких-либо камерах глаза. Это приводит к повышению внутриглазного давления, то есть глаукома на фоне сахарного диабета. При повышенном внутриглазном давлении происходит поражение нервной ткани и сосудов.
Чаще всего симптомы внутриглазной гипертензии отсутствуют до тех пор, пока глаукома не перейдет в тяжелую стадию. При этом потеря зрения сразу же станет значительной.
Значительно реже уже в начале заболевания появляются симптомы глаукомы, они включают боль в глазах, головную боль, повышенное слезотечение, затуманивает взгляда, потерю сознания, специфические глаукоматозные ореолы, которые возникают вокруг источников света.
Для лечения глаукомы при диабете следует использовать специальные капли, иногда помогает лазерное воздействие и хирургическое вмешательство. Чтобы справиться с серьезными проблемами на фоне повышенного уровня глюкозы крови, нужно регулярно проходить скрининговое обследование у офтальмолога.
Диабетическая ретинопатия
Сетчатка состоит из особых клеточных элементов, которые передают световые сигналы из внешней среды в центральную нервную систему. В результате этого по волокнам оптического нерва в кору головного мозга поступают импульсы о визуальной информации.
При диабетической ретинопатии поражаются сосуды, которые расположены в сетчатки. Заболевание это является наиболее частым осложнением высокой гликемии.
При этом в патологический процесс вовлекаются мелкие сосуды, то есть развивается микроангиопатия. По такому же механизму поражается нервная система и почки у пациентов с сахарным диабетом.
Если повреждаются крупные сосуды, то есть развивается макроангиопатия, то на фоне сахарного диабета у пациентов возникает инфаркт или инсульт.
Было проведено много исследований, которые показали связь микроангиопатии и высокой гликемией. Если снизить концентрацию глюкозы в плазме крови, то прогноз в отношении зрения значительно улучшается.
В настоящее время диабетическая ретинопатия нередко служит причиной необратимой слепоты пациентов (согласно данным статистики в развитых странах). При этом риск развития ретинопатии при сахарном диабете зависит от длительности основного заболевания, то есть при длительном течении сахарного диабета риск потерять зрение вследствие ретинопатии значительно выше.
При сахарном диабете первого типа ретинопатия возникает довольно редко в первые пять лет заболевания (или до достижения пубертата). По мере прогрессирования диабета риск поражения сетчатки возрастает.
Чтобы снизить риск развития ретинопатии, нужно тщательно контролировать гликемию. В крупном исследовании, в котором приняли участие пациенты с сахарным диабетом, было показано, что жесткий контроль над гликемией при помощи инсулиновой помпы (многочисленных инсулиновых инъекций) снижал риск развития ретинопатии на 50-75%. То же касалось также нефропатии и полинейропати.
При сахарном диабете 2 типа проблемы со зрением встречаются значительно чаще. Обычно какие-либо изменения глазного дна можно обнаружить еще в момент постановки диагноза.
В этом случае также важно контролировать гликемию, так как это замедляет прогрессирование патологии.
Чтобы избежать дополнительных офтальмологических проблем также следует контролировать уровень артериального давления и концентрацию холестерина.
Виды ретинопатии при сахарном диабете
При сахарном диабете могут присоединиться следующие типы поражения сетчатки:
- Макулопатия опасна тем, что при этом повреждается важная центральная область сетчатки, называемая макулой. В связи с тем, что эта зона отвечает за ясное и четкое зрение, острота его может значительно снижаться.
- Фоновая ретинопатия возникает при повреждении кровеносных сосудов. Функция зрения при этом не страдает. На этом этапе крайне важно конролировать гликемию, так как это поможет предотвратить прогрессирование заболевание и снижение остроты зрения.
- Пролиферативная ретинопатия связана с разрастанием вновь образованных патологических сосудов на задней стенке глазного яблока. Это процесс связан с ишемией и недостатком кислорода в этой области. Патологические сосуды обычно тонкие, склонны к окклюзии и ремоделированию.
Источник: https://setchatkaglaza.ru/zabolevanie-glaz-pri-diabete
Ухудшение и потеря зрения при сахарном диабете — лечение и профилактика
Сахарный диабет – заболевание, получившее широкое распространение среди детского и взрослого населения. С каждым годом увеличивается количество людей с данной патологией. Заболевание имеет хроническое течение и неизбежно приводит к осложнениям.
Одним из грозных последствий является ухудшение зрения при диабете. При всех его типах раньше или позже подавляющее большинство пациентов имеет снижение или потерю зрения.
Причины ухудшения зрения при сахарном диабете
Снижение зрения при данном заболевании в подавляющем большинстве обусловлено диабетической ретинопатией – повреждением сетчатки глаза.
Сахарный диабет – тяжёлое хроническое эндокринное заболевание. Оно может появиться в любом возрасте. Его суть заключается в нарушении обмена глюкозы и в целом обмена веществ. В связи с этим происходит повреждение сосудов и нервных волокон. Поражение глаз, почек, нервной регуляции и кровообращения конечностей – является закономерным и грозным составляющим прогрессирования заболевания.
Сроки и тяжесть развития снижения зрения зависят от индивидуальных свойств организма и типа сахарного диабета.
В зависимости от причины появления и особенностей клинического течения выделяют следующие типы:
- 1-й тип. Развивается при повреждении специальных клеток поджелудочной железы, которые отвечают за образование инсулина. Инсулин – это гормон, влияющий на все виды обмена веществ, но главным образом на обмен глюкозы. Этот тип диабета чаще развивается в детском и юношеском возрасте. Чаще всего при установлении данного диагноза поражение сосудов сетчатки ещё отсутствует, и развивается спустя 10-20 лет.
- 2-й тип. Имеет место при нарушении взаимодействия инсулина с клетками организма. Он развивается в связи с генетическими факторами или наличием факторов риска, главным из которых является ожирение. Этот типа заболевания развивается в основном у лиц после 40 лет. У трети таких пациентов в момент постановки диагноза уже есть признаки диабетической ретинопатии.
Сахарный диабет может развиваться при других эндокринологических заболеваниях, генетических синдромах, общем повреждении поджелудочной железы, на фоне беременности.
Наличие и степень снижения зрения зависит от следующих факторов:
- Тип диабета;
- Длительность диабета. Чем больше диабетический стаж, тем больше вероятность снижения зрения.
- Степень компенсации и контроль уровня гликемии;
- Возраст пациента. Поражение сосудов сетчатки развивается в среднем и пожилом возрасте;
- Наличие предшествующих заболеваний глаз, артериальной гипертензии и другой сопутствующей патологии.
Источник: https://PriDiabete.ru/diagnostika/uhudshenie-zreniya-pri-diabete.html
Медицинский центр Prima Medica
Поражение глаз при сахарном диабете
Диабетическая ретинопатия
Сахарный диабет может повреждать как элементы глазного дна (задняя стенка глазного яблока, сетчатка), так и хрусталик («линза», находящаяся в передней части глаза и собирающая световые лучи).
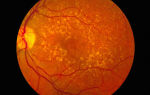
Поражение глазного дна (сетчатки) при диабете называется диабетической ретинопатией (ДР). ДР – микрососудистое осложнение сахарного диабета.
Особенностью ДР является то, что выраженные сосудистые изменения глазного дна могут долго не приводить к снижению зрения, а затем зрение резко и часто необратимо снижается. Ретинопатия может протекать бессимптомно, и пациент сам по качеству зрения не может адекватно оценивать состояние глазного дна.
Это обуславливает важность регулярных осмотров офтальмологом больных сахарным диабетом.
Продолжительность диабета является самым значительным фактором риска. Диабетическая ретинопатия редко развивается в первые 5 лет заболевания или до периода полового созревания, но у 5 % пациентов с сахарным диабетом 2 типа диабетическая ретинопатия выявляется одновременно с выявлением диабета.
Высокий уровень сахара является не менее значительным фактором риска, чем продолжительность заболевания. Известно, что хорошее управление уровнем сахара крови может предотвратить или замедлить развитие диабетической ретинопатии.
Диабетическое поражение почек (нефропатия) вызывает ухудшение течения диабетической ретнопатии.
Другие факторы риска включают в себя избыточный вес, гиперлипидемию и анемию.
Осмотр глазного дна для выявления ретинопатии должен проводиться при расширенном зрачке грамотным специалистом с помощью офтальмоскопа. Расширение зрачка достигается предварительным (приблизительно за 30 минут до осмотра врача) закапыванием в глаза специальных капель.
Расширение зрачка сопровождается снижением зрения вблизи. Действие капель продолжается около 2-3-х часов. Рекомендуется на это время воздержаться от вождения автомобиля, большой зрительной нагрузки: чтение, работа на компьютере; в солнечный день лучше воспользоваться солнцезащитными очками.
Кроме того, в осмотр окулиста входит: проверка остроты зрения, осмотр переднего отдела глаза на наличие катаракты (помутнения хрусталика) и при необходимости – измерение внутриглазного давления.
Кроме того, для документации изменений на сетчатке и возможности оценить динамику состояния глазного дна иногда делают серийные фотографии глазного дна с помощью фундус-камеры.
В некоторых случаях проводится флюоресцентная ангиография сосудов глазного дна для обнаружения изменений, невидимых при обычном обследовании.
Все пациенты с сахарным диабетом должны профилактически осматриваться офтальмологом 1 раз в год. При наличии изменений на глазном дне – каждые полгода и чаще.
В настоящее время выделяют 3 стадии диабетической ретинопатии. Лечение ДР зависит от стадии процесса: Начальная форма диабетической ретинопатии (ДР) называется непролиферативной. Эти минимальные изменения на сетчатке раньше или позже развиваются почти у каждого пациента с СД и не отражаются на зрении.
Эта стадия может довольно длительно протекать стабильно, без ухудшения, а на фоне компенсации СД и снижения артериального давления – даже регрессировать. Лечение включает в себя нормализацию уровня сахара и артериального давления. Следующей стадией ДР является препролиферативная. На этой стадии зрение также еще не изменяется.
Но эта стадия при отсутствии лечения может быстро прогрессировать в следующую стадию ретинопатии. Лечение включает в себя, кроме нормализации уровня сахара и артериального давления, проведение лазерной коагуляции сетчатки. Наиболее тяжелой формой ретинопатии является пролиферативная. Даже на этой стадии зрение может некоторое время быть хорошим.
Иногда пациент отмечает появление плавающих темных пятен пред глазом. Однако на глазном дне отмечаются выраженные пролиферативные изменения – рост новообразованных сосудов и соединительной ткани, что может при вести к необратимому снижению зрения, слепоте и даже гибели глаза. На этой стадии обязательно проводится срочная лазерная коагуляция сетчатки.
Однако лечение на этой стадии не всегда дает стойкий положительный эффект. При прогрессировании процесса на глазном дне возможно развитие кровоизлияния в полость глаза – гемофтальма, приводящего к резкому снижению зрения. Возможно развитие неоваскулярной глаукомы, сопровождающейся полной необратимой потерей зрения и сильными болями в глазу. Кроме того, может произойти отслойка сетчатки.
Все эти последствия пролиферативной стадии ретинопатии требуют проведения сложных оперативных вмешательств на глазах, но даже они не всегда позволяют вернуть зрение.
Поэтому диабетическое поражение глаз лучше предотвратить, чем восстановить утраченное зрение.
В результате многолетних исследований установлено, что люди с диабетом, поддерживающие уровень сахара близким к норме, имеют меньше осложнений со стороны глаз, чем те, кто плохо управляет уровнем сахара.
Правильное питание и физические упражнения играют большую позитивную роль в общем состоянии здоровья больных диабетом.
Люди, страдающие диабетом, могут значительно снизить риск глазных осложнений, регулярно наблюдаясь у офтальмолога.
Большинство осложнений лечится гораздо более успешно, если выявляются на ранних стадиях.
Еще одним осложнением СД на глазах является помутнение хрусталика – диабетическая катаракта. Помутнение хрусталика может происходить при любой длительности СД. Особенно часто катаракта развивается у пациентов с высоким уровнем сахара. Помутнение хрусталика вызывает снижение зрения.
Профилактикой развития катаракты является поддержание оптимального уровня сахара крови. На этом фоне возможно закапывание капель, замедляющих развитие помутнения хрусталика.
Но к сожалению, никакие капли и таблетки не могут полностью предупредить развитие катаракты, и тем более устранить уже имеющиеся помутнения хрусталика.
Лечение катаракты – хирургическое: удаление помутневшего хрусталика и имплантация искусственной линзы. В настоящее время операцией выбора для пациентов с СД является методика бесшовного удаления катаракты с помощью ультразвука – факоэмульсификация. Это операция проводится без разрезов, с помощью 2-х маленьких проколов глаза. Мутный хрусталик дробится ультразвуковыми волнами и отсасывается через другой прокол. Через этот же прокол вводится мягкая линза (искусственный хрусталик). Малая травматичность этой операции приводит к быстрому заживлению и дает возможность проводить ее без госпитализации пациента. Кроме того, эта операция проводится на незрелой катаракте, т.е. не надо дожидаться полного помутнения хрусталика, когда становится уже совсем ничего не видно, а можно удалить хрусталик тогда, когда качество вашего зрения перестанет вас устраивать. Удаление катаракты позволит не только улучшить качество зрения, но и даст возможность окулисту хорошо осмотреть Ваше глазное дно для раннего обнаружения сосдистых изменений сетчатки – ретинопатии.
Источник: http://www.PrimaMedica.ru/articles/endokrinolog/porazhenie-glaz-pri-saxarnom-diabete/
Заболевания глаз при диабете и способы их лечения
загрузка…
Диабет – эндокринная патология, проявляющаяся повышением уровня глюкозы в крови. Заболевание отличается длительным течением и развитием серьезных осложнений.
В зрительном анализаторе происходят необратимые изменения: поражаются практически все структуры глаза — стекловидное тело, сетчатка, хрусталик, зрительный нерв.
Диабетическая ретинопатия — сосудистое осложнение, являющее следствием сахарного диабета. В основе этой глазной болезни лежит повреждение мелких сосудов.
В развитии заболеваний глаз при диабете выделяют несколько стадий:
- Повышение проницаемости кровеносных сосудов сетчатки.
- Их закупорка.
- Ухудшение кровоснабжения сетчатки.
- Гипоксия в тканях глаза.
- Рост в глазу новых «хрупких» сосудов.
- Кровоизлияния в сетчатке.
- Сморщивание и сокращение сетчатки.
- Отслойка сетчатки.
- Безвозвратная потеря зрения при диабете.
Симптомы
Заболевание глаз обычно протекает малосимптомно и абсолютно безболезненно. Симптомами диабетической ретинопатии являются следующие:
- На ранней стадии — пелена перед глазами, трудности при работе и чтении даже на близком расстоянии, плавающие пятна и «мурашки» перед глазами, нарушение зрения при диабете.
- На поздней стадии — резкое снижение зрения.
У большинства лиц, страдающих сахарным диабетом, признаки ухудшения зрения обнаруживаются во время постановки диагноза.
Виды болезней глаз
Основные виды поражения глаз у диабетиков:
Фоновая ретинопатия характеризуется существенным повреждением кровеносных сосудов сетчатки с сохранением зрения.
Макулопатия проявляется повреждением критической области — макулы. Этот вид ретинопатии характеризуется снижением зрения при сахарном диабете.
При пролиферативной ретинопатии происходит разрастание новых кровеносных сосудов на сетчатке. Причиной этого является недостаток кислорода в пораженных сосудах глаз, которые со временем истончаются и закупориваются. Клинически такая форма заболевания проявляется падением зрения.
Диагностика
Диагностику поражений глаз при сахарном диабете проводят совместно офтальмологи и диабетологи.
Основные диагностические методы:
- Осмотр глазного дна у офтальмолога.
- Офтальмоскопия.
- Биомикроскопия.
- Визометрия.
- Периметрия.
- Флюоресцентная ангиография.
Остановить развитие болезни глаз при сахарном диабете и сохранить зрение поможет только ранняя диагностика.
Консервативное лечение
Лечение диабетических болезней глаз начинают с нормализации питания и коррекции метаболических нарушений. Больные должны постоянно контролировать уровень сахара в крови, принимать сахароснижающие препараты и контролировать углеводный обмен.
Консервативное лечение глаз при диабете в настоящее время считается малоэффективным, особенно если речь идет о серьезных осложнениях.
Хирургические методы
Лазерная коагуляция сетчатки — современный способ лечения диабетической ретинопатии. Операцию проводят амбулаторно под местной анестезией в течение 5 минут. Оперативное вмешательство проводят в 1 или 2 этапа, что определяется степенью поражения глазного дна. Эта операция в значительной степени способствует восстановлению зрения.
Тяжелые формы поражения глаз при диабете— кровоизлияние в глаз, тракционную отслойку сетчатки, вторичную глаукому лечат путем хирургического вмешательства.
Для этого существуют современные методики: трансцилиарная ленсэктомия или ультразвуковая факоэмульсификация.
С помощью этих методов удаляют катаракту любой степени зрелости, имплантируют искусственные хрусталики через минимальные разрезы.
Лазерная коррекция зрения LASIK при диабете противопоказана большинству больных и может проводиться только при условии её одобрения вашим лечащим врачом.
Профилактика заболеваний глаз
Профилактические мероприятия, позволяющие предотвратить развитие диабетической ретинопатии или остановить ее дальнейшее прогрессирование включают использование витаминных капель для глаз. Их назначают на ранних стадиях катаракты, когда отсутствуют показания к хирургическому вмешательству и сохранена нормальная острота зрения.
Витамины и прочие полезные компоненты капель поддержат питание хрусталика и предотвратят его помутнение. Они используются исключительно с профилактической целью.
Наиболее популярными каплями для глаз при диабете являются: «Тауфон», «Сенкаталин», «Квинакс», «Каталин», «Офтан-Катахром», «Витафакол». Каждый из них содержит набор питательных веществ, витаминов, микроэлементов, аминокислот, которые питают все структуры глаза.
Витаминные препараты, назначаемые при сахарном диабете должны включать витамины С, А, Е, В1, В2, В6, цинк, хром, лютеин, зеаксантин, антоцианины и прочие антиоксиданты. Витамины для глаз не должны содержать сахар. Подробнее о витаминах при диабете написано в этой статье.
- «Алфавит Диабет» — витаминные комплекс для диабетиков, содержащий экстракты растений, витамины, минералы, янтарную и липоевую кислоты. Они необходимы для профилактики развития осложнений. Дозу препарата подбирает эндокринологом с учетом показателей крови и общего состояния больного.
- «Доппельгерц Актив для больных диабетом» — витаминно-минеральный препарат, восполняющий их дефицит в организме и корректирующий обменные процессы. Его длительный прием улучшает общее состояние больных диабетом. Также подойдет комплекс «Офтальмо-ДиабетоВит» этой же фирмы.
- «Алфавит оптикум» содержит набор полезных веществ для всего организма, и для нормальной работы глаз — экстракт черники, ликопин, лютеин, бета-каротин. Этот препарат содержит повышенную дозу витаминов Е и В2, которые играют важную роль в защите и восстановлении зрения.
Замедлить развитие диабетической ретинопатии и сохранить зрение при диабете 2 типа можно, соблюдая диету, доводя до нормы глюкозу в крови и принимая антидиабетические препараты.
Источник: http://diabetiky.com/profilaktika/posledstviya/zabolevaniya-glaz.html
Осложнения при сахарном диабете: как сберечь зрение
Диабетическая ретинопатия — это главная причина слепоты у взрослых, которым диагностировали сахарный диабет. Как сохранить зрение и избежать серьезных последствий диабета? Американские эндокринологи и офтальмологи помогут разобраться в этом вопросе.
Диабетическая ретинопатия — это специфическая прогрессирующая патология сосудов сетчатки глаза, являющаяся тяжёлым поздним осложнением диабетической микроангиопатии при сахарном диабете. Наблюдается данное заболевание у практически 90% больных сахарным диабетом обоих типов. Слепота развивается у таких пациентов в 25 раз чаще в сравнении с показателями в общей популяции.
Поражение сосудов при сахарном диабете, вызванное высоким уровнем глюкозы крови, может проявляться и в виде таких осложнений, как диабетические микроангиопатии. При диабетической микроангиопатии повреждаются артериолы, венулы и капилляры различной локализации.
Если бы все пациенты с диагнозом “диабетическая ретинопатия” лечились бы своевременно, вероятность слепоты вследствие развития диабета снизилась бы на 90%.
Существует множество факторов, которые вы можете учитывать для того, чтобы предотвратить развитие серьезных осложнений. Они уменьшиют риск возникновения диабетической ретинопатии. В том числе это помогает регулировать уровень сахара в крови и нормализовать артериальное давление.
Что может сделать диабетик
Хотя некоторые люди могут не чувствовать, что им нужно обратить свое внимание на глаза, часто глазные болезни не имеют конкретных признаков или симптомов. В любом случае, внимательное отношение к своему здоровью, своевременная диагностика и лечение могут предотвратить потерю зрения в половине случаев.
Ранняя диагностика и лечение диабетической ретинопатии снижает вероятность слепоты на 60%.
Половина взрослых пациентов с диагнозом “сахарный диабет” зачастую не проверяют зрение каждый год, хотя это имеет большое значение.
Самые главные причины, почему человек не проверяет зрение и состояние глаз, состоит в том, что они просто не чувствуют, что им нужна такая диагностика, или они просто не могут себе позволить ее себе по ряду причин.
Пациенты, у которых есть медицинская страховка, чаще прибегают к своевременной диагностике своего здоровья, например, в случае диабетической нейропатии.
Диабетическая нейропатия — одно из наиболее распространенных и тяжелых осложнений сахарного диабета, связанное с поражением разных отделов нервной системы, которое неудовлетворительно диагностируется и часто остаётся без должного внимания врачей и пациентов.
Разумеется, если у человека отсутствует медицинская страховка, то вполне вероятно, что в дальнейшем обнаружатся проблемы со зрением.
При отсутствии страховки и если человек зарабатывает немного денег, то часто такие пациенты не проходят нужные обследования своевременно. Но даже в таком случае уместно делать офтальмоскопию при расширенном зрачке, ведь это менее затратно.
К тому же, в дальнейшем не придется ходить по аптекам в поисках дорогих лекарств, а также в результате улучшится качество жизни.
Офтальмоскопия — метод исследования диска зрительного нерва, сетчатки и хориоидеи (сосудистой оболочки глаза) в лучах света, который отражается от глазного дна. Офтальмоскопия дает наиболее полные данные при расширенном зрачке.
Кто находится в группе риска ослепнуть
Уровень заболеваемости диабетом растет. Если судить по статистическим данным за 2015 год по Украине, за последние 10 лет распространенность сахарного диабета в нашей стране увеличилась в 1,5 раза. По состоянию на 1 января 2015 года в Украине зарегистрированы 1 млн 198 тысяч больных, что составляет около 2,9% от всего населения.
Диабетическая ретинопатия — это осложнение диабета. К тому же, часто эта болезнь приводит к потере зрения среди взрослых. Поскольку с возрастом зрение становится все хуже, многие пациенты просто не осознают, насколько у них серьезная проблема.
Например, по прогнозам в США, в течение трех лет после диагностирования сахарного диабета 28% взрослых столкнутся с возникновением диабетической ретинопатии, а у 4% пациентов будет ретинопатия в виде заболевания на поздней стадии, что чаще всего приводит к слепоте.
Чаще диабетическая ретинопатия поражает тех, у кого диагностирован сахарный диабет 1 типа. А что касается пациентов с сахарным диабетом 2 типа, то 77% из общего количества больных находят у себя диабетическую ретинопатию в течение 20 лет: после того, как им поставили неутешительный диагноз.
Чем дольше человек борется с сахарным диабетом, тем выше вероятность того, что появится ретинопатия, которая закончится слепотой.
Поэтому важно помнить, что чем старше человек на момент постановки ему серьезного диагноза “диабетическая ретинопатия”, тем выше его риски увидеть осложнения в виду нарушений зрения и тем чаще ему нужно проверять, как видят глаза, особенно, если ему больше 65 лет.
Лечение сахарного диабета существенно снижает риски развития диабетической ретинопатии (на 90%). Как защитить себя от диабетической ретинопатии? Пациенту необходимо контролировать уровень сахара в крови и регулярно контролировать артериальное давление.
Например, измерение уровня глюкозы на регулярной основе выступает в качестве эффективного способа профилактики, чтобы избежать диабетической ретинопатии, даже если ваш уровень гликезилированного гемоглобина в крови (A1C уровень) по результатам анализов не улучшается.
К тому же, артериальная гипертензия (повышенное артериальное давление) ухудшает ситуацию в случае, если у пациента уже наблюдается диабетическая ретинопатия: ведь высокий уровень холестерина и уровень липидов усугубляют положение вещей в данном случае также.
Какие меры положительно влияют на состояние здоровья и снижают вероятность осложнений при сахарном диабете:
- снижение веса;
- физические нагрузки;
- пересмотр питания.
Например, если пациент принимает в начале развития заболевания антиоксиданты и цинк, это снижает риск лишиться зрения, а также встретиться с симптомами возрастной макулярной дегенерации, на 25%.
Возрастная макулярная дегенерация или макулодистрофия — это болезнь, поражающая центральную область сетчатки, самую важную область — макулу, которая играет ключевую роль в сохранении зрения на нормальном уровне.
Пациенту с диагнозом “сахарный диабет” следует строго придерживаться рекомендаций эндокринолога и терапевта, а именно:
- регулярно проверять уровень сахара в крови;
- измерять давление;
- делать своевременно анализы, которые показывают уровень холестерина в крови;
- посещать кабинет окулиста, чтобы убедиться, что со зрением все в порядке;
- обследовать ноги у специалиста.
Тогда у диабетика существенно снижаются риски столкнуться с необратимыми последствиями для здоровья, в частности, с серьезным ухудшением зрения. В половине случаев, если уже зрение оставляет желать лучшего, то тогда адекватное лечение уменьшает вероятность ослепнуть.
Читать также: Сахар понизился: что делать во время тренировки
Какие процедуры помогают сохранить зрение при диабете
В большинстве своем (в 65% случаев) больные сахарным диабетом пользуются очками, чтобы нормально ориентироваться в пространстве.
Если недостаточно только очков, тогда стоит поговорить с терапевтом и узнать по поводу лазерной фотокоагуляции.
Эта процедура очень эффективна, ведь после нее у диабетика риск ослепнуть вследствие развития диабетической ретинопатии уменьшается до минимальных 2%.
Лазерная фотокоагуляция сетчатки — форма лечения с разрушающим эффектом, которая базируется на поглощении световой энергии пигментами глаза (меланин, гемоглобин и ксантофилл) и превращении ее в тепловую энергию.
Витрэктомия или удаление стекловидного тела у пациентов с диагнозом “сахарный диабет 1 типа” поможет поскорее видеть после того, как произошло кровоизлияние в стекловидное тело на фоне осложнений диабета. Стекловидное тело — гелеподобное студнеобразное прозрачное вещество, которое заполняет пространство между хрусталиком и сетчаткой в глазу.
Что касается больных сахарным диабетом 2 типа, то операция витрэктомия совершенно им не нужна, как свидетельствуют результаты исследований.
Если вы будете заботиться о здоровье глаз, это пойдет вам только на пользу. Ведь учеными доказано, что если диабетик соблюдает рекомендации специалистов, то уменьшается количество проблем, связанных с нарушением зрения.
Источник: US News
Источник: http://www.likar.info/endokrinologiya/article-78650-oslozhneniya-pri-saharnom-diabete-kak-sberech-zrenie/
Проблемы с глазами при сахарном диабете
Если у Вас сахарный диабет, для того чтобы избежать проблем с глазами, необходимо регулярно посещать своего офтальмолога. Высокий уровень сахара (глюкозы) крови повышает риск развития проблем с глазами вследствие сахарного диабета. В сущности, сахарный диабет является основной причиной слепоты у взрослых в возрасте от 20 до 74 лет.
Если у Вас есть проблемы с глазами и сахарный диабет, не стоит покупать новую пару очков, если Вы отметили затуманенность зрения. Это может быть временная проблема с глазами, которая развилась быстро вследствие высокого уровня сахара крови.
https://www.youtube.com/watch?v=yH0AmA0livM
Высокий уровень сахара крови при сахарном диабете вызывает отек хрусталика, что изменяет Вашу способность видеть.
Для коррекции этого вида нарушения зрения Вы должны вернуть свой сахар крови к целевому уровню (90-130 миллиграмм на децилитр (мг/дл) перед едой и менее 180мг/дл через один или два часа после приема пищи или 5-7,2ммоль/л и 10ммоль/л соответственно).
С того момента, как Вы начнете хорошо контролировать концентрацию сахара в своей крови, до того как Ваше зрение может полностью восстановиться, пройдет до трех месяцев.
Затуманенное зрение при сахарном диабете может также быть симптомом более серьезной проблемы с глазами. У людей, которые болеют сахарным диабетом, могут развиваться три основных вида проблем с глазами: катаракта, глаукома и ретинопатия.
Катаракта и сахарный диабет
Катаракта – это затемнение или затуманивание хрусталика глаза, который в норме прозрачный. Хрусталик позволяет нам видеть и фокусироваться на изображении, как фотоаппарат. Хотя катаракта может развиться у каждого, у людей с сахарным диабетом эти проблемы с глазами могут возникнуть в более раннем возрасте и состояние прогрессирует быстрее, чем у людей без сахарного диабета.
Если Вы больны сахарным диабетом и у Вас развилась катаракта, Ваш глаз не может фокусироваться на источнике света и при этом нарушается зрение. Симптомы этой проблемы при сахарном диабете включают в себя затуманенное или безбликовое зрение.
Лечение катаракты обычно заключается в хирургическом удалении, а затем помещении имплантанта хрусталика, впоследствии для дальнейшей коррекции зрения может возникнуть необходимость в очках или контактных линзах.
Глаукома и сахарный диабет
Когда прекращается нормальный дренаж жидкости внутри глаза, она скапливается, происходит повышение давления и развивается другая проблема с глазами, которая может возникнуть при сахарном диабете и называется глаукомой. Давление повреждает нервы и сосуды глаза, вызывая изменения зрения.
При наиболее распространенной форме глаукомы какие-либо ее симптомы могут отсутствовать до того, как заболевание перейдет в тяжелую стадию, и возникнет значительная потеря зрения. В более редких случаях этой проблемы с глазами симптомы могут включать в себя головные боли, боли в глазах, затуманенное зрение, слезящиеся глаза, глаукоматозные ореолы вокруг источников света и потерю зрения.
Лечение этой проблемы с глазами при сахарном диабете может включать в себя специальные глазные капли, лазерные процедуры, медикаменты и хирургическое вмешательство. Вы можете избежать серьезных проблем с глазами при сахарном диабете, проходя ежегодное скрининговое обследование на наличие глаукомы у своего офтальмолога.
Диабетическая ретинопатия
Сетчатка – это группа специализированных клеток, которые превращают свет, проходящий сквозь хрусталик, в изображения. Глазной или оптический нерв передает визуальную информацию в мозг.
Диабетическая ретинопатия является одним из сосудистых (связанных с кровеносными сосудами) осложнений, возникающих вследствие сахарного диабета.
Это диабетическое поражение глаз происходит вследствие повреждения мелких сосудов и называется микроангиопатией. Заболевание почек и повреждение нервов вследствие сахарного диабета также относятся к микроангиопатиям.
Повреждение крупных кровеносных сосудов (также называется макроангиопатией) включает в себя такие осложнения, как заболевания сердца и инсульт.
В многочисленных исследованиях была доказана связь микроангиопатий с высокими уровнями сахара крови. Вы можете снизить свой риск развития этих проблем с глазами, улучшив свой контроль сахара крови.
Диабетическая ретинопатия – это ведущая причина необратимой слепоты в развитых странах. Длительность сахарного диабета является единственным наиболее важным фактором риска развития ретинопатии. Чем дольше у Вас сахарный диабет, тем выше вероятность развития этой серьезной глазной проблемы. Если не обнаружить ретинопатию на ранних стадиях или не лечить ее, это может привести к слепоте.
У людей с сахарным диабетом 1 типа редко развивается ретинопатия до достижения пубертатного возраста. У взрослых с сахарным диабетом 1 типа ретинопатия также развивается редко в первые пять лет заболевания. Риск развития повреждения сетчатки возрастает с прогрессированием диабета. Интенсивный контроль уровня сахара крови снизит Ваш риск развития ретинопатии.
DCCT, крупное исследование, проведенное среди людей с сахарным диабетом 1 типа, показало, что люди с сахарным диабетом, достигшие жесткого контроля своего уровня сахара крови при помощи инсулиновой помпы или многочисленных ежедневных инъекций инсулина, имели на 50-75% меньшую вероятность развития ретинопатии, нефропатии (заболевание почек) или повреждения нервов (это все микроангиопатии).
Люди с сахарным диабетом 2 типа обычно имеют признаки проблем с глазами уже во время постановки диагноза. В этом случае важную роль в замедлении прогрессирования ретинопатии и других проблем с глазами играют контроль уровня сахара крови, артериального давления и уровня холестерина.
Виды ретинопатии при сахарном диабете:
- Фоновая ретинопатия. Иногда существует повреждение кровеносных сосудов, но отсутствует нарушение зрения. Это называется фоновой ретинопатией. На этой стадии необходимо тщательно контролировать свой сахарный диабет, для того чтобы предотвратить прогрессирование фоновой ретинопатии в более серьезное заболевание глаз.
- Макулопатия. На стадии макулопатии у человека развивается повреждение в критической области, которая называется макулой. Поскольку это происходит в участке, который имеет критическое значение для зрения, при этом виде проблем с глазами зрение может значительно снижаться.
- Пролиферативная ретинопатия. На задней стенке глаза начинают разрастаться новые кровеносные сосуды. Поскольку ретинопатия – это микроангиопатическое осложнение сахарного диабета (заболевание мелких кровеносных сосудов), этот вид ретинопатии развивается вследствие возрастающего недостатка кислорода в пораженных сосудах глаз. Сосуды в глазах истончаются и закупориваются и начинают ремоделироваться.
Источник: http://www.eurolab.ua/diabetes/2570/2574/22965/
Как сахарный диабет влияет на развитие заболеваний глаз
Хорошая новость – большинство случаев потери зрения по причине диабета можно предотвратить; плохая новость – каждый год десять тысяч людей теряют зрение по причине диабета несмотря на все, что мы знаем о предотвращении и лечении.
Диабетическая ретинопатия – повреждение светочувствительной мембраны внутренней оболочки глаза – самая распространенная причина слепоты у взрослых лиц, находящихся в трудоспособном возрасте и проживающих в индустриальных странах. В этой статье Поль Чоус рекомендует нам стратегии, которые помогают не только максимально снизить риск нарушения зрения по причине диабета, но и предотвратить другие осложнения диабета.
Реальное влияние диабета на глаза, возможно, гораздо серьезнее, нежели показывают статистические данные: ведь диабет вызывает множество глазных нарушений, а не только ретинопатию, и некоторые из них влекут тяжелую степень снижения зрения (см. текст в конце статьи).
Более того, статистика игнорирует нарушения зрения, которые не столь серьезны, как «практическая слепота» (часто диагностируется при зрении 20/200 и ношении прописанных очков или же при почти полной потере периферического зрения – до 20º центрального зрения).
Игнорируются также и те нарушения, которые, тем не менее, сильно снижают качество зрения у многих тысяч людей с диабетом.
Ниже приводятся некоторые рекомендации по сведению к минимуму риска нарушения зрения по причине диабета.
Необходимо особенно отметить, что большинство из рекомендованных стратегий окажут большое влияние на предотвращение всех осложнений диабета, и это неудивительно – ведь проблемам со зрением, вызванным диабетом, зачастую сопутствуют нервные, почечные и сердечно-сосудистые нарушения.
Стремитесь к уровню сахара крови максимально приближенному к нормальному. Гипергликемия повреждает самые маленькие, самые хрупкие кровеносные сосуды по всему телу, а самые мелкие капилляры представлены на сетчатке глаза.
Исследование контроля и осложнений Диабета (DCCT) и британское перспективное Исследование Диабета (UKPDS) показали, что каждое снижение среднего уровня сахара крови на 10%, отражаемое показателями гликозилированного гемоглобина (HbA1c), уменьшает риск развития диабетической ретинопатии, грубо говоря, на 60%, и на 43% снижает риск ухудшения уже развившейся диабетической ретинопатии.
«При показателе HbA1c на уровне 6,0% значительно снижается риск развития серьезных нарушений зрения по причине диабета»
Это значит, что если ваш показатель HbA1c обычно равен 7,0% (что в среднем соответствует уровню сахара крови 9,4 ммоль/л или 170 мг/дл), а вы достигните его снижения до 6,3% (что в среднем соответствует уровню сахара крови 8,2 ммоль/л или 145 мг/дл), вы серьезно снизить свои шансы на развитие любой ретинопатии.
При данном показателе, если у вас уже развилась ретинопатия определенной степени, вы значительно снизить риск ее ухудшения. если вам удастся сохранять показатель HbA1c равный 6,0% или ниже, то вы серьезно снизите вероятность развития у вас тяжелых нарушений зрения из-за диабета.
Конечно, при всех видимых преимуществах строгого гликемического контроля приходится балансировать еще и между риском развития серьезной гипогликемии. К наилучшим результатам приводит тесное сотрудничество с членами диабетической команды, соблюдение диеты (особенно с упором на размеры порций), выполнение упражнений, прием препаратов и регулярные измерения уровня сахара крови.
Исследование DCCT обнаружило, что такие факторы, как высокое потребление жирных кислот (особенно насыщенных жиров) и курение – повышают риск развития ретинопатии, в то время как повышенное потребление клетчатки его снижает.
Другое исследование показало, что высокие уровни в крови лютеина и ликопина (обнаружены в овощах темно-зеленого цвета и в помидорах соответственно) также уменьшают вероятность развития ретинопатии.
Использование инсулина, возможно, увеличивает риск ретинопатии в течение какого-то непродолжительного периода времени, но его перекрывает долгосрочная польза улучшенного гликемического контроля. Контролируйте артериальное давление с помощью диеты, регулярной физической нагрузки и приема препаратов.
Исследование UKPDS показало, что контроль гипертонии у людей с диабетом типа 2 в большей степени, нежели тщательный гликемический контроль, уменьшает риск ретинопатии и ее прогрессирование.
Снижение уровня артериального давления на 10/5 мм рт.ст.
(к примеру, со 150/90 до 140/85) приводит к уменьшению риска серьезных нарушений зрения примерно на 50% (кроме того, снижение того же артериального давления уменьшает риск инсульта на 44% и на 32% – преждевременной смертности).
Повышенное артериальное давление увеличивает приток крови к глазам, ускоряя развитие диабетической ретинопатии. Также при гипертонии увеличивается турбулентность тока крови к сетчатке и зрительному нерву, что повышает риск нарушения свертывания крови (как в случае ишемической нейропатии зрительного нерва и ретинальной окклюзии сосуда).
Новые данные позволяют предположить, что два препарата, часто используемых для нормализации артериального давления, эналаприл и лозартан, каждый в отдельности значительно снижают риск ухудшения диабета независимо от своей способности снижать артериальное давление. Эти препараты должны быть терапией первого ряда для людей с гипертонией и диабетом. Многие эксперты рекомендуют людям с диабетом добиваться уровня артериального давления ниже 130/80 мм рт.ст.
Апноэ во сне также повышает и риск артериального давления и развития нескольких серьезных глазных заболеваний, включая диабетическую ретинопатию, глаукому и переднюю ишемическую невропатию зрительного нерва. Все люди с диабетом, имеющие увеличенный обхват шеи или предрасположенность к храпу, должны быть проверены на это часто развивающееся состояние.
Улучшайте липидный профиль с помощью диеты, регулярной физической активности и приема препаратов. Степень тяжести диабетической ретинопатии чаще более выражена у людей с нарушенным уровнем липидов крови (особенно при повышенном холестерине ЛПНП и гипертриглицеридемии); у этих людей также высок риск развития ишемической ретинопатии зрительного нерва, ретинальной окклюзии сосуда и катаракты.
Сниженное потребление насыщенных и трансгенных жиров или гидрированных жиров, повышенное потребление «хороших» жиров (жиры омега-9 и омега-3, находящиеся в ореховом масле, льняном семени, холодноводных рыбах и рыбьем жире) и повышенное потребление диетической клетчатки нормализуют уровень липидов в крови, как, впрочем, и регулярная физическая нагрузка – ежедневная ходьба в течение 30-60 минут.
Необходимо ежегодно проходить глазное обследование, проводимое специалистом -оптиком или офтальмологом, квалифицированными в в области диабета.
Было подсчитано, что до 50% людей с диабетом в развитых странах не проходят ежегодного полного обследования.
И это печально, ведь большинство случаев потери зрения по причине диабета можно было бы предотвратить благодаря раннему диагностированию и своевременному лечению.
Например, лазерная терапия в лечении серьезных нарушений, угрожающих потерей зрения и вызванных диабетической ретинопатией, уменьшает риск серьезной потери зрения до 75%, а потеря зрения по причине глаукомы в основном предотвращаема благодаря препаратам, лазерному лечению и/или хирургии.
К сожалению, к тому времени, когда у людей развиваются симптомы диабетических глазных нарушений, чаще всего уже имеются необратимые нарушения зрения, а шансы на благоприятный прогноз лечения оставляют желать лучшего. Вот почему для людей с диабетом столь важно обследовать свое зрение на регулярной основе.
Помните, что хорошее зрение еще не означает, что вы не страдаете диабетическим осложнением со стороны глаз.
Уровень зрения многих людей с диабетической ретинопатией и глаукомой, этими двумя нарушениями зрения, способными привести к слепоте, составляет 20/20 или лучше, и во время диагностирования данных изменений у этих лиц не наблюдалось абсолютно никаких симптомов. если у вас диабет, то не ждите, пока у вас появятся симптомы снижения зрения, ведь может быть очень поздно.
Напротив, анализ, проведенный американскими Центрами по контролю Заболеваний, показал, что большинство людей с диабетом и нарушениями зрения, при наличии или отсутствии глазных заболеваний, могут достигать почти нормального уровня остроты зрения только при помощи прописанных очков и контактных линз, тщательно откорректированных опытным офтальмологом.
Знания – сила, и людям с диабетом нужна команда врачей, обладающих изрядной их долей.Обращайтесь за помощью к специалистам, которые обладают знаниями, продуктивны в общении и защищают ваши интересы.
Члены диабетической команды должны объяснять им, что обнаружили, давать рекомендации на понятном языке и побуждать людей задавать вопросы и активно участвовать в контроле диабета. Люди с диабетом также должны стремиться к приобретению знаний о своем заболевании. Это даст им силы принимать грамотные медицинские решения, задавать вопросы и улучшать лечение.
Диагностирование и лечение, проводимое специалистом, часто влияет на лечение и рекомендации, получаемые от других врачей. Таким образом, члены команды медиков должны продуктивно и часто общаться друг с другом.
Люди с диабетом должны настаивать на том, чтобы их офтальмолог своевременно сообщал другим врачам и консультантам о состоянии глаз пациента, а также на том, чтобы и те, в свою очередь, давали информацию о их состоянии офтальмологу.
Возможно, самым эффективным способом предотвращения диабетических осложнений, включая слепоту, является, прежде всего, предотвращение самого диабета. Прогрессивная программа предотвращения Диабета показала, что всего лишь тридцать минут ежедневной ходьбы пять раз в неделю снижает риск развития диабета типа 2 у людей, входящих в группу риска, примерно на 60%.
Однако и те из нас, кому уже был диагностирован диабет, тоже могут значительно снизить риск серьезных глазных нарушений – до 95%, но при условии, что они будут учиться, поддерживать друг друга и мотивировать себя, медиков и политиков делать все возможное для того, чтобы накинуть узду на диабет.
Источник: https://oftolog.ru/blog/diabet_i_bolezni_glaz/2013-12-02-162