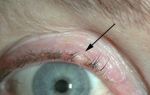
Подтяжка век и синдром сухого глаза
Специалисты считают, что подобный побочный эффект операции может наблюдаться у гораздо большего числа пациентов.
Просто сами пациенты неохотно рассказывают о подобных проблемах, хотя симптомы сухого глаза достаточно просто поддаются лечению при помощи глазных капель либо мазей.
Известно, что только в редких случаях после подтяжки век у пациентов спустя годы развиваются трудноизлечимые заболевания, вызванные синдромом сухого глаза.
«Собственно, это и является тем, о чем не принято сообщать пациентам до и после операции», – рассказывает доктор Джесс Пришманн, главный научный сотрудник, пластический хирург из г. Эдина (Миннесота, США).
Правда, по ее словам, это не то осложнение, которым стоит пугать людей. И вообще, опрос призван вовсе не сеять сомнения в необходимости блефаропластики – утверждает специалист.
Д-р Пришманн вместе с коллегами изучила медицинские карты 892 пациентов, перенесших подтяжку век, сделанную одним хирургом-пластиком, за десятилетний период (1999 – 2009 гг.). Выбранных пациентов опрашивали на предмет выраженности проявлений синдрома сухого глаза до блефаропластики и после ее проведения – каждые 2 года, на протяжении десяти лет.
Около 27% опрошенных рассказывали о проявлении у них симптомов сухого глаза, а еще 26% – о случаях отека глаз, называемых хемозом (отек конъюнктивы глаза). Как правило, перечисленные побочные эффекты проявлялись у тех, кому сделали подтяжку и нижнего, и верхнего века.
Журнал «Archives of Facial Plastic Surgery», опубликовавший отчет о проведенной научной работе, комментирует, что и более интенсивные вмешательства пластических хирургов также имеют риск возникновения синдрома сухого глаза.
По мнению д-ра Пришманн существует несколько версий, объясняющих, почему блефаропластика может вызвать синдром сухого глаза.
«При проведении хирургического вмешательства на веках временно нарушается механизм моргания, а когда пациент не в состоянии моргнуть, слезная пленка не распределяется по поверхности роговицы», – объясняет она, и добавляет, что вполне вероятно, что слезная пленка в процессе пластики век может изменить некоторые свои свойства.
Ричард Лисман – главный врач в отделении офтальмологической пластической хирургии одного из медицинских центров Нью-Йорка, утверждает, что все хирурги, делающие пластику век, часто сталкиваются с проблемой синдрома сухого глаза у прооперированных пациентов, но как правило она не вызывает каких-либо опасений.
«Синдром сухого глаза – часто встречающееся проявление, добиться излечения которого во многих случаях достаточно легко. Фокус в том, что необходимо исключить пациентов с явной предрасположенностью к длительному проявлению этих симптомов – что нелегко само по себе, ведь им должно быть отказано в проведении операции», – считает доктор Лисман.
Также он пояснил, что определить пациентов, которые наверняка будут испытывать проблемы вследствие синдрома сухого глаза, поможет тщательный предоперационный анализ слезопродукции, хотя его и не стоит проводить каждому пациенту.
В группе риска развития долгосрочных проявлений синдрома сухого глаза (а значит и кандидаты на тестирование) – дамы «бальзаковского» возраста, особенно принимающие противозачаточные препараты, а также пациенты, у которых подобные симптомы вызывало применениеконтактных линз.
Доктор Пришманн утверждает, что большинство пациентов «невероятно счастливы» после проведенной блефаропластики.
Однако она считает, что хирурги все-таки обязаны заранее предупреждать пациентов о возможных рисках, связанных с появлением синдрома сухого глаза, а также брать под наблюдение его проявления уже после проведенной операции.
Источник: http://proglaza.ru/eyesnews/384-podtyazka-vek.html
Подтяжка век и синдром сухого глаза
03.12.2012
Как указывает недавно проведенное исследование, более четверти пациентов, перенесших операцию по подтяжке век, страдают от симптомов сухого глаза – таких, как обильное слезотечение и раздражение.
Исследователи считают, что хотя симптомы сухого глаза легко поддается лечению с помощью глазных капель или мазей, пациенты предпочитают не говорить о подобных проблемах до тех пор, пока их об этом не спросят.
В редких случаях у пациентов развивается трудноизлечимая болезнь сухого глаза спустя годы после выполненной подтяжки век.
«Это как раз то, о чем (как правило) не сообщают и не обсуждают достаточно часто с пациентами до и после хирургического вмешательства», – говорит главный научный сотрудник, доктор Джесс Пришманн, пластический хирург из г. Эдина, штат Миннесота.
Однако, по её словам, это – не такое осложнение, которое должно встревожить людей. По ее словам, данное исследование не ставило целью напугать людей последствиями блефаропластики (пластической хирургии век).
Д. Пришманн со своими сотрудниками изучила медицинские карточки 892 пациентов, которым была проведена подтяжка век одним и тем же хирургом, за период с 1999 г. по 2009 г. Этих пациентов опрашивали на предмет выраженности симптомов сухого глаза до хирургического вмешательства и после – через каждые два года в течение 10 лет.
Почти 27% опрошенных сообщили о том, что у них были симптомы сухого глаза, а другие 26% – об опухании глаз, называемой хемозом (отёк конъюнктивы глазного яблока).
Все перечисленные побочные эффекты наблюдались чаще у тех, кому была сделана подтяжка и верхнего, и нижнего века.
Как указывается в результатах работы, опубликованной в журнале «Архивы лицевой пластической хирургии» (Archives of Facial Plastic Surgery), проведение более интенсивного хирургического вмешательства также оказало влияние на повышение риска появления синдрома сухого глаза.
По мнению Доктора Пришманна существует несколько объяснений, почему подтяжка век вызывает симптомы сухого глаза.
«Когда хирургическое вмешательство проведено на веках, то механизм моргания временно нарушается, и когда пациент не может моргнуть, он не может распределить слезную пленку по поверхности роговицы», – объяснила она. Доктор Пришманн добавила, что вполне возможно, что слёзная плёнка сама по себе также может изменить свои качества в процессе проведения блефаропластики.
Главный врач отделения офтальмологической пластической хирургии Нью-Йоркского медицинского центра, доктор Ричард Лисман утверждает, что многие хирурги, делающие подтяжку век, «очень часто вынуждены наблюдать картину симптома сухого глаза», – но обычно она не вызывает серьезных проблем.
«Симптомы сухого глаза встречаются довольно часто и во многих случаях проблема решается. Фокус заключается в том, что нужно исключить пациентов с очевидной предрасположенностью к длительному проявлению симптомов сухого глаза – что и само по себе нелегко – и этим пациентам должно быть отказано в проведении хирургического вмешательства», – считает доктор Лисман.
Он сказал также, что предоперационный анализ слезопродукции может помочь определить тех пациентов, которые наверняка будут испытывать проблемы из-за синдрома сухого глаза, – хотя этот анализ и не нужно проводить с каждым.
Пациенты, для которых проведение такого тестирования необходимо, это женщины «бальзаковского» возраста или принимающие противозачаточные таблетки, а также те пациенты, которые испытывали трудности с использованием контактных линз в прошлом.
Как говорит доктор Пришманн, большинство пациентов «очень счастливы» после проведенной подтяжки век.
Однако, она полагает, что хирурги должны заранее предупреждать пациентов, объясняя им риски, связанные с возможностью появления синдрома сухого глаза, и следить за его проявлениями после проведенной операции.
Материал подготовлен: Theochem
Источник: http://www.VseOglazah.ru/news/dry-eye-syndrome/blepharoplasty/
Синдром «сухого глаза» как осложнение блефаропластики
Пластика век – это одно из наиболее часто выполняющихся оперативных вмешательств в эстетической хирургии. Пациенты желают устранить возрастные изменения, которые в первую очередь проявляются на нежной коже век. Но любое оперативное вмешательство – это риск, который всегда может повлечь за собой развитие осложнений.
Синдром «сухого глаза» является одним из самых распространенных осложнений, возникающих после блефаропластики. Название синдрома говорит само за себя: после оперативного вмешательства у пациента может нарушаться процесс секреции слезы, которая необходима для очень важного физиологического процесса – увлажнения глазного яблока.
Методы диагностики и лечения синдрома «сухого глаза»
Синдром «сухого глаза» в офтальмологии принято называть сухим кератоконъюнктивитом. Это заболевание может развиваться как осложнение после манипуляций в области глаз, а также как самостоятельная патология.
Этиологическими факторами сухого кератоконъюнктивита могут быть продолжительное применение лекарственных средств, которые регулируют внутриглазное давление, длительная работа за компьютером, нарушения иннервации в результате пареза тройничного нерва и другие причины.
Подвержены заболеванию преимущественно женщины в возрасте после 40 лет. Проявляется синдром «сухого глаза» снижением и даже полным прекращением секреции слезы, а также атрофией слезных желез.
Синдром «сухого глаза»:
- клиническая картина синдрома «сухого глаза»;
- методы диагностики синдрома «сухого глаза»;
- методы лечения синдрома «сухого глаза».
Клиническая картина синдрома «сухого глаза»
В клинической картине синдрома «сухого глаза» выделяют 4 стадии заболевания:
- хронический блефароконъюнктивит – на этой стадии пациент жалуется на резь, зуд и жжение в глазах, ощущение инородного тела и наличие слизистого отделяемого. При осмотре наблюдается разрыхление конъюнктивы, покраснение и утолщение краев век, скопления слизистого отделяемого в нижнем своде;
- эпителиальная дистрофия роговицы – в этой стадии у пациентов появляется светобоязнь, ощущение сухости глаз, слезы отсутствуют при смехе, плаче и различных раздражениях глаз. На поверхности роговицы наблюдается большое количество подвижных нитей, которые одним концом прикреплены к роговице, а второй – свободно свисает;
- нитчатый кератит – в этой стадии появляются жалобы на резкое ухудшение зрения, ощущение инородного тела и боль в глазу. При осмотре наблюдается большое количество слизистых нитей, которые по своей структуре являются трубочками из эпителиальных клеток, наполненными слизью;
- глубокий ксероз роговицы проявляется полным отсутствием зрения. Конъюнктива глазного яблока у таких пациентов тусклая, сероватого цвета, возникает поверхностная васкуляризация роговицы. В особо тяжелых случаях возможно присоединение увеита и иридоциклита.
Методы диагностики синдрома «сухого глаза»
Если у пациента, который перенес блефаропластику или другую эстетическую операцию в области глаз, появляются признаки синдрома «сухого глаза» – ему обязательно необходима консультация офтальмолога.
Диагностический процесс синдрома «сухого глаза» начинается с подробного сбора анамнеза и стандартного осмотра органа зрения с проведением прицельной биомикроскопии краев век, конъюнктивы и роговицы.
Дополнительными методами исследования являются:
- прицельная биомикроскопия переднего отдела глазного яблока;
- исследование процесса выработки слезы и определение стабильности слезной пленки;
- проведение специальных диагностических проб, необходимых для уточнения изменений, ассоциированных с синдромом «сухого глаза».
Методы лечения синдрома «сухого глаза»
Лечение синдрома «сухого глаза» является симптоматическим. Таким пациентам назначаются препараты на гелевой или водной основе, которые являются слезозаменителями:
- гидроксипропил-метилцеллюлоза с декстраном;
- карбомер;
- гиалуроновой кислоты натриевая соль;
- полиакриловая кислота с сорбитом и т.д.
Если препараты искусственной слезы не позволяют достичь желаемого эффекта – применяются обтураторы слезных канальцев.
Дополнительно пациентам с синдромом «сухого глаза» рекомендуются антибактериальные и противовоспалительные средства, назначение которых необходимо для профилактики присоединения вторичной инфекции.
В особо тяжелых случаях необходимым является хирургическое лечение, которое заключается в наложении специального биопокрытия на поверхность глазного яблока.
Источник: https://estet-portal.com/doctor/statyi/sindrom-sukhogo-glaza-kak-oslozhnenie-blefaroplastiki
Синдром сухого глаза: симптомы и лечение, народные средства
Описанный синдром — патология, при которой уменьшается выработка слезы, или меняется состав слезной жидкости. Из-за этого роговица глаз не получает необходимого увлажнения. Это создает серьезный дискомфорт человеку, и, при отсутствии необходимого лечения и увлажнения, всегда становится причиной травмы роговицы. Как следствие – серьезных проблем со зрением.
В медицине непосредственно название «синдром сухого глаза» появился не так давно. До этого недостаточное выделение слезы связывали с синдромом Шегрена. Это аутоиммунное нарушение редко проявляется только на функционировании слезной железы, зачастую оно является одним из признаков других заболеваний.
Многие пациенты, страдающие ревматоидным артритом, жаловались на сухость и жжение в глазах.
Что это такое?
Синдромом сухого глаза называют комплексное заболевание, основанное на нарушении увлажнении роговицы, из-за чего возникает ее пересыхание и нарушение функционирования. При этом снижается качество или количество слезной жидкости, образующей на поверхности конъюнктивы слезную пленку, которая выполняет защитную функцию.
Причины возникновения
Среди состояний, которые вызывают снижение качественного состава и количества вырабатываемой слезной жидкости, специалисты выделяют следующие причины синдрома сухих глаз:
- Недостаток витаминов в пищевом рационе;
- Нарушение режима отдыха и сна (работа за компьютером, с мелкими предметами, длительное чтение);
- Факторы внешней среды (загрязненный воздух, сильный ветер, сухой воздух);
- Ношение контактных линз, которые не соответствуют размерам и имеют низкое качество;
- Эндокринные нарушения, которые возникают у женщин в период менопаузы и климакса, эндокринная офтальмопатия;
- Любое состояние организма, которое не позволяет глазу полностью закрываться, является фактором провоцирующим развитие сухости глаз, поскольку глаз омывается слезной жидкостью только при полном его закрытии;
- Аутоиммунные состояния, заболевания соединительной ткани. Неконтролируемый рост соединительной ткани в организме может привести к полной закупорке слезных протоков, соответственно происходит недостаточная выработка слезной жидкости, нарушается процесс ее распределения по поверхности роговицы;
- Болезнь Паркинсона, инфекционные и кожные заболевания, патологии почек, беременность, дисфункция слезной железы, хронические конъюнктивиты, воспалительные заболевания глаз, тяжелые неврологические заболевания, а также сильное истощение организма может стать причиной развития синдрома сухих глаз;
- Длительная терапия некоторыми лекарственными препаратами (антиаритмичными, антигипертензивными) приводит к снижению выработки жидкости и обезвоживанию, соответственно повышается вязкость слез и снижается их количество. Длительный прием антигистаминных препаратов, кортикостероидов, оральных контрацептивов, не контролированное применение глазных мазей, а также капель с холинолитиками, бета-адреноблокаторами, анестетиками приводит к снижению объемов выработки слезной жидкости.
В зависимости от патогенеза (механизма развития) синдром сухого глаза бывает:
- По причине сниженной секреции слезной жидкости;
- По причине увеличения испарения слезной жидкости;
- Комбинированный.
В зависимости от этиологии (происхождения) синдром подразделяют на:
- Симптоматический, то есть возникший на фоне какого-то заболевания;
- Синдромальный, то есть возникший самостоятельно;
- Артефициальный, то есть развился вследствие неблагоприятных условий окружающей среды (сухой воздух и т.д.).
Существует три степени выраженности синдрома: легкая, средняя и тяжелая.
Механизм развития
Увлажнение глаза происходит за счет имеющейся на глазу защитной пленки, покрывающей роговицу, и вырабатываемой слезной жидкости, которая ее постоянно смачивает.
Защитная пленка состоит из трех слоев:
- Муциновый слой – вырабатывается бокаловидными клетками конъюнктивы и покрывает роговицу, делая её поверхность гладкой и ровной; его функция – удержание слезной пленки на эпителии роговицы; толщина этого слоя 0,02-0,05 мкм, это всего 0,5% толщины пленки;
- Водный (водянистый) слой – продуцируется слезными железами и состоит из биологически активных веществ и растворенных электролитов; непрерывно обновляется и снабжает эпителий роговицы и конъюнктивы питательными элементами и кислородом, а также обеспечивает удаление молекул углекислого газа, отходов метаболизма и отмерших эпителиальных клеток. Толщина этого слоя примерно 7 мкм, что составляет более 90% слезной пленки;
- Липидный слой – покрывает снаружи водный слой и продуцируется мейбомиевыми железами; отвечает за скольжение верхнего века и защиту глазного яблока, препятствует испарению водного слоя и чрезмерной теплоотдаче его эпителия.
Помимо этого, здоровый глаз постоянно содержит небольшое количество слезной жидкости, которая при моргании омывает его. Слезная жидкость имеет сложный состав, вырабатывается целой группой желез, по 2 мл ежедневно в спокойном эмоциональном состоянии, ведь, как известно, в случае эмоциональных потрясений производство слезной жидкости резко возрастает.
Кроме системы выработки слезной жидкости, есть и система оттока лишней влаги из глаза. С помощью слезного канала излишки слез стекают в полость носа, что становится очень заметным, когда человек плачет – у него всегда появляются выделения из носа. Также система оттока позволяет слезной жидкости обновляться и выполнять функцию питания роговицы.
Данный синдром диагностируется у 10-20% населения, причем чаще встречается у женщин (70% случаев). Частот заболевания находится в прямой зависимости от возраста: на возраст до 50 лет приходится всего лишь 12% случаев. 42-43% людей с данным синдромом отмечают существенное ухудшение зрения, испытывают трудности при чтении.
Симптомы синдрома сухого глаза
Выраженность клинических симптомов (см. фото) во многом зависит от тяжести заболевания. Как правильно, человек жалуется на неприятную сухость глаз. Также он плохо переносит ветер, воздух из кондиционера, дым. Как правило, в ответ на действие раздражающих факторов у больного возникает обильное слезотечение.
На синдром сухого глаза могут указывать такие симптомы:
- боязнь яркого света;
- снижение остроты зрения в конце рабочего дня;
- рези, жжение, дискомфорт в глазах;
- ощущение песка в конъюнктивальной полости;
- покраснение и отек конъюнктивы, появление слизистого отделяемого.
Из-за длительной сухости переднего отдела глазного яблока у человека повреждается роговица. Возможно появление нитчатого кератита, эрозий роговой оболочки, сухого кератоконъюнктивита. У некоторых больных образуется конъюнктивохалазис – наползание конъюнктивы на нижний край века.
Последствия
Даже легкая форма синдрома сухого глаза требует адекватного медицинского лечения для предотвращения серьезных и необратимых последствий, которые могут быть следующими:
- Инфицирование тканей глаза;
- Повреждение роговицы;
- Образование различных эрозий;
- Частичная или полная утрата зрения.
Профилактические меры заключаются в ограничении воздействия внешних негативных факторов, своевременном лечении внутренних заболеваний, рациональном питании и употреблении достаточного количества жидкости.
Диагностика
Диагностика синдрома сухого глаза проводится в условиях стационара, начинается с изучения жалоб человека, сбора данных анамнеза.
Необходимы и другие методы клинического обследования, среди которых:
- тест Ширмера для выявления скорости формирования слезной жидкости;
- проба Норна для выявления скорости ее испарения;
- лабораторные исследования;
- биомикроскопия глаза оценивает состояние роговицы, слезной пленки, конъюнктивы;
- флюоресцеиновая инстилляционная проба для определения времени разрыва слезной пленки.
Прежде чем покупать в аптеке глазные капли и заниматься самолечением, необходимо делать все, что рекомендует офтальмолог для выявления первопричины характерного недуга.
Лечение
Терапевтические мероприятия при лечении синдрома «сухого глаза» направлены на достижение следующих целей:
- Устранение заболевания, приведшего к роговично-конъюнктивальному ксерозу (коррекция уровня глюкозы при диабете, устранение гормональных нарушений, купирование ревматоидного воспаления и т. д.);
- Повышение стабильности слезной пленки, что приводит к адекватному увлажнению глазного яблока;
- Устранение ксеротических изменений роговицы и конъюнктивы;
- Профилактика осложнений со стороны роговицы (помутнение, изъязвление).
По большей части больных с синдромом «сухого глаза» лечат амбулаторно. Госпитализируя лишь для хирургического лечения.
Капли для глаз
Наиболее широко используются препараты, получившие название «искусственные слезы». Среди глазных капель и гелей различают препараты с низкой, средней и высокой вязкостью:
- Для синдрома сухого глаза лечение каплями начинают с применения препаратов с низкой вязкостью (Лакрисифи 250 руб., слеза натуральная (350-400 руб), Дефислез (40 руб)). Перед закапыванием капель контактные линзы необходимо снимать.
- При тяжелом течении и выраженном нарушении слезопродукции назначаются препараты средней (Лакрисин).
- И высокой вязкости (гели Видисик 200 руб., Офтагель 180 руб., Лакропос 150 руб).
При этом гели с высокой вязкостью имеют свойство переходить в жидкую фазу при совершении мигательных движений. Так обеспечивается достаточное увлажнение роговицы пациентам с недостаточной продукцией и изменением состава слезной жидкости.
Народные средства для лечения
Как избавиться от сухости глаз в домашних условиях: для лечения можно использовать следующие народные средства:
- Отвар ромашки аптечной для закапывания. 2 г сухих цветов заливают 200 мл воды и ставят на медленный огонь. Кипятят 5 минут, затем дают остыть. Предварительно отвар нужно тщательно процедить, чтобы избежать попадания в глаза мелких частиц. Капают его с помощью стерильной пипетки, по 1-2 капли в сухой глаз;
- Облепиховое масло. Для его приготовления столовую ложку измельченных ягод облепихи нужно смешать с таким же количеством оливкового масла и дать настояться неделю в закрытой посуде. Процедить и наносить на верхние веки ежедневно, до улучшения состояния;
- Зеленый чай – лекарство от сухости глаз. Пакетики с заваренным чаем прикладывают к глазам на 5 минут. Предварительно их можно на 5 минут поместить в морозилку.
- Хорошо стимулирует выработку слезной жидкости камфарное масло, смешанное с оливковым. Возьмите по 25 капельки каждого, смешайте. Смочите ватные диски и приложите к векам – это имеет раздражающее действие и вызовет слезу.
- Капустный лист. Успокаивает, снимает зуд и покраснение, уменьшает отеки. Для достижения эффекта достаточно просто положить лист на веко, не нажимая на глаз.
Гимнастика
Чтобы избавиться от покраснения глаз, необходимо каждые полчаса отрываться от работы за компьютером или чтения книги и выполнять профилактические упражнения. Глаза следует закрыть и несколько раз поводить зрачками по часовой стрелке и против нее. Затем, не открывая глаз, следует поднять зрачки вверх и опустить вниз, направить вправо и влево.
Выполнив эти несложные манипуляции, к закрытым глазам на минуту надо прижать ладони, чтобы им передалось тепло рук. Затем глаза нужно открыть и посмотреть на максимально удаленный предмет, после чего направить взгляд на палец собственной руки. Такое упражнение нужно повторить несколько раз.
При малейшем ощущении усталости глаз рекомендуется быстро поморгать на протяжении непродолжительного времени или же сильно зажмуриться несколько раз подряд. Можно просто прикрыть глаза и расслабиться на пятнадцать секунд.
Профилактика сухости глаз
Поскольку синдром сухого глаза редко возникает из-за врожденных патологий, своевременная профилактика пересыхания роговицы вполне возможна. Более того, каждая мера по предотвращению сухости глаз одновременно работает на защиту от множества инфекционных заболеваний и негативных последствий, сохраняя остроту зрения пациентов.
Предупредить высыхание роговицы в разных ситуациях можно с помощью увлажняющих капель, имитирующих слезную жидкость, однако в некоторых случаях потребуются дополнительные защитные меры.
Так, при сильном ветре и ярком солнце рекомендуется носить защитные очки с UV фильтрами, а при купании в общественных водоемах и бассейнах – использовать плотно прилегающие к коже защитные маски.
Подобные меры позволяют избежать прямого попадания бактерий и грибков на роговицу и предотвратить процесс развития заболеваний, для которых сухость глаза является симптомом.
Защита глаз при работе в офисных и кондиционированных помещениях имеет свои особенности.
Главной проблемой здесь становится низкая влажность, поэтому стоит задуматься об установке испарителя или даже просто расставить емкости с водой.
При работе за компьютером необходимо чаще моргать, регулярно делать разминку глаз и массаж век. Увлажняющие капли важно использовать сразу, как только возникает дискомфорт, жжение и неприятные ощущения.
(1
Источник: https://medsimptom.org/sindrom-suhogo-glaza/
Синдром сухого глаза: лечение, симптомы, причины | Медпрайс
Содержание:
Под понятием синдрома сухого глаза понимают распространенную патологию в офтальмологии, когда имеет место недостаточное увлажнение роговицы глаза и его конъюнктивы, с последующим возникновением нарастающего симптомов ксероза. Согласно статистическим данным, проблема актуальна для 10-20% всего населения земного шара, при этом чаще всего возникает у женщин и у пожилых людей.
Здоровый глаз человека имеет защитную слизистую пленку, толщина которой всего 10мкм. Она препятствует попаданию на его поверхность грязи, пыли, всевозможных частиц и т.д.
Вместе с этим, она способствует проникновению вовнутрь органического питания и кислорода для тканей.
За счет растворения на ее поверхности иммунных комплексов, образуется натуральный природный барьер от воздействия опасных микроорганизмов.
Обычно при описываемом заболевании происходит повреждение пленки, иногда в нескольких местах, что снижает степень смачивания роговицы, а значит и мешает поступлению полезных веществ. Ниже более детально опишем особенности синдрома сухого глаза, способы лечения болезни и ее симптомы.
Почему возникает синдром?
Как правило, синдром сухого глаза возникает по следующим причинам:
- Появление проблем в соединительной ткани, аутоиммунное состояние. Бесконтрольный процесс роста соединительных тканей может сопровождаться закрытием выводных каналов слезных желез очагами фиброзного типа. Следствием является жидкостное голодание и не правильное распределение влаги по роговице;
- При авитаминозе (см. причины ячменя на глазу)
- Появление болезни Паркинсона, сложного неврологического состояния, серьезных болезней глаз, в том числе их воспаления, беременности, проблем с почками, кожных инфекций, истощенного состояния организма и т.д.;
- Во время значительных нарушений в эндокринной системе, климакса у женщин (приливы), периода пременопаузы;
- Вследствие использования не качественных и не правильно подобранных контактных линз;
- Состояние глаз, когда они по какой – либо причине не могут полностью закрываться, что уже косвенно может спровоцировать синдром сухих глаз. Только 100% закрытие век позволяет правильно смазывать глазное яблоко;
- Сбои в режиме отдыха и сна, когда, например, человек долгое время читает без отрыва глаз от книги или же работает на ПК;
- Неблагоприятные факторы окружающей среды, в том числе сильные ветра, повышенная сухость, грязный воздух и прочее;
- Затяжные болезни и прием, в связи с этим, лекарств (антиаримтических и антигипертензивных), способных привести к обезвоживанию организма и понижению уровня выработки жидкости. Ввиду этого увеличивается вязкость слезной жидкости и уменьшается ее объем. Также при приеме оральных контрацептивов, антигистаминнов, использование больших количеств глазных мазей и капель на основе анестетиков.
Учеными доказано, что синдром сухих глаз и контактные линзы тесно связаны между собою. При прогрессировании заболевания появляются неприятные ощущения от ношения оптики, в то же время чрезмерное испарение влаги с внутренней поверхности линзы приводит к усугублению проблемы. В настоящее время линзы делают из прогрессивных материалов, значительно снижающих уровень сухости глаз.
О синдроме сухого глаза и блефаропластике
Изучая данные анамнеза более чем 25% больных блефаропластикой, специалисты заметили тенденцию к появлению жалоб и подозрений на синдром сухого глаза.
И не безосновательно, поскольку данные симптомы действительно проявляются на протяжении долгого времени, однако больные в силу определенных причин, не обращались за медицинской помощью. Большинство банально не берут во внимание проявление болезни.
Стало известно, что у около 25% пациентов, прошедших блефаропластику, при обращении к специалисту, кроме синдрома сухих глаз диагностировали и более опасное воспаление – хемоз.
Группы риска
На основании исследований американских офтальмологов, проведенных в 2013 году, был сделан вывод о наличии зависимости уровня загрязнения воздуха и появления признаков синдрома.
В среднем, городские жители имеют болезни глаз в 4 раза чаще, относительно проживающих в сельской местности.
Примечательным фактом является и то, что нахождение в высокогорных районах также повышает вероятность появления заболевания.
К группе повышенного риска синдрома сухих глаз можно отнести женщин в возрасте за 50 лет, поскольку в это время происходит естественное снижение эстрогенов, оказывающих прямое воздействие на смачивание глаз.
Частота развития болезни
К великому сожалению встретить пациентов, больных таким недугом можно очень часто, при этом из года в год показатели только лишь ухудшаются. Проведение профилактических мер, использование инновационных способов лечения и диагностики до сих пор не дают желаемых результатов. По состоянию на текущее время имеется следующая статистика:
- 43% людей, больных синдромом имеют сложности при чтении;
- 48% населения США находят у себя разные проявления болезни;
- Синдром протекает более 10 лет у больных возрастом от 55 лет, при этом для женщин это 18%, мужчин – 30%;
- В пределах 19% опрошенных респондентов пользуются глазными каплями до 5 раз на протяжении недели, которые реализуются без предъявления рецепта. В то же время 63% считают, что эффективность принимаемых лекарств ничтожно малая.
Симптомы синдрома сухого глаза
Многие попросту не обращают внимания на симптомы, однако в определенный момент могут появиться значительные ухудшения здоровья и ярко выраженные болезненные ощущения.
Зачастую у тех, у кого подтвердился синдром, болезнь протекает с двусторонним прогрессированием, при этом наблюдается:
- Покраснения глаз;
- Ложные чувства наличия инородных тел и песка в глазах;
- Появление слипания век, особенно после сна.
Все перечисленные симптомы могут усиливаться под влиянием дыма или повышенных температурных условий.
Более опасными проявлениями синдрома могут быть:
- Долгое и ярко – выраженное покраснение глаз;
- Чрезмерная чувствительность к свету;
- Снижение зрения;
- Появление невыносимой глазной боли.
- см. симптомы ячменя на глазу
Подобные проявления должны свидетельствовать о возникновении осложнений болезни, при этом может частично травмироваться роговица. Первые симптомы синдрома сухого глаза и лечение их должны стать поводом незамедлительного обращения к врачу. Стоит иметь в виду, что заболевание способно привести к частичному снижению или утрате зрения.
Выделим следующие категории протекания синдрома сухого глаза:
- Зуд. Появляется повышенная раздражительность и чувствительность роговицы глаза, с последующим зудом. Жжение глаз, как правило, возникает вследствие аллергических реакций организма. Подобные состояния лечатся при помощи антигистаминных препаратов. Стоит учесть, что побочным эффектом их использования может стать появление синдрома.
- Жжение. Слезная пленка глаз призвана обеспечивать смачивание внешней оболочки роговицы. С повреждением слизистой, появляется сухость глазного яблока, особенно в местах нервных окончаний. Они посылают в мозг тревожные сигналы, распознаваемых как жжение;
- Ощущение постороннего тела. При дефиците влаги глазного яблока может появляться чувство, будто попала песчинка, или какой – то предмет. Наличие подобных сигналов заставляет мозг реагировать соответствующим образом, а глазам вырабатывать дополнительную жидкость, вымывающую инородный объект;
- Покраснения. В этом случае принято говорить о воспалении. Если поверхность глаза не увлажняется так, как это необходимо, то роговица не получает питательных полезных веществ с жидкостью, что плавно переходит в воспалительный процесс;
- Появление размытости зрения, уходящее с морганием. Слезная пленка, заполняя равномерно глаз, является дополнительным оптическим элементом, формирующим зрение. Частичное ее повреждение приводит к ее неоднородности и не правильной фокусировке картинки. Моргание обеспечивает восстановление работоспособности органа зрения;
- Обильное выделение слез. Обычно пациенты не могут понять, откуда у них эта напасть, и приходят в недоумение, когда ставится диагноз синдрома сухих глаз. В этом случае мозг рефлекторно посылает сигналы на усиленное увлажнение, подобно случаю с наличием инородного тела;
- Дискомфортные ощущения во время просмотра телевизора или чтения. Беспрерывная концентрация зрения на одном объекте приводит к снижению частоты моргания, а значит и ухудшению обновления слезной оболочки роговицы.
При наличии первых, даже незначительных симптомов болезни, рекомендуется обратиться за консультацией к врачу, даже если они со временем проходят.
Каким образом происходит лечение синдрома сухих глаз?
Начинать лечение недуга следует только после консультации с врачом, при этом назначенные лекарства должны обеспечивать необходимое увлажнение глаз, сбалансированное поступление слезной жидкости, качественную борьбу с возбудителями заболеваний, профилактическое действие.
Отличным средством могут стать «искусственные слезы». В ассортименте гелей и капель для глаз можно найти варианты с повышенной, пониженной и средней вязкостью:
- На начальной стадии выбираются капли для лечения синдрома сухого глаза с минимальной вязкостью, при этом контактные линзы перед процедурой закапывания обязательно снимаются;
- При тяжелых стадиях назначаются препараты со средней вязкостью, способные обеспечить требуемую выработку жидкости слезной пленки;
- В исключительных случаях применяют высокую вязкость.
Особенностью гелей с повышенной вязкостью является способность во время моргания переходить в жидкое состояние. За счет этого появляется возможность качественного увлажнения роговицы глаза для больных, имеющих дефицит выработки и измененный состав слезной жидкости.
В процессе моргания структура геля, заменяющего влагу, постоянно восстанавливается. Обычно лекарства с повышенной вязкостью назначают для длительного применения. Одной дозы оказывается достаточно в пределах двух дней. Ее закладывают с внутренней стороны века, при этом осуществлять операцию перед сном, поскольку может появляться временная размытость зрения.
Нормализовать увлажнение и устранить воспаления помогут средства противовоспалительного действия. К ним относят капли с содержанием циклоспорина. С их помощью удается нормализовать состав слезной жидкости.
Кроме этого восстанавливающее действие оказывают множество гормональных капель, которые могут использоваться как обособленно, так и совместно с другими средствами лечения. Стоит понимать, что существует вероятность возникновения побочных эффектов от приема кортикостероидов. В связи с этим применение капель необходимо выполнять под наблюдением врача.
Синдром сухих глаз может появляться после использования антибактериальных средств, для борьбы с множеством воспалительных болезней. В этом случае прописывается тетрациклиновая мазь или эритромициновая мазь.
Как правило, требуется прохождение курса на протяжении 10 дней, при этом рекомендуется их применять перед сном.
Этот метод позволяет качественно бороться с патогенными микроорганизмами и бактериями, убивать инфекции и дополнительно увлажнять роговицу глаз.
И последним актуальным и действенным способом борьбы с недугом является имплантация специального небольшого контейнера, способного заменить природное образование жидкости. Он размещается под нижнюю часть века, и оказывает увлажняющее действие на роговицу на протяжении долгого времени.
Хирургическое вмешательство
Избавиться от синдрома сухого глаза можно и посредством хирургии. Для этого обычно выполняют несколько микроопераций, направленных на стимулирование выработки влаги и поддержания ее концентрации в оптимальном состоянии.
С этой целью выполняют окклюзию слезных протоков роговицы, обеспечивающих необходимое отведение влаги с глазницы. Создание их «закупорки» приводит к накоплению жидкости и нужному увлажнению глазного яблока. Операция делается с применением «пробок», которые, при необходимости, можно извлекать. Процедура простая и позволяет существенно улучшить самочувствие пациента.
Стоит отметить сегодня наличие пробок нового поколения с тонким сечением, внешне напоминающих веревку, способных при достижении температуры тела переходить в форму геля, не вызывая никаких негативных ощущений. Преимуществом пробок считается их фиксированный размер для больных разной комплекции и возраста. Кроме этого, в составе не имеется раздражающих компонентов.
О синдроме сухого глаза также можно прочесть статью на украинском языке: «Синдром сухого ока – лікування, симптоми, причини».
Источник: http://medprice.com.ua/articles/sindrom-suhogo-glaza-lechenie-simptomyi-prichinyi-3499.html
Сухой глаз. Симптомы синдрома сухого глаза. Причины сухости в глазах, диагностика и лечение патологии. Какие капли капать при сухом глазе?
Синдром сухого глаза – это часто встречающаяся патология, которая имеет тенденцию к распространению. Повсеместная распространенность этой проблемы объясняется многократно возросшими зрительными нагрузками в связи с компьютеризацией работы и повсеместным распространением всяческих гаджетов.
Роговица это прозрачная оболочка глаза. Ее строение неоднородно. Условно в ней можно выделить пять слоев:
Эпителий – наружный слой, эластичный, состояний из нескольких слоев плоского эпителия. Именно этот слой роговицы поражается при синдроме сухого глаза.
При некоторых заболеваниях нарушение строения эпителия роговицы может спровоцировать синдром сухого глаза.
Боуменова капсула – это тонкий слой, к которому прикрепляется эпителий.
Строма роговицы – это наиболее массивная структура, занимающая 90% толщины роговицы. Строма состоит из строго структурированного коллагена, обеспечивающего роговице жесткость, прозрачность и упругость.
Десцеметова мембрана – тонкий слой который отделяет строму от внутреннего слоя роговицы – эндотелия.
Эндотелий роговицы – однослойный плоский, растянутый слой роговицы, который обеспечивает малую проницаемость роговицы для воды, что важно для поддержания прозрачности роговицы.
Для понимания причин развития синдрома сухого глаза нам необходимо подробнее остановиться на эпителии роговицы. Этот слой наряду с механической защитой глаза, прозрачностью и способностью быстро восстанавливаться после повреждений, имеет важное свойство – удерживать на свое поверхности муциновый слой слезы. Про этот слой мы расскажем позже. Важно знать, что на поверхности эпителия имеется множество ворсинок и полисахаридных цепочек, которые притягивают воду, белковые молекулы и делают слезную пленку более стабильной. Основные слезные железы – это крупный железистый орган расположенный в венхненаружной части орбиты. Эта железа выделяет слезу в «экстренных случаях», при раздражении глаз, при сильных эмоциях. Активная секреция слезы может превышать 30 мл. в час.
Железы Краузе и Вольфинга – эти железы расположены в самой слизистой конъюнктивы и обеспечивают постоянную «базальную» секрецию слезы до 2-х мл. в сутки, богатой белком и полисахаридами.
Мейбомиевы железы – это трубчатые железы, расположенные в толще века. В каждом веке их насчитывается 20-25 штук.
Тело железы расположено в толще века, а своим канальцем они связаны с маргинальным краем века (между ресницами и краем, прилегающим к глазному яблоку), и выводят на поверхность глаза секрет, содержащий липиды и белки.
Эти железы своим секретом обеспечивают стабильность слезной пленки и препятствуют быстрому испарению с поверхности глаза.
Вопреки расхожему мнению слеза, это не только соленая вода. Ее строение разнообразно и каждый входящий в нее компонент обеспечивает свою функцию.
Наружный слой (липидный).
Это самый тонкий слой слезной пленки. Его толщина составляет всего 0,1 мкм. В своем составе содержит преимущественно жиры, которые вырабатываются Мейбомиевыми железами.
Жировой слой всегда располагается на поверхности и стремится равномерно распределиться по поверхности водянистой части слезы.
Функции этого слоя следующие: препятствует быстрому высыханию слезы с поверхности глазного яблока, поддерживает увлажненность края века.
Средний слой (водный)
Самый массивный слой, его толщина составляет 6 мкм. Этот слой представлен водой с растворенными в ней электролитами. Непосредственно этот слой отвечает за увлажненность глаза.
Внутренний слой (муциновый).
Толщина этого слоя невелика (0,02 – 0.06 мкм), но именно это слой содержит наибольшее многообразие компонентов: полисахаридные молекулы, белки, полисахаридные цепочки наружного слоя клеток роговидного эпителия. Основная функция этого слоя – это защита глаза от вредных веществ, инфекции.
Именно благодаря этому слою, слеза равномерно распределяется по поверхности глаза, активно смачивает слизистые и удерживается на поверхности. Причин для этого много. Ниже постараемся рассмотреть основные из них.
Это состояние может возникать в результате следующей патологии:
- Дисфункция Мейбомиевых желез – когда они вырабатывают слишком густой секрет, который не обладает свойствами текучести, а лишь механически закупоривает сам выводной канал железы.
Синтез густого секрета может быть вызван разнообразными причинами: нарушение жирового обмена: дислипидемии, гормональные изменения в климатерический период, сахарный диабет, нарушение работы щитовидной железы, применение оральных контрацептивов.
- Хронический блефарит – это воспаление края века.
При этом состоянии длительное воспаление края век изменяет его структуру, по этой причине веко не выполняет своей функции равномерного распределения слезы по поверхности глаз при моргании. Длительное воспаление края века приводит к отеку слизистой, и сдавливанию выводных протоков Мейбомиевых желез.
В результате механической обструкции отток секрета замедляется иногда железа и вовсе закупоривается (возникают , ячмени). Блефарит может быть вызван различными причинами: аллергией, демодекозным поражением век, хроническим инфекционным конъюнктивитом, осложнениями после химического или термического ожога век.
Это состояние вызвано поражением слезных желез расположенных на поверхности конъюнктивы (железы Краузе и Вольфинга). Эти железы обеспечивают постоянную нефорсированную секрецию слезы. При их поражении снижается увлажненность роговицы слезой, длительность удержания слезы на поверхности глаза .
Это состояние возникает при следующих патологиях:
- Хронический инфекционный конъюнктивит (покраснение глаза с выделениями)
- Хронический аллергический конъюнктивит (покраснение глаза на фоне аллергической реакции)
- Хронический блефарит (воспаление края века)
- Состояние после химического или термического ожога конъюнктивы
Как правило, эта патология спровоцирована поражением слезной железы в результате травмы, ревматического поражения или инфекционного поражения. Патологии которые приводят к этой патологии следующие: острый инфекционный дакриоаденит, синдром Шегрена, травматическое повреждение слезной железы.
Для синдрома сухого глаза, в зависимости от степени патологии характерны различные симптомы.
1 степень синдрома сухого глаза
- Периодические ощущения сухости в глазах
- Глаза периодически слезятся
- Глаза реагируют на ветер, изменение внешней температуры
- Периодические легкие покраснения глаз
Вышеперечисленные симптомы особенно усиливаются при выполнении работы требующей максимальной концентрации внимания или повышенной зрительной нагрузки.
2 средняя степень синдрома сухого глаза
- Сухость в глазах может возникать и без повышенных зрительных нагрузках
- Стабильное выраженное ощущение сухости в глазах, пациенту приходится прищуривать глаза
- Выраженное покраснение глаз
- Непереносимость ветра, дыма, яркого света
- Любая концентрация внимания и зрительная нагрузка обостряет вышеперечисленные симптомы.
3 тяжелая степень синдрома сухого глаза (нитчатый кератит)
- Глаза постоянно воспаленные
- Выраженное снижение остроты зрения
- Без применения слезозаменителей открыть глаза невозможно
- Ощущения множественных инородных тел в глазах
Если слезные железы воспалены или повреждены иным способом, то и слезу они вырабатывают некачественную. В зависимости от того какие слезные железы поражены, зависит тактика лечения и прогноз.
Состояние, при кортом обостряется синдром сухого глаза. Все дело в том, что когда мы напрягаем свое зрение при работе за компьютером, чтении печатного текста и прочей работе вблизи, мы невольно в 3-4 раза реже моргаем. При этом жировой слой в виде пленки рано или поздно разрывается и слеза быстро высыхает. В местах подсыпания роговицы формируется воспалительная реакция, с покраснением, ощущением «песка в глазах» и даже болезненностью. Как правило, при этом наблюдается ускоренная выработка слезы, человек даже может плакать, но дискомфорт в глазу может еще длительное время сохраняться.
- Агрессивная внешняя среда
Кондиционированный воздух, вентиляторы и обогревательные приборы создают сухой воздух и способствуют быстрому разрыву слезной пленки и ускоренному испарению слезы.
Выворот века приводит к тому, что при моргании веки не смыкаются и слеза не распределяется по всей поверхности слизистой глаза равномерно. Неполное смыкание век (лагофтальм) приводит к такому же эффекту – локальному подсыханию глаза.
Данный метод диагностики можно проводить с использованием красителя (флюоресцеин), но возможно определить время разрыва слезной пленки и без него (под большим увеличением микроскопа).
В чем заключается метод?
Глаза пациента последовательно осматриваются под микроскопом. После настройки микроскопа, доктор просит пациента моргнуть, и после как можно дольше не моргать. После последнего моргания засекается время. Когда поверхностная слезная пленка разрывается, доктор фиксирует время. В норме стабильности слезной пленки должна составлять не менее 30 сек. Время разрыва слезной пленки в 10-30 секунд можно рассматривать как подозрительное. В этом случае следует повторить тест.В этом тесте определяют скорость ускоренной секреции слезы в ответ на раздражение. Для этого пациента усаживают в кресло, нижнее веко оттягивают и закладывают за боковую часть века полоску специальной откалиброванной бумаги. В таком положении пациента оставляют на 5 минут. Через 5 минут осматривают полоски и оценивают, на какую длину они смочены. Результат в 15 мм и более считается нормой. Существует и модификация этого теста, называется Ширмер 2. В нем производят все то же самое, но перед закладыванием тест-полосок в глаза закапывают капли, которые «замораживают» слизистую глаз (локальная анестезия).
В этом тесте смачиваемость полоски в 10 мм. и более считается нормой.
При этом исследовании обращают внимание на сосуды конъюнктивы, структуру конъюнктивы, смоченность роговицы и конъюнктивы слезой и гладкость поверхности роговицы, так же доктор обращает особое внимание на прозрачность эпителия роговицы.
В случае выявления подозрительных симптомов доктор может принять решение о дополнительных тестах в диагностике.Данный метод далеко не всегда используется в диагностике синдрома сухого глаза. Его ценность заключается в том, что этот краситель окрашивает эпителиций роговицы с поврежденным поверхностным слоем.
При этом поврежденный эпителий роговицы (который охотно окрашивается красителем) не удерживает на своей поверхности слезу, что веред к быстрому разрыву слезной пленки и еще большему подсыханию в этом месте глаза.
Лечение производится поэтапно, капли, массаж век, более специфическое лечение, а в случае неудачи, хирургия.
В подавляющем большинстве случаев лечение синдрома сухого глаза начинается с увлажняющих капель (благо в наше время этого добра полно в аптеках). Но важно подобрать именно капли с нужным составом, в зависимости от формы синдрома сухого глаза. Увлажняющие капли по составу можно условно разделить на три основные группы:
1.
содержащие в своем составе электролиты – натуральная слеза и аналоги. Эти капли помогают при нехватки жидкой части слезы, электролитов.
2. содержащие гиалуронат – систейн ультра, артелак хилокомод и т.д. Гиалуронат – это полисахарид, который оказывает стабилизирующее действие на слезную пленку, придает каплям более густую консистенцию и способствует более длительному увлажнению глаз. Эти капли показаны при «неправильной» работе желез конъюнктивы Краузе и Вольфинга.
3. препараты содержащие жировую эмульсию – катионорм, систейн баланс. Эти капли показаны тем, у кого проблемы с мейбомиевыми железами и страдает стабильность слезной пленки.
Назначается в том случае, если увлажняющие капли, содержащие жировую эмульсию, не привели к достаточному увлажнению глаз. Сама процедура, несмотря на свое многообещающее название, не очень приятна.
Суть ее заключается в том, что доктор, под контролем микроскопа надавливает на веко, сдавливая веко с помощью стеклянной палочки, заведенной за веко со стороны слизистой.
Назначается в случае значительного повреждения слизистой глаза с нарушением секреции желез конъюнктивы Краузе и Вольфинга. Наилучший результат достигается если данные капли назначать еще на 1 стадии синдрома сухого глаза. Часто их приходится назначать в начале лечения, когда пациент попадает к доктору в период обострения сухости.
Они необходимы для того, чтобы устранить воспалительную реакцию глаза, нормализовать секрецию слезы и нормализовать структуру края века. К данному методу прибегают в том случае, если все вышеперечисленные методики не привели к значительному улучшению состояния глаз.
Хирургическая операция состоит в закупорке выводных протоков слезных канальцев. Обычно это достигается прижиганием устьев этих протоков. В настоящее время возможно и временное закрытие слезного канальца. С этой целью в слезную точку устанавливается специальный силиконовый обтуратор.
При необходимости этот обтуратор можно извлечь и восстановить проходимость слезных путей.
Специальность: Врач офтальмолог
Источник: https://www.polismed.com/articles-sukhojj-glaz.html