Ретинопатия недоношенных – симптомы, диагностика и лечение
Недоношенность влечет за собой немало проблем со здоровьем малыша не только в первое время после родов, но и в дальнейшем, и ретинопания недоношенных также относится к таковым.
Согласно статистике с этой патологией встречается каждый второй малыш, рожденный с весом до 1,5 кг, и около 73% деток, рожденных с весом до 1000 г.
На возникновения данной патологии влияет и период недоношенности, вероятность ее появления у малюток, родившихся до 32 недель, составляет 1:2.
Об основных причинах возникновения заболевания ученые еще спорят, но есть ряд уже доказанных причин, вызывающих это опасное заболевание.
Как возникает патология?
Ретинопатия недоношенных – это патология развития сетчатки глаза, которая может повлечь в дальнейшем полную потерю малышом зрения.
Сетчатка глаза малютки начинает формироваться с 16-й недели. В этот период развиваться кровеносные сосуды, которые затем станут питать все структуры глаза, сама же сетчатка глаза в сформированном виде берет активное участие в процессе восприятия и нарушение ее развития может повлечь разнообразные расстройства зрительной функции.
Первые кровеносные сосуды возникают в центре, в области макулы, а затем разрастаются по периферии. Заканчивается процесс формирования всей сосудистой сетки глаза к 40-й неделе.
При более раннем рождении, формирование останавливается, между зонами с уже существующими сосудами и той, где их пока нет, образуется белая полоса (зона разделения). Затем на белой полосе формируется вал (рубец).
В этом месте сосуды утолщаются, начинают разрастаться и прорастают в стекловидное тело.
В дальнейшем разросшиеся сосуды провоцируют кровоизлияния в стекловидное тело, уплотнение тканей глаза, натяжение сетчатки, что приводит к ее отслойке.
Ретинопатия у недоношенных детей возникает не всегда, в первые дни жизни она незаметна, а появившиеся признаки патологии можно обнаружить только к 3-й или 4-й недели жизни ребенка.
Причины ретинопатии
Первично врачи считали причиной возникновения этой патологии воздействие кислорода на сосуды сетчатки малютки. Дело в том, что в утробе матери у новорожденного развитие структур глаза проходит в бескислородной среде. А недоношенные детки обязательно помещаются в кувез, проводиться терапия с повышенным содержанием кислорода.
Но сегодня наряду с этой причиной озвучивают и вторую: присутствие света и искусственного освещения. В утробу матери лучи света не проникают.
Одновременно с этими факторами называют и несколько других причин.
- Пороки развития плода.
- Осложнения в родах.
- Гипоксия плода.
- Врожденные патологии малыша.
- Воспалительные заболевания беременной.
- Наследственность.
Виды и стадии ретинопатии
Парадоксально, но наибольший процент малышей болеющих на это заболевание отмечается в странах с высокоразвитой медициной, именно здесь врачи научились выхаживать малышей весом до 750 гр.
Симптомы ретинопатии недоношенных зависят от периода развития болезни, которые по международным стандартам разделяются на 5 стадий.
- Стадия — это формирования пограничной белой линии между областью с уже сформированными сосудами и той, где их пока нет. Эта граница пока тонкая, а нарушения минимальны. Иногда болезнь останавливается на 1-й стадии, а затем происходит самопроизвольный регресс, после чего формирования сетчатки продолжается.
- Стадия характеризуется утолщением пограничной линии и формированием на ее месте гребня (вала). Существующие сосуды в области вала утолщаются и местами врастают в вал. При второй стадии также возможен регресс, а нарушения зрительных функций незначительны.
- Стадия считается пограничной. При дальнейшем прогрессировании ретинопатии к 4-й стадии возникнут необратимые изменения, которые можно устранить только с помощью хирургической операции. Однако 3-я стадия может стать и порогом для самопроизвольного регресса. Обычно она обнаруживается к 3-му или 4-му месяцу жизни малыша. Если диагностируется 3 (А) стадия, то сосуды врастают в гребень, но не прорастают в стекловидное тело, стадия 3 (А) продолжается до 6-го месяца и иногда наступает самопроизвольный регресс. В дальнейшем следы ретинопатии рассасываются и на глазном дне остаются только отдельные небольшие очаги. При 3 (В) стадии те сосуды, которые образовались и разрослись в пограничном гребне, начинают прорастать в стекловидное тело, происходит кровоизлияния, возникает угроза отслойки сетчатки. При обнаружении прорастающих сосудов решается в срочном порядке вопрос об операции. Иногда, чтобы сохранить зрение малышу, это нужно сделать в течение 2-3 дней.
- Стадия характеризуется углубляющимся процессом отслойки сетчатки, для нее так же характерно перерождение хрусталика, его уплотнение, рубцевание стекловидного тела. Здесь операция показана в экстренном порядке. В случае промедления ребенку грозит слепота.
- Стадия — это полная воронкообразная отслойка сетчатки, смещение структур глаза, полная необратимая слепота.
Около 80% малышей, у которых диагностировали 1-ю и 2-ю стадии выздоравливают без оперативного лечения, так как наступает самопроизвольный регресс.
При 3-й стадии требуется срочное вмешательство, которое может быть как криокоагуляцией, так и процедурой при помощи лазера. В стадии 3В может потребоваться витрэктомия (удаления стекловидного тела или его части). При своевременном проведении операции прогноз также положительный.
4-я и 5-я степень врачи расценивают как терминальные. Здесь прогноз на восстановление зрения неблагоприятный.
Иногда ретинопатия недоношенных протекает очень быстро, даже молниеносно, а границы стадий болезни смыты. Такую картину врачи называют болезнь-«плюс». Решение о проведении операции потребуется принимать молниеносно.
Особенности наблюдения за маленькими пациентами
Диагностика ретинопатии недоношенных начинается с 3-4 недели жизни. Она проводится при отсутствии признаков заболевания в качестве профилактики ежемесячно. После выздоровления каждые 6 месяцев до 18 лет. Это важно для исключения рецидивов в подростковом возрасте.
При обнаружении ретинопатии на 1-й и 2-й стадиях осмотр детского офтальмолога требуется каждые 2 недели, при 3-й степени – каждую неделю, при диагнозе болезнь-«плюс» каждые 3 дня.
Осмотр проводится с использованием специального расширителя, который исключает давления пальцев доктора на глаз малютки. Перед осмотром в глаз ребенка закапывают специальные капли (атропин).
Осмотр при наличии ретинопатии 3-й степени или болезни-«плюс» проводится в присутствии врача-анестезиолога, неонатолога.
Признаки ретинопатии, которые могут заметить родители
В первые дни и недели жизни малыш очень мал и самостоятельно заметить родителям патологию невозможно. Иногда за признаки ретинопатии принимают обычную дальнозоркость малыша. Насторожить должны следующие признаки на 3-4 месяце жизни:
- Появившееся косоглазие на одном глазу.
- Если малыш не реагирует на предметы, находящиеся на расстоянии 1 метра от него или больше.
- Если малыш не выказывает беспокойства при закрывании одного глаза, но при этом сердиться, если закрывают второй.
- Если малыш совсем не реагирует на свет.
Самым правильным будет своевременное посещение офтальмолога в профилактических целях в соответствии с графиком.
Лечение ретинопатии в зависимости от стадии заболевания
Принципы и виды лечение ретинопатии недоношенных зависят от стадии заболевания.
При 1-й и 2-й стадии рекомендовано консервативное лечение. Показаны витаминные комплексы, снижение доз препаратов, содержащих активный кислород или способствующих его усвоению. Проводиться лечение кортикостероидами, антиоксидантами, противовоспалительными препаратами. Однако такое лечение эффективно далеко не всегда.
Часто врачи прибегают к хирургическому крио- или лазерному коагулятивному лечению (они блокируют зону гребня и препятствую разрастанию сосудов). Этот метод эффективен в 60% случаев, но о результатах можно судить только спустя 2 недели. В некоторых случаях требуется повторное проведение процедуры. Криокоагуляция проводится под общим наркозом, поэтому врачи чаще прибегают к лазерному лечению.
На 3-й стадии лечить можно только хирургическими методами. Способ оперативного вмешательства, зависит от состояния сетчатки: при 3(А) проводят лазеро- или криокоагуляцию с консервативным лечением в дальнейшем. Операции проводятся под наркозом, что само по себе уже опасно для малыша.
При 4-й и 5-й стадиях делают хирургические операции (витрэктомию) по удалению стекловидного тела или той его части, в которую проросли сосуды, а также процедуру экстрасклерального пломбирования, чтобы сохранить глаз.
Может ли ретинопатия пройти сама по себе?
Диагноз ретинопатия недоношенных требует, прежде всего, уточнения, для чего потребуется проведения дополнительных диагностических обследований: проведение електроретинографии, УЗИ глаза.
Если же диагноз подтвержден, а стадия заболевания 1-я или 2-я, то возможен самопроизвольный регресс, т. е. самопроизвольное рассасывание образовавшего пограничного вала и образовавшихся патологических сосудов. В таком случае возникшие изменения не будут прогрессировать, а со временем исчезнут и останутся только незначительные проявления.
Как уже отмечалось, регресс наблюдается примерно у 80% малюток, которым поставлен данный диагноз.
Пороговым считается стадия 3(А), при ней еще возможен регресс, но в дальнейшем потребуется срочная лазерная коагуляция. Отсутствие лечения может вызвать такие последствия, как полная слепота, глаукома, катаракта, помутнение стекловидного тела, астигматизм, миопия высокой степени.
Однако ретинопатия недоношенного ребенка, которая прошла на 1-й и 2-й стадии вызывает в дальнейшем у каждого второго малыша к 10 годам такие нарушения зрительной функции, как астигматизм, миопию, дальнозоркость.
Советы и рекомендации
Источник: http://MoeOko.ru/zabolevaniya/retinopatiya-nedonoshennyx.html
Ретинопатия у недоношенных детей: стадии и степени, причины, симптомы, диагностика и лечение, последствия и профилактика + фото
С развитием технологий стало возможно выходить детей, родившихся даже на особо ранних сроках и с маленьким весом.
Однако, помимо сохранения жизни, важно учесть их особую неприспособленность к окружающему миру и чувствительность всех органов, неподготовленных к такому раннему рождению. Особенно часто подвергаются нагрузке зрительные органы.
Практически у всех недоношенных малышей при осмотре выявляется ретинопатия — серьёзное заболевание, которое может привести к потере зрения.
Описание заболевания
Недоношенность зачастую приводит к множеству осложнений у детей, так как ещё неподготовленный организм ребёнка появляется на свет и сталкивается с раздражающими факторами окружающей среды. Сразу после родов проводится множество манипуляций и процедур, которые хоть и помогают ребёнку выжить, но могут нанести и существенный вред.
Одна из самых частых патологий в данном случае — ретинопатия, серьёзное заболевание зрительных органов у детей, родившихся раньше срока, из-за неполноценного развития сосудистой системы глаза. Чаще всего возникает у малышей, появившихся на свет до 26–32 недели беременности. Практически у всех детей, появившихся на свет до 28 недели выявляется ретинопатия.
Видео о ретинопатии недоношенных
Причины возникновения и факторы риска
Третий триместр беременности крайне важен для подготовки плода к родам. Примерно на 15–16 неделе начинается формирование кровеносной системы глаза и полностью завершается она к 36–40 неделе беременности. В случае преждевременного появления на свет у ребёнка не до конца формируется зрительная система и в ней отсутствуют необходимые сосуды.
Болезнь развивается не сразу после родов, в течение первого месяца организм малыша активно пытается восстановить недостающие функции. Риск заключается в особой уязвимости зрительных органов, которые способствуют частым разрывам сосудов, кровоизлияниям и, как следствие, отслоению сетчатки.
Увеличивает риск формирования ретинопатии следующие факторы:
- недостаточное питание глаз из-за недоразвитости кровеносной системы;
- использование кислорода в специальных камерах для новорождённых, без которого ребёнок погибнет;
- вес до 1400 гр;
- генетическая предрасположенность к заболеваниям органов зрения;
- воздействие внешнего освещения на несформированную сетчатку;
- внутриутробные инфекционные поражения;
- мозговые кровоизлияния у плода из-за осложнений во время беременности;
- отклонения в развитии дыхательной, кровеносной и нервной систем;
- курение, приём алкоголя и наркотических средств матерью во время беременности.
Классификация, стадии и степени
В настоящее время принята международная система классификации ретинопатии у недоношенных детей, основанная на выраженности поражения сетчатки глаза. Особенность состоит в том, что болезнь может остановить своё развитие на любой из стадий и закончиться как полным восстановлением зрения, так и слепотой.
Стадии ретинопатии у новорожденных детей
Существует 5 стадий заболевания, из которых первые три — активные, а последние две — рубцовые формы:
- Первая стадия характеризуется появлением демаркационной (разделяющей) линии между зрелой сосудистой частью и аваскулярной, в которой сосуды ещё не успели образоваться. На этом этапе врачи предполагают положительный прогноз, если в течение длительного времени болезнь не прогрессирует. В такой ситуации постепенно снижают посещение окулиста до одного раза в неделю.
- Во время второй стадии демаркационная линия значительно утолщается, становится более плотной и формирует характерный валик. Это тревожный признак, который предполагает более тщательное наблюдение за ребёнком.
- Третья стадия в редких случаях приводит к самоизлечению. Формируются новые сосуды в центре глаза, соединительная ткань разрастается по всей длине валика, а стекловидное тело становится плотнее, немного изменяя свою прозрачность. Показана экстренная операция.
- Во время четвёртой стадии сетчатка отслаивается, а стекловидное тело рубцуется и становится мутным. Если не провести операцию на данном этапе, то пациент ослепнет.
- Пятая стадия сопровождается полным отслоением сетчатки.
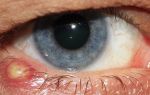
Зрачок перестаёт реагировать на раздражители, становится мутным
Помимо этого существует злокачественная форма ретинопатии, при которой отсутствует разделение на стадии, а болезнь прогрессирует очень быстро, без постепенного образования соединительной ткани, а за счёт отёков и кровоизлияний. Это происходит примерно в 25% случаев. Выделяют следующие формы атипичной ретинопатии:
- «пре-плюс» форма характеризуется усиленной сосудистой активностью;
- «плюс» форма ускоренная, при ней быстрей происходит отслоение сетчатки;
- задняя агрессивная форма — наиболее тяжёлое течение болезни, при которой только в 45% случаев возможно сохранить зрение.
Симптомы и признаки
Видимые признаки заболевания не проявляются сразу, так как у новорождённого сложно выявить отклонения зрения. Всем детям, входящим в группу риска обязательно назначаются периодические проверки у офтальмолога.
На 4 и 5 стадии происходит сильное отслоение сетчатки
Однако некоторые видимые признаки могут обнаружить сами родители:
- во время игры ребёнок подносит игрушки очень близко к лицу;
- не видит предметы, находящиеся вдали;
- наблюдает за происходящим вокруг только одним глазом;
- моргает только одним глазом;
- не реагирует на раздражители;
- косоглазие;
- резкое снижение зрения (заметно после двух лет).
На осмотре у врача, в зависимости от стадии регистрируются признаки.
Таблица признаков и стадий недуга
| Стадия ретинопатии | Симптомы |
| 1 стадия | Глазное дно практически без изменений, обнаруживается только не совсем правильное формирование сосудов.Ухудшается качество зрения, может развиться косоглазие. |
| 2 стадия | Видны остатки разросшейся рубцовой ткани, они имеют сглаженную форму.Обнаруживается дистрофическое поражение сосудов. Наблюдаются кровоизлияния. |
| 3 стадия | Центральная плоскость сетчатки сдвигается, зрительный нерв деформируется.Ребёнок может жаловаться на боль в глазах. |
| 4 стадия | Фиброзная ткань достегает хрусталика и ресничных связок, смещение сетчатки сильно выраженно.Зрение значительно портится, возникает пелена перед глазами. |
| 5 стадия | Сетчатка полностью отслаивается, порой образуя складчатую или воронкообразную форму.Из-за отсутствия полноценного оттока жидкости образуется глаукома.Зрачки не реагируют на свет, взгляд не фокусируется на предметах. |
Диагностика
Диагностику ретинопатии проводят в возрасте 3–4 недель. Выявить начало болезни можно с помощью следующих методов:
- Осмотр офтальмолога с помощью налобного офтальмоскопа.
- Цифровая ретиноскопия с обследованием сосудов.
- УЗИ диагностика, назначаемая при помутнении стекловидного тела или обширных кровоизлияниях, которые не дают возможности провести осмотр с помощью прямых оптических методов.
- Электроретинография.
- Оптическая когерентная томография.
Также необходимо будет сдать общий и биохимический анализ крови, ЭКГ, изучить протромбиновый индекс и провести бактериальный анализ мазка коньюктивы.
В особо тяжёлых случаях необходим осмотр каждые три дня, а на первых двух стадиях — каждую неделю до подтверждения регрессии заболевания. В последующем обязательны профилактические осмотры у офтальмолога вплоть до совершеннолетия и даже старше, по показаниям врача.
Осмотр малыша офтальмологом необходим очень часто при ретинопатии
Лечение
Способ лечения ретинопатии сильно зависит от стадии заболевания. При первых двух возможны консервативные методы, а при более серьёзных формах и особенно при злокачественном течении, необходимо провести операции.
В некоторых случаях, когда при наблюдении состояние органов зрения не происходит регресса, а постепенно самостоятельно восстанавливается, могут быть исключены любые вмешательства и происходит самоизлечение.
Но не стоит полагаться только на эту возможность, плановое наблюдение у врача поможет с полной уверенностью убедиться, что у малыша не происходят дегенеративные процессы в органах зрения.
Консервативное
Основные направления — медикаментозное поддержание здоровья с помощью гормонов и витаминов. Особенно эффективным такое лечение будет на первых двух стадиях. Ребёнку назначаются кортикостероиды, вазодилататоры, антикоагулянты, витамины группы Е.
Начиная с третьей стадии показано хирургическое вмешательство. Как правильно, она диагностируется на 3–4 месяце жизни.
Лазерная и криогенная коагуляция позволяет излечить ретинопатию на ранних стадиях и приводит к обратным процессам, при которых формируется нормальная кровеносная система зрительных органов.
Её эффективность оценивается до 80%, если операция была проведена не позднее трёх дней с начала стягивания сетчатки в стекловидное тело. Во время криокоагуляции замораживается область, в которой не сформировались кровеносные сосуды, что останавливает рубцевание.
С помощью лазера можно провести безболезненную и безопасную процедуру, создающую рубец в необходимой области сетчатки, препятствующий патологическому росту сосудов.
Лазерная коагуляция — наиболее безопасное хирургическое лечение глаз
В наиболее тяжёлых случаях прибегают к вирэктомии, при которой извлекается стекловидное тело и микрохирургическим путём восстанавливается сетчатка.
Во время четвёртой стадии показана склеропломбировка, при которой с помощью микроразрезов сетчатка соединяется с местом её отслойки.
При пятой стадии хирургическое вмешательство проводят уже не с целью сохранить зрение, так как это невозможно из-за разрушения пигментного эпителия, палочек и колбочек, а с целью сохранения глазного яблока.
Видео о лечении ретинопатии у недоношенных детей
Возможные последствия и осложнения
При несвоевременно начатом лечении или злокачественной форме могут наблюдаться следующие осложнения:
- миопатия, при которой трудно различить объекты, находящиеся вдалеке (близорукость);
- нарушения изгиба хрусталика, искажающего преломления света, которые приводят к астигматизму;
- отслойка сетчатки;
- двусторонняя слепота;
- помутнение стекловидного тела;
- косоглазие;
- амблиопия (снижение зрения, при котором не помогают очки или линзы);
- катаракта глаза (помутнение роговицы);
- деформация глазного нерва;
- микроофтальмия (уменьшение размеров глазного яблока относительно нормы);
Профилактические меры
В качестве профилактических мер ретинопатии можно посоветовать сохранительные меры во время беременности, чтобы избежать преждевременных родов.
Если же ребёнок родился раньше срока, то необходимо постоянно наблюдать за зрением малыша, проводить тестирование в домашних условиях и ходить на приёмы к офтальмологу.
Очень важно вовремя выявить заболевание и начать лечить ребёнка, так как даже упущенная неделя может привести не только к ослаблению зрения, но даже и к полной его потере. Именно при своевременном применении всех рекомендуемых врачом методов возможно сохранение здоровья ребёнка, болезнь отступит.
Источник: http://ZorSokol.ru/problemy/retinopatiya-u-nedonoshennyih-detey-chem-opasno-i-kak-lechat.html
Ретинопатия недоношенных
Ретинопатия недоношенных – вазопролиферативное поражение сетчатки, обусловленное незрелостью структур глаза у детей, рожденных раньше срока.
Ретинопатия недоношенных характеризуется нарушением нормального васкулогенеза и нередко самопроизвольно регрессирует; в остальных случаях сопровождается помутнением стекловидного тела, миопией, астигматизмом, косоглазием, катарактой, глаукомой, тракционной отслойкой сетчатки.
Ретинопатия диагностируется в ходе осмотра недоношенного ребенка детским офтальмологом с помощью офтальмоскопии, УЗИ глаза, электроретинографии, зрительных ВП. Лечение ретинопатии недоношенных может включать крио- или лазеркоагуляцию сетчатки, витрэктомию, склеропломбирование.
Ретинопатия недоношенных – нарушение процессов васкуляризации сетчатки у детей, имеющих низкий гестационный возраст.
Частота ретинопатии недоношенных в неонатологии и детской офтальмологии тесно коррелирует со степенью зрелости организма ребенка: так, у детей с массой тела менее 1500 г патология сетчатки развивается в 40-50% случаев; менее 1000 г – в 52-73%; а у глубоко недоношенных детей с массой тела менее 750 г – в 81-95% случаев.
Парадоксальность ситуации заключается в том, что совершенствование условий выхаживания детей с экстремально низкой массой тела приводит к увеличению случаев ретинопатии недоношенных, которая в развитых странах становится ведущей причиной слепоты у детей.
Причины ретинопатии недоношенных
Нормальный васкулогенез (рост сосудов) сетчатки у плода начинается с 16 недели внутриутробного развития и завершается к 40 неделям гестации. Т. о.
, чем меньше гестационный возраст ребенка, тем больше в его сетчатке содержится аваскулярных зон.
Наиболее подвержены возникновению ретинопатии недоношенных дети, рожденные от преждевременных родов ранее 34-ой недели гестации с массой тела менее 2000 г.
Развитие сосудов сетчатки регулируется различными медиаторами – факторами роста, из которых наиболее значимы и изучены фактор роста сосудистого эндотелия, фактор роста фибробластов и инсулиноподобный фактор.
Нарушению регуляции нормального ангиогенеза и развитию ретинопатии у недоношенных способствуют условия, вызывающие изменение парциального давления кислорода и углекислого газа в крови. Дело в том, что метаболические процессы в сетчатке осуществляются посредством гликолиза, т. е. расщепления глюкозы, протекающего без участия кислорода.
Поэтому длительное пребывание ребенка на ИВЛ, кислородотерапия, колебания в режиме назначения сурфактантов и т. п. способствуют развитию ретинопатии недоношенных.
Дополнительными факторами риска, влияющими на возникновение ретинопатии недоношенных, служат гипоксия плода, внутриутробные инфекции, синдром дыхательных расстройств, внутричерепные родовые травмы, сепсис, анемия новорожденных и др. Одним из вероятных триггеров развития ретинопатии является воздействие на незрелую сетчатку недоношенного избыточной освещенности, тогда как в норме ангиогенез сетчатки протекает внутриутробно в отсутствии светового воздействия.
Патогенез ретинопатии недоношенных связан как с нарушением образования новых сосудов сетчатки, так и с изменением уже сформировавшихся сосудистых трактов.
При ретинопатии недоношенных образование сосудов в аваскулярных зонах периферии сетчатки прекращается, а новообразованные сосуды начинают прорастать в стекловидное тело, что в дальнейшем приводит к кровоизлияниям, новообразованию глиальной ткани, натяжению и тракционной отслойке сетчатки.
Принятая в мировой практике классификация ретинопатии недоношенных выделяет в течении заболевания активную и рубцовую (регрессивную) фазы. Активная фаза ретинопатии недоношенных, в зависимости от локализации и выраженности сосудистых изменений, подразделяется на 5 стадий:
- I стадия – образование демаркационной линии – узкой границы, отделяющей васкулярную (сосудистую) часть сетчатки от аваскулярной (бессосудистой).
- II стадия – формирование на месте демаркационной линии возвышения – демаркационного вала (гребня). Сосуды врастают в вал и могут образовывать небольшие участки неоваскуляризации.
- III стадия – в области вала появляется экстраретинальная фиброваскулярная пролиферация. Соединительная ткань и сосуды разрастаются по поверхности сетчатки и проникают в стекловидное тело.
- IV стадия – соответствует частичной отслойке сетчатки, обусловленной экссудативно-тракционным механизмом. Данная стадия ретинопатии недоношенных подразделяется на подстадии: IVa – без отслойки макулы и IVб — с вовлечением в отслойку макулярной зоны.
- V стадия – тотальное отслоение сетчатки воронкообразной формы (с узким, широким или закрытым профилем воронки).
В 70-80% случаев I и II стадии ретинопатии недоношенных самопроизвольно регрессируют, оставляя минимальные остаточные изменения на глазном дне. III стадия является «пороговой» и служит основанием для проведения профилактической коагуляции сетчатки. IV и V стадии ретинопатии недоношенных расцениваются как терминальные из-за неблагоприятного прогноза в отношении зрительных функций.
В большинстве случаев при ретинопатии недоношенных наблюдается последовательное, постадийное развитие изменений, однако возможен молниеносный вариант («плюс»-болезнь), характеризующийся злокачественным, быстрым течением.
Продолжительность активной стадии ретинопатии недоношенных составляет 3-6 месяцев. Если в течение этого времени не произошло спонтанного регресса изменений, наступает фаза рубцевания с развитием остаточных явлений.
В этой стадии у ребенка могут развиваться микрофтальм, близорукость, косоглазие и амблиопия, поздняя отслойка сетчатки, фиброз стекловидного тела, осложненная катаракта, вторичная глаукома, субатрофия глазного яблока.
Объективные офтальмологические данные являются единственными проявлениями ретинопатии недоношенных, особенно в ее активной фазе, поэтому одновременно могут расцениваться как симптомы заболевания.
Для выявления ретинопатии обследованию детского офтальмолога подлежат все недоношенные через 3-4 недели после рождения. В более раннем возрасте признаки ретинопатии недоношенных еще не проявляются, однако при офтальмологическом осмотре может быть выявлена другая врожденная патология глаза: глаукома, катаракта, увеит, ретинобластома.
Дальнейшая тактика предполагает динамическое наблюдение недоношенного ребенка офтальмологом каждые 2 недели (при незавершенной васкуляризации сетчатки) либо еженедельно (при первых признаках ретинопатии), либо 1 раз в 2-3 дня (при «плюс»-болезни). Осмотры недоношенных детей проводятся в присутствии неонатолога и анестезиолога-реаниматолога.
Основным методом выявления ретинопатии недоношенных служит непрямая офтальмоскопия, осуществляемая после предварительного расширения зрачка (мидриаза).
С помощью УЗИ глаза дополнительно выявляются экстраретинальные признаки ретинопатии недоношенных в III-IV стадиях.
С целью дифференциальной диагностики ретинопатии недоношенных и патологии ЗН (аномалий развития или атрофии зрительного нерва) выполняется исследование зрительных ВП, электроретинография ребенку. Для исключения ретинобластомы информативны УЗИ и диафаноскопия.
Для оценки степени отслойки сетчатки предлагается использовать оптическую когерентную томографию.
Лечение ретинопатии недоношенных
В I–II стадии ретинопатии недоношенных лечение не показано. В III стадии с целью предупреждения прогрессирования ретинопатии недоношенных до терминальных стадий проводится профилактическая лазеркоагуляция либо криокоагуляция аваскулярной зоны сетчатки (не позднее 72 часов от момента выявления экстраретинальной пролиферации).
Эффективность профилактического коагуляционного лечения при ретинопатии недоношенных составляет 60-98%. Среди местных осложнений хирургических процедур встречаются ожоги глаз, гифема, преретинальные мембраны, иридоциклиты, окклюзия центральной артерии сетчатки. Общесоматические осложнения могут включать апноэ, цианоз, брадикардию или тахикардию.
Оценка результативности коагуляционного лечения ретинопатии недоношенных проводится спустя 10-14 дней. При стабилизации или регрессе процесса лечение расценивается как эффективное; в случае продолжающейся эктраретинальной пролиферации возможно повторение крио- или лазеркоагуляции.
В регрессивном и послеоперационном периоде назначаются инстилляции лекарственных препаратов (дизинфицирующих, антиоксидантных, противовоспалительных), физиотерапевтическое воздействие (электрофорез, магнитостимуляция, электроокулостимуляция).
В случае дальнейшего прогрессирования ретинопатии недоношенных до IV-V стадий возникает необходимость проведения витрэктомии (ленсвитрэктомии) или циркулярного пломбирования склеры (экстрасклерального пломбирования).
Прогноз и профилактика ретинопатии недоношенных
У большинства детей ретинопатия недоношенных не прогрессирует дальше I-II стадии, изменения сетчатки подвергаются обратному развитию; при этом сохраняется достаточно высокая острота зрения.
Тем не менее, у половины из них к 6-10 годам выявляются аномалии рефракции (близорукость, дальнозоркость, астигматизм), глазодвигательные нарушения (косоглазие, нистагм).
При прогрессировании ретинопатии недоношенных до IV-V стадии или молниеносной форме заболевания прогноз на сохранение зрительной функции неблагоприятный.
Профилактика ретинопатии недоношенных – это, прежде всего, профилактика преждевременных родов; проведение терапии, направленной на пролонгирование беременности; правильное выхаживание недоношенных, их динамическое наблюдение детским офтальмологом. Дети, перенесшие ретинопатию недоношенных, в старшем возрасте должны проходить регулярное офтальмологическое обследование, включающее визометрию, рефрактометрию, электрофизиологические исследования, компьютерную периметрию и др.
Источник: http://www.krasotaimedicina.ru/diseases/children/retinopathy-of-prematurity
Ретинопатия недоношенных: пособие для родителей
В этой статье доктор расскажет о ретинопатии недоношенных, вероятных причинах ее развития и прогрессирования, о современных методах диагностики и лечения, применяемых как во всем мире, так и в нашей стране.
Елена ВИЗНЕР,
врач детский офтальмолог НПЦ «Бонум»
У ребенка, родившегося раньше срока, все системы и органы являются незрелыми. Эта «всеобщая» незрелость (нервной, дыхательной, иммунной и других систем) может стать источником самых разных проблем и заболеваний. В частности, в первые месяцы жизни может возникать специфическое поражение глаз – ретинопатия недоношенных (РН).
Родившись преждевременно, ребенок имеет недоразвитые сосуды сетчатки глаза (самая внутренняя и значимая оболочка), они как бы «застигнуты на полпути». Те участки сетчатки, до которых сосуды еще не доросли, называются аваскулярными (дословно – «лишенные сосудов»).
Сами по себе они не опасны. Такой ребенок нуждается лишь в тщательном наблюдении, поскольку в большинстве случаев глаза «дозревают», то есть сосуды развиваются и достигают периферии сетчатки.
Завершение развития глаз происходит в первые 3-4 месяца жизни, в дальнейшем у ребенка есть все шансы на хорошее зрение.
Однако у части детей под влиянием разных причин может начаться неконтролируемый рост сосудов на границе нормальной и аваскулярной зон сетчатки, развивается патологическая ткань в прозрачных средах (фиброз стекловидного тела). Это само по себе значительно снижает зрение (не исправляется очками и требует хирургического лечения), но фиброз может еще вызвать и отслойку сетчатки, что ведет к практической слепоте.
Начало заболевания чаще всего приходится на срок 34-37 недель (нужно сложить срок беременности, когда родился ребенок, и недели жизни). Например, у ребенка, родившегося в 28 недель, самый опасный период – с 6-й по 9-ю недели жизни (1,5-2 месяца).
В настоящее время во многих странах мира, в том числе и в России, ежегодно заболевают несколько тысяч недоношенных детей. Даже в такой экономически развитой стране, как США, каждый год в результате РН слепнут 500-600 детей.
До настоящего времени, несмотря на изучение заболевания более 60 лет, не найдена какая-либо конкретная причина, при отсутствии которой РН не развивалась бы. Существуют лишь так называемые факторы риска, которые с разной степенью вероятности и в различных сочетаниях могут приводить к возникновению и прогрессированию РН. Выделяют несколько групп наиболее значимых факторов риска.
Проблемы здоровья мамы. Как известно, здоровый малыш должен быть запланированным и желанным, маме следует встать на учет в женской консультации на ранних сроках беременности.
Только в этом случае можно своевременно выявить и пролечить многие заболевания (например, инфекционные заболевания половой сферы – хламидиоз, уреаплазмоз, кандидоз, микоплазмоз) или осложнения беременности (токсикоз, угроза прерывания, анемия беременных, хроническая фетоплацентарная недостаточность, ведущая к кислородному голоданию плода).
При соблюдении этих правил повышаются шансы на рождение здорового доношенного ребенка. В других случаях ребенок уже внутриутробно страдает от нехватки кислорода, что является фактором риска по развитию РН.
Проблемы течения родов. Даже для здорового доношенного ребенка процесс родов является тяжелым стрессом. Основным негативным фактором признана гипоксия (кислородное голодание).
Если же появляется на свет недоношенный ребенок, который уже внутриутробно испытывал дефицит кислорода, то на момент его рождения почти всегда требуется реанимация (проведение искусственной вентиляции легких – ИВЛ).
Кроме того, многие осложнения родов (преждевременная отслойка плаценты, длительный безводный период, патологическая кровопотеря в родах) способствуют усугублению гипоксии ребенка и, соответственно, увеличению длительности ИВЛ. А проведение ИВЛ свыше 3 суток является доказанным фактором риска РН.
Проблемы раннего периода жизни. Известно, что чем меньше масса тела и срок гестации, тем чаще может развиваться РН. К группе риска в нашей стране относят детей, родившихся в сроке до 35 недель и с массой тела до 2000 граммов.
Большой проблемой раннего периода жизни являются перепады уровня кислорода в крови (ребенок может периодически переставать дышать, требовать неоднократной недлительной ИВЛ).
По мнению специалистов, это даже хуже, чем однократно проведенная длительная ИВЛ.
Заболевания ребенка в раннем периоде после рождения.
Неблагоприятный вклад в развитие РН играют поражение нервной системы (кровоизлияния, ишемия, гидроцефалия, кисты, судорожный синдром, отек мозга, перивентрикулярная лейкомаляция), дыхательные нарушения (кардио-респираторный дистресс-синдром новорожденных, связанный с незрелостью легких, бронхолегочная дисплазия), общие и местные инфекции (внутриутробное инфицирование, сепсис, пневмония, энтероколит, менингоэнцефалит).
По международной классификации различают 5 стадий заболевания
1-2-я стадии наиболее легкие, зачастую не требуют лечения, у 80-85% детей наблюдается самопроизвольное излечение. Шансы на хорошее зрение очень велики (при отсутствии другой патологии глаз).
3-я стадия (развитие фиброза): вероятность самопроизвольного излечения снижается до 25-30%, и необходимо срочно, в течение 72 часов после обнаружения нарушения, провести лазерное лечение. На сегодняшний день эта процедура является единственным шансом предупредить слепоту. Частота успешного лечения достигает 95%.
4-я стадия (частичная отслойка сетчатки): несмотря на все усилия и проведенное лечение в части случаев может развиваться частичная отслойка сетчатки за счет рубцевания (фиброза) внутри глаза.
Зрение снижено или практически отсутствует.
В этой ситуации доктор решает вопрос о возможности проведения раннего хирургического лечения (витршвартэктомия) для профилактики развития тотальной отслойки сетчатки и возможности частичного сохранения зрения.
5-я стадия (тотальная, «воронкообразная» отслойка сетчатки) – развивается при самом неблагоприятном течении РН, и даже успешное хирургическое лечение редко приводит к восстановлению зрения. Зрение при этой стадии отсутствует. В основном операции при 5-й стадии проводят для сохранения глаза как органа и предупреждения осложнений.
Особо выделяют так называемую плюс-болезнь, или заднюю агрессивную форму РН.
Эта форма РН характеризуется более ранним началом, агрессивным течением и быстрым прогрессированием (счет идет на часы и дни).
Плюс-болезнь отличается крайне неблагоприятным прогнозом и очень плохо поддается лазерному лечению. Частота этой формы колеблется от 7% до 27%, а частота слепоты может достигать 50%.
Передний отдел глаза доношенного ребенка состоит из роговицы, радужки и хрусталика, которые фокусируют изображение и регулируют количество света, поступающего в глаз.
Полость глазного яблока заполнена гелеобразной прозрачной структурой, которую называют стекловидным телом.
В заднем отделе (как бы выстилая глазное яблоко изнутри) находится сетчатка – тонкая полупрозрачная оболочка, состоящая из нервных клеток, она создает и передает полученное изображение по зрительному нерву в головной мозг.
Нормально развитый глаз доношенного ребенка имеет почти полностью сформированную сетчатку.
Кровеносные сосуды, обеспечивающие питание сетчатки, начинают расти из заднего отдела к переднему с 16-й недели внутриутробного развития.
С носовой стороны сетчатки их развитие заканчивается приблизительно к 36-й неделе, а с височной – к 39-40-й неделе. Таким образом, к моменту рождения ребенка формирование кровеносных сосудов сетчатки должно быть завершено.
Когда ребенок рождается раньше срока, сетчатка сформирована не полностью. Она имеет кровеносные сосуды только в заднем отделе, а в переднем остается без сосудов.
Степень недоразвития кровеносных сосудов сетчатки пропорционально зависит от срока недоношенности. У ребенка со степенью недоношенности 33-34 недели в большинстве случаев сетчатка почти полностью развита.
А у детей со сроком меньше 31-32 недель недоразвитие сетчатки больше выражено.
Все дети с ретинопатией недоношенных любой формы и стадии должны наблюдаться до 1 года (при самопроизвольном регрессе заболевания и развитии хорошего зрения) либо до 18 лет (при развитии РН 3-5-й стадий).
При появлении признаков развития 3-й стадии или плюс-болезни РН применяют лазерные или криохирургические методы лечения.
На сегодняшний день лазер- или криокоагуляция аваскулярных зон сетчатки являются единственным доказанным и признанным методом профилактики тяжелых форм РН.
Смысл любого из этих методов – блокирование аваскулярной сетчатки ради спасения нормальной сетчатки в центральной зоне и сохранения зрения.
Эффективность криолечения в настоящее время достигает 90%, но многие исследователи указывают на большую частоту различных осложнений как в ходе операции (отек конъюнктивы, повреждение глазодвигательных мышц, кровоизлияния в стекловидное тело и сетчатку), так и после нее (сразу после операции – кровоизлияния, временный подъем внутриглазного давления, в отдаленном периоде – близорукость, косоглазие).
В настоящее время большинство специалистов предпочитают использовать лазерное излучение. Лазерное лечение проводят под наркозом, поэтому у врача часто бывает ограничено время операции в связи с тяжелым общим состоянием ребенка, в этих случаях глаза лечат по очереди и этапов (операций) может быть несколько.
Следует отметить, что если ребенок перенес даже легкие стадии активной ретинопатии недоношенных или у него имеются невыраженные рубцовые изменения, то считается, что у таких детей не происходит формирование полноценной сетчатки.
В дальнейшем у таких детей высокий риск развития близорукости, дистрофии и вторичных отслоек сетчатки.
Исходя из этого, дети, перенесшие ретинопатию недоношенных, должны наблюдаться у офтальмолога не реже 2 раз в год, до достижения 18-летнего возраста.
В Екатеринбурге существует Центр ретинопатии недоношенных на базе НПЦ «Бонум», врачи которого занимаются данной проблемой и проводят диспансеризацию, наблюдение детей, выполняют лазерное и хирургическое лечение. При необходимости подключается помощь тифлопедагога (специалиста по развитию слепого ребенка) и психолога.
Чем раньше выявлены признаки начала заболевания, тем больше шансов, что своевременное лечение (лазерное, хирургическое) будет успешным. Поэтому, уважаемые родители, обязательно приходите с детьми на осмотр офтальмолога. Это особенно актуально в первые 1-2 месяца жизни.
Источник: http://www.xn--80aeabmonymc5bc.xn--p1ai/articles/retinopatija_nedonoshennykh:_posobie_dlja_roditelejj.html