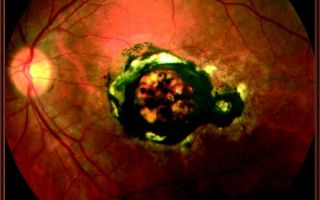
Дегенерация сетчатки глаза: причины, формы и лечение
Дегенерация сетчатки глаза относится к необратимым разрушениям тканей, что ведет к понижению работы зрительных органов. В современное время такой процесс встречается достаточно часто среди людей пожилого возраста. А вот дегенерация сетчатки у детей является редким заболеванием.
Причины возникновения дегенерации сетчатки глаза
Точных причин дегенеративного процесса медицина так и не нашла. Некоторые специалисты считают, что болезнь имеет наследственный характер. Зачастую проявлять она себя начинает лишь в старческом возрасте. Связывают такое явление с накоплением веществ метаболизма в нервных тканях. К основным факторам принято относить следующие.
- Нарушение кровотока в организме. Причиной могут стать повышение артериального давления, заболевания сосудистой системы, повышенный уровень холестерина и сахара в крови.
- Отравление или инфицирование организма.
- Близорукость.
- Сахарный диабет.
- Лишний вес.
- Вредные привычки в виде курения и потребление алкогольных напитков.
- Воздействие на зрительный орган прямых ультрафиолетовых лучей.
- Неправильное питание, где преобладает жирная пища.
- Нехватку витаминов в организме.
- Постоянные стрессовые ситуации.
Дегенерация сетчатки глаза можно развиться и в молодом возрасте в результате:
- заболеваний сердечно-сосудистой системы;
- болезней, связанных с эндокринной системой;
- беременности;
- травмирования зрительного органа.
Симптомы дегенерации сетчатки глаза
Дегенерация сетчатки характеризуется нарастанием симптомов в следующем виде.
- Понижения четкости при рассматривании объектов на близком расстоянии.
- Раздвоенности изображения.
- Проявления пятен темного или мутного цвета.
- Возникновения ломанных линий.
- Искаженных образов при зрении.
При прогрессировании болезни может произойти полная утрата зрения. Но такое явление встречается крайне редко.
Возрастная форма дегенерации сетчатки глаза
Возрастную форму дегенерации в медицине принято еще называть макулярной дегенерацией и хориорентинальной дистрофией. Зачастую болезнь встречается у пациентов старше пятидесяти лет.
Дегенерация сетчатки глаза данного типа может стать основной причиной утраты центрального зрения, но при этом сохранится периферическое.
Больные теряют способность четко видеть предметы, в результате чего они не могут читать, писать и управлять машиной.
Возрастная дегенерация сетчатки глаза возрастного типа
Этот вид аномалии встречается достаточно часто. Возрастная дегенерация сухого типа начинается с отложений друзы под нервной тканью. Напоминают они вкрапления желто-белого цвета, которые постепенно сливаются и затвердевают. Этот процесс мешает нормальной работе сетчатой оболочки.
Стенки сосудов также уменьшаются, вследствие чего нарушается кровоток в зрительном органе. В дальнейшем происходит атрофия глазных тканей. Повреждение макулы является необратимым процессом, что ведет к утрате центральной зрительной функции.
К основным признакам сухой формы возрастной дегенерации принято относить следующие.
- Замедленное развитие.
- Ухудшение зрительной функции.
- Отсутствие серьезнейших последствий.
- Процесс начинается в одном зрительном органе, лишь в редких случаях поражается второй.
Дегенерация сетчатки сухого типа не имеет специфического лечения. Заболевание не приводит к сильному ухудшению зрительной функции. Но в некоторых ситуациях сухая форма переходит во влажную.
Возрастная дегенерация влажного типа
Влажная форма заболевания встречается достаточно редко и является осложнением сухого типа. Последствия более опасны и могут привести к полной слепоте. Зачастую патологический процесс происходит в поврежденном месте сетчатой оболочки.
В нем начинают разрастаться кровеносные сосуды, которые имеют хрупкость и ломкость. В результате этого под макулой наблюдаются кровоизлияния. Вместе в этим происходит разрастание соединительной ткани, что изменяет форм и положение сетчатки.
К главным признакам принято относить:
- поражение одного или двух глаз;
- стремительную утрату зрительной функции;
- возникновение слепоты необратимого характера.
В некоторых ситуациях своевременное лечение помогает замедлить процесс. Но зачастую происходят рецидивы.
Основными методами лечения возрастной дегенерации сетчатки являются следующие.
- Терапия фотодинамического характера. Процедура подразумевает введение фотосенсибилизаторов, которые связывают белки из патологических сосудов.
- Лазерная коагуляция. В таком случае происходит прижигание новообразованных сосудов. На области остается небольшой рубец, а зрительная функция в данном месте не восстанавливается. Но лечение лазером помогает приостановить дегенеративный процесс и дальнейшее ухудшение зрения.
- Инъекции. В пораженную часть вводят специализированный белок, который способен приостановить дистрофический процесс в глазу.
Периферическая дегенерация сетчатки глаза
Когда в процесс вовлекаются периферические отделы глазного яблока, то в таком случае принято говорить о периферической дегенерации сетчатки.
При первых стадиях заболевание развивается без проявления симптомов. Раннее диагностирование усложняется тем, что при осмотре глазного дна периферическую область тяжело рассмотреть.
Первые нарушения можно заметить лишь при помощи специализированной офтальмологической аппаратуры.
К основным признакам принято относить следующие.
- Увеличение длины глазного яблока.
- Близорукость прогрессирующего характера.
- Ухудшение кровотока в сосудистой системе зрительного органа.
Пигментная дегенерация сетчатки глаза
Пигментная дегенерация сетчатки встречается лишь в редких случаях. А к основному фактору принято относить генетическую предрасположенность. При таком процессе происходит нарушение функционирования фоторецепторов, которые располагаются в нервной ткани.
Они отвечают за черно-белое и цветное зрение, которое нужно человеку в дневное и темное время суток. Есть мнение, что пигментная дегенерация сетчатки передается от мамы к малышу еще при внутриутробном развитии.
Зачастую патология встречается у мужской части населения.
К основным симптомам относят следующие.
- Ухудшение зрительной функции.
- Плохое видение в темное время суток и нарушение цветового восприятия.
- Уменьшение зрительного поля.
В дальнейшем развиваются осложнения в виде глаукомы вторичного характера, помутнения стекловидного тела и задней полярной катаракты.
Лечение пигментной формы дегенерации заключается в сосудосуживающей терапии, применении стимуляторов биогенного характера, приема витаминных комплексов и снижение зрительных нагрузок.
В некоторых ситуациях назначают оперативное вмешательство, где происходит пересаживание волокон наружной прямой и косой мышечной структуры.
В качестве дополнительного лечения назначают соблюдение диеты и прием витаминов.
Диагностирование заболевания дегенерации сетчатки глаза
Зачастую пациенты не сразу обращаются за помощью к врачу, что плохо сказывается на дальнейшей работе зрительного органа. Чтобы с точностью диагностировать форму болезни, доктор назначает обследование, куда входит следующие действия.
- Периметрия.
- Визометрия.
- Осматривание глазного дна.
- Ангиография флюоресцентного характера.
- Ультразвуковое диагностирование глаза.
- Электрофизиологическое обследование зрительного органа.
- Лабораторные анализы.
Профилактические мероприятия по предотвращению дегенерации сетчатки глаза
При обнаружении дегенерации сетчатки глаза восстановить полностью зрительную функцию не представляется возможности. При помощи современных методов лечения можно лишь приостановить процесс разрушения.
Но в некоторых ситуациях заболевание проще предотвратить, чем потом лечить.
Поэтому необходимо соблюдать правильное и сбалансированное питание, чтобы глазам поступали все нужные витамины, понизить зрительную нагрузку, а в яркую солнечную погоду пользоваться солнцезащитными очками.
Также рекомендуется отказаться от вредных привычек в виде курения и принятия спиртных напитков. Окулиста необходимо посещать не меньше одного раза в год, особенно, это касается пациентов старше пятидесяти лет и людей, имеющих наследственную предрасположенность к развитию болезни.
Советы и рекомендации
Источник: http://MoeOko.ru/zabolevaniya/degeneraciya-setchatki.html
Дистрофия сетчатки глаз сегодня излечима, но не на 100%
Только ранее обращение к офтальмологу гарантирует полное приостановление процесса дегенерации, но, к сожалению, истончение и деформация глазных тканей изначально не проявляется явными симптомами. Человек замечает искажение зрительного восприятия лишь при сильной деградации зрения.
Дистрофия сетчатки глаза излечима, если вовремя поставить диагноз, однако даже в ранней стадии болезни 100% зрение восстановить уже не получится. Зато с помощью консервативного, лазерного, либо фотодинамического лечения можно избежать дальнейшего ухудшения трофики глазных тканей. Какие методы лечения, предлагаемые врачами, сегодня наиболее популярны? Все ответы здесь.
Консервативная терапия
Лечение медикаментозными препаратами направлено на улучшение питания клеток, ускорение кровообращения, регуляции глазного давления. А также очищения стенок сосудов от холестериновых отложений, восстановление их эластичности.
Список самых эффективных препаратов, назначаемых с целью приостановления дальнейшего развития дистрофии сетчатки глаз:
Из группы вазодилаторов и ангиопротекторов
Таблетки:
- Папаверин.
- Аскорутин.
- Компламин.
- Пирацетам (Винпоцетин).
- Ношпа.
Лекарства способствуют расширению, укреплению стенок кровеносных сосудов.
Антиагреганты
Препараты:
- Аспирин.
- Тиклопидин.
- Магникор.
- Клопидогрель.
Назначаются с целью исключения тромбообразования в сосудах мозга и глаз.
Витаминотерапия
Средства:
- Окувайт Комплит.
- Лютеин.
- Витаминно-минеральные комплексы.
Во избежание дальнейшего развития дистрофии глазной сетчатки витамины В, А, С, Е, Р можно не только принимать в таблетках, но еще обязательно обогатить ими ежедневный рацион питания.
Антихолестериновые средства
Препараты:
- Симвастатин.
- Метионин.
- Розувастин.
- Атровостарин.
Назначаются только при наличии признаков атеросклероза.
Для предотвращения разрастания сосудистой сетки клетчатки глаз
Препараты:
- Макуджен.
- Авастин.
- Луцентис.
Для улучшения микроциркуляции и регенерации тканей
Капли:
- Пентоксифиллин.
- Эмоксипин.
- Солкосерил.
- Тауфон, Таурин.
- Офтан Катахром.
Все препараты офтальмолог назначает индивидуально. Самолечение недопустимо.
Другие способы лечения
Важно знать, что эффективное лечение дистрофии сетчатки глаз достигается только комплексными мерами: параллельно с использованием лекарственных средств часто применяются другие методы торможения развития необратимых дегенераций тканей.
Клиники предлагают следующие методы предотвращения деструкции внутренних тканей глаз:
- С применением генной терапии. В основе операции – реимплантация стволовых клеточек сетчатки.
- Инновационная методика – производится инъекционное впрыскивание в тело глаза препарата Bevasirinad, что обусловливает исключение причины дистрофии на генном уровне. Препарат проникает сквозь мембраны клеток, блокирует некоторые гормоны, способствующие новообразованию и разрастанию сосудов, поскольку деактивирует функции генов, кодирующих белки.
- Укрепление истонченной сетчатки глаз аргоновым лазером. С помощью луча повышают температуру тканей, что вызывает свертывание белка, тем самым тормозит развитие дистрофии.
- Фотодинамическое лечение. Внутрь вены вводится лекарство Визудин, которое заполняет все новообразованные и хрупкие сосуды сетчатки. После чего с помощью лазерного луча производят коагуляцию всех патологических капилляров. Получасовая операция значительно улучшает трофику клеток, устраняет экссудацию.
- При полной слепоте производится замена поврежденных тканей сетчатки на искусственный дигитальный электронно-оптиковый протез.
- Эндовентральная операция (внутри яблока глаза), а также экстраклеральная операция (на склере) по вшиванию искусственной сетчатки.
- Инъекции Луцентиса и Авастина применяются с целью блокировки вещества VEGF, способствующего размножению патологических клеток.
- Фотостимуляция импульсная аппаратная направлена на возбуждение нейронов с целью улучшения кровоснабжения клеток, снижения воспалительного процесса, а также отечности. Частоты альфа ритма способствуют восстановлению функций анализаторов зрения, регулируют сбалансированность работы мозговых полушарий. В процессе лечения улучшается питание клеток глаза и кровообращение, что предотвращает дегенерацию.
Любой из перечисленных методов может иметь осложнения, поэтому назначается к исполнению только после тщательной диагностики строго индивидуально. Некоторые способы лечения дистрофии сетчатки глаз применяются только за рубежом (Израиль, Германия).
Народная медицина
В домашних условиях дистрофия тканей глаза неизлечима, однако с целью предотвращения быстрого ее развития, нужно увеличить в рационе количество полезных растительных соков из фруктов, ягод, трав, овощей. В них содержаться не только витамины и минералы, но достаточно много ферментов, растительных белков, антиоксидантов, других полезных ингредиентов, способствующих улучшению кровообращения, питания клеток.
Пользу при дистрофии приносят многие лекарственные растения:
- Малина, ивовая кора способствуют разжижению крови, ускорению кровотока в сосудах сетчатки.
- Крапива, цвет липы улучшают состав крови.
- Календула, тысячелистник, зверобой уничтожают болезнетворную флору и паразитов.
- Настойки элеутерококка, женьшеня, эхинацеи – эффективные иммуностимуляторы.
- Пустырник, валериана – успокаивающие нервную систему травы.
- Расторопша, кукурузные рыльца, чеснок стимулируют уничтожение вредного холестерина, а также препятствуют его оседанию на стенках сосудов.
- Замечательным средством замедления дегенерации клеток является мед пчел.
- Очень хорошее действие оказывает рыбий жир.
- Некоторым людям частично восстановить зрение при его незначительном ухудшении помогает гирудотерапия (укусы пиявок), но процедуры можно проводить исключительно при помощи специалистов. В слюне пиявок много целебных веществ, способствующих повышению общего иммунитета, а также ферментов, предупреждающих сосудистые новообразования.
Важное условия предотвращения ухудшения зрения – своевременное лечение диабета, почечной, сердечной, легочной, печеночной недостаточности. А также инфекционных болезней, провоцирующих дегенерацию вследствие нарушения обменных процессов и снижения трофики клеток.
Профилактика
Поскольку главными факторами, провоцирующими дистрофию сетчатки глаз, являются чрезмерная вязкость крови, недостаточное снабжение клеток кислородом, а также питательными веществами, интоксикации, нервное напряжение, важно с детства привыкать к здоровому образу жизни:
- Исключать вредные привычки.
- Заниматься в спортивных кружках, секциях.
- Питаться согласно рекомендуемым Минздравом нормам и правилам.
- Важна личная гигиена, предотвращающая заражения глаз инфекциями.
- Главное правило профилактики выявления близорукости, дальнозоркости, астигматизма – первопричин излишнего перенапряжения органов зрения – своевременное посещение офтальмолога, а также немедленное лечение, позволяющее избежать увеличения дегенерации.
Наука ежедневно семимильными шагами движется вперед, уже сегодня многими учеными тестируются инновационные методы лечения дистрофии сетчатки глаз, поэтому наше счастливое завтра уже не будет омрачено надвигающейся слепотой.
Друзья, если Вам известны какие-либо новые методы, или хотите подробно узнать о существующих эффективных способах лечения, пишите на сайт, очень ждем комментариев.
Источник: https://GlazMedic.ru/distrofiya-setchatki-glaza-izlechima/
Предложен метод генной терапии возрастной макулярной дегенерации сетчатки
| Изображение: Retina Group of New York |
Возрастная макулярная дегенерация (ВМД) – заболевание сетчатки, приводящее к гибели чувствительных клеток и прогрессирующему ухудшению зрения.
По оценке ВОЗ, она является третьей ведущей причиной слепоты после катаракты и глаукомы и входит в перечень приоритетных офтальмологических заболеваний.
При этом, по многочисленным оценкам, в ближайшем будущем частота этого заболевания будет только расти.
Выделяют влажную и сухую форму ВМД. Влажная форма вызвана патологическим разрастанием сосудов непосредственно под макулой – зоной наибольшего скопления фоторецепторов. Жидкость, просачивающаяся из этих сосудов, и приводит к разрушению клеток.
Поэтому одной из наиболее перспективных лечебных стратегий этой формы ВМД является блокирование работы фактора VEGF, ответственного за рост сосудов. Впрочем, препараты, используемые для этого, дороги, а использование более доступных аналогов не одобрено и может привести к тяжелым осложнениям.
Кроме того, при таком лечении пациентам требуются многочисленные повторные внутриглазные инъекции.
Ученые университета Джона Хопкинса предложили альтернативный вариант лечения влажной формы ВМД, основанный на генной терапии. Разработанное ими средство AAV2-sFTL01 изменяет генетический материал клеток сетчатки, после чего они начинают вырабатывают белок sFLT01. Этот белок связывается с VEGF, снижая его активность, и образования новых сосудов не происходит.
Эффективность терапии анти-VEGF резко снижается, если инъекция не проведена вовремя. При использовании новой методики повторных процедур не требуется – достаточно лишь одного применения средства, вносящего необходимые генетические изменения.
Создатели лекарства надеются, что это не только уменьшит дискомфорт, но и значительно увеличит качество лечения.
Кроме того, из-за отличающегося механизма действия, возможно, генетическая терапия будет приводить к улучшению и при неэффективность анти-VEGF терапии.
Статью, описывающую результаты использования новой методики, ученые опубликовали в журнале The Lancet.
Рассмотренная ими выборка была небольшой, и для однозначной оценки потребуется проведение более масштабных исследований.
Тем не менее, поставленная цель была достигнута: исследователи показали, что разработанное ими средство эффективно и хорошо переносится вне зависимости от дозировки, а значит, выбранное направление весьма перспективно.
Источник: https://www.lvrach.ru/news/15435696/
Периферическая дистрофия сетчатки глаза: способы лечения
Сетчатка – самая важная часть глаза, отвечающая за восприятие изображений предметов окружающего мира и преобразование их в нервные импульсы, которые передаются в головной мозг.
Дистрофия сетчатки – болезнь, которая поражает глаза и интенсивно разрушает ткань сетчатки. Основная причина развития такого заболевания – нарушение кровообращения в глазах.
Периферическая дистрофия сетчатки глаза – это заболевание, в ходе которого участок сетчатки подвергается патологическим изменениям из-за снижения кровообращения. Как следствие этого снижения, уменьшается поступления кислорода. Данное заболевание трудно диагностировать, так как чаще всего на начальных стадиях нет никаких симптомов.
Среди всех жалоб пациентов можно выделить чаще всего встречающиеся при дистрофии сетчатки:
- мушки в глазах;
- яркие вспышки;
- молнии.
Необходимо взять за правило регулярно обследовать глаза в специализированной клинике, где используют трехзеркальную линзу Гольдмана, а также новейшую компьютерную технику, которая делает цветные снимки глазного дна. Это позволит выявить болезнь на ранних стадиях и сразу начать лечение.
Очень часто дистрофия сетчатки развивается у людей, страдающих близорукостью, а также у пожилых людей в возрасте от 65 до 70 лет.
Это вызвано тем, что у этих категорий пациентов сетчатка сильно истончена и постоянно находится в состоянии натяжения.
Кроме того, проблемы с сетчаткой часто являются следствием таких заболеваний как: сахарный диабет, атеросклероз, артериальная гипертензия, травмы органов зрения, а также различные инфекции. В этом случае нужно пройти комплексное лечение.
Виды заболевания
Медицинский атлас, исходя из размера повреждения сетчатки и степени запущенности, может выделять следующие виды дистрофии:
- Хориоретинальная дистрофия – дегенеративным изменениям подверглась сетчатка и сосудистая оболочка глаза. В качестве главной отличительной черты хориоретинальной дистрофии называют образование дырок в сетчатке. Через эти отверстия жидкость проникает под сетчатку, что может привести к ее отслоению и еще большему повреждению.
- Витреохориоретинальная дистрофия – болезненным изменениям подверглись не только сетчатка с сосудистой оболочкой глаза, но и стекловидное тело.
На фото вы можете видеть пример дистрофии сетчатки.
В зависимости от степени и характера повреждений, медицинский атлас может двать более подробную классификацию дистрофии сетчатки:
- решетчатая – при большом увеличении данная дегенерация напоминает узкие полосы, которые между собой образуют узор в форме решетки. Чаще всего диагностируется на обоих глазах. Эта дистрофия относится к наследственным и передается по мужской линии;
- «следы улитки» – дегенеративные участки, образуются из микроскопических истончений и разрывов, которые соединяются в полосы, напоминающие ленту. Данный вид изменений относится к хориоретинальной дистрофии (видно на фото);
- «инееподобная» – симметричное и двустороннее изменение сетчатки глаза, напоминающее светло-желтую снежинку. Чаще всего наследственное;
- «булыжная мостовая» – находится на самом краю глазного дна, поэтому тяжело диагностируется. На максимально расширенном зрачке удается увидеть только некоторые ее фрагменты;
- «кистовидная» – образование на периферии глазного дна кист, которые выглядят как бисеринки;
- ретиношизис, или расслоение сетчатки, бывает как наследственным, так и приобретенным. При врожденной форме болезнь поражает как периферические области сетчатки, так и центральные зоны.Для увеличения картинки кликните по ней мышкой
Симптомы заболевания
Симптомы периферической дистрофии глаз всех видов идентичны и редко зависят от степени. Медицинский атлас приводит следующий вариант классификации:
- темное пятно в глазу – определённая область воспринимаемой картинки отсутствует и видна пациенту как пятно (пример на фото);
- искажение изображения – предметы окружающего пространства теряют четкость и контрастность;
- ухудшение зрения;
- «куриная слепота» – ухудшение ориентации в условиях плохой освещенности;
- резкое ухудшение периферического зрения.
Приведенная классификация не является исчерпывающей и может изменяться в зависимости от того, каких пациентов обследовал врач, составивший классификацию. Например, в медицинской практике встречаются случаи, когда вышеназванные симптомы отсутствуют, а пациент жалуется на проблемы восприятия печатного текста.
При появлении любого симптома очень важно не откладывать поход к врачу и начать лечение как можно раньше.
Лечение дистрофии сетчатки глаза и его способы
Большинство офтальмологических центров предлагает такое лечение дистрофии сетчатки:
- медикаментозное – основано на употреблении витаминов и сосудорасширяющих препаратов узкого спектра действия. Такое лечение эффективно только на начальных стадиях;
- физиотерапия – комплекс упражнений и процедур (электрофорез, ультразвуковая терапия и др.), основная задача которых – укрепление сетчатки и глазнх мышцы (эффективно на начальных стадиях);
- микрохирургическое вмешательство – способствует восстановлению кровообращения в глазу и соответственно увеличение уровня поступления кислорода. Имеет ряд недостатков – болезненность и длительная процедура реабилитации;
- лазерная коагуляция – лазером по краям дегенеративных участков делают специальные спайки, которые препятствуют дальнейшему развитию болезни и полному уничтожению сетчатки.
Самое надежное и эффективное лечение периферической дистрофии – лазерная коагуляция. Данная процедура не требует специальной длительной подготовки, а процесс реабилитации не займет много времени. Главное – ограничить физические нагрузки и резкие перепады давления (исключаются поездки в горы, полеты на самолете и т.д.).
Советы и профилактика
Отдельно хотелось бы сказать несколько слов о сохранении остроты зрения во время беременности. Главная рекомендация всех врачей – на ранней стадии беременности пройдите целенаправленное медицинское обследование глазного дна.
Повторное обследование лучше проходить в конце беременности (на 8 месяце).
Если будущая мама близорука, то необходимо обследоваться каждый месяц, так как во время беременности организм женщины подвергается серьезному испытанию – это касается даже глаз.
И, конечно же, главный вопрос: можно ли рожать самостоятельно при периферической дистрофии сетчатки или лучше сделать кесарево сечение? Ответ на этот вопрос строго индивидуален и зависит от ряда факторов.
Но если близорукость сильная, то рожать самостоятельно женщине не разрешат, так как велик будет риск отслоения сетчатки.
Но что делать, если вы против кесарева и настроены рожать только самостоятельно? В таком случае можно порекомендовать пройти процедуру профилактической лазерной коагуляции.
Пациентам, входящим в группу риска, необходимо помнить, что основное средство в борьбе с болезнью – это своевременное ее выявление, поэтому необходимо 1-2 раза в год проходить медицинский осмотр глазного дна на максимально расширенном зрачке. Также рекомендуется постоянно принимать препараты, стимулирующие кровообращение в сетчатке. Во время беременности не все препараты можно принимать, поэтому проконсультируйтесь с врачом.
Дистрофия сетчатки – очень серьезное заболевание глаз, поэтому не пытайтесь вылечить его самостоятельно. При возникновении подозрений на возникновение болезни незамедлительно обратитесь в специализированную клинику. Проконсультируйтесь у врача, и подберите оптимальное для себя лечение.
И помните, нет ничего важнее здоровья, берегите его!
Если хотите узнать больше о дистрофии сетчатки, ознакомьтесь с видео.
Источник: http://zrenieglaz.ru/zabolevaniya-setchatki/perifericheskaya-distrofiya-setchatki-glaza.html
Лечение периферической дистрофии сетчатки глаза
Как лечить дистрофию сетчатки? Этот вопрос интересует многих. При выявлении некоторых видов дистрофий сетчатки необходимо сразу проводить лазерное лечение, при других – возможно просто наблюдение пациентов в динамике.
Периферические дистрофии сетчатки опасны тем, что могут приводить к формированию отслойки сетчатки. Механизм отслоения сетчатки следующий: сначала на сетчатке формируется разрыв, в результате чего под края разрыва в пространство под сетчатку начинает подтекать внутриглазная жидкость, которая ее и отслаивает.
Профилактика дистрофии сетчатки
Основным методом профилактики отслойки сетчатки является своевременное проведение профилактической периферической лазеркоагуляции.
Суть данного метода лечения заключается в создании спаек между сетчаткой и сосудистой оболочкой. Целью такого лечения является профилактика отслойки сетчатки. После проведения этой процедуры пациент не отмечает никаких изменений, острота зрения после профилактической лазеркоалуляции также не меняется.
В нашей клинике профилактическая периферическая лазеркоагуляция сетчатки выполняется на лазере фирмы NIDEK с длиной волны 532 нм опытными лазерными хирургами.
Данная процедура выполняется амбулаторно, госпитализации в стационар не требуется. В самом начале процедуры пациенту закапывают капли, чтобы расширить зрачок.
Далее закапывают обезболивающие капли, после чего на глаз устанавливается специальная лазерная линза. Длительность процедуры зависит от количества пораженных участков на сетчатке.
Болевых ощущений пациент во время проведения лазеркоагуляции не испытывает.
Доступные цены на диагностику и лечение дистрофии сетчатки глаза в глазной клинике доктора Яковлева
| Наименование | Цена, руб. |
| Лазеркоагуляция сетчатки 1 квадрант | 9 000 |
| Лазеркоагуляция сетчатки 2 квадранта | 12 000 |
| Лазеркоагуляция сетчатки 3-4 квадранта | 15 000 |
| Лазеркоагуляция сетчатки в осложненных случаях | 15 000 |
Все цены на услуги нашей клиники по лечению глазных заболеваний в Москве и Подольске можно посмотреть здесь.
Диагностика периферических дистрофий сетчатки глаза
Сами по себе периферические дистрофии сетчатки в большинстве случаев не вызывают у пациента никаких жалоб. Поэтому столь важны регулярные профилактические осмотры у офтальмолога.
Диагностировать изменения на периферии сетчатки возможно при офтальмоскопии в условиях мидриаза. То есть пациенту предварительно закапывают капли для расширения зрачков, а потом проводят осмотр на щелевой лампе со специальной линзой.
В диагностике периферических дистрофий сетчатки используется новейшее оборудование:
- щелевая лампа
- фотощелевая лампа
Источник: http://eye-clinic.ru/services/lecenie-perifericeskoj-distrofii-setcatki-glaza
Способ лечения возрастной макулярной дегенерации сетчатки
Изобретение относится к медицине, в частности к офтальмологии, может быть использовано при лечении связанной с возрастом макулярной дегенерации сетчатки (ВМД).
Современными способами лечения ВМД являются:
– консервативная терапия, которая не всегда оказывается эффективной;
– хирургические методы, которые достаточно травматичны.
Уже на протяжении последних 30 лет в офтальмологии используется лазерное излучение. Преимуществом его является широта терапевтического диапазона, атравматичность проводимого лечения. Принципиальным моментом в использовании лазерной энергии является то, что излучение различного спектрального состава по-разному поглощается тканями глаза.
В современных офтальмолазеркоагуляторах используются в основном лазеры, излучающие в сине-зеленой и красной области, т.е. аргоновые и криптоновые. Однако излучение аргонового лазера повреждает как внутренние, так и внешние слои сетчатки и не может использоваться для лечения патологии сетчатки, связанной с возрастной макулярной дегенерацией.
Известным способом лечения ВМД является метод фотодинамической терапии (ФТД) (Ciulla T.A., Danis R.P., Criswell M., Pratt L.M. Changing therapeutic paradigms for exudative age-related macular degeneration: antiangiogenic agents and photodynamic therapy. Expert Open Investing Drugs. – 1999. – vol.8.
№ 12 – P.2173-2182. Caused by Age related Macular Degeneration: Results of a Single Treatment in a Phase 1 and 2 Study. Arch Ophthalmol. 1999. vol.117 (10). -P.1161-1173 и Rivellese M.J., Baumal C.R. Photodynamic therapy of eye diseases. J. Ophthalmic Nurs Technol. – 2000. – May-Jun. – vol.19 (3). – P.
134-141).
Принцип метода заключается в селективном воздействии на ткани сетчатки глаза фотохимической реакции, возникающей при лазерном облучении на длине волны, соответствующей пику поглощения фотосенсибилизатора (ФС).
При проведении ФТД отсутствует коагуляционный эффект в тканях сетчатки, поэтому методика рассматривается как наиболее атравматичная.
Основным недостатком метода являются частые рецидивы, неоваскуляризация, что требует 3-4 повторных сеанса в год, кроме того, высокая стоимость ФС.
В настоящее время разработан еще один метод лазерной фотокоагуляции – метод транспупилярной термотерапии (ТТТ), который выбран нами в качестве прототипа. ТТТ впервые была применена J.A. Oosterhuis 1995 (Oosterhuis J.A., Joumee-de Korver H.G., Keunen J.E.E. Transpupillary thermotherapy. Results in 50 patients with choroidal melanoma. Arch Ophthalmol. 1995 – vol.116 – P.157-62).
Лечение ВМД методом ТТТ базируется на принципе термальной резистентности сетчатки на медленное повышение температуры, которое вызывает внутрисосудистый тромбоз, лейкостаз, склероз сосудов субретинальной неоваскулярной мембраны, и, как следствие, уменьшение экссудации, прилегание отслойки сетчатки, стабилизацию или улучшение остроты зрения. Среди побочных эффектов ТТТ отмечают резкое снижение остроты зрения и окклюзию артериол сетчатки (Reichel E., Berrocal A.M., Ip М. Transpupillary thermotherapy of subfoveal macular degeneration. Ophthalmology. – 1999. – vol.106. – 1908-1914). В случае значительных повреждений пигментного эпителия сетчатки на фоне проводимой ТТТ повышается риск развития послеоперационных ее разрывов (Thompson J.T. Retinal pigment epithelial tear after transpupillary thermotherapy for choroidal neovasculariza-tion. Am. J. Ophthalmol. 2001. – vol.131. – P.662-664).
Известно также использование биорегулятора ретиналамина в комплексном лечении сосудистых и дистрофических заболеваний глаз, предполагающем назначения комплекса лекарственных средств, магнитотерапии и электростимуляции в определенном режиме (RU 2367388 С1, 20.09.2009).
Однако нами не выявлено в уровне техники сведений об применении ретиналамина как единственного лекарственного средства при лечении ВМД, которая характеризуется сложным патогенезом, является полиэтиологичным заболеванием и требует индивидуального подхода к вобору лечения.
Кроме того, указанный известный способ является сложным, требует использования многих лекарственных средств и двух видов физиотерапии (электростимуляции и магнитотерапии).
Учитывая ведущее место ВМД в структуре глазной патологии у лиц в возрасте 60 лет и старше, распространенность, которой достигает 8% в ведущих странах Европы, с тенденцией ежегодного увеличения, вопросы, связанные с разработкой новых методов лечения заболеваний сетчатки, являются актуальными.
Нами поставлена задача разработать атравматичный, эффективный способ консервативного лечения ВМД.
Технический результат, получаемый при осуществлении заявленного способа, заключается в улучшении зрительных функций путем повышения остроты зрения и расширения полей зрения с устойчивым сохранением достигнутого функционального результата за счет улучшения трофики тканей сетчатки, а также в профилактике осложнений со стороны тканей глаза за счет уменьшения повреждающего воздействия на сетчатку путем выбора щадящего режима воздействия на сетчатку за счет сочетания лазерного воздействия с введением ретиналамина.
Сущность предложенного способа лечения ВМД заключается в следующем.
Лазерное воздействие с помощью гелий-неонового лазера комбинируют с введением ретиналамина. Сначала растворяют 5 мг ретиналамина в 1,5 мл 2%-ного раствора лидокаина. Вводят парабульбарно по 0,75 мл полученного раствора в каждый глаз. Через 5-10 минут осуществляют непрерывное бесконтактное лазерное воздействие, фокусируя его на сетчатке. Диаметр световода равен 3 мм.
Лазерное воздействие осуществляют при расстоянии от дистального конца световода до передней поверхности роговицы 2-4 см. Мощность воздействия составляет 2,2-2,6 Вт. Указанное комбинированное воздействие повторяют ежедневно в течение десяти дней.
Продолжительность первых трех сеансов лазерного воздействия составляет 3 минуты, а последующих семи сеансов лазерного воздействия – 5 минут.
Сочетанное воздействие позволяет совместить лечебное действие на ткани сетчатки гелий-неонового лазера и ретиналамина с достижением указанного технического результата, по-видимому, путем воздействия на обменные процессы в сетчатке на внутриклеточном уровне.
На основании известного уровня техники заранее не представлялось возможным предположить полученный лечебный эффект заявляемого сочетанного воздействия при тяжелой патологии сетчатки – ВМД, которая характеризуется выраженными морфофункционалеными нарушениями сетчатки.
Предложенный комбинированный способ лечения ВМД, по-видимому, приводит к улучшению кровоснабжения тканей сетчатки, регенерации ее клеток, а также к повышению чувствительности фоторецепторов, что привело к стойкому улучшению зрительных функций.
Способ осуществляется следующим способом.
Для лазерного воздействия может быть использован, например, лазерный аппарат ЛОТ-01 с длиной волны 633 нм, с диаметром световода 3 мм. Воздействие осуществляют при расстоянии от дистального конца световода до передней поверхности роговицы 2-4 см, мощности воздействия 2,2-2,6 Вт.
Причем сначала парабульбарно вводят 0,75 мл раствора в каждый глаз. Раствор получают следующим образом: 5 мг ретиналамина растворяют в 1,5 мл 2%-ного раствора лидокаина.
Через 5-10 минут после парабульбарных иньекций проводят непрерывное бесконтактное лазерное воздействие, фокусируя его на сетчатке и используя приведенный выше режим воздействия.
Указанное комбинированное воздействие повторяют ежедневно в течение 10 дней, причем продолжительность первых трех сеансов лазерного воздействия составляет 3 минуты, а последующих семи сеансов лазерного воздействия 5 минут.
Регистрация результатов лечения проводилась с помощью визометрического биомикроскопического, периметрического методов исследований и офтальмоскопии глазного дна.
Приводим клинические примеры осуществления изобретения.
Пример 1. 1.Пациент М.П. 67 лет.
Диагноз: OU – связанная с ВМД, более выражена на правом глазу, начальная катаракта.
Острота зрения:
правый глаз=0,1 c sph + 1,5D=0,2
левый глаз=0,4 c sph + 1,0=0,6
Биомикроскопия: OU – передний отрезок не изменен, начальные помутнения кортикальных слоев хрусталика, стекловидное тело прозрачное. Офтальмоскопия: ДЗН – бледно-розовый с четкими границами, в макулярной зоне имеются дистрофические изменения и множественные друзы, более выраженные на правом глазу, ангиосклероз сосудов сетчатки.
Проводилось сочетание парабульбарных инъекций и непрерывного бесконтактного лазерного воздействия. Для чего сначала растворили 5 мг ретиналамина в 1,5 мл 2%-ного раствора лидокаина и ввели по 0,75 мл полученного раствора в каждый глаз.
Затем через 5-10 минут осуществили непрерывное бесконтактное лазерное воздействие, фокусируя его на сетчатке, с помощью гелий-неонового лазера (ЛОТ-01) с длиной волны 633 нм, с диаметром световода 3 мм, при расстоянии от дистального конца световода до передней поверхности роговицы 3 см, мощности воздействия 2,3 Вт.
Указанное комбинированное воздействии повторяли ежедневно в течение 10 дней, причем продолжительность первых трех сеансов лазерного воздействия составляет 3 минуты, а последующих 7 сеансов лазерного воздействия – 5 минут.
Срок наблюдения 18 месяцев.
Пациент был осмотрен по окончании курса лечения, через 1-3-6-12-18 месяцев.
| Острота зрения | OD (с коррекцией) | OS (с коррекций) |
| По окончании курса | 0,2 | 0,8 |
| Через месяц | 0,3 | 0,9 |
| Через 3 месяца | 0,3 | 0,9 |
| Через 6 месяцев | 0,4 | 0,9 |
| Через 12 месяцев | 0,3 | 0,9 |
| Через 18 месяцев | 0,3 | 0,9 |
Таким образом, в результате проведенного лечения удалось повысить остроту зрения на правом глазу на 10%, а на левом глазу на 30%.
Данные периметрии до и после лечения свидетельствовали о повышении светочувствительности центральной зоны сетчатки и расширении полей зрения в правом глазу (на 5 градусов), в левом глазу (на 17 градусов).
Достигнутый функциональный результат сохранялся на протяжении 18 месяцев наблюдения после проведенного лечения.
Пример 2.
Пациентка Е.В. 78 лет.
Диагноз OU – связанная с ВМД, более выраженная на левом глазу, начальная катаракта.
Острота зрения:
Правый глаз (OD)=0,5 не корригируется.
Левый глаз (OS)=0,4 не корригируется.
Биомикроскопия: OU – передний отрезок не изменен, начальные помутнения кортикальных слоев хрусталика, стекловидное тело прозрачное. Офтальмоскопия: ДЗН – бледно-розовый с четкими границами, в макулярной зоне имеются дистрофические изменения и единичные друзы, более выраженные на левом глазу, ангиосклероз сосудов сетчатки.
Проводилось сочетание парабульбарных инъекций и лазерного воздействия по предложенному способу.
Растворяли 5 мг ретиналамина в 1,5 мл 2%-ного раствора лидокаина и вводили по 0,75 мл полученного раствора в каждый глаз, затем через 5-10 минут осуществляем непрерывный бесконтактный лазерное воздействие, фокусируя его на сетчатке, с помощью гелий-неонового лазера, с диаметром световода 3 мм, при расстоянии от дистального конца световода до передней поверхности роговицы 4 см, мощности воздействия 2,6 Вт, указанное комбинированное воздействии повторяли ежедневно в течение 10 дней. Причем продолжительность первых трех сеансов лазерного воздействия составляет 3 минуты, а последующих 7 сеансов лазерного воздействия – 5 минут. Срок наблюдения 18 месяцев.
Пациентка была осмотрена по окончании курса лечения, через 1-3-6-12-18 месяцев.
| Острота зрения | OD (с коррекцией) | OS (с коррекций) |
| По окончании курса | 0,8 | 0,5 |
| Через месяц | 0,9 | 0,5 |
| Через 3 месяца | 1,0 | 0,6 |
| Через 6 месяцев | 1,0 | 0,5 |
| Через 12 месяцев | 0,8 | 0,5 |
| Через 18 месяцев | 0,8 | 0,5 |
Таким образом, в результате проведенного лечения удалось повысить остроту зрения на правом глазу на 40%, а на левом глазу на 10%
Данные периметрии до и после лечения свидетельствовали о повышении светочувствительности центральной зоны сетчатки и расширении полей зрения в правом глазу (на 25 градусов), в левом глазу (на 10 градусов).
Достигнутый функциональный результат сохранялся на протяжении 18 месяцев наблюдения после проведенного лечения.
Пример 3. Пациентка К.П. 77 лет.
Диагноз: OU – связанная с ВМД, начальная катаракта.
Острота зрения:
Правый глаз (OD)=0,3-0,4 не корригируется.
Левый глаз (OS)=0,2-0,3 не корригируется.
Биомикроскопия: OU – передний отрезок не изменен, начальные помутнения кортикальных слоев хрусталика, стекловидное тело прозрачное. Офтальмоскопия OD – ДЗН – бледно-розовый с четкими границами, в макулярной зоне имеются очаговые деструкции пигментного эпителия, множественные друзы, ангиосклероз.
OS – ДЗН – бледно-розовый с четкими границами, в макулярной зоне имеются очаговые деструкции пигментного эпителия, множественные друзы, субретинальный фиброз, ангиосклероз.
Проводилось сочетание парабульбарных инъекций и непрерывного бесконтактного лазерного воздействия. При этом растворяли 5 мг ретиналамина в 1,5 мл 2%-ного раствора лидокаина и вводили по 0,75 мл полученного раствора в каждый глаз.
Затем через 5-10 минут осуществляли непрерывное бесконтактное лазерное воздействие, фокусируя его на сетчатке, с помощью гелий-неонового лазера (ЛОТ-01) с длиной волны 633 нм, с диаметром световода 3 мм, при расстоянии от дистального конца световода до передней поверхности роговицы 2 см, мощности воздействия 2,2 Вт, указанное комбинированное воздействие повторяли ежедневно в течение 10, дней, причем продолжительность первых трех сеансов лазерного воздействия составляла 3 минуты, а последующих 7 сеансов лазерного воздействия – 5 минут.
Срок наблюдения 18 месяцев.
Пациентка была осмотрена по окончании курса лечения, через 1-3-6-12-18 месяцев.
| Острота зрения | OD (с коррекцией) | OS (с коррекций) |
| По окончании курса | 0,5 | 0,4 |
| Через месяц | 0,5 | 0,4 |
| Через 3 месяца | 0,5 | 0,4 |
| Через 6 месяцев | 0,4 | 0,4 |
| Через 12 месяцев | 0,4 | 0,4 |
| Через 18 месяцев | 0,4 | 0,4 |
Таким образом, в результате проведенного лечения удалось повысить остроту зрения на правом глазу на 10%, а на левом глазу на 10%.
Данные периметрии до и после лечения свидетельствовали о повышении светочувствительности центральной зоны сетчатки и расширении полей зрения в правом глазу (на 18 градусов), в левом глазу (на 15 градусов).
Достигнутый функциональный результат сохранялся на протяжении 18 месяцев наблюдения после проведенного лечения.
Всего предлагаемый способ был использован у 754-х больных с ВМД в течение семи лет. В результате проведенного лечения во всех случаях было отмечено улучшение остроты зрения и расширение полей зрения.
Таким образом, сочетание двух лечебных воздействий: введения ретиналамина и лазерного воздействия в заявляемом нами режиме позволило эффективно улучшить зрительные функции у больных с ВМД на протяжении длительного времени.
Способ лечения возрастной макулярной дегенерации сетчатки, включающий лазерное воздействие, отличающийся тем, что лазерное воздействие комбинируют с введением ретиналамина, для чего сначала растворяют 5 мг ретиналамина в 1,5 мл 2%-ного раствора лидокаина и вводят парабульбарно по 75 мл полученного раствора в каждый глаз, затем через 5-10 мин осуществляют непрерывное бесконтактное лазерное воздействие, фокусируя его на сетчатке, с помощью гелий-неонового лазера с диаметром световода 3 мм, при расстоянии от дистального конца световода до передней поверхности роговицы 2-4 см, мощности воздействия 2,2-2,6 Вт, указанное комбинированное воздействие повторяют ежедневно в течение десяти дней, причем продолжительность первых трех сеансов лазерного воздействия составляет 3 мин, а последующих семи сеансов лазерного воздействия 5 мин.
Источник: http://www.FindPatent.ru/patent/240/2408335.html