Кератоконус: что это такое и как лечить
Кератоконус — генетическое заболевание глаза, при котором происходит дегенерация роговицы, которая приобретает форму конуса, выпячиваясь вперёд и становясь тоньше. Это заболевание может привести к большим потерям в качестве зрения.
Болезнь начинает проявляться в юношеском возрасте в пятнадцать-восемнадцать лет, развивается и достигает тяжёлой стадии к двадцати-тридцати годам. Прогрессирование в наиболее активном возрасте мешает молодым людям в выборе профессии, понижает уровень жизни, может вызвать инвалидность.
Причины
Специалисты до сих пор не до конца понимают, как возникает кератоконус глаза, причины его появления. Пока считается, что эта патология наблюдается в следующих случаях:
- у людей с характерными особенностями строения роговицы;
- при наследственной предрасположенности;
- после заболеваний или травм роговицы;
- из-за продолжительно применения препаратов-кортикостероидов;
- в результате негативного воздействия неблагоприятного экологического фона.
Симптомы
Заболевание на начальной стадии проявляется:
- ухудшением зрения;
- двоением предметов;
- размытостью контуров объекта.
Все эти симптомы похожи на другие заболевания:
- синдром сухого глаза;
- астигматизм;
- близорукость и так далее.
По мере усугубления болезни:
- очень стремительно снижается острота зрения;
- появляется быстрая утомляемость;
- световые ореолы вокруг предметов в ночное время суток;
- зуд;
- светобоязнь;
- развивается монокулярная полиопсия — один объект воспринимается, как множественный.
Диагностика
Диагностика кератоконуса заключается в следующих действиях и обследованиях:
- При разговоре с пациентом врач выясняет главные жалобы и симптомы болезни, были ли заболевания или травмы, которые могли спровоцировать ее, спрашивает о наследственной предрасположенности.
- Проверка степени рефракции и остроты зрения.
- Определение кривизны роговицы с помощью офтальмометрии (прибора ручного рефрактометр — кератометра).
- Скиоскопия.
- Биомикроскопия (на щелевой лампе). При этом обследовании устанавливается контуры роговицы, насколько произошло её деформирование, помутнение, разрывы на задней мембране.
- Для более точной постановки диагноза проводится топографическое компьютерное исследование, с помощью которого создаётся рисунок всех неровностей роговицы (топография). Это необходимо для диагностирования кератоконуса на ранней стадии заболевания.
- Ультразвуковая пахиметрия — позволяет измерить толщину роговицы.
Типология
Классификация кератоконуса происходит по разным факторам:
- по причине появления;
- по поражению одно или двух глаз;
- по характеру течения;
- по толщине истончения роговицы;
- по величине её деформации;
- по форме.
По причине появления:
- Первичный — появляется самостоятельно без явных причин.
- Вторичный — появляется как последствие после каких либо заболеваний, травм, операций.
При кератоконусе в большинстве случаях поражены два глаза — двусторонний тип заболевания, но иногда, в пяти процентах случаях, он является односторонним.
По характеру течения:
- Стационарный — протекает в вялотекущем режиме.
- Прогрессирующий — быстро развивается.
- Острый — внезапный отёк роговицы, вызванный разрывом десцеметовой мембраны и попадание в строму жидкости.
По толщине:
- слабый — толщина роговицы более 506 мкм;
- средний — от 300-400 мкм;
- продвинутый — тоньше 300 мкм.
По степени кривизны роговицы:
- слабый (меньше 45 Д);
- средний (до 52 Д);
- развитой (до 62 Д);
- тяжёлый (выше 62Д).
По морфологическому строению роговицы:
- точечный — расположение в самом центре не более 5 миллиметров;
- овальный — расположение книзу от центра размера от 5 до 6 миллиметров;
- шаровой — поражено 75 процентов роговицы, размер более 6 миллиметров.
Сейчас подобная классификация уходит на второй план.
Титаренко на базе всех диагностических данных установила пять ступеней кератоконуса. Но показания по этой классификации не всегда соответствовали полученным.
Классификация Амслера-Абуговой
В настоящее время более распространённой является классификация Амслера, составленная в 1961 году и дополненная в 2010 Абуговой биомикроскопическими параметрами.
Состояние роговицы при кератоконусе разбивается на четыре стадии, исходя из качества зрения, биомикроскопических, офтальмо-, рефракто- и пахиметрических показателей:
- Для этой стадии характерно наличие миопии и астигматизма. Астигматизм — до 5 Д. Острота зрения 0,5-1,0. Преломляющая сила роговицы в центральной части (офтальмометрические значения) — меньше или равно 48,0 Д. Показания пахиметрии — меньше 500 мкм (норма). Наблюдаются нарушения в расположение роговичных пластин — разрежение стромы (явление называемое «гаснущей звездой»). Появления утолщенных нервных окончаний. Неправильная форма внутреннего слоя роговицы (эндотелия). Корригирование может осуществляться с помощью линз и очков.
- Наблюдается более сильная степень астигматизма — до 8 Д. Острота зрения — 0,1-0,4. Значения офтальмометрии — до 53 Д. Показания пахиметрии — более 400 мкм. Появление линий Фогта (сильное разъединение роговичных пластин при растяжение стромы). Корригирование различными видами линз.
- Острота зрения — меньше 0,1. Офтальмометрические значения — выше 53 Д. Пахиметрия — от 300 до 400 мкм. Роговица мутнеет и сильно выпячивается. Корригирование жесткими и склерными контактными линзами.
- Острота зрения — 0,01-0,02. Офтальмометрия — больше 55 Д. Пахиметрия — от 200 до 300 мкм. Помутнение боуменовой и сильная деформация десцеметовой мембран. Не подлежит корригированию линзами. Лечение только хирургическим путём.
Также при этой классификации выделяется шесть видов патологии исходя из показаний топографической карты роговицы:
- островершинный;
- туповершинный;
- пикообразный;
- атипичный пикообразный;
- низковершинный;
- атипичный низковершинный.
Выделяются три типа от стадии остановки прогрессирования заболевания:
- несостоявшийся;
- абортивный;
- классический.
Классификация Слонимского
Предыдущая типизация удобна врачам, которые занимаются выбором коррекции. Но контактные линзы не вылечивают данное заболевание, поэтому была добавлена классификация Слонимского. Он выделяет три стадии при кератоконусе:
- до хирургическая — операция не нужна, возможна коррекция очками, более успешно контактными линзами;
- хирургическая — необходимость операции, непереносимость контактных линз;
- терминальная — запущенная стадия, но операция ещё возможна.
Лечение кератоконуса
Лечение этого заболевания зависит от стадий его развития. Различают терапевтические и хирургические методы.
Первая стадия
Возможно применение очковой коррекции, но более эффективна контактная.
- При развитии болезни обычно использовали «твёрдые» контактные линзы. Мягкие гидрофильные толстые варианты также используют на начальных стадиях, но они малоэффективны. А относительно недавно были разработаны линзы, сочетающие в себе положительные качества обоих типов. Они имеют жесткую структуру в центре и мягкую с края, что позволяет действовать на роговицу, надавливая на неё в центре (склеральные).
- Прописывают витаминные и стимулирующие глазные капли: Таурин, Тауфон, Квинакс и другие.
- Применяются инъекции под конъюнктиву глаза (субконъюнктивальная), в нижнее веко препарата «Эмоксипин 1» (парабульбарная).
- Показана магнитотерапия, фонофорез.
- На этой стадии, при удовлетворительной толщине роговицы, достаточно эффективно применение лазерной коррекции зрения — операции фоторефракционной (ФРК) и фототерапевтической кератэктомии (ФТК). ФРК — коррекция миопии и астигматизма, ФТК — укрепление роговицы с помощью защитной мембраны, что останавливает развитие кератоконуса.
Кросслинкинг
Если после проведения операций заболевание продолжает прогрессировать применяется процедура — кросслинкинг.
Метод кросслинкинга был разработан в соавторстве нескольких немецких и швейцарских учёных, возглавляемых профессором Зайлером, в 1999 году.
Она заключается в следующих действиях:
- применяется местная анестезия;
- убирается первый слой эпителия;
- роговица насыщается витаминным препаратом группы B (рибофлавином);
- с помощью гомогенизатора (лампа Зайлера) роговицу облучают ультрафиолетом заданной длины волны, рибофлавин при этом выделяет атомарный кислород, который восстанавливает межколлагеновые связи укрепляя роговицу;
- после процедуры пациенту надевается лечебная мягкая контактная линза и прописываются капли.
Вторая стадия
Заключается в точно таких же действиях, как и при первой стадии, в том случае, если болезнь не прогрессирует.
В случае развития применяются следующие процедуры:
- кросслинкинг;
- первое и операция по имплантации роговичных сегментов;
- первое и последующие бесконтактные ФРК и ФТК.
Эти процедуры проводятся в одно время с кросслинкингом или через какой-то промежуток.
Третья стадия
Коррекция только твёрдыми линзами.
Схемы лечения:
- специальный кросслинкинг при роговице меньше, чем 400 мкм — применяются растворы, вызывающие отёк (утолщение) роговицы или не удаляя эпителий (применяется редко);
- послойная кератопластика (DALK) — удаление и имплантация верхних слоёв роговицы при сохранении нижних.
- сквозная кератопластика (СКП) — полное замещение поражённой роговицы донорской.
Четвёртая стадия
Если при третьей стадии пациент может выбрать между послойной и сквозной кератопластикой, то на четвёртой стадии применяется только операция СКП.
Острый кератоконус
При этой стадии, которая появляется внезапно и сопровождается сильной болью, необходим метод скорой помощи:
- вначале необходимо введение мидриатиков;
- затем смазывают 5%-ой мазью натрия хлорида;
- накладывают давящую повязку.
Самым эффективным считается локальный экспресс-метод аутоцитокинотерапии (ЛЭАЦКТ) — введение в переднюю камеру глаза аутоплазмы.
После всех операций, как правило, в реабилитационный период врачи рекомендуют носить специальные мягкие и жёсткие контактные линзы.
Вам будет это интересно:
Источник: http://glazexpert.ru/bez-rubriki/keratokonus.html
Лечение кератоконуса (операция): цены в Москве | «Центр восстановления зрения»
Цены на операции при кератоконусе
Операции при кератоконусе Цена
Кератоконус – хроническое, дистрофическое, прогрессирующее, двустороннее заболевание роговицы, которое в большинстве случаев возникает в подростковом или молодом возрасте. Заболевание характеризуется изменением всех слоев роговицы, её истончением, конусовидным выпячиванием (отсюда происходит название данного заболевания), выраженными нарушениями оптических свойств роговой оболочки.
Известна наследственная предрасположенность к этому заболеванию.
Вместе с тем, до недавнего времени кератоконус считали заболеванием с четко выраженной региональной эпидемиологией, так как зонами наибольшей распространенности кератоконуса всегда являлись ближневосточный и кавказский регионы, а также ряд стран Азии.
Однако в последние десятилетия выявлен значительный рост частоты заболеваемости кератоконусом и в других регионах земного шара. Точного объяснения данному явлению на сегодняшний день нет.
Большинство ученых объясняет это ухудшением экологической обстановки, в том числе повышением радиационного фона. В аспекте непосредственных механизмов развития кератоконуса, исследования последних лет показали роль ферментных нарушений и дисбаланса микроэлементов роговицы в возникновении заболевания.
Процесс прогрессирования кератоконуса подразделяется на стадии:
- I – начальная,
- II – развитая,
- III – далекозашедшая,
- IV – терминальная.
Вместе с тем, различают также т.н. острый кератоконус, который возникает на фоне далекозашедшей стадии хронически протекающего кератоконуса и характеризуется неожиданно возникающей болью в глазу, слезотечением, резким снижением остроты зрения, выраженным отеком и помутнением роговицы, что требует неотложного лечения.
Прогнозировать течение кератоконуса затруднительно. У некоторых пациентов болезнь развивается медленно на протяжении десятилетий, у других заболевание стремительно прогрессирует в течение месяцев, переходя из одной стадии в другую с соответствующим ухудшением зрения.
Симптомы и диагностика кератоконуса
Начало кератоконуса характеризуется появлением локального грыжевидного выпячивания или, так называемой, зоны кератэктазии (кератэктазия – процесс растяжения и истончения роговицы) чаще всего, в нижненаружном или нижнем квадранте роговицы.
Острота зрения на данном этапе, как правило, остается удовлетворительной.
По мере дальнейшего прогрессирования заболевания, кератэктазия, расширяясь, захватывает все большую часть центральной зрачковой зоны роговицы с соответствующим ухудшением ее оптических свойств и резким снижением остроты зрения.
Прогрессирование заболевания проявляется в изменении формы и толщины центральных отделов роговицы и в развитии т.н. неправильного или нерегулярного астигматизма, который невозможно корригировать никакими очковыми стеклами.
Дальнейшее прогрессирование процесса ведет к появлению помутнений в роговице в последних стадиях заболевания, что в конечном итоге приводит к снижению трудоспособности и инвалидизации.
Наиболее ранними субъективными проявлениями кератоконуса, заставляющими пациента обратиться к врачу-офтальмологу, являются жалобы на ухудшение зрения вдаль, размытость, нечеткость далеко расположенных объектов.
В тоже время, эти симптомы характерны и для близорукости, которая, однако, в отличие от кератоконуса, начинает развиваться, чаще всего, в позднем детском и подростковом возрастах.
При кератоконусе же, жалобы на ухудшение зрения, как правило, появляются после окончания школы, что нетипично для близорукости. При этом пациенты могут жаловаться и на ухудшение зрения вблизи, то есть при чтении, что также нехарактерно для близорукости.
Другими ранними симптомами при кератоконусе могут быть жалобы на «вытянутость» источников света, появление вокруг них ореолов, а также двоение или троение изображений мелких предметов при взгляде одним глазом, что связано с всегда развивающимся при кератоконусе астигматизмом.
В отличие от близорукости, у пациентов с кератоконусом из-за нерегулярного астигматизма практически невозможно добиться полной коррекции остроты зрения с помощью очков.
Хотя, в начальной стадии заболевания изредка это удается, но достаточно быстро больные кератоконусом вновь жалуются на неудовлетворительность подобранной очковой коррекции. Таким образом, частая смена очков также является характерным признаком развивающегося кератоконуса.
Ранняя диагностика кератоконуса представляет достаточно сложную и актуальную проблему.
Для своевременной диагностики первых объективных симптомов кератоконуса требуется проведение целого комплекса диагностических исследований, возможность выполнения которых определяется уровнем оснащенности офтальмологического учреждения.
Эти исследования включают компьютерную кератотопографию, объективную аберрометрию, оптическую когерентную томографию и конфокальную микроскопию роговицы.
Кератотопография – метод исследования роговицы путем сканирования её поверхности с целью определения сферичности.
В нашей клиники мы используем самый современный прибор GALILEI G6. Возможности данного прибора позволяют с высокой точностью определить малейшие изменения кривизны роговицы, как внутренней, так и наружной ее поверхности, что очень важно при выявления кератоконуса в начальных стадиях заболевания.
Кроме того, прибор позволяет определить толщину роговицы в различных ее зонах, что очень важно как при постановке диагноза, так и при определении тактики лечения. Одним из важнейших функции прибора является автоматическое определение вероятности имеющего кератоконуса у данного пациента.
Из дополнительных функций, прибор позволяет определить ПЗО (передне-заднюю ось) глаза, размеры передней, а также задней камеры и величину хрусталика.
Современное лечение кератоконуса – новая операция “БЛОК”
Известные методы лечения кератоконуса направлены на достижение трех возможных целей, которые ставятся в зависимости от стадии, формы и характера течения кератоконуса. Этими целями являются:
- коррекция нарушений оптики,
- стабилизация или остановка кератэктазии,
- замена утратившей нормальную структуру роговицы на донорскую (заместительная кератопластика).
Коррекция нарушений оптики
Очки, в том числе со сложными сфероцилиндрическими стеклами, не позволяют при кератоконусе добиться адекватной коррекции, удовлетворяющей пациентов. У многих больных с кератоконусом отмечается непереносимость очковой коррекции.
В связи с этим, основным методом коррекции нарушений оптики при кератоконусе является подбор жестких контактных линз, которые, особенно при начальных стадиях кератоконуса, как правило, позволяют полноценно корригировать остроту зрения. Вместе с тем, нередко подбор контактных линз оказывается невозможным из-за их индивидуальной непереносимости.
Альтернативным способом коррекции оптики в начальных стадиях кератоконуса является хирургический метод, называемый «имплантацией интрастромальных роговичных сегментов».
Суть операции состоит в создании в слоях стромы роговицы канала, в который имплантируют специальные роговичные сегменты изготовленные из биосовместимых материалов – полиметилметакрилата или гидрогеля.
Данный способ вызывает уплощение деформированной роговицы в ее центральной зрачковой зоне, что позволяет достичь значительного повышения остроты зрения.
Показанием к имплантации интрастромальных роговичных сегментов является кератоконус I-II стадий при непереносимости контактной коррекции. Операцию не рекомендуется проводить при признаках быстрого прогрессирования процесса или толщине роговицы менее 400-450 микрон.
К послеоперационным рискам данного вида хирургии, несомненно, относится возможность прорезывания сегментов через ткань роговицы наружу в разные сроки после операции, что в большинстве случаев свидетельствует о продолжающемся растяжении и истончении роговицы вследствие прогрессирования кератоконуса.
Стабилизация кератэктазии
В начальных стадиях заболевания, наряду с необходимостью коррекции нарушений оптики, весьма актуальным является решение проблемы продолжающегося процесса истончения и растяжения роговицы, особенно при быстром прогрессировании кератоконуса. И контактные линзы, и роговичные сегменты только корригируют оптические нарушения и не предотвращают дальнейшего прогрессирования заболевания.
В последние годы, для стабилизации процесса кератэктазии при кератоконусе был предложен и достаточно широко применяется в клинической практике метод «упрочнения» ткани роговой оболочки, обозначаемый как «crosslinking», что в переводе с английского буквально означает – «перекрестная сшивка или связка».
Процедура кросслинкинга состоит в низкоинтенсивном ультрафиолетовом облучении больной роговицы пропитанной раствором, так называемого, фотосенсибилизатора. В качестве такового, обычно применяют раствор витамина В2, называемый также рибофлавином.
По мнению предложивших такой метод авторов, в результате процедуры происходит перекрестное связывание макромолекул роговичного коллагена, что укрепляет его структуру и, следовательно, позволяет стабилизировать процесс кератэктазии при прогрессирующем кератоконусе.
Однако, как показывает практика, метод далеко не всегда оказывается эффективным и, несмотря на кросслинкинг, прогрессирование заболевания продолжается.
Заместительная кератопластика
В III-IV стадиях кератоконуса, толщина роговицы уменьшается до экстремально малых ее значений, что часто сопровождается и снижением прозрачности роговицы.
Поэтому, в этих поздних стадиях в подавляющем большинстве случаев могут быть применены лишь радикальные операции, предусматривающие замену патологически измененной роговицы на донорскую.
К таким операциям относятся сквозная кератопластика и глубокая послойная кератопластика.
Суть сквозной кератопластики заключается в том, что насквозь трепанируют, т.е. вырезают и удаляют большую часть растянутой, истонченной роговой оболочки. В образованный в виде округлого отверстия дефект укладывают соответствующий по размеру фрагмент донорской роговицы, имеющий форму диска, который фиксируют к краям отверстия швами.
При прозрачном приживлении трансплантата, которое по современной статистике имеет место более чем в 90% случаев, эффект операции заключается в восстановлении структуры роговицы и повышении остроты зрения в той мере, в которой это позволяет вновь сформированная оптика роговицы.
Здесь подразумевается, к сожалению, практическая непредсказуемость послеоперационной оптики, включая и достаточно частый после операции выраженный астигматизм.
Следует конечно помнить и про не столь частый, но опять-таки, к сожалению, возможный сценарий – это помутнение трансплантата даже в отдаленные сроки после операции в результате реакции отторжения донорской ткани.
Глубокая послойная кератопластика, имеющая и другое название – полная стромопластика роговицы – также предусматривает радикальную замену патологической роговицы на донорскую ткань. Однако, главным отличием и целью полной стромопластики является сохранение незатронутой тончайшей внутренней т.н. Десцеметовой мембраны роговицы пациента.
Дело в том, что сохранение этой мембраны существенно повышает вероятность последующего прозрачного приживления пересаживаемой донорской ткани. Такая тактика, оправдана, в первую очередь потому, что даже при критическом истончении кератоконусной роговицы, нередко этот слой продолжает оставаться вполне жизнеспособным.
Вместе с тем, учитывая толщину самой мембраны, составляющую всего 8-10 микрон, техническое выполнение этой операции представляет непростую задачу даже для специалиста, безупречно владеющего техникой полной стромопластики.
Поэтому, по ходу выполнения вмешательства, возможны ситуации, принудительно требующие перехода к технике стандартной сквозной кератопластики.
К преимуществам полной стромопластики, по сравнению со сквозной кератопластикой, следует отнести меньшую ее травматичность и меньший риск развития реакции отторжения донорской ткани.
Однако, следует признать, что в аспекте оптических результатов, послеоперационная оптика при полной стромопластике, так же непредсказуема, как и при сквозной пересадке.
Поэтому, почти так же часто, приходится иметь дело и с выраженным послеоперационным астигматизмом.
Новая операция «БЛОК»
В 2014 году ведущими специалистами «Федерального Государственного НИИ глазных болезней» и «Центра восстановления зрения», под руководством одного из известных специалистов в области трансплантации роговицы, профессора Мамиконяна В.Р.
, был разработан принципиально новый, не имеющий аналогов хирургический метод лечения кератоконуса (статья “Вестник офтальмологии” N1 2015).
Это – операция БЛОК (Бандажная Лечебно-Оптическая Кератопластика) способная существенным образом затормозить или почти остановить прогрессирование кератоконуса, иногда даже в III далекозашедшей стадии заболевания! Принципиальным отличием новой операции от вышеописанных известных методов сквозной и глубокой послойной кератопластики является то, что БЛОК не предусматривает удаления и замещения роговицы пациента донорской тканью, а укрепляет и восстанавливает свойства своей роговицы.
В настоящее время операция БЛОК является, без преувеличения, самой передовой технологией в области лечения кератоконуса.
В 2015 году запатентованная технология операции и впечатляющие результаты ее применения были впервые опубликованы в научной офтальмологической литературе и обсуждены на проходившем в Москве Х Съезде офтальмологов России на заседании посвященном заболеваниям роговицы и кератопластике.
Принцип операции БЛОК
Принцип разработанного метода заключается в восстановлении толщины роговицы в истонченной зоне (зоне кератэктазии) и ее укреплении путем межслойной (внутрироговичной) пересадки послойного трансплантата из донорской роговицы, который соответствует по форме и размерам зоне кератэктазии. Таким образом, трансплантат блокирует истонченный участок роговицы, играя роль бандажа, препятствующего процессу дальнейшей кератэктазии.
Однако, несмотря на простоту принципа хирургического вмешательства, технология выполнения операции требует наличия последних поколений диагностического оборудования, обеспечивающего необходимую высочайшую точность в определении границ зоны кератэктазии и степени истончения роговицы.
Кроме того, основным оборудованием, необходимым для выполнения непосредственно самой операции БЛОК является фемтосекундный лазер последнего поколения, с помощью которого с микронной точностью производят расслоение истонченной роговицы и выкраивают из донорской роговицы послойный трансплантат с параметрами (толщина, ширина, длина) соответствующими выявленным размерам зоны кератэктазии.
Таким образом, операция заключается в пересадке послойного трансплантата в сформированный путем расслоения внутрироговичный карман в зоне истончения кератоконусной роговицы.
При этом, помимо восстановления толщины и укрепления роговицы в зоне истончения, происходит «выравнивание» и уплощение вершины кератоконуса в оптической зоне.
Такое «выравнивание» поверхности роговицы в значительной степени уменьшает проявления нерегулярного астигматизма, что может в разы повысить остроту зрения оперируемого глаза.
К основным преимуществам операции БЛОК по сравнению с известными видами заместительной кератопластики, следует отнести малотравматичность, бесшовную технику, относительную безопасность и короткий срок послеоперационного восстановления.
Важно также, что послойный трансплантат, расположенный в толще роговицы, почти не способен вызывать реакцию отторжения пересаженной ткани.
Таким образом, своевременно выполненная блокировка участка кератэктазии дает возможность предотвратить необходимость применения радикальной замены роговицы пациента на донорскую или, как минимум, на годы отсрочить ее проведение.
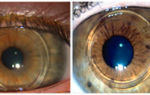
До операции БЛОК
После операции БЛОК
Академик С.Э. Аветисов в программе первого канала “Жить здорово” Елены Малышевой рассказывает об операции БЛОК. Эфир от 12 октября 2015.
Источник: http://www.cvz.ru/keratokonus/
Кератоконус – причины истончения радужки глаз – Офтолог.ру
Кератоконус – это прогрессирующее заболевание, которое встречается часто у подростков или в молодости. При этом у пациентов отмечается истончение нормальной круглой радужки, в результате чего она выпячивается вперед под действием внутриглазного давления.
Такая роговица становится по форме похожей на конус (откуда и название заболевания). Изменение формы и толщины роговицы неизбежно ведет к изменению и ее оптических – преломляющих свойств. Кератоконус может встречаться как в одном глазу, так и в обоих.
По мере прогрессирования заболевания такая коническая форма роговицы становится более выраженной, что ведет к постепенному ухудшению зрения.
Аномальная форма роговицы у пациента с кератоконусом обычно приводит к тому, что у них возникает близорукость и высокую степень астигматизма (изменения правильной кривизны роговицы), которые невозможно полностью корректировать очками. Иногда это заболевание передается по наследству.
Причины кератоконуса
Современные исследования подтверждают, что причиной возникновения кератоконуса может стать дисбаланс в ферментном составе роговицы. Такой дисбаланс ферментов приводит к тому, что роговица становится более чувствительной к воздействию свободных радикалов, которые ведут к истончению и последующему выпячиванию роговицы.
Факторами риска в этом случае могут быть наследственная предрасположенность, что объясняет, почему кератоконус встречается у членов одной семьи.
Еще одним фактором риска кератоконуса считается длительное воздействие на роговицу ультрафиолетового излучения, чрезмерное трение глаза, ношение плохо подобранных контактных линз и хронические воспалительные заболевания роговицы.
Проявления кератоконуса
Диагностика кератоконуса может быть трудной, так как это заболевания развивается медленно. Однако, в некоторых случаях это заболевание может развиваться достаточно быстро. Так как роговица при кератоконуса становится неравномерной по своей форме, это ведет к прогрессированию близорукости и астигматизму.
Пациент может отметить появление блеска перед глазами и небольшое повышение чувствительности к свету. Пациенты с кератоконусом вынуждены часто менять очки или линзы, так как нарушение остроты зрения у них прогрессирует.
Основными симптомами кератоконуса являются:
- Близорукость;
- Астигматизм;
- Плохое зрение, не корректируемое полностью в очках и контактных линзах;
- Засветы в ночное время;
- Частая смена очков;
- Частое протирание глаз.
Диагностика кератоконуса
Обычно кератоконус начинает проявляться в начале третьего десятка жизни. У некоторых пациентов это заболевание прогрессирует постепенно в течение многих лет, а у некоторых после периода прогрессии процесс может остановиться.
Для невооруженного глаза кератоконус, обычно, незаметен. Его можно заметить только на его последних стадиях. При выраженной степени заболевания коническая форма роговицы становится более заметной для окружающих людей, если такой больной посмотрит вниз при незакрытых глазах.
При этом нижнее веко у него будет остроконечно прогибаться вперед, следуя конической форме роговицы, сильно отличаясь от своей нормальной дугообразной формы.
Для ранней диагностики и динамического наблюдения за течением кератоконуса применяется специальное исследование роговицы, которое называется кератотопографией. Оно позволяет создать цветную карту рельефа роговицы. Еще один метод исследования роговицы при кератоконусе – это пахиметрия – ультразвуковое измерение толщины роговицы.
Лечение кератоконуса
В легких случаях кератоконуса может помочь применение очков или контактных линз. Однако по мере прогрессирования заболевания очки и контактные линзы уже перестают быть эффективными.
https://www.youtube.com/watch?v=4WhiKQOURO8
Лечение более выраженных форм кератоконуса включает в себя:
Газопроницаемые контактные линзы. Если обычные очки или контактные линзы уже неэффективны в коррекции зрения у больного кератоконусом, применяются газопроницаемые контактные линзы. Это новое поколение контактных линз, которые отличаются от обычных тем, что они позволяют как бы скорректировать форму роговицы. Под их воздействием она становится гладкой и равномерной.
Сегодня считается, что такие линзы имеют целый ряд преимуществ перед мягкими контактными линзами, особенно перед традиционными. Это связано с тем, что газопроницаемые контактные линзы (ГПЛ) дают максимально возможную остроту зрения. При этом никакой другой метод коррекции зрения не обеспечивает такого результата.
Все дело в том, что практически любая роговица имеет некоторые «неровности» своей поверхности. Мягкая контактная линза повторяет форму такой роговицы, а жесткая создает идеальную переднюю оптическую поверхность, образуя вместе с роговицей и слезной пленкой однородную оптическую среду.
Контактные линзы «piggyback». Так как ношение газопроницаемых контактных линз может быть неудобным для некоторых пациентов с кератоконусом, некоторые офтальмологи предлагают применение технологии «piggyback» – это применение двух контактных линз на одном и том же глазу.
В случае с кератоконусом – это применение мягкой силиконовой линзы, сверху которой применяется ГПЛ.
Такой прием позволяет сделать лечение кератоконуса газопроницаемыми линзами более удобным, так как мягкая линза в этом случае действует как подушка.
При этом врач будет наблюдать, чтобы роговица получала доступ к воздуху, что может быть проблематичным, когда применяется сразу две контактные линзы.
Однако, современные контактные линзы, как мягкие, так и ГПЛ, обладают достаточной проницаемостью воздуха, чтобы их можно было применять в технике piggyback.
Гибридные контактные линзы. Гибридные контактные линзы составляют в себе два вида линз: центр такой линзы состоит из материала, который применяется для изготовления ГПЛ, а по периферии – мягка контактная линза. Такая линза сочетает в себе преимущества жесткой и одновременно мягкой линзы.
INTACS – корнеальные вкладки. Американская ассоциация FDA одобрила их применение в лечении кератоконуса в 2004 г. Эти пластиковые вставки ставятся тотчас под поверхностью глаза по периферии роговицы. Они помогают восстановить правильную форму роговицы и тем самым улучшить зрение.
Такое лечение может применяться в случае, когда применение очков или контактных линз неэффективно. Операция установки таких коренальных вставок длится всего 10 минут. INTACS позволяет задержать прогрессирование кератоконуса, однако в случае дальнейшего ухудшения зрения остается проведение оперативного вмешательства – пересадки роговицы.
Бостонское протезное устройство для склеральных линз (BSLPD). Это устройство конической формы напоминает внешне большую контактную линзу, и частично действует как депо слезной жидкости на поверхности глаза, через которое происходит соответствующее преломление света. Сама такая «линза» опирается на склеру глаза.
Данный метод одобрен FDA в 1994 г. Принцип метода при кератоконусе заключается в следующем. Над роговицей устанавливается подобная линза, а промежутки между ней и роговицей заполняются слезной жидкостью.
В результате получается «сплошная» оптическая среда, что и нужно для нормального зрения.
Этот метод применяется в случае неэффективности применения газопроницаемых контактных линз и при выраженной степени кератоконуса.
C3-R – новый метод лечения кератоконуса. Название его означает применение роговичного коллагена с рибофлавином. Он представляет собой неинвазивный метод укрепления ткани роговицы, чтобы остановить ее дальнейшее выбухание.
Суть метода заключается в том, что на поверхность глаза капают капли, содержащие рибофлавин, после чего проводится активирование с помощью ультрафиолета, чтобы усилить связь между волокнами коллагена в роговице. Данный метод пока что проходит апробацию, но результаты уже показывают его эффективность.
Пересадка роговицы. Этот метод лечения применяется тогда, когда пациент не может пользоваться жесткими контактными линзами, либо когда другие методы лечения не помогают.
Источник: https://oftolog.ru/index/keratokonus/0-38
Заболевание глаз кератоконус: симптомы, причины и лечение
Кератоконус глаза довольно тяжелое заболевание, которое проявляется в виде прогрессирующей деформации роговой оболочки. При этом последняя принимает коническую форму.
Вначале происходит разрушение клеток одного слоя роговицы, в результате чего ее жесткость резко снижается. Затем, в результате того, что на нее давит внутриглазная жидкость, формируется выпячивание роговицы наружу.
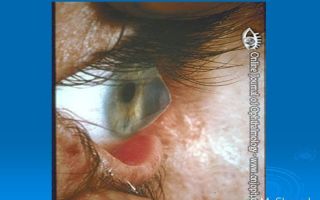
Кератоконус, фото которого приведено ниже, в редких случаях приводит к полной слепоте, способен вызвать значительное снижение зрения.
Причины заболевания кератоконус
Несмотря на то, что конусообразная роговица была описана более чем 250 лет назад вызывающие кератоконус причины и по сей день остаются неизвестными.
Тем не менее, в медицинской литературе можно встретить описание нескольких теорий возникновения данного заболевания.
Эндокринная теория, основанная на выявлении у больных с кератоконусом различных нарушений функционирования желез внутренней секреции, была одним из первых объяснений развития конусообразной роговицы. В наше время ей отводится не такая важная роль.
Авторы обменной теории обнаружили, что у заболевших кератоконусом в роговице и камерной влаге отмечается снижение активности некоторых ферментов, что в свою очередь способствует активации веществ, приводящих к лизису (растворению) структур клеток.
Наследственная (генетическая) теория среди причин заболевания кератоконус признается большинством ученых. Причиной этому стало частое сочетание конусовидной роговицы с различными аномалиями развития и наследственными синдромами. При этом характер наследования заболевания может быть разным. В настоящее время ведутся поиски гена, который отвечает за развитие конусовидной деформации.
Согласно иммунологической теории под действием биологически активных веществ снижается синтетическая активность клеток роговицы и как следствие в ней замедляются процессы восстановления, что приводит к ее истончению.
На аллергическую природу заболевания наталкивает тот факт, что болезнь кератоконус может развиваться на фоне астмы или аллергического блефароконъюнктивита, а также способна возникать при сенной лихорадке или его появление при экземе.
Длительная травматизация (например, при ношении линз или почесывании век) провоцирует повышение активности ферментов, разрушающих коллаген. Как следствие, развиваются дегенеративные процессы в роговице.
Основанием для выдвижения вирусной теории послужило обнаружение высокого процента зараженности вирусом гепатита В среди пораженных кератоконусом.
Стадии кератоконуса: 1, 2, 3 и 4 степени болезни
Известна далеко не одна классификация данной болезни, каждая из которых создавалась с учетом задач, стоявших перед исследователями.
Самой актуальной и получившей наиболее широкое распространение является классификация Амслера, которую автор предложил еще в 1961 году. Он описал 4 стадии кератоконуса, дал им характеристику и провел их разграничение, используя весь имеющийся в те времена арсенал исследовательских методов.
Помимо этого, Амслер впервые заговорил о типах данной патологии, а также установил взаимосвязь методов реабилитации от степени кератоконуса. В 2010 году указанная классификация была дополнена Т.Д. Абуговой на основе биомикроскопических данных.
Характерным для кератоконуса 1 степени является хорошая визуализация нервных волокон в центральной зоне. Там же определяется участок «разрежения» соединительнотканной основы и изменение формы клеток. При данной степени отмечается неправильный астигматизм, который корригируется цилиндрическими линзами. При этом острота зрения составляет 1,0 – 0,5.
Астигматизм при кератоконусе 2-й степени также подвергается коррекции, однако он более выражен. Острота зрения в данном случае 0,4 – 0,1. Плюс, помимо симптомов 1 степени, обнаруживаются так называемые линии кератоконуса (другое название – стрии Вогта) и появляются признаки начинающейся деформации роговицы.
3-я степень кератоконуса характеризуется истончением роговицы с появлением ее конусовидной деформации. Кроме того, развивается помутнение боуменовой мембраны.
При 4 степени кератоконуса имеет место дальнейшее развитие помутнения, а также появление грубых нарушений десцеметовой мембраны, а истончение роговицы становится более выраженным. Также выражена и коническая деформация. Острота зрения держится на уровне 0,02-0,01, не поддаваясь коррекции.
Существует и классификация, предложенная Ю. Б. Слонимским, согласно которой выделяют дохирургическую стадию заболевания, когда операция не показана, хирургическую, при которой необходимо оперировать и терминальную, при которой операция еще возможна, но сроки ее упущены.
Основываясь на еще одно классификации по своей форме данное заболевание делится на 6 типов: островершинный кератоконус, туповершинный вариант, пикообразный тип, низковершинная форма, а также атипичный низковершинный и атипичный пикообразный виды. Все эти геометрические типы можно определить при компьютерном анализе топографии роговицы.
Симптомы кератоконуса и острой формы заболевания
Симптомы кератоконуса развиваются вследствие конической деформации роговицы и имеют прямую связь с близорукостью и развитием неправильного астигматизма, характеризующегося постоянным изменением осей при прогрессировании болезни.
Это ведет к постепенному нарастанию снижения зрения и двоению в одном глазу. Затем изменения развиваются и в другом глазном яблоке.
Имея данное заболевание пациенту приходится часто обращаться к врачу с целью подбора очков, однако эффекта от этого мало, т.к.
в связи с быстрым прогрессированием болезни в изготовленных очках человек видит уже не так хорошо, как при их подборе.
Кератоконус – заболевание глаз, при развитии которого больные видят предметы многоконтурными, а во время чтения отмечают искажение букв. Иногда развивается повышенная светочувствительность и возникает раздражение глаз.
На начальных этапах снижено сумеречное зрение, а затем пациенты плохо видят и при хорошем освещении. Больные жалуются на быструю утомляемость глаз, а также на появление ощущений зуда и жжения.
Прогрессирование болезни происходит медленно (свыше 10 лет). При этом в половине случаев может затормозиться и перейти в ремиссию на ранней стадии.
В некоторых случаях течение осложняется острым кератоконусом. Эта форма заболевания характеризуется внезапно происходящим разрывом так называемой десцеметовой оболочки (часть роговицы, придающая ей прочность и противостоящая внутриглазному давлению).
Это сопровождается тем, что водянистая влага глаза выходит в роговичные слои. В результате появляется отек роговицы с болевым синдромом.
Процесс заканчивается рубцеванием, вследствие чего деформация роговичной поверхности может уменьшиться, а зрение при этом несколько улучшиться.
Диагностика болезни и кератоконус при беременности
Диагностика кератоконуса начинается с определения степени зрительных нарушений.
При рефрактометрии выявляется неправильный астигматизм и миопия. Диафаноскопия глаза позволяет увидеть клиновидную тень на радужной оболочке. Скиаскопия обнаруживает «пружинящую» тень, обусловленную неправильным астигматизмом. Также для диагностики можно использовать офтальмоскопию и офтальмометрию.
Методом биомикроскопии глаза можно определить появление в центральной зоне роговицы нервных окончаний, помутнения в боуменовой оболочке и другие признаки.
Отдельно необходимо упомянуть про сочетание кератоконуса и беременности. На течение самой беременности это заболевание не влияет. Однако многие врачи советуют при этом делать кесарево сечение, т.к. считается, что при потугах может начаться прогрессирование кератоконуса или развиться его острая стадия.
Как лечить кератоконус консервативными методами
Принимая во внимание характер течения выделяют два метода лечения кератоконуса: консервативный (т.е. безоперационный) и хирургический.
В качестве консервативного лечения используется коррекция зрения полужесткими линзами. Это линзы, которые в своем центре жесткие, а по краям – мягкие, за счет чего как бы вдавливают конус роговицы.
Также назначается курс витаминов, применяются иммуномодуляторы и антиоксидантные средства. Из глазных капель предпочтение отдается Офтан-катахрому и Тауфону.
При лечении кератоконуса также довольно эффективно проведение физиотерапии: это может быть фонофорез с токоферолом или магнитотерапия и др. процедуры.
В случае развития острого кератоконуса осуществляется оказание неотложной помощи: в глаз закапываются средства, расширяющие зрачок (например, мезатон), а для того чтобы не допустить перфорацию роговицы накладывают давящую повязку.
При ответе на вопрос о том, как лечить кератоконус, стоит сказать и о сравнительно новом методе, имеющем название «роговичный кросс-линкинг».
Он заключается в том, что сначала удаляется поверхностный эпителий роговицы, затем на нее закапывается раствор рибофлавина, после чего осуществляется облучение ультрафиолетом. Это очень хорошо укрепляет роговицу и позволяет повысить ее устойчивость к деформации.
Также этот метод способен остановить развитие кератоконуса или добиться его регресса. После проведения данной процедуры становится возможным применить обычную очковую коррекцию.
На начальном этапе развития болезни при достаточной толщине роговицы может быть проведена эксимерлазерная процедура. Это позволит скорректировать астигматизм, способствует повышению остроты зрения, а также поможет укрепить передние слои роговой оболочки.
При принятии решения о том, как бороться с кератоконусом, в некоторых случаях отдают предпочтение термокератопластике, которая проводится с целью уменьшения деформации роговицы и заключается в нанесении при помощи коагулятора точеных аппликаций на периферию роговицы, что позволяет добиться ее уплощения.
Как вылечить кератоконус хирургическими методами
Из хирургических методов при кератоконусе применяется имплантация роговичных колец, которые изменяют поверхность роговицы, приводят в норму рефракцию и способствуют стабилизации роговицы.
Классической операцией при данном заболевании считается сквозная или послойная кератопластика. Такой метод предполагает удаление роговицы с имплантацией на ее место донорского материала.
Подобная операция сопровождается отличным приживлением трансплантата. Это дает возможность в 90% случаев добиться остроты зрения 0,9-1,0.
Сквозной вариант пластики может применяться даже в терминальной стадии болезни.
С общеукрепляющими целями возможно лечение кератоконуса народными средствами.
Лечебные чаи на основе шиповника, а также с мятой или мелиссой очень хорошо повышают иммунитет.
Эффективен также и мед. Его можно принимать внутрь или делать из него водные растворы для глазных примочек и промываний.
Тем не менее, для решения вопроса о том, как вылечить кератоконус лучше обратиться к врачу.
Статья прочитана 18 926 раз(a).
Источник: http://med-pomosh.com/?p=1481