Катаракта: симптомы и лечение
Самым распространенным глазным заболеванием среди людей зрелого и пожилого возраста, безусловно, является катаракта.
Она вызывает значительное снижение зрения, трудности в профессиональной деятельности, ограничение самообслуживания человека, а в запущенных случаях становится причиной необратимой слепоты.
Вместе с тем, своевременное обращение к квалифицированному офтальмологу и качественное хирургическое лечение обеспечивают восстановление зрения и возвращение к обычному образу жизни.
Катарактой называют помутнение хрусталика. В развитии этой патологии играет роль нарушение процессов обмена веществ в хрусталике и внутриглазной жидкости, которая его питает.
Классификация и причины катаракты
Наиболее распространенной разновидностью катаракты является приобретенная старческая.
Различают две большие группы – врожденные и приобретенные катаракты.
Первые появляются еще во внутриутробный период развития плода под действием инфекционных или эндокринных заболеваний беременной женщины.
После рождения мутный хрусталик не дает правильно формироваться зрительному анализатору ребенка, становясь причиной развития амблиопии и косоглазия.
Оперативное лечение по удалению катаракты показано в первые месяцы жизни, но и после операции потребуются длительные курсы лазерстимуляции сетчатки, которые позволят активировать ее функциональные способности.
Приобретенные старческие катаракты распространены больше. Они развиваются после 50 лет. В группе 70-летних людей помутнение хрусталика можно обнаружить у половины. В этом случае появление заболевания связано со старением организма в целом и замедлением обменных процессов в тканях глаза в частности.
Кроме возраста формирование хрусталиковых помутнений связано с некоторыми глазными заболеваниями или патологией других органов. Подобные катаракты называются осложненными. Они развиваются при миопиях средней и высокой степени, глаукомах, заболеваниях сосудистой оболочки глаза, пигментных дистрофиях и отслойках сетчатки.
К общим заболеваниям, которые могут стать причиной помутнения хрусталика, относятся сахарный диабет и другая эндокринная патология, бронхиальная астма, болезни соединительной ткани, суставов, крови, при которых необходим длительный прием стероидных гормональных препаратов, некоторые кожные заболевания (псориаз, экзема).
Появлению катаракты способствует действие внешних факторов – механических, химических, термических и лучевых.
Симптомы катаракты
Проявления катаракты зависят от расположения помутнений в хрусталике. При корковой форме изменения начинаются на периферии и длительное время не влияют на зрение.
Как только помутнения достигают центральной зоны хрусталика, снижается зрение, пациент может заметить туман, пелену перед глазами. Если изменения локализуются на задней капсуле хрусталика, то ухудшение зрения наступает рано.
Такие пациенты при плохом освещении видят лучше, ведь широкий зрачок пропускает лучи к сетчатой оболочке сквозь еще неизмененные прозрачные участки хрусталика.
Особенность ядерной формы катаракты – так называемая миопизация хрусталика. Помутнения в ядре сильно преломляют световые лучи, благодаря чему у пациента развивается близорукость, даже если ее не было раньше. Если пациент до появления катаракты страдал миопией, то ее степень увеличивается.
Вдаль зрение улучшается в минусовых очках, а необходимость использовать плюсовые очки для чтения исчезает, чему пациенты несказанно рады, приписывая появление этой метаморфозы чему угодно, но только не развитию катаракты.
Такой период длится недолго, со временем очки перестают помогать, зрение и вдаль и вблизи снижается, появляется туман перед глазами.
Как правило, катаракта – патология двусторонняя, и через недолгий период времени, возникнув на одном глазу, она появляется и на другом, причем скорость развития помутнений в хрусталиках на правом и левом глазу разная.
Катаракта – заболевание прогрессирующее, она претерпевает несколько стадий развития:
- начальная – характеризуется высоким или незначительно сниженным зрением. Пациент не предъявляет никаких жалоб, наличие катаракты может определить офтальмолог во время осмотра. Часто такая катаракта является случайной находкой, обнаруженной при прохождении медицинских комиссий.
- незрелая – характеризуется выраженным снижением зрения. Пациент предъявляет жалобы на густой туман перед глазами, отсутствие улучшения зрения при использовании очков. Заболевание приводит к трудностям при самообслуживании и выполнении профессиональных обязанностей. Пациент нуждается в оперативном лечении.
- зрелая – характеризуется отсутствием предметного зрения. Пациент видит только контуры объектов, расположенных от него на расстоянии вытянутой руки. В этом случае требуется срочное оперативное лечение.
- перезрелая – предметное зрение отсутствует, пациент может определить свет от фонарика, направленного в глаз, или наличие в комнате светлого окна. Такая катаракта заметна окружающим как пленка белого цвета в области зрачка. Пациент нуждается в экстренном оперативном вмешательстве. Катаракта на этой стадии развития может вызвать многочисленные осложнения. Опасным является развитие вторичной глаукомы из-за сдавления окружающих тканей глаза увеличенным помутневшим хрусталиком. Связки, которые удерживают хрусталик, тоже вовлекаются в дистрофический процесс, разрываясь, они приводят к вывиху хрусталика в стекловидное тело. Белки перезревшего хрусталика, из которых он состоит, воспринимаются тканями глаза как чужеродные, что может стать причиной развития иридоциклита.
Диагностика катаракты
При появлении подозрений на наличие катаракты, следует обратиться к врачу. Любое промедление может привести к осложнениям, грозящим слепотой.
Пациенту проводится стандартное офтальмологическое обследование, которое включает в себя определение рефракции и остроты зрения, исследование границ полей зрения, внутриглазного давления. С помощью эхобиометра определяется оптическая сила имплантируемого искусственного хрусталика.
Врач осматривает передний отрезок глаза пациента за щелевой лампой, а сетчатку, если она видна, с помощью офтальмоскопа. При затруднении визуализации заднего отрезка глаза используют ультразвуковое исследование, которое позволит выявить патологические изменения со стороны сетчатки.
Лечение катаракты
Специальные глазные капли не устраняют уже имеющееся помутнение хрусталика, но приостанавливают прогрессирование этого процесса.
В начальной стадии развития катаракты применяются капли Квинакс, Вита-Йодурол, Офтан-Катахром, Тауфон. Они предотвращают прогрессирование помутнений, но не могут рассосать уже имеющиеся.
Необходимо помнить, что препараты и режим их использования назначается только офтальмологом.
Основной метод лечения заболевания – хирургический – факоэмульсификация катаракты с имплантацией искусственной заднекамерной интраокулярной линзы. Операция проводится у 99 % пациентов. Благоприятный исход лечения следует ожидать в том случае, когда пациент обращается с незрелой катарактой, т. е. пока еще видит.
Факоэмульсификация – это современный метод лечения, который используется в России в течение последних 20 лет. Операцию проводят под местной анестезией. Мутный хрусталик разрушается ультразвуковым наконечником, который вводится в глаз через роговичный разрез длиной 2,2 мм. Затем в капсулу хрусталика имплантируется искусственная гибкая линза.
Необходимости в наложении швов на операционную рану нет. Операция длится менее 20 минут. Зрение восстанавливается в первые сутки после проведенного вмешательства до того уровня, который был до развития катаракты.
Восстановительный период составляет 4 недели, пациенту необходимо соблюдать рекомендации врача и закапывать капли, обладающие противовоспалительным эффектом. Через месяц можно возвращаться к своему обычному образу жизни.
Если у больного твердая зрелая или перезрелая катаракта, которая осложнилась слабостью связок, поддерживающих хрусталик (так называемый подвывих хрусталика), проводится итра- или экстракапсулярная экстракция катаракты.
Суть вмешательства заключается в удалении целого хрусталика в его капсуле или без нее через роговичный разрез длиной 12–14 мм. Линза имплантируется жесткая, она подшивается к радужке или же крепится в капсулу хрусталика.
На роговичный разрез накладывается непрерывный шов, снять который придется через 4–6 месяцев. Сразу после вмешательства зрение низкое из-за послеоперационного обратного астигматизма. Но после удаления шва пациент начинает видеть так же, как и до образования катаракты.
Реабилитационный период длительный, до двух месяцев. Это связано с опасностью расхождения послеоперационной раны.
Ввиду большей травматичности описанных методов лечения катаракты, не стоит затягивать с обращением к офтальмологу, а оперативное удаление мутного хрусталика с помощью его факоэмульсификации стоит планировать уже тогда, когда острота зрения глаза составляет 0,4.
Лечение вторичной глаукомы и иридоциклита, возникших из-за перезревания и набухания катаракты, заключается в удалении мутного хрусталика на фоне симптоматической гипотензивной терапии.
Профилактика катаракты
Основной способ профилактики заболевания – своевременное обращение к офтальмологу. Людям старше 40 лет необходимо 1 раз в год посещать глазной кабинет для выявления изменений в хрусталике.
Только врач может определить потребность в медикаментозном или хирургическом лечении.
Не следует пытаться самостоятельно справиться с проблемой народными средствами, потому как упущенное время может стать причиной необратимой слепоты.
Источник: https://myfamilydoctor.ru/katarakta-simptomy-i-lechenie/
Катаракта глаза: симптомы, классификация и профилактика
Одно из наиболее хорошо известных любому офтальмологу заболеваний — катаракта глаза. Что это такое, и как преодолеть данное заболевание?
Что такое катаракта
Катаракта — это помутнение хрусталика глаза, которое приводит к тому, что острота зрения снижается, человек воспринимает мир вокруг себя словно покрытый пеленой ли туманом. Болезнь может развиваться как с одной, так и с обеих сторон.
Если у человека отмечается стабильное ухудшение зрение, он часто меняет очки (или линзы), то есть весомый повод забеспокоиться и разузнать все о катаракте, чтобы вовремя принять меры для избавления от этой проблемы.
Зона риска
Слепота и слабо виденье у большинства людей формируются именно по причине развития катаракты. У одного из шести людей достигших сорокалетнего возраста мутнеет хрусталик, а дожив до 80, мало кому удаётся избежать встречи с данным заболеванием.
Единовременно в пределах РФ от катаракты страдает примерно 3,5-3,7% граждан. При переводе на реальные цифры это составляет 5 миллионов человек. У женщин болезнь, именуемая катарактой, отмечается вдвое чаще (но возможно причина этому большая продолжительность жизни прекрасной половины человечества).
Трудно однозначно сказать, как быстро развивается катаракта. В соответствии с данными исследований примерно 12% пациентов, страдающих от катаракты, приходят к последней стадии развития заболевания уже спустя 4-6 лет. В 15% случаев перезревать катаракта может до 1,5 десятка лет. В отношении 70% пациентов этот срок сокращается до 6-10 лет.
Симптоматика
Одним из признаков развития катаракты является постепенное ухудшение зрения. В запущенном виде внутреннее наполнение хрусталика становится совершенно непрозрачным, приводя к слепоте.
В патогенезе катаракт наиболее значимый момент — нарушенный обмен в тканях хрусталика, который вызван дефицитом требуемых веществ и элементов, либо воздействием метаболитов, расщепляющих белок и разрушающих волокна.
Более специфическая симптоматика в каждом отдельном случае зависит от того, где локализуется помутнение. С этой позиции выделяется ядерная, кортикальная и субкапсулярная катаракта. Также симптомы меняются по мере «созревания» катаракты. Постепенно все окружающие предметы начинают казаться размытыми, цвета недостаточно яркими и контрастными, зрение ухудшается.
Эпизодически возникает непродолжительное улучшение видимости (но только вблизи). Но вокруг ярких источников света, при взгляде на них отмечаются слепящие ореолы, а зрачок постепенно белеет. При запущенных формах болезни хрусталик может набухать и препятствовать оттоку жидкости внутри глаза. Набухающая катаракта всегда нуждается в срочном хирургическом лечении.
Происходит стабильное изменение вида зрачка, под поражённым катарактой хрусталиком (с черного цвет сначала становится серым, а на завершающих этапах меняется на молочный). Как только зрачок мутнеет окончательно, человек слепнет.
Источник: https://bolvglazah.ru/katarakta/katarakta-glaza.html
Классификация катаракты по остроте зрения – Лечение глаз
Что такое катаракта
Катаракта – это приобретенная (реже врожденная) болезнь, которая характеризуется помутнением хрусталика. Хрусталик является оптической средой глаза и играет большую роль в рефракции и аккомодации. При помутнении его вещества световые лучи не могут беспрепятственно падать на сетчатку, что приводит к выраженному снижению остроты зрения.
Возрастная катаракта глаза без лечения имеет медленно прогрессирующее течение и рано или поздно приводит к слепоте. Как правило, болезнь поражает сначала один, а затем и второй глаз. К сожалению, консервативные методы лечения катаракты позволяют лишь приостановить развитие патологии, но не излечивают ее.
Механизм развития
Причиной помутнения хрусталика являются происходящие в нем деструктивные процессы. Не так давно ученые выяснили, что в развитии катаракты большую роль играют свободные радикалы – активные вещества, образующиеся под воздействием ультрафиолетового излучения. Они приводят к необратимой деструкции хрусталиковых белков.
Вначале у больного развивается неполный дефект хрусталика, который со временем переходит в зрелую, а затем и в перезрелую катаракту. Набухающая форма болезни нередко приводит к сильному ухудшению зрения и подъему внутриглазного давления. У больного может развиваться факогенная глаукома.
К сожалению, в большинстве случаев консервативные методы лечения катаракты не могут помочь пациенту. Убрать помутнения можно только с помощью оперативного вмешательства.
Причины
Причиной врожденного помутнения хрусталика может быть отягощенная наследственность или вредное воздействие тератогенных факторов (вызывающих пороки развития) на плод в период беременности.
Иногда патология сочетается с тяжелыми пороками развития. В таких случаях речь идет о различных синдромных заболеваниях: синдром Ротмунда-Томсона, Вернера, Дауна.
Врожденная катаракта составляет всего 3% всех катаракт, однако является причиной врожденных дефектов зрения более чем в 60% случаев.
Более чем в 90% случаев причиной первичной приобретенной катаракты являются естественные возрастные изменения в зрительном органе.
В 4% случаев этиологическим фактором выступают травматические повреждения глазного яблока (проникающие ранения, контузии), в 3% – воздействие ультрафиолетового или радиационного излучения (лучевая катаракта).
Помутнение хрусталика возможно на фоне продолжительного приема кортикостероидов или вследствие отравления некоторыми веществами: ртутью, таллием, нафталином, тринитротолуолом.
Развитию возрастной катаракты способствуют следующие факторы:
- длительный просмотр телепередач или работа за компьютером;
- низкая физическая активность, ожирение;
- употребление большого количества жиров и углеводов, нехватка в рационе витаминов, частые голодные диеты;
- продолжительное пребывание на солнце без солнцезащитных очков;
- загрязненная среда обитания, работа в неблагоприятных производственных условиях.
Причины вторичной катаракты:
- Эндокринные нарушения (сахарный диабет, гипо- и гипертиреоз). Диабетическая катаракта бывает истинной и старческой. Первая встречается довольно редко – всего в 2-6% случаев. Такое помутнение развивается очень быстро и может самопроизвольно рассасываться в случае своевременной нормализации уровня глюкозы в крови.
- Неполное извлечение хрусталиковых масс в ходе оперативного вмешательства. Особенно опасна в этом плане экстракапсулярная экстракция катаракты. В наше время эту операцию заменила факоэмульсификация. Однако даже после извлечения хрусталика методом ФЭК остается задняя капсула, которая все же может помутнеть.
- Врожденные дефекты развития глаз, новообразования глазницы и глазного яблока, глаукома, хронические иридоциклиты, хориоретиниты и некоторые другие заболевания зрительного органа.
- Аутоиммунные заболевания (склеродермия, системная красная волчанка, различные васкулиты), обменные нарушения (галактоземия, окулоцереброренальный синдром, дефицит галактокиназы), гипертоническая болезнь, микседема.
Виды врожденной катаракты
В зависимости от локализации выделяют различные виды катаракты. Следует отметить, что небольшие малозаметные помутнения на периферии и задней капсуле иногда выявляют и в здоровых глазах новорожденного. Этот феномен является вариантом нормы, он не прогрессирует и не мешает ребенку нормально видеть в будущем.
Передняя полярная
Локализуется непосредственно под хрусталиковой капсулой у переднего полюса. Выглядит как округлое белое или сероватое пятно.
Дефект образуется вследствие нарушения нормального эмбрионального развития эпителия хрусталика. Катаракту, выступающую в переднюю камеру и имеющую вид конического возвышения, называют пирамидальной.
Она располагается в самом центре, из-за чего существенно снижает остроту зрения.
Является рудиментом эмбриональной артерии стекловидного тела. Внешне напоминает переднюю полярную, однако располагается у заднего полюса хрусталика. Нередко срастается с задней хрусталиковой капсулой.
Веретенообразная
Имеет вид тонкой сероватой ленты, тянущейся от передней до задней капсулы хрусталика. Как и полярная, веретенообразная катаракта встречается редко и обычно не прогрессирует. Ребенок с детства учится смотреть сквозь помутнения, имея при этом довольно высокую остроту зрения. Как правило, в таком случае лечение не требуется.
Двухсторонняя
Катаракта обоих глаз чаще всего указывает на врожденные пороки развития. Она бывает зонулярной, полной или пленчатой, реже – полярной. Дефект нередко сочетается с другими аномалиями строения зрительного органа у ребенка.
Центральная
Выглядит как округлое шаровидное образование с четкими границами. Имеет белый цвет, локализуется в центре хрусталика. Обычно диаметр такой катаракты не превышает 2 мм.
Зонулярная (слоистая)
Составляет около 40% всех врожденных форм заболевания. Для нее характерно чередование прозрачных и помутневших слоев в хрусталиковом веществе. Патология может быть как врожденной, так и развиваться вторично в раннем возрасте. Слоистые помутнения заметно влияют на остроту зрения.
Полная (тотальная)
Наиболее тяжелая форма, встречающаяся редко. Для нее характерно превращение хрусталикового вещества в мутную мягкую массу. В случае полного рассасывания хрусталика остается лишь помутневшая сморщенная капсула (пленчатая форма болезни). Если неполная катаракта приводит лишь к снижению остроты зрения, то тотальная является частой причиной слепоты новорожденных.
Атипичные формы
К атипичным формам болезни относится кольцевидная катаракта, шовная, коралловидная, копьевидная, катаракта по типу цветка. Они встречаются редко и обычно имеют сравнительно благоприятное течение.
Виды приобретенной катаракты
Классификация приобретенных катаракт базируется на причинах их развития. Хрусталик может мутнеть вследствие травм, интоксикаций, облучения, обменных или эндокринных нарушений.
Выделяют следующие основные виды катаракты:
- травматическая;
- лучевая;
- токсическая;
- возрастная (она же старческая или сенильная);
- осложненная;
- обменная.
Отдельно следует выделить факосклероз – возрастное уплотнение хрусталикового ядра. Патология не является катарактой (при факосклерозе нет помутнений), однако может становиться причиной ее развития.
Ядерная
Встречается нечасто, всего в 8-10% случаев. Ядерная (желтоватая или бурая) катаракта приводит к уплотнению хрусталикового ядра, из-за чего тот начинает слишком сильно преломлять лучи.
У больного постепенно развивается лентикулярная близорукость, которая может достигать 8-9 или даже 12 дптр. Человек начинает носить минусовые очки при катаракте. Как правило, он думает, что у него близорукость.
Через несколько лет у больного возникает созревшая корково-ядерная катаракта, последствия которой довольно неблагоприятные.
Кортикальная
Передняя и задняя кортикальные катаракты встречаются примерно в 10 раз чаще ядерной. Вначале под капсулой хрусталика появляются вакуоли и водяные щели, позже образуются помутнения. Сперва патологический процесс может локализоваться на периферии, потом распространяется ближе к эватору, существенно влияя на остроту зрения.
Заднекапсулярная
Помутнение располагается под задней хрусталиковой капсулой. Как правило, заднекапсулярная катаракта развивается быстро и требует немедленного лечения. В этом случае больному требуется экстракция катаракты и имплантация интраокулярной линзы.
Смешанные формы
Также существуют смешанные формы катаракты. Для них характерно наличие нескольких помутнений различной локализации. Чаще всего у больных выявляют ядерно-корковые формы патологии.
Стадии катаракты
Любое помутнение хрусталика проходит несколько последовательных стадий развития. Вначале появляется небольшое помутнение, которое постепенно увеличивается в размерах и ведет к неуклонному снижению остроты зрения. Всего существует четыре стадии катаракты.
Начальная
На этой стадии больной начинает отмечать диплопию (двоение) и мелькание мушек перед глазами. При офтальмоскопии обнаруживают незначительные, малозаметные помутнения, которые почти не влияют на остроту зрения.
Незрелая
На этой стадии лечащий врач обнаруживает участки помутнения различной интенсивности, чередующиеся с прозрачными зонами. Больной жалуется на выраженное снижение остроты зрения.
В случае развития вторичной глаукомы человеку требуется экстракция катаракты на фоне гипотензивной терапии.
Операцию также делают в том случае, когда помутнение хрусталика снижает трудоспособность и мешает нормальной жизнедеятельности.
Зрелая
Проявляется полным помутнением хрусталика и незначительным уплотнением его вещества. Зрачок при этом выглядит серым или молочно-белым, а внешне напоминает бельмо внутри глаза. В этом случае больному необходима немедленная экстракция катаракты.
Перезрелая
При отсутствии своевременного лечения зрелая катаракта может перезревать. Хрусталиковое вещество полностью разрушается, а его капсула опускается вниз. Зрачок при этом выглядит молочно-белым. Перезрелая катаракта нередко приводит к факолитической глаукоме, поэтому требует немедленного удаления.
Выраженность клинической картины заболевания зависит от локализации и размера катаракты, стадии патологического процесса, наличия осложнений или сопутствующих поражений зрительного органа.
Наиболее характерные симптомы катаракты:
- двоение при взгляде на различные предметы;
- появление мушек или цветных пятен перед глазами;
- возникновение светящихся ореолов вокруг предметов;
- трудности при работе с мелкими деталями.
Позже человек отмечает прогрессирующее снижение остроты зрения. Чем больше размер помутнений – тем хуже он видит. Следует отметить, что очки при катаракте не помогают, поэтому носить их бесполезно. Вернуть нормальное зрение может только операция. Не стоит надеяться на то, что какая-то чудодейственная таблетка вылечит болезнь.
Диагностика
Перед тем как лечить катаракту, офтальмолог должен подтвердить диагноз. Как правило, для этого ему достаточно проверить остроту зрения, измерить ВГД, провести осмотр в щелевой лампе, фокальном и проходящем свете. После этого специалист подбирает больному наиболее подходящие методы лечения катаракты.
Лечение
Можно ли вылечить катаракту, не прибегая к оперативному вмешательству? К сожалению, это практически невозможно. Медикаментозное лечение катаракты глаз эффективно только на начальных стадиях. Оно может замедлить прогрессирование болезни, но не в состоянии убрать уже образовавшиеся помутнения.
Консервативное
Консервативное лечение патологии должно включать правильное питание (больной должен получать витамины, антиоксиданты, минералы), специальные упражнения для глаз, применение лечебных капель (Квинакс, Тауфон, Офтан, Катахром). Принимать любое лекарство от катаракты можно только после консультации со специалистом.
Большое значение имеет терапия основного заболевания, ставшего причиной развития катаракты, например, при сахарном диабете требуется регулярный контроль уровня сахара в крови.
Для защиты глаз от ультрафиолета на улице больные должны носить специальные солнцезащитные очки.
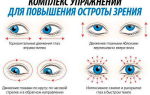
Гимнастика для глаз должна выполняться регулярно, по нескольку раз в день и включать вращательные движения глазами, фокусировку попеременно на близких и удаленных предметах.
На начальных стадиях иногда лечение катаракты проводят в домашних условиях медом, луковым или морковным соком, различными компрессами. Однако на поздних стадиях народные методы не оказывают эффекта. Они, как и пользующийся популярностью в интернете аппарат «Глазник», не могут заменить операцию.
Хирургическое
На сегодняшний день оперативное лечение катаракты является золотым стандартом в терапии этого заболевания. Операция позволяет быстро убрать помутнения, вернуть человеку нормальное зрение и избежать развития нежелательных последствий.
Варианты операций
Существуют различные способы лечения катаракты хирургическим путем, однако в наше время врачи отдают предпочтение факоэмульсификации. Это малотравматичная операция, которая длится не более получаса и требует госпитализации в стационар всего на 1-2 дня. ФЭК позволяет убрать помутнения и восстановить зрение с минимальным риском для здоровья.
Ультразвуковая факоэмульсификация позволяет удалить разрушенные хрусталиковые массы через небольшие самогерметизирующиеся разрезы на роговице. После этого больному имплантируют интраокулярную линзу нужной силы (расчет производится в индивидуальном порядке). ФЭК с имплантацией ИОЛ выполняется под местной анестезией.
Экстракапсулярная экстракция
Суть вмешательства заключается в удалении хрусталика без капсулы, в которой он находится. К сожалению, в ходе операции сильно травмируется роговица. Поэтому в наше время такая экстракция катаракты выполняется крайне редко.
Интракапсулярная экстракция
Суть операции заключается в удалении хрусталика вместе с капсулой через обширный разрез в роговице. Это вмешательство очень травматично, из-за чего в наше время не используется. Сегодня офтальмологи выбирают более современные методы лечения катаракты.
Противопоказания к хирургическому вмешательству
Операцию нельзя делать лицам с декомпенсированным сахарным диабетом, повышенным внутричерепным или внутриглазным давлением, острыми воспалительными заболеваниями зрительного органа, некоторыми дистрофическими поражениями роговицы. Проводить вмешательство можно лишь после лечения сопутствующей патологии.
Осложнения после операции
После факоэмульсификации у больных может развиваться вторичная катаракта, повышаться внутриглазное давление, отекать роговица. Также возможно смещение интраокулярной линзы или возникновение астигматизма.
Период реабилитации
Восстановление после удаления катаракты методом факоэмульсификации длится несколько недель. В этот период больному необходимо избегать подъема тяжестей, наклонов, сна на боку. Во время прогулок на улице на прооперированный глаз следует накладывать монокулярную повязку. При необходимости через 2-3 месяца человеку можно будет подобрать очки для чтения.
Прогноз
При врожденных катарактах, сочетанных с другими пороками развития, прогноз может быть неблагоприятным. Возрастное помутнение хрусталика не представляет серьезной угрозы здоровью и жизни больного. При своевременном оперативном лечении катаракты глаза возможно практически полное восстановление зрения.
Профилактика
На сегодняшний день не существует специфической профилактики приобретенных катаракт. Снизить вероятность возникновения болезни можно путем устранения факторов риска. Для предупреждения развития врожденной катаракты у новорожденного беременная женщина должна избегать воздействия тератогенных факторов в период вынашивания ребенка.
Катарактой называют любое помутнение хрусталикового вещества или его капсулы. Болезнь бывает врожденной и приобретенной. В 90% случаев она возникает у лиц старше 45 лет и носит название возрастной. Своевременное лечение катаракты у пожилых людей позволяет избежать преждевременной потери зрения.
Источник: http://lechenie-zreniya.ru/zrenie/klassifikatsiya-katarakty-po-ostrote-zreniya/
Классификация катаракты и характеристика основных типов
Катаракта считается часто встречающейся болезнью глаз, которая в основном проявляется у пожилых людей. При данной патологии теряется прозрачность хрусталика, он становится мутным (полностью, частично). Снижение видимости вызвано проникновением внутрь глаза незначительной части лучей света. В медицине распространены следующие виды катаракты:
- ядерная;
- передняя полярная;
- слоистая;
- тотальная;
- задняя полярная;
- кортикальная;
- веретенообразная;
- задняя субкапсулярная.
Классификации катаракты
Рассматриваемой патологии хрусталика характерна сухая боль в глазу, слезоточивость, снижение зрения. Вызывать катаракту могут следующие причины:
- наследственная предрасположенность;
- употребление определенных лекарственных средств;
- травма глаз;
- прогрессирование глазных болезней.
Специалисты классифицируют катаракту, учитывая такие факторы, как причины возникновения заболевания, стадии развития, механизм возникновения, локализация.
Доктора разделяют болезнь изначально на 2 основные группы, основываясь на времени появления:
- врожденная;
- приобретенная.
Виды врожденной патологии
Врожденная катаракта наблюдается у детей в большей половине случаев среди врожденных дефектов глаз. Помутнение может комбинироваться с другими патологиями у детей, оно может быть односторонним/двусторонним.
Врожденная катаракта возникает, как результат некоторых патологических процессов внутри материнского организма:
- сахарный диабет;
- наличие метаболических нарушений;
- инфекционные заболевания.
Врожденная катаракта у взрослых лечится посредством лазерной, хирургической операции по замене линзы. Для выполнения операции нужен всего день, зрение у больных возвращается к следующему дню.
Врожденная катаракта, учитывая локализацию помутнений, бывает таких видов:
- . Ей свойственно быстрое прогрессирование, предметное видение теряется за несколько месяцев. Хрусталик увеличивается, блокируя пути оттока для внутриглазной жидкости. Она требует оперативного лечения;
- (передняя, задняя). Ей характерно помутнение периферических слоев заднего, переднего полюсов хрусталика. Передний тип не провоцирует нарушения видимости, имеет небольшой размер. Задний тип вызывает значительное нарушение видения, но не прогрессирует;
- — помутнение возникает на передней капсуле линзы, вызывая значительное нарушение видения;
- — возникает при помутнении одного из двух ядер, которые образуются в период внутриутробного развития малыша;
- ;
- (зонулярная) — самый распространенный вид. Ему характерно чередование мутных слоев с прозрачными внутри хрусталика;
- — возникает в том случае, если полная врожденная катаракта рассасывается. В области зрачка проявляется маленькая специфическая пленка, которая состоит из остатков помутневших хрусталиковых масс, непрозрачной капсулы линзы. Пленчатая катаракта чаще появляется у детей при врожденной болезни.
Классификация приобретенного вида заболевания
Приобретенной болезни характерно прогрессирующее течение. Этот вариант болезни встречается чаще, чем врожденный. Приобретенный вид рассматриваемой патологии подразделяют на несколько групп, учитывая причины ее развития:
- свидетельствует о старении организма. Причиной ее возникновения считается увеличение плотности линзы. Эта болезнь развивается довольно медленно, не вызывая нарушения зрения на начальных стадиях. Ухудшение зрения происходит из-за прогрессирования помутнения;
- — причиной ее появления считается травмирование природной линзы лучистой энергией. Ее принято считать профессиональной патологией;
- травматическая — причиной ее развития является контузия глаза после травмирования глазного яблока;
- токсическая — это заболевание развивается в качестве побочного эффекта от некоторых лекарственных препаратов. Чаще всего развивается стероидный тип болезни после приема кортикостероидов;
- обменная — ее причиной является нарушение вещественного обмена, наличие болезней внутри организма;
- осложненная возникает как результат перенесенного воспаления глаза (глаукомы, увеита, близорукости).
Стадии развития болезни
У возрастного варианта патологии выделяют 4 стадии:
- начальная — характеризуется оводнением оптической линзы;
- незрелая катаракта характеризуется постепенным прогрессированием болезни, при нем помутнения распространяются на капсулу, к ее центральной зоне. Незрелая катаракта способствует значительному снижению видения;
- зрелая проявляется помутнением на хрусталиковой коре, при этой патологии острота видения теряется практически до светоощущения;
- перезрелая — данному этапу свойственен распад волокон линзы. На капсуле образуются складки, происходит разжижение ее вещества. Цвет коры при этом становится молочно-белым.
Механизм образования
Учитывая механизм появления заболевание бывает:
Вторичная катаракта возникает в периоде после проведенной операции, может проявиться спустя несколько лет после проведения операции.У пациента снижается зрение, возникает туман перед глазами. Проведенная операция на глазу является успешной, не является причиной появления помутнения. Лечение заключается в лазерной операции. Лечение проводится амбулаторно, операция проходит безболезненно.
Влияние травм на болезнь
Травматическая катаракта чаще всего образуется после контузии. В некоторых случаях возникает по истечении некоторого времени после травмирования. Травматическая катаракта – следствие нарушения целостности капсулы линзы.
Ей характерно появление субкапсулярного помутнения в области корковых слоев (задних, передних). Заднекапсулярная катаракта вызывает затруднение при осмотре глазного дна.
Болеющих тревожит снижение видимости, наличие внутриглазного воспаления, повышение давления внутри глаза.
Травматическая катаракта не всегда прогрессирует. У пациента нет жалоб, когда помутнение не распространяется на центральный район линзы, ее оптическую ось.
Заднекапсулярная катаракта развивается весьма стремительно, вызывает больше неудобств у больного, чем ядерная склеротическая, кортикальная.
Заднекапсулярная катаракта отличается помутнением хрусталика, которое локализуется в задних отделах коры линзы. Ядро при таком виде заболевания может оставаться чистым.
Источник: http://ZrenieMed.ru/bolezni/katarakta/vidy-katarakty.html
Что такое ядерная катаракта?
Комментариев:<\p>
Рейтинг: 58
Оглавление: [скрыть]
- Симптомы ядерной катаракты и причины возникновения
- Особенности формирования и типичные осложнения
- Основные разновидности катаракты
- Профилактика и лечение заболевания
Ядерная катаракта представляет собой заболевание, при котором центральная часть хрусталика затемняется и чаще всего наблюдается помутнение.
Она прогрессирует очень медленно и влияет в основном на видение предметов вдали от человека. Острота зрения вблизи в большинстве случаев не затрагивается и остается на более или менее нормальном уровне.
При запущенных формах возникает бурая катаракта, то есть хрусталик окрашивается в темный коричневый цвет.
Зрение ухудшается при дневном освещении, когда яркий свет провоцирует сужение зрачка. В запущенных ситуациях катаракта имеет последствия: хрусталик становится коричневого цвета, теряет прозрачность и чистоту.
Симптомы ядерной катаракты и причины возникновения
Заболевание ухудшает зрение, а в тяжелых случаях человек его совсем теряет. Основные симптомы следующие:
- размытие контуров объектов: они частично или полностью теряют четкость;
- теряется насыщенность цвета, оттенки становятся бледными, неяркими;
- тяжело рассмотреть предметы в темноте, их очертания не различаются;
- усиливается восприимчивость к свету, особенно яркому;
- при закрытии одного глаза на другом наблюдается двоение предметов и их нечеткость.
Такие признаки быстро замечаются человеком, а проблемой становится факт того, что контактные линзы или очки не могут исправить ситуацию, а остановить подобное изменение в веществе хрусталика невозможно.
Изначально катаракта может быть практически незаметной, ведь она не вызывает болевых ощущений. Медленный прогресс обычно затягивается на несколько лет. Она не несет опасности для глаза, пока линза не приобретет белый цвет. Тогда начинаются боли в голове и ухудшение самочувствия, но эта форма встречается крайне редко и требует немедленного хирургического вмешательства.
В результате природного старения в организме наблюдается несколько причин: изнашивание глазной мышцы, вредные привычки, общее ослабление организма.
Со временем хрусталик выцветает. Так как клетки не растворяются в середине глаза и медленно регенерируют, то они скапливаются в центре глаза.
С годами хрусталик получает все меньше питательных веществ, или же совсем прекращается обеспечение ими. Те участки, где их не хватает, становятся мутными и теряют упругость.
Постоянное попадание ультрафиолетовых лучей делает хрусталик жестким, теряется прозрачность и гибкость.
Быстро появляется звездообразная катаракта в результате сильного механического удара и травмы глазного яблока, когда вся сила передается на центральную точку – глазной хрусталик.
Нельзя забывать об алкоголе и курении, которое может быть и пассивным. Вредные привычки не только ослабляют организм, но и ускоряют прогресс развития катаракты.
Причины включают в себя системные болезни организма, например, сахарный диабет или недостаточность функции щитовидной железы. В редких случаях сюда приписывают глаукому.
Наиболее часто встречается у людей пожилого возраста.
Если отсутствуют другие заболевания глазного яблока, то операция дает положительные результаты.
Источник: http://ZdorovyeGlaza.ru/katarakta/yadernaya-katarakta.html
Причины возникновения катаракты
Катаракта – болезнь глаза, наиболее часто встречается у людей, которые достигли возраста 55 лет, виды катаракты самые разнообразные в зависимости от критериев. Хрусталик глаза человека являет собой специальную линзу от природы, через которую проходят световые лучи и фокусирует картинку, которую мы видим.
Находится он между стекловидным телом и радужкой внутри глаза.
Однако, с возрастом способность хрусталика быть прозрачным замедляется, возможно прогрессирования катаракты глаза – помутнение хрусталика или его части.
В связи с этим, через него проходит только некоторая часть лучей света, которых недостаточно, чтобы отобразить картинки вокруг нас четко, человек теряет остроту зрения, видит вещи размыто.
Если это заболевание глаз вовремя не выявить и не вылечить, она приведет к полной слепоте.
Причины и признаки заболевания катаракты
Как и все болезни, катаракта глаза возникает по определенным причинам. К основным их них относятся:
- процессы, связанные с естественным старением организма;
- наличие эндокринных сопутствующих заболеваний – авитаминоз, сахарный диабет;
- возникновение катаракты как наследственного гена;
- повреждения глаза;
- экологический климат, который влияет негативно на здоровье;
- катаракта как результат на долгий прием каких-либо лекарств, которые влияют на зрение.
Катаракта характеризуется рядом признаков:
- видение предметов как в туманной дымке;
- появление вся от времени вспышек, полосок, бликов перед глазами;
- раздражительное восприятие яркого освещения;
- трудности, которые возникают во время чтения, шитья, мелких дел, которые требует напрягать зрение;
- двоение в глазах;
- неточное восприятие предметов, которые перед глазами;
- слабое распознавание цветовых оттенков.
Стадии, которые сопровождают развитие заболевания
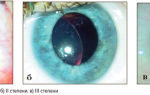
Катаракта, в зависимости от своего развития и степени прогрессирования, делиться на четыре основные стадии:
- Начальная катаракта. Характеризуется тем, что хрусталик (чаще всего в периферийной области) имеет места с помутнениями, однако основная его часть все еще является прозрачной. Симптомы заболевания на данной стадии у всех пациентов проявляются по-разному, в зависимости от физиологии. Например, одним свойственно значительное ухудшение зрения, развитие близорукости или дальнозоркости, а другие видят лишь черные точки перед глазами.
- Незрелая катаракта. В процессе этой стадии значительно становится заметно помутнение хрусталика, наблюдается снижение зрения. Пациенту трудно сосчитать пальцы, если показывать их далеко от глаз. Из-за того, что хрусталик увеличивается, передние камеры глаз приобретают иную форму, уже не такую глубокую, провоцируется повышение уровня внутриглазного давления. Поэтому часто этот этап определяют как «набухающая стадия».
- Зрелая катаракта. В этом случае наблюдается сплошное помутнение хрусталика. Это приводит к полному снижению зрения. Больной способен видеть движения рук, предметы и вещи непосредственно вблизи лица.
- Разжижение хрусталика. Уровень зрения на этой стадии чаще всего крайне низок, однако бывают исключительные случаи, когда у некоторых может замечаться повышение уровня зрения. Это, прежде всего, связано с тем, что организм самопроизвольно пытается бороться с болезнью. Существует вероятность растворения катаракты, но, чтобы этого достичь, нужно много времени, у многих на это уходят годы.
Классификация катаракты
Заболевание имеет много разных разновидностей и форм в зависимости различных критериев. Но все они делятся на две основные группы: катаракта врожденная и приобретенная.
Первая группа включает в себя все врожденные дефекты и отклонения, которые связанные со зрением. Катаракта чаще всего развивается на одном глазу, хотя может быть одновременно на двух, а так же может сочетаться с каким-либо другим патологическим заболеванием.
Особенностью врожденной катаракты является то, что область помутнения хрусталиковых волокон является стандартной и не имеет предрасположенности к прогрессированию болезни.
Приобретенный вид заболевания в зависимости от уровня прогрессирования болезни делится на следующие виды катаракты.
Возрастная катаракта. Этот вид заболевания чаще всего связан с естественными процессами старения организма человека. Такая катаракта характеризуется тем, что со временем прозрачность хрусталика глаза ослабевает, увеличивается его плотность, и он мутнеет.
Встречается такой вид заболевания после 50-и лет. Как показывает практика, развивается эта катаракта очень долго и на первых ее стадиях никак не влияет на уровень зрения, но по мере развития заболевания, помутневший хрусталик значительно снижает остроту зрения.
Осложненная катаракта. Такой вид катаракты характерен тем пациентам, у которых наблюдается заболевания глаз, которые были ранее. Например, если человек перенес воспалительные процессы на глазу, если у него есть высокая степень близорукости, ранее была обнаружена глаукома и т.д.
Травматическая катаракта. Этот вид способен развиваться вследствие тяжелой травмы глаза или глубоко внутреннего ранения глазного яблока.
Лучевая катаракта. Главной отличительной чертой этой разновидности катаракты является то, что развивается он вследствие воздействия на глаза инфракрасными лучами, рентгеновским излучением. Чаще всего она связана с основной деятельностью пациента, который сталкивается с лучистой энергией в процессе своей жизнедеятельности.
Токсические катаракты. Характеризуется этот вид заболевания тем, что является побочной реакцией на группу лекарственных препаратов, которые принимали долгое время. Больше всего, как показываем практика, распространена стероидная катаракта – долгое применение кортикостероидов. Возможна также эта катаракта при приеме противомалярийных лекарствах, препаратов против эпилепсии.
Обменная катаракта. Связана эта разновидность катаракты с внутренними процессами организма. Возможна она на основе сахарного диабета, гипотериоза, нарушения обменных веществ.
Классифицируется заболевание также в зависимости от области помутнений хрусталика, и бывает:
- катаракта передней полярной части;
- катаракта задней полярной части;
- веретенообразная катаракта;
- слоистая катаракта;
- ядерная катаракта;
- корковая катаракта;
- задняя субкапсулярная катаракта;
- полная катаракта.
Таким образом, катаракта бывает разной в зависимости от степени, стадии развития и зоны помутнения области глаза. Важно вовремя распознать вид заболевания, чтобы оказать медицинскую помощь.
Источник: http://StopKatarakta.ru/prichiny/katarakta/