Эпиретинальная мембрана глаза
Одной из весьма распространенных в наше время патологий глаза является эпиретинальная мембрана, которая представляет собой тонкую пленку, образующуюся над манукулой — областью глазной сетчатки.
Эту патологию также иногда называют целлофановой манукулой, поскольку при осмотре глазного дна она выглядит как сморщенная целлофановая пленка. Представленная патология является весьма серьезной, во многих случаях она приводит к частичной или полной потере зрения.
Болезнь может быть полностью излечена исключительно хирургическим путем.
Причины появления болезни
ВНИМАНИЕ!
Офтальмологи бьют тревогу: «От нас скрывали самое продаваемое средство для зрения в Европе. Для полного восстановления глаз нужно…» Читать далее »
Эпиретинальная мембрана глаза чаще всего формируется у пациентов, имеющих какие-либо болезни глаз. В числе таких болезней могут быть разрыв сетчатки, тромбоз вены сетчатки либо ответвления такой вены, ретинопатия либо же отслойка стекловидного тела. Также спровоцировать такое заболевание могут такие факторы, как кровоизлияния в глазное яблоко или воспалительные процессы глаза.
Факторами риска развития недуга представленного можно считать все виды офтальмологических операций, наличие в анамнезе больного сосудистых патологий сетчатки, воспалительные процессы в задней части яблока глазного. Также повышенному риску развития данного недуга подвержены пациенты, у которых ранее уже была диагностирована мембрана другого глаза (даже в случаях прохождения успешного лечения).
Несмотря на то, что стимулировать развитие данного недуга могут различные патологии, в большинстве случаев установить причину появления эпиретинальной мембраны не удается. Это, в свою очередь, свидетельствует о том, что провоцировать болезнь могут и другие факторы, медициной пока не установленные.
Симптоматика заболевания
Во всех клинических случаях эпиретинальная мембрана глаза сопровождается рядом общих симптомов, среди которых особенно нужно отметить следующие:
- постепенное снижение зрения, которое наблюдается только на одном глазу;
- искривление видимых объектов (к примеру, человеку может казаться, что прямоугольный объект имеет дугообразную, а иногда — даже волнообразную форму);
- двоение, которое может сохраняться даже в том случае, когда больной закрыл второй глаз.
Обычно симптомы данного заболевания проявляются постепенно и на первых стадиях будут весьма незначительными. Именно по этой причине в этот период пациенты крайне редко обращаются к врачам за помощью. Только на поздних этапах формирования мембраны пациент может столкнуться с вышеописанными общими нарушениями центрального зрения.
Врачи рекомендуют!
Прогрессирующее ухудшение зрения со временем может привести к страшным последствиям – от развития локальных патологий вплоть до полной слепоты. Люди, наученные горьким опытом, чтобы восстановить зрение пользуются проверенным средством, которое ранее не было известно и популярно…Читать подробнее»
Диагностика при подозрении на мембрану глаза
Лечение эпиретинальной мембраны глаза всегда начинается с развёрнутой диагностики.
Такая диагностика должна предусматривать не только осмотр глазного дна офтальмологом, а также его детальный опрос, но и УЗИ, автофлюоресцентную пробу, когерентную томографию, а также рентгенографию.
Дополнительно пациенту могут быть назначены консультации у других специалистов: кардиологов, терапевтов, невропатологов.
Наиболее широкий ряд исследований для выявления представленной патологии используют на ранних стадиях болезни, когда мембрана остается еще достаточно тонкой, и разглядеть ее при осмотре глазного дна практически невозможно. Важнейшую роль в диагностике в случаях представленных дает ультразвуковое исследование глаза.
Лечение болезни
В том случае, если мембрана окажется стабильной и долгое время не будет давать ухудшения зрения, пациенту может быть назначена общая терапия, предусматривающая применение местных средств, а также общих укрепляющих препаратов.
Также пациенту нужно будет постоянно наблюдаться у врача, чтобы своевременно определить прогрессирование мембраны, поскольку гарантировать стабильность подобного образования на годы вперед врач не может.
Процесс дальнейшего ухудшения зрения у пациента может начаться в любое время.
В том же случае, если мембрана у пациента прогрессирует и провоцирует постоянное ухудшение зрения, ему будет назначено хирургическое лечение.
Оно предусматривает витрэктомию стекловидного тела, а также дальнейшее удаление мембраны.
Стоимость операции при эпиретинальной мембране глаза определяется индивидуально для каждого пациента в зависимости от сложности его случая, цена на нее в различных клиниках составляет от 25 тысяч рублей и до 130 тысяч рублей.
Важно знать! Действенный способ эффективного восстановления зрения, рекомендованный ведущими офтальмологами страны! Читать далее…
Представленная операция проходит успешно примерно в 80% случаев.
Через некоторое время после проведения подобного хирургического вмешательства у человека примерно на 20% восстанавливается зрение (иногда врачам удается добиться и более высоких результатов при таком хирургическом вмешательстве).
Осложнения при таком хирургическом вмешательстве отмечаются крайне редко, однако могут иметь место. Таковыми могут быть: формирование катаракты в прооперированном глазу, отслоение сетчатки, попадание инфекции в ткани.
Лечение народными средствами эпиретинальной мембраны глаза не проводится, в особенности, на тех стадиях заболевания, которые сопровождаются значительным ухудшением зрения, двоением, а также искривлением видимого изображения. Применение народных методов при таком заболевании вместо своевременного хирургического вмешательства может привести полной невосстановимой потере зрения.
Как восстановить зрение не прибегая к операции
Мы все знаем, что такое плохое зрение. Миопия и дальнозоркость серьезно портят жизнь ограничивая в обычных действиях – невозможно что то прочитать, рассмотреть близких без очков и линз.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно.
Но этого не нужно бояться – нужно действовать! Каким средством нужно пользоваться и почему рассказано…Читать далее»
Источник: http://glaznoy-doctor.ru/prochie-zabolevaniya/epiretinalnaya-membrana-glaza.html
Пленка на сетчатке глаза — эпиретинальная мембрана
Эпиретинальная мембрана – это прозрачная пленка, которая по своему внешнему виду напоминает целлофан. Располагается образование непосредственно над макулой, наиболее чувствительной зоной сетчатки. Такая пленка на сетчатке глаза приводит к снижению остроты зрения, появлению тумана перед глазами, что существенно ухудшает качество жизни человека.
Эпиретинальный фиброз в макулярной зоне может привести к полной слепоте, так как по мере усугубления патологического процесса пленка становиться толще и жестче и даже проведение операции не дает гарантии полного восстановления зрения.
Болезнь в равной степени диагностируется как у мужчин, так и у женщин. Отмечается, что в основной группе риска люди возрастной категории от 60 лет и старше. У пожилого человека развитие такого патологического процесса может быть обусловлено не только этиологическими факторами, но и возрастными изменениями.
Клиническая картина эпиретинального фиброза проявляется постепенно. Как правило, на начальных этапах развития болезни никаких симптомов не наблюдается. Именно по этой причине недуг довольно часто диагностируется уже на поздней стадии, что только ухудшает дальнейшие прогнозы.
Диагностика основывается на личном осмотре пациента офтальмологом и проведении необходимых инструментальных диагностических мероприятий. Лечение только под контролем врача, об использовании народных средств не может быть и речи.
Этиология
В большинстве случаев эпимакулярный фиброз глаза — это следствие патологических изменений в органе зрения. Клиницисты выделяют следующие этиологические факторы, влияющие на развитие такого процесса:
- диабетическая нейропатия.
- отслойка сетчатки.
- отслойка стекловидного тела.
- тромбоз центральной ветки сетчатки и ее ветвей.
- перенесенные ранее офтальмологические операции.
- кровоизлияния.
- травмы глаза.
- химические и термические ожоги.
- осложнения после перенесенных офтальмологических заболеваний.
- воспалительные процессы.
Иногда, однако, эпиретинальный фиброз остается неуточненным с этиологической точки зрения, поэтому в таких случаях говорят о идиопатической форме патологии.Кроме этого, следует отметить, что с возрастом вероятность развития такого заболевания существенно возрастает. Сторонних патологических процессов, которые могли бы привести к такому заболеванию, не существует.
Классификация
По характеру возникновения заболевание может быть:
По характеру течения клинической картины выделяют острую или хроническую форму офтальмологического недуга.
Симптоматика
Как уже было сказано выше, ЭРМ глаза может протекать бессимптомно и чаще всего поражается только один глаз. По мере усугубления патологического процесса будет проявляться следующий симптоматический комплекс:
- снижение остроты зрения.
- больной жалуется на то, что у него туман перед глазами.
- искажение изображения, что будет обусловлено образованием складок на внутренней оболочке глазного яблока.
- «мушки» и черные точки перед глазами.
- сужение полей зрения.
- быстрое снижение остроты зрения.
- развивается диплопия.
Кроме этого, могут проявляться симптомы и общего характера:
- головная боль;
- снижение работоспособности, резкие перепады настроения;
- нарушение цикла сна;
- общее ухудшение самочувствия, которое, скорее всего, будет обусловлено психосоматикой.
Течение клинической картины, в данном случае, характеризуется медленным прогрессированием, что и приводит к запоздалой диагностике. Обнаружить болезнь на ранней стадии возможно только в том случае, если регулярно проходить профилактический осмотр у офтальмолога.
Диагностика
При наличии таких симптомов у пожилого человека или любой другой возрастной категории, следует обращаться к офтальмологу. Проблемами такого характера занимается врач только этой специализации.
В ходе первичного осмотра врач должен осмотреть пораженный орган зрения при помощи специального инструментария и выяснить следующие факторы:
- как давно начали проявляться первые клинические признаки, их характер и интенсивность проявления.
- были ли перенесены офтальмологические операции, травмы органов зрения, ожоги термического или химического характера.
- принимал ли пациент какие-либо препараты для устранения симптоматики без назначения врача.
Личный и семейный анамнез пациента тоже подлежит рассмотрению.
Также используют следующие инструментальные методики обследования для точной постановки диагноза и определения тяжести течения патологического процесса:
- тонометрия;
- визометрия;
- офтальмоскопия;
- оптическая когерентная томография;
- флуоресцентная ангиография;
- бесконтактная тонометрия;
- УЗД и В-режиме;
- тест с решеткой Амслера.
Проведение такого широкого спектра диагностических мероприятий позволяет не только точно определить диагноз, но и выяснить характер течения патологического процесса, стадию его развития и этиологический фактор. На основании полученной информации, а также принимая во внимание те данные, которые были собраны при первичном осмотре, врач определяет наиболее эффективную тактику лечения и дает предварительные прогнозы.
Лечение
Несколько ранее для лечения эпиретинальной мембраны глаза использовали медикаментозные средства и физиотерапевтические процедуры. Однако ввиду того, что такие препараты оказывали сильное токсическое воздействие на организм, в последнее время предпочтение отдают хирургическим методам устранения такого патологического процесса.
Удаление эпиретинальной мембраны происходит в два этапа. В первую очередь проводиться витрэктомия или мемабранопилинг глаза — осуществляют иссечение заднего и центрального отдела стекловидного тела.
Однако нужно отметить, что проведение операции, таким образом, возможно только в том случае, если у пациента свой собственный хрусталик.
В обратном случае требуется удаление самого имплантата и последующая артифакия глаза (это установка нового хрусталика).
На следующем этапе проводиться удаление самой пленки. Делается это при помощи специального тонкого пинцета. Внутренняя часть мембраны удаляется, после чего обрабатывается специальными красителями. Если патологический процесс привел к тому, что в некоторых местах присутствует разрывы сетчатки, то дополнительно проводится криоретинопексия.
В большинстве случаев хирургическое вмешательство проводиться в плановом порядке, а не в срочном. Исключение составляют те случаи, когда присутствует выраженный отек макулы.
В большинстве случаев операция дает положительные результаты, однако нужно принимать во внимание и другие факторы, в особенности возраст пациента и личный анамнез.
В постоперационный период врач может назначить следующие препараты для предотвращения воспалительного или инфекционного процесса:
- нестероидные противовоспалительные.
- антисептические.
- антибактериальные.
- антигистаминные.
Медикаментозные средства могут быть как местного, так и наружного применения.
Лечение народными средствами в этом случае неуместно, так как в принципе удалить пленку с глазного яблока при помощи отваров и мазей невозможно. Некоторые рекомендации можно использовать только после операции как замену некоторыми мазями или растворам для ухода за прооперированным органом зрения. Однако такие действия в обязательном порядке нужно согласовывать с лечащим врачом.
Профилактика
К сожалению, специфических профилактических мероприятий не разработано. В данном случае целесообразно следовать только общим рекомендациям относительно такого рода болезней:
- предупреждение тех заболеваний, которые входят в этиологический перечень;
- защита органов зрения во время пребывания на потенциально опасных участках – производство, строительные площадки и так далее;
- тщательное соблюдение всех рекомендаций врача в постоперационный период, чтобы не возникло осложнений.
Люди, которые перенесли данное заболевание, должны состоять на диспансерном учете у офтальмолога и систематически проходить осмотр. При первых же клинических признаках, которые описаны выше, нужно обращаться за квалифицированной медицинской помощью, а не проводить лечение самостоятельно.
Источник: https://brulant.ru/health/yepiretinalnaya-membrana/
Эпиретинальная мембрана
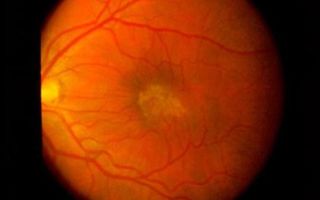
Эпиретинальная мембрана представляет собой тонкую и прозрачную пленку, которая располагается над центральной зоной сетчатки. В связи с особенностями строения эпиретинальной мембраны в макулярной области ее называют целлофановой макулой. Связано это с тем, что во время офтальмоскопии центральная область сетчатки по внешнему виду напоминает сморщенную целлофановую пленку.
По своему строению эпиретинальная мембрана является рубцовой тканью, которая стягивает вещество сетчатки и приводит к появлению морщин и складок.
Важно заметить, что при этом фоторецепторы, ответственные за восприятие света, не повреждаются до тех пор, пока мембрана не станет очень жесткой и толстой.
В результате такого прогрессирования заболевания возникает отек сетчатки, фиброзная трансформация, а иногда и разрыв или отслойка сетчатки.
Заболевание это обычно прогрессирует довольно медленно. Чаще заболевают пациенты в возрасте 65-70 лет. Встречаемость эпиретинальной мембраны не зависит от пола.
Причины формирования
Эпиретинальная мембрана чаще образуется у пациентов с патологией глазного дна, включая отслойку стекловидного тела, диабетическую ретинопатию, разрыв сетчатки, тромботические осложнений (тромбоз центральной вены).
Также воспаление и кровоизлияние в вещество глаза могут приводить к формированию эпиретинальной мембраны. Однако, нередко причину формирования эпиретинальной мембраны установить не удается, то есть заболевание носит идиопатический характер.
В составе эпиретинальной мембраны выявляют клетки стекловидного тела, макрофаги, пигментные эпителиальные клетки сетчатки, фиброциты и коллагеновые клетки.
Клинические признаки
Эпиретинальная мембрана формируется в зоне макулы, поэтому страдает преимущественно центральное зрение. Чаще всего поражение носит односторонний характер. При этом отмечается затуманивание зрения, искривление линий изображения, иногда бывает диплопия, которая не исчезает даже при закрытии второго глаза.
Диагностика
Диагностировать эпиретинальную мембрану можно в ходе офтальмоскопии. Она имеет характерный внешний вид, поблескивает и напоминает целлофановую пленку. В начальной стадии развития эпиретинальной мембраны ее можно не заметить. Чтобы подтвердить диагноз, выполняют ультразвуковое исследование глазного яблока.
Особенно актуален этот метод диагностики при помутнении прозрачных оптических сред глаза (хрусталик, роговица, стекловидное тело). Чтобы определить более точные размеры и структуру мембраны, может потребоваться выполнение оптической когерентной томографии.
Для оценки степени отека сетчатки в зоне макулы выполняют флуоресцентную ангиографию.
Чтобы определить степень влияния эпиретинальной мембраны на зрительную функцию, применяют решетку Амслера. Если линии в решетке вместо прямых становятся изогнутыми, то имеется нарушение зрения.
Лечение
Единственным способом устранить эпиретинальную мембрану является выполнение хирургического вмешательства. Операцию следует проводить только в случае выраженного искажения или снижения зрительной функции. При этом следует оценить риск необратимого повреждения макулы сетчатки при операции и зрение, которое имелось на момент предполагаемого вмешательства.
На первом этапе выполняют витрэктомию, то есть удаляют вещество стекловидного тела. Только после этого проводят удаление мембраны. При успешном проведении оперативного вмешательства чаще всего (80-90% случаев) зрительная функция постепенно улучшается (на 20 и более процентов).
Среди возможных осложнений при хирургическом лечении эпиретинальной мембраны следует упомянуть о повышении внутриглазного давления, инфекционном процессе, отслойке сетчатки, кровоизлиянии в вещество сетчатки и прогрессировании катаракты. Примерно в 10% случаев даже после оперативного лечения возникает рецидив заболевания и эпиретинальная мембрана формируется вновь.
Специфических профилактических мер, позволяющих бороться с формирование эпиретинальной мембраны, не существует. Плановое посещение офтальмолога и проведение офтальмоскопии не реже двух раз в год помогут снизить риск необратимых изменений при наличии заболеваний глаз (тромбоз, диабетическая ретинопатия и т.д.).
Источник: https://setchatkaglaza.ru/epiretinalnaya-membrana
Что такое эпиретинальная мембрана?
Эпиретинальная мембрана представляет собой тонкую прозрачную плёночку, которая находится прямо над макулой, наиболее чувствительной зоной сетчатки глаза.
Появление мембраны означает возникновение патологии, называющейся целлофановой макулой.
Такое название отнюдь не случайно: во время осмотра глазного дна можно увидеть, что макулярная область сетчатки подобна смятой целлофановой плёнке.
По своему строению мембрана может классифицироваться как рубцовая ткань, стягивающая сетчатую оболочку в морщины и складки. Данная патология влияет на светочувствительные клетки-рецепторы далеко не сразу после появления.
Повреждение фоторецепторов наступает лишь тогда, когда эпиретинальная мембрана становится жесткой и толстой настолько, что вызывает отёк сетчатки глаза.
Когда патология развивается до этой стадии она может привести также к фиброзным изменениям, в большинстве случаев ведущим к разрыву и отслоению сетчатки.
У большинства страдающих данной патологией глаза заболевание развивается очень медленно. Целлофановой макулой одинаково часто страдают люди обоих полов. Как правило, патология начинает развиваться в возрасте 65–70 лет.
Причины развития патологии
Во многих случаях эпиретинальная мембрана появляется вследствие каких-либо заболеваний глаза.
К примеру, патология может развиться в связи с диабетической ретинопатией, отслоением стекловидного тела, тромбозом центральной вены либо её ответвлений сетчатой оболочки, разрывом сетчатки и некоторыми другими. Спровоцировать образование целлофановой макулы могут также воспаления и кровоизлияния внутри глаза.
Однако в подавляющем большинстве случаев эпиретинальная мембрана образуется без каких-либо видимых причин, позволяющих выяснить её природу, говоря медицинским языком, идиопатически.
Исследования структуры целлофановой макулы показали, что в ней содержатся клетки различных структур глаза: стекловидного тела, пигментные клетки эпителия сетчатой оболочки.
Подтверждено также наличие коллагеновых клеток, фиброцитов и макрофагов.
Как проявляется патология
Как мы уже говорили выше, эпиретинальная мембрана образуется прямо над жёлтым пятном. С расположением патологии напрямую связаны её проявления. В первую очередь ухудшается центральное зрение.
Чаще всего поражается только один глаз, лишь в редких случаях – два глаза. Помимо собственно ухудшения пациенты отмечают искаженное восприятие изображений.
Так, прямые линии могут видеться изогнутыми либо волнистыми, могут двоиться, даже если закрыть второй здоровый глаз. Нередким спутником патологии является затуманивание зрения.
Диагностика патологии
Основным методом, позволяющим обнаружить целлофановую макулу, по сей день является офтальмоскопия, то есть осмотр дна глаза. Во время осмотра эпиретинальная мембрана слегка блестит, подобно целлофановой плёнке. На раннем этапе развития заболевания заметить её очень сложно.
Если офтальмолог сомневается насчет появления данной патологии, пациенту выдается направление на УЗИ, чтобы подтвердить или опровергнуть подозрения окулиста.
Ультразвуковое обследование особенно важно, если присутствуют факторы, затрудняющие офтальмоскопию (помутнение роговой оболочки, хрусталика и/или стекловидного тела).
Чтобы точно определить структуру целлофановой макулы и её размеры, применяют оптическую когерентную томографию. Степень сопровождающего заболевание отёка сетчатки глаза можно выяснить при помощи метода флуоресцентной ангиографии.
Влияние эпиретинальной мембраны на зрительную способность проверяют при помощи теста на основе решетки Амслера.
Лечение патологии
Эпиретинальная мембрана не поддается консервативному лечению, избавиться от неё можно исключительно оперативным путём. Однако решение об операции принимается лишь в случае сильного ухудшения/искажения зрения, а также если велик риск необратимого повреждения жёлтого пятна в процессе операции сопоставим с уже имеющейся остротой зрения.
В первую очередь в процессе операции проводят удаление стекловидного тела (витрэктомию), после чего хирург исселкает мембрану. Процент успешных операций составляет 80–90 процентов. Когда глаза восстанавливаются, наблюдается и улучшение зрения, доходящее иногда до 20 %.
Возможные осложнения:
— инфекции;
— повышение давления внутри глаза;
— кровоизлияния на сетчатку;
— отслоение сетчатки;
— быстрое прогрессирование катаракты.
К сожалению, профилактики данной патологии не существует. Можно посоветовать разве что регулярно проходить осмотр у офтальмолога, включающий проверку состояния глазного дна.
Источник: http://zrachkoff.ru/stroenieglaza/chto-takoe-epiretinalnaya-membrana
Пленка на сетчатке глаза
Глазные болезни
Эпиретинальная мембрана
/ 67 голосов
Рейтинг 4 / 5
Под редакцией
Ильюхин Олег Евгеньевич
Кандидат наук
Эпиретинальная мембрана — это тонкая прозрачная пленка, которая образуется непосредственно над областью центральной зоны сетчатки — макулой. Макулу с эпиретинальной мембраной также называют целлофановой макулой, так как при осмотре глазного дна центральная зона сетчатки выглядит как сморщенная целлофановая пленка.
По своей сути эпиретинальная мембрана – это рубцовая ткань, которая стягивает сетчатку, вызывая складчатость и морщинистость.
Важно отметить, что повреждения фоторецепторных клеток сетчатки, воспринимающих свет, не происходит, пока мембрана по мере прогрессирования не становится толстой и жесткой, вызывая отек сетчатки, фиброзные изменения и в некоторых случаях разрыв сетчатки с последующей отслойкой.
Обычно это медленно прогрессирующее заболевание, возникающее у людей старше 65-70 лет. Женщины и мужчины страдают данной патологией одинаково часто.
Причины формирования эпиретинальной мембраны
Образование эпиретинальной мембраны может быть связано с наличием у пациента какого-либо глазного заболевания — диабетическая ретинопатия, отслойка стекловидного тела, разрыв сетчатки, тромбоз центральной вены сетчатки и ее ветвей и т.д.
Воспалительные процессы и кровоизлияния могут стимулировать процесс образования эпиретинальной мембраны. Однако в большом количестве случаев эпиретинальная мембрана является идиопатической, то есть неизвестного происхождения.
Установлено, что в составе эпиретинальной мембраны обнаруживаются клетки стекловидного тела, пигментного эпителия сетчатки, макрофаги, фиброциты, коллагеновые клетки.
Клинические признаки
Поскольку эпиретинальная мембрана находится над макулой, страдает центральное зрение. Поражается, как правило, один глаз. Наблюдается затуманивание зрения, и искривление изображения — прямые линии выглядят изогнутыми и волнообразными, может быть двоение, которое сохраняется даже, когда второй глаз закрыт.
Диагностика эпиретинальной мембраны
Эпиретинальная мембрана диагностируется при осмотре глазного дна — офтальмоскопии. Она поблескивает и напоминает своим видом целлофановую пленку. В начальной стадии тонкую эпиретинальную мембрану можно и не увидеть.
Подтвердить диагноз можно с помощью ультразвукового обследования глаза, что особенно важно, когда глазное дно не просматривается из-за помутнения оптических сред глаза – роговицы, хрусталика или стекловидного тела.
Точно определить размеры и структуру мембраны позволяет оптическая когерентная томография, с помощью флюоресцентной ангиографии можно уточнить степень отека сетчатки в центральной зоне.
Влияние эпиретинальной пленки на зрение определяется при помощи решетки Амслера, при взгляде на которую прямые линии выглядят изогнутыми и волнистыми.
Лечение
Лечение эпиретинальной мембраны заключается в ее хирургическом удалении.
Операция проводится только при сильном снижении и искажении зрения, когда риск возможного необратимого повреждения центральной зоны сетчатки в результате операции сопоставим с имеющейся перед операцией остротой зрения.
Сначала производится витрэктомия – удаление стекловидного тела, затем удаляется сама мембрана. Если операция прошла благополучно, то в 80-90% случаев в течение нескольких месяцев зрение постепенно улучшается на 20% и более.
Потенциальными осложнениями оперативного вмешательства могут быть: инфекция, повышение внутриглазного давления, кровоизлияние в сетчатку, отслойка, прогрессирование катаракты. Повторное образование эпиретинальной мембраны происходит примерно у 10% оперированных пациентов.
Профилактики образования эпиретинальной мембраны как таковой не существует. Единственной мерой может быть периодический плановый визит к офтальмологу, если Вас в целом ничего не беспокоит, и обязательный осмотр глазного дна каждые 6 месяцев при наличии в анамнезе каких-либо глазных заболеваний – тромбоза, диабетической ретинопатии и т.д.
Пожалуйста, оцените статью
Причины Симптомы Диагностика Лечение Видео Наши преимущества Цена лечения
Эпиретинальная мембрана — это медленно прогрессирующая патология, которая, как правило, возникает в возрасте старше 65-70 лет.
Мембрана представляет собой тонкую белесоватую пленку, образующуюся в заднем отделе глазного яблока, а именно, в толще стекловидного тела в непосредственной близости от желтого пятна.
По мере прогрессирования патологических изменений тонкая нежная пленка постепенно превращается в плотную рубцовую ткань, стягивающую сетчатку и вызывающую отек тканей в области макулы, а иногда – натяжение с последующим разрывом или отслойкой сетчатки.
Причины
Чаще всего данное образование обнаруживается у пожилых людей, страдающих другими заболеваниями глаз, такими как диабетическая ретинопатия, близорукость, деструкция стекловидного тела, тромбоз центральной вены сетчатки и пр. В некоторых случаях эпиретинальная мембрана возникает без видимой причины, т.е. является идиопатической патологией.
Симптомы
Поскольку эпиретинальная мембрана поражает область макулы, симптомами данной патологии будут прогрессирующее снижение центрального зрения, ухудшение цветовосприятия, появление искажения изображений и затуманивания зрения.
В большинстве случаев болезнь поражает один глаз.
Косвенным признаком, который может указывать на появление эпиретинальной мембраны, является устойчивая диплопия (двоение), сохраняющаяся даже в том случае, когда пациент закрывает здоровый глаз.
Видео нашего специалиста о заболевании
Диагностика
Эпиретинальная мембрана может быть обнаружена во время осмотра глазного дна (офтальмоскопии). Образование имеет вид паутинообразной пленки, часто напоминающей целлофан, вследствие чего данное заболевание иногда называют «целлофановой ретинопатией».
У пациентов, у которых проведение офтальмоскопии затруднено (при катаракте, выраженной деструкции стекловидного тела, помутнении роговицы), выявить эпиретинальную мембрану и уточнить ее размеры и структурные особенности помогут ультразвуковые методы исследования глаз и оптическая когерентная томография.
Признаки поражения макулы можно выявить с помощью решетки Амслера (искривление линий) и проверки остроты зрения.
Лечение
Эпиретинальная мембрана лечится только хирургически, лечение заключается в ее удалении. Показанием к проведению операции служит значительная потеря центрального зрения, которая нарушает привычный образ жизни больного.
Поскольку удаление эпиретинальной мембраны – это сложная манипуляция, к операции прибегают в том случае, когда возможный риск интраоперационного повреждения сетчатки у пациента сопоставим с имеющимися у него нарушениями зрения.
Первым этапом операции является удаление стекловидного тела (витрэктомия), что обеспечивает врачу доступ к заднему полюсу глазного яблока. После этого производится удаление самой эпиретинальной мембраны.
Как и при любой полостной операции, существует риск различных осложнений, как общего характера (инфицирование, кровотечение), так и более узких (повышение внутриглазного давления, помутнение хрусталика, разрыв и отслойка сетчатки).
При благоприятном исходе операции, в большинстве случаев удается добиться улучшения остроты зрения у больного на 20 и более процентов.
Видео операции
Преимущества «Московской Глазной Клиники»
Для лечения и диагностики заболеваний глаз в клинике применяются самая точная аппаратура и эффективные методы, признанные ведущими клиниками мира. Уровень подготовки специалистов клиники позволяет проводить вмешательства любого уровня сложности. В МГК работают признанные специалисты мирового уровня, профессора и доктора наук, обладающие огромным практическим опытом.
Лечением эпиретинальной мембраны и проведением других операций на заднем отрезке глаза в клинике занимается кандидат медицинских наук, витреоретинальный хирург Ильюхин Олег Евгеньевич.
За годы профессиональной деятельности им было успешно выполнено тысячи сложнейших витреоретинальных операций. Доктор Ильюхин неоднократно проходил специализации в ведущих отечественных и зарубежных глазных клиниках.
Операции также проводит хирург высшей категории, главный врач клиники Цветков Сергей Александрович, который успешно провел более 12 тысяч операций различной категории сложности.
Врачи «Московской Глазной Клиники» оказывают всю необходимую помощь семь дней в неделю, с 9 до 21 часов, без выходных. Во время лечения предпочтение отдается минимизации количества посещений и амбулаторному выполнению операций во всех случаях, когда это возможно.
Стоимость лечения эпиретинальной мембраны
Стоимость лечения складывается из диагностических исследований, объема лечебных манипуляций и процедур, который для каждого конкретного пациента подбирается индивидуально. Цены на медицинские услуги в МГК доступны и фиксируются в договоре. Стоимость диагностики и лечения болезней глаз можно посмотреть здесь.
Мы работаем для Вас семь дней в неделю без выходных, с 9 до 21 ч. Задать специалистам все интересующие Вас вопросы можно по телефону горячей линии МГК 8(800)777-38-81 (бесплатно для мобильных и регионов РФ) и номеру в Москве 8(499)322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.
Источник: http://lechi-glaz.ru/plenka-na-setchatke-glaza/
Эпиретинальный фиброз глаза: причины, симптомы, диагностика, методы лечения
Болезни сетчатки и стекловидного тела
18.04.2018
227
152
7 мин.
Эпиретинальный фиброз, являясь одним из наиболее распространенных офтальмологических заболеваний, характеризуется практически полным отсутствием симптомов. В связи с возрастной дегенерацией сетчатки чаще всего развивается у пациентов старше 50 лет.
В большинстве случаев наличие фиброза диагностируется при прохождении планового медицинского осмотра. Реже поводом для обращения за медицинской помощью является постепенное ухудшение зрения.
Клинические проявления манифестируют при поражении макулы с формированием макулярного отверстия.
Эпиретинальная мембрана
Процесс эпиретинального фиброза связан с формированием белесоватого образования, отдаленно схожего с паутиной, в центральной части сетчатки.
Стекловидное тело глаза, представленное желеобразной субстанцией, заполняет наибольший объем полости глазного яблока и содержит значительное количество коллагена, механически соединенного с поверхностью сетчатки.
С течением времени объем стекловидного тела уменьшается, что сопровождается сморщиванием и отслаиванием сетчатки от коллагеновых волокон. Этот процесс и является причиной формирования эпиретинального фиброза.
При условии, что степень фиброзирования выражена неярко, тяжелых последствий для органа зрения данный патологический процесс не несет.
Тем не менее при повреждении сетчатки на микроскопическом уровне клетки-астроциты провоцируют ее регенерацию, исходом которой является образование рубцовой ткани. Она не обладает функциями сетчатки и служит для механического заполнения объема повреждения.
При ее локализации в макулярной зоне, граничащей со зрительным нервом, у больного резко снижается острота зрения.
Небольшие разрывы внутренней пограничной мембраны после отслойки стекловидного тела также провоцируют разрастание эпиретикулярной мембраны.
Возникновение фиброзной мембраны провоцируется повреждением поверхностных слоев сетчатки. Клетки нейроглии мигрируют на поверхность глазного дна и образуют фиброзную пленку, отдаленно похожую на целлофановую. Эпиретинальная мембрана нарушает прохождение лучей света, что является основным этиологическим фактором потери зрения.
Эпиретинальный фиброз ассоциируется со следующими заболеваниями:
- разрывы и отслоение сетчатки глаза;
- сахарный диабет I и II типов;
- окклюзия центральной вены сгустками крови;
- посттравматические и послеоперационные изменения;
- внутриглазные воспалительные процессы.
Как правило, начальная стадия заболевания протекает латентно, но со временем фиброзная мембрана разрастается, смещая сетчатку. Возникает отек, представляющий собой один из ключевых симптомов.
С течением времени формируется макулярное отверстие — разрыв макулы в ее центральной части, что приводит к снижению зрительной функции.
Общими симптомами заболевания являются:
- искажение воспринимаемой глазом «картинки»;
- диплопия – раздвоение видимых предметов;
- возникновение трудностей при чтении мелкого шрифта, изучении мелких деталей и пр.;
- жалобы на туман, пелену перед глазами;
- ухудшение зрения, особенно в плохо освещенных условиях.
В сложных случаях (при диабетической ретинопатии, артериальной гипертонии, тяжелых травмах и пр.
) возможно развитие такого осложнения, как гемофтальм, при котором наблюдается обильное кровоизлияние из новообразованных сосудов сетчатки в витреальную полость, в результате чего стекловидное тело оказывается пропитанным кровью. Гемофтальм клинически проявляется резким снижением остроты зрения, появлением плавающих пятен перед глазами.
Чаще всего при фиброзе сетчатки глаза изменения зрения происходят достаточно медленно. Но в зависимости от наличия отягощающих факторов возможна стремительная потеря зрительной функции. При своевременном обращении за медицинской помощью и постановке на учет у врача-офтальмолога существует вероятность прекращения отрицательной динамики.
Наиболее часто эпиретинальный фиброз выявляется при стандартном офтальмологическом осмотре.
Оценить степень тяжести патологии позволяет оптическая когерентная томография, являющаяся специальным методом визуализации исследуемых структур глаза. Для оценки сопутствующей патологии назначается флюоресцентная ангиография – диагностический метод, основанный на введении особого красителя и наблюдении за его прохождением по сосудам сетчатки.
За первичной манифестацией клинической картины следует длительный период стабильности при отсутствии выраженных анатомических изменений. Врачи-офтальмологи ставят пациента на динамический учет до появления симптомов, придерживаясь выжидательной тактики. При обнаружении клинических изменений решается вопрос о лечении.
На сегодняшний день консервативные методы терапии с помощью использования глазных капель, таблеток и других форм медикаментов неэффективны. Единственным способом, позволяющим устранить данное заболевание, является оперативное вмешательство – витрэктомия.
Витрэктомия представляет собой микрохирургическую манипуляцию, цель которой заключается в полном или частичном удалении стекловидного тела. При отсутствии показаний к госпитализации пациента в стационар оперативное вмешательство осуществляется в амбулаторных условиях под местной анестезией с предварительной премедикацией.
Операция начинается с создания небольшого разреза, который используется хирургом в качестве оперативного доступа. После этого стекловидное тело удаляется, производится интравитреальное введение стерильного солевого раствора, силикона или газовой смеси в объеме, равноценном удаленному стекловидному телу. При помощи инструментов малых размеров оперирующий хирург удаляет фиброзную мембрану.
При таком типе вмешательства риск возникновения осложнений крайне мал, но пациент должен быть осведомлен о вероятности появления следующих побочных эффектов:
| Название | Описание |
| Повышение внутриглазного давления | Возникает при введении в полость глаза избыточного объема замещающего вещества |
| Вторичная глаукома | Развивается вследствие зрачкового блока – нарушения адекватного оттока водянистой влаги из задней камеры глаза в переднюю через отверстие зрачка |
| Катаракта | Существует вероятность образования катаракты спустя 6-12 месяцев после оперативного вмешательства. Данное осложнение возникает при уже имеющихся признаках заболевания. Устранение катаракты основано на замене хрусталика на интраокулярную линзу |
| Повторная отслойка сетчатки | Имеет место при отсутствии прочного соединения с сосудистой стенкой. С целью профилактики данного осложнения проводится лазерная коагуляция сетчатки |
| Присоединение инфекции | Возникает как при нарушении правил асептики и антисептики при оперативном вмешательстве, так и в случае несоблюдения пациентом рекомендаций, данных лечащим врачом |
На послеоперационный прогноз влияют:
- 1. Длительность течения патологии.
- 2. Выраженность повреждения сетчатки.
- 3. Причинный фактор. В сравнении с осложненными типами заболевания (отслойка сетчатки или сосудистые патологии в анамнезе) идиопатическая форма поддается терапии значительно легче.
Послеоперационный период длится в среднем до 3 месяцев и зависит от объема проведенного оперативного вмешательства: далеко не во всех случаях стекловидное тело удаляется полностью – иссекается лишь его часть. Восстановление нередко занимает меньше указанного срока.
Эффективность терапии, профилактика осложнений и реабилитация во многом зависят от так называемого комплаенса – приверженности пациента к лечению. Во время реабилитации следует соблюдать следующие рекомендации:
- 1. Первые 7 дней после проведения хирургической операции ограничить подъем тяжестей, вес которых превышает 5 кг.
- 2. Ограничить воздействие ультрафиолетовых лучей, дисплеев электронных устройств, отказаться от длительного чтения.
- 3. Отменить занятия спортом в течение всего послеоперационного периода.
- 4. Среди водных процедур предпочтение отдать душу, исключив попадание потока воды в глаза. От бани, сауны и бассейна следует отказаться на протяжении как минимум одного месяца.
- 5. Осуществлять прием лекарственных средств в соответствии с предписаниями лечащего врача.
Лечение эпиретинального фиброза народными средствами не дает видимого клинического эффекта. Их применение оправданно лишь на начальных стадиях.
Широкое распространение получили следующие рецепты:
| Название | Описание |
| Козье молоко | Козье молоко смешать с кипяченой водой комнатной температуры в соотношении 1:1. С помощью пипетки получившуюся жидкость следует закапывать по 1 капле в каждый глаз утром и вечером в течение 7 дней |
| Ландыши и крапива | 1 ст. л. мелко нарезанного ландыша смешать с 5 ст. л. аналогично измельченной крапивы. Полученную смесь залить стаканом кипятка, наставать в темном месте при комнатной температуре в течение 12 часов. Добавить 0,5 ч. л. соды. Смочить в смеси марлю и наложить примочки на глаза.
Манипуляция осуществляется 2 раза в сутки на протяжении 10 дней |
| Отвар из хвои | Мелко измельчить и перетереть луковую шелуху, сушеные ягоды шиповника и иголки хвои в соотношении 2:2:5 соответственно. Залить смесь 1 литром холодной воды, после чего кипятить на медленном огне в течение 20 минут. Отвар процедить и остудить до комнатной температуры. Принимать внутрь по 1/3 стакана трижды в день после еды |
Заболевания сетчатки чаще всего обусловлены наличием системных патологий. В связи с этим следует придерживаться следующих профилактических мер:
- 1. Избегать травм органов зрения.
- 2. При наличии таких системных заболеваний, как сахарный диабет I и II типов, гипертоническая болезнь и прочие, соблюдать поддерживающую лекарственную терапию.
- 3. Избегать перенапряжений глаз, выполнять специальную гимнастику, полноценно и сбалансированно питаться.
- 4. Отказаться от злоупотребления спиртными напитками и табакокурения.
Источник: http://moi-oftalmolog.com/retina-vitreous-body/epiretinalynyy-fibroz.html