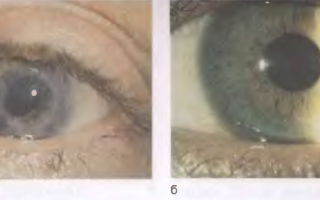
Кератопластика (пересадка роговицы) в Беларуси
Показаниями к кератопластике могут стать различные состояния, в том числе заболевания и травмы. К подобным состояниям относят травмы, порезы, ожоги роговичного слоя. Кроме того, могут присутствовать и наследственные изменения врожденного характера: инфекции, кератопатия, кератоконус, дистрофия роговицы и т.д.
Следует обратить внимание на то, что в тех странах, которые не испытывают дефицит в донорском материале, область трансплантологии развивается значительно быстрее, нежели в странах с законодательством, которое не позволяет повсеместное использование кератопластики.
Среди всех стран бывшего СССР именно Беларусь является лидером по количеству выполненных трансплантаций почек и печени. Кроме того, отмечается ежегодная тенденция к увеличению числа проведенных кератопластик. Связано это с нормальной нормативной базой, не ограничивающей эффективность медицинского лечения.
Процесс организации
На начальных этапах пациент обращается в клинику и присылает все необходимые документы (по электронной почте). После изучения данных обследования и заключения специалистов, хирург-офтальмолог дает предварительную оценку потенциальной возможности проведения пересадки роговицы.
После предварительного общения назначается точная дата очного посещения пациентов хирурга высшей квалификационной категории.
Кроме того, проводится комплекс диагностических манипуляций, который обязательно включает обследование глазного дна и лабораторные анализы.
Примерная стоимость первичной консультации и диагностики составляет около 220-250 американских долларов. Продолжительность визита не превышает 4-5 часов. Диагностический комплекс включает следующие манипуляции:
- проверка остроты зрения (в условиях отсутствия аккомодации);
- изучение бинокулярности зрения, кератометрия, афторефрактометрия;
- пахиметрия, заключающаяся в определении толщины роговицы на специальном когерентном томографе немецкого производства;
- кератотопография (определение индивидуальных аспектов строения роговицы);
- эхобиометрия, позволяющая исследовать глазное яблоко при помощи ультразвука;
- осмотр с фундус-линзой и гониоскопия;
- аберометия, которая выполняется на американском анализаторе волнового фронта.
После проведенного обследования и обсуждения, доктор сообщает пациенту заключение. Путей решения проблемы может быть два:
1. Пациент может оставаться на территории Беларуси до получения подходящей донорской роговицы. Место пребывания обговаривается отдельно. Это могут быть апартаменты в культурном центре столицы или в санатории в сосновом лесу.
Индивидуальный помощник всегда будет поддерживать связь с пациентом решать любые возникшие вопросы. Обычно на поиск донорской роговицы требуется от двух дней и более.
2. Во втором случае пациент может вернуться в свою страну.
Через какой-либо промежуток времени врачи информируют пациента о наличии подходящей роговицы и пациент прибывает для проведения операции в Минск. На это требуется около суток.
Процесс трансплантации роговицы
На первом этапе доктор обсуждает с пациентом методику анестезии. Окончательный выбор проводится с учетом возраста, общего состояния, болевой чувствительности, индивидуальных особенностей.
Во время кератопластики оперирующий офтальмолог удаляет некоторую область роговицы глазного яблока. Все манипуляции выполняются с высокой точностью с использованием специального микроскопа. После этого на обнаженную поверхность помещается лоскут донорской роговицы. Далее выполняется совмещение и сшивание краев собственной роговицы пациента и донорского участка.
Довольно существенную роль во время кератопластики играет кератоскоп. Этот механизм позволяет с высокой точностью разместить донорскую роговицы на поверхности глаза пациента.
Также в Беларуси в последнее время нередко применяется методика с привлечением фемтосекундного эксимерного лазера.
Отзывы о лечении кератопластики в Беларуси
Если Вам или Вашим близким выполняли кератопластику в офтальмологических центрах Беларуси, ниже Вы можете оставить свои отзывы.
Где лечить
Поделиться
Источник: http://proglaza.biz/lechenie-glaz/lechenie-za-granicej/1013-lechenie-rogovicy-v-belarusi.html
Трансплантация (пересадка) роговицы
Трансплантация чаще всего используется для восстановления зрения пациентов с поврежденной роговицей. Она также может облегчить боль или другие признаки и симптомы заболевания. С помощью пересадки можно вылечить целый ряд заболеваний, включая:
- Рубцевание роговицы вследствие инфекций (глазной герпес или грибковый кератит).
- Рубцевание вследствие трихиаза.
- Наследственные заболевания, такие как дистрофия Фукса.
- Кератоконус.
- Утончение роговицы и неправильная ее форма.
- Редкие осложнения лазерной коррекции зрения.
- Химические ожоги или травмы.
- Чрезмерный отек.
Как проводят трансплантацию роговицы?
Пересадка роговицы в большинстве случаев позволяет быстро (в течение 1-2 недель) и эффективно повысить количественные и качественные показатели зрения. Роговица состоит из пяти слоев, однако не всегда проводится всех их пересадка, соответственно, существуют различные виды ее трансплантации:
- Сквозная пересадка – это пересадка всех слоев роговицы от донора. При сквозной кератопластике офтальмохирург из поврежденной роговицы удаляет часть тканей, затем размещает на их место донорские ткани и фиксирует швами. Швы остаются в течение года, иногда – дольше. В Беларуси операция сквозной трансплантации роговицы занимает 1-2 часа.
- Послойная (ламеллярная) пересадка – во время этой операции хирург замещает только определенные слои роговицы с помощью донорских тканей. Такие операции могут быть лучше, чем сквозная трансплантация, когда заболевание ограничивается только частью роговицы. Операция проводится под общей или местной анестезией, в зависимости от состояния здоровья пациента, его возраста и предпочтений, причины ее проведения.
В Беларуси проводится любой тип пересадки роговицы: передняя поверхностная и глубокая, задняя, сквозная, локальная.
Не так давно лечебные учреждения Беларуси переняли опыт клиник за границей и стали проводить эндотелиальную пересадку роговицы. При этой операции офтальмохирург избирательно замещает донорскими тканями самую внутреннюю часть роговицы (эндотелиум), а внешние здоровые слои оставляет нетронутыми.
Эндотелий контролирует жидкостный баланс роговицы, поэтому его поражение может вызвать ее отек и потерю зрения. Такая операция имеет определенные преимущества перед сквозной кератопластикой, обладая большей эффективностью и безопасностью.
При таком методе быстрее восстанавливается зрение, вмешательство длится меньше, минимально удаляются ткани роговицы, не накладываются швы, уменьшается риск появления астигматизма после операции.
В Белоруссии – одни из самых опытных офтальмохирургов в СНГ, которые применяют при пересадке роговицы глаза фемтосекундный лазер.
Фемтосекундный лазер – это самый значительный прорыв в области трансплантации за прошлое десятилетие.
Он позволяет хирургу сфокусировать лазерную энергию на определенной глубине, а затем быстро разрезать ткани, не приводя к дополнительному повреждению окружающих тканей.
Фемтосекундный лазер также позволяет офтальмохирургу вырезать ткани определенной формы, что приводит к идеальному соответствию тканей донора и пациента и их более прочному соединению. Его использование позволяет ране зажить быстрее и раньше снять швы.
Кто может стать донором роговицы?
В Беларуси, в отличие от большинства стран Восточной Европы, вопросы донорства и трансплантологии решены на юридическом уровне.
Роговица, используемая при кератопластике, удаляется в большинстве случаев из здорового глаза умершего человека, если он или его родственники не запретили этого делать. Ждать донора нужно не так долго, как в случае пересадки сердца или печени.
Подготовка к операции
Перед операцией по пересадке роговицы необходимо пройти следующие обследования и консультации специалистов: общий анализ крови, общий анализ мочи, биохимический анализ крови, анализ крови на RW (реакция Вассермана), вирусные гепатиты, ЭКГ (электрокардиограмма), флюорографию органов грудной клетки (в течение 6 месяцев) либо компьютерную томографию лёгких (в течение 6 месяцев), консультацию терапевта и, при наличии сопутствующей патологии, других профильных специалистов с выдачей заключения о возможности хирургического лечения; кератопахиметрию, визометрию, оптическую когеррентную томографию переднего отрезка глаза и другие обследования при наличии сопутствующей офтальмологической патологии.
Все вышеперечисленные обследования можно выполнить на месте в течение 1-2 дней либо заранее по месту жительства, однако срок давности анализов не должен превышать 14 дней, а заключения специалистов — 1 месяца.
Средняя стоимость проведения операции — 30 000 000 рублей (примерно 1 500 долларов США).
Причины провести кератопластику в Беларуси
В настоящее время у офтальмохирургов из РБ – один из самых больших в Восточной Европе и СНГ опыт по трансплатнации роговицы с использованием фемтосекундного лазера.
Успешность проведения пересадки роговицы как за рубежом, так и в Белоруссии зависит от вида заболевания, которое к ней привело. Например, в течение 10 лет хорошие результаты трансплантации наблюдаются у:
- 89% пациентов с кератоконусом;
- 73% пациентов с дистрофией Фукса;
- 60-70% пациентов с рубцами роговицы.
У большинства людей после кератопластики зрение, как минимум, восстанавливается хотя бы частично.
Своевременное обращение к опытным офтальмохирургам 10-ой городской клинической больницы (местонахождение: Минск) позволяет выполнить трансплантацию роговицы с применением новейшего оборудования, что обеспечит лучший возможный результат операции и минимизирует опасность отторжения донорских тканей.
Источник: https://clinicsbel.com/lechenie/oftalmologiya/transplantaciya-rogovicy.html
Пересадка роговицы
15.01.2018
Роговица представляет собой тонкую сферическую прозрачную мембрану толщиной чуть более 0,5 мм и диаметром 11-12 мм. Это преломляющий компонент глазного яблока, необходимый для его функционирования в качестве объектива. Большое значение для визуального восприятия имеет ее прозрачность и форма.
Мембрана в течение жизни пропускает через себя высокий процент света в видимом спектре с удивительно малым разбросом.
Эта уникальная прозрачность обусловлена высокоупорядоченной структурой коллагеновой стромы, которая составляет примерно 90% от всей толщины, так и активного контроля стромальной гидратации эндотелием, монослоем преимущественно гексагональных клеток, который практически полностью покрывает ее внутреннюю поверхность. Сферичесность также определяется стромальной структурой.
Кроме этого, как внешняя часть, она должна быть достаточно сильной и прочной, чтобы выдерживать колебания внутриглазного давления и защищать нежные внутренние структуры от травм. При этом также выступает в качестве механического барьера для агрессивного проникновения потенциально опасных веществ и патогенных микроорганизмов.
Эндотелиальные клетки не делятся, поскольку они задерживаются в фазе G 1 клеточного цикла. Как следствие, у взрослого человека с возрастом наблюдается постепенное снижение их плотности.
В норме имеется достаточный запас эндотелия для поддержания светопропускающей способности на протяжении всей жизни; однако болезни или повреждения ускоряют снижение этого структурного резерва, вызывая стромальный отек и необратимое помутнение.
Эндотелиальная дисфункция, будь то от первичной причины, такой как эндотелиальная дистрофия Фукса или вторичная (ранее перенесенные офтальмологические операции, такие как экстракция мутного хрусталика), является основным клиническим показанием к трансплантации.
Кератоконус, расстройство тканевой матрицы, которое не влияет на эндотелий, но порождает патологическое истончение стромы и эктазии роговичной поверхности значится еще одним частым диагнозом к пересадке. Кроме этого, она необходима при дегенеративо-дистрофических процессах, а также после травм, рубцов и инфекций (например, герпетический кератит).
Операция по пересадке роговицы
Кератопластика – офтальмохирургическая операция на роговице, которая направлена на полное или частичное восстановление ее анатомической формы и физиологической функции. При этом микрохирург по возможности устраняет врожденные пороки и приобретенные деформации при помощи различных современных технологий.
Трансплантация – это пересадка или перемещение с последующим приживлением в пределах человеческого организма.
Для имплантации используются следующие ткани:
- Аутологичная (от реципиента);
- Изогенная (между близнецами);
- Аллогенная (от другого человека);
- Ксеногенная (от животных).
Если объяснить терминологию более простым языком, то получается что при кератопластике, хотя и используется трансплантат, но не всегда он бывает роговичным. При трансплантации происходит пересаживание только натуральной роговой оболочки.
Обеспечение высокого качества и безопасности донорских материалов является ключевой задачей узкоспециализированных глазных банков во всем мире. Тщательное медицинское обследование снижает вероятность передачи болезни от донора, только хороший трепан имеет решающее значение для успешной реабилитации.
Пересадка роговицы противопоказана при ряде заболеваний: неоваскуляризация, синдром сухого глаза и рецидивирующее воспаление или инфекции.
Во время пластики врач обязательно учитывает площадь иссекаемого участка у реципиента и размер роговичного трансплантата. Рекомендуется заранее рассчитать глубину вмешательства и толщину трепана.
В офтальмохирургии различают несколько оперативных техник:
- Частичная (4-6 см);
- Субтотальная (6.5-9 мм );
- Тотальная (9.5-12 мм).
Классификация послойного технологии:
- Передняя;
- Интерламеллярная;
- Задняя послойная.
Проникающая кератопластика – хирургический метод, при котором полная толщина сферической мембраны реципиента заменяется донорской. По статистике, эта технология в трансплантологии в большинстве случаев успешна( примерно 90% пересаженных трепанов в течение пяти лет и 82% через 10 лет).
Перед вмешательством офтальмохирург обязательно выясняет такие ключевые для трансплантологии факторы как возраст донора, местные и системные заболевания у него, причина смерти, наличие травм или хирургических процедур в анамнезе, факторы хранения (главным образом способ хранения), временной промежуток между смертью и сохранением, продолжительность консервации лоскута.
Традиционно в микрохирургии проникающая подсадка обычно выполняется как окончательное лечение различных патологий, таких как буллезная кератопатия, кератоконус, роговичные дегенерации и дистрофии. Она достаточно безопасна и клинически эффективна. Однако данный хирургический метод не редко нарушает структурную и иммунологическую целостность органа.
Ламеллярная техника направлена на выборочную замену патологически измененной стромы таким образом, чтобы минимизировать ненужную травматизацию здорового эндотелиального слоя.
При этом сохраняется плотность эндотелиальных клеток, а риск неудачи практически минимален.
Следовательно, нет необходимости назначения долгосрочной иммуносупрессивной терапии кортикостероидами, снижается вероятность возникновения различных осложнений: грубых катаральных изменений, глаукомы и инфекций.
Виды трансплантаций:
- Корнеальная (центральная и периферическая);
- Корнео-экстракорнеальная (роговично-склеральная);
- Склеральная.
Автоматическое рассечение микрокератомом признано «золотым» стандартом для подготовки материала. Использование аппарата микрокератома уменьшает его перфорирование и повышает скорость визуальной реабилитации по сравнению с ручным рассечением.
Неровность пересаженного лоскута приводит к снижению зрения из-за неточного контакта (что приводит к плохой преломляющей способности), дискомфорту, инфекционному кератиту, нарушению слоя Боумена и рубцеванию стромы.
По мнению офтальмохирургов идеальным размером для сквозной технологии является 7.5 мм. После проведения частичной подсадки не редко развивается астигматизм, который нарушает функционирование органа. Это происходит даже в тех ситуациях, когда имплантируемый участок идеально прижился.
Если происходит прикрепление большого трепана, то повышается вероятность развития аллергических и иммунологических реакций, образуются синерхии. Если случилось патологическое помутнение первичного материала, то ухудшается прогноз .
В офтальмологии оптическая методика проводится для улучшения визуальной функции, а с лечебной целью назначается при прогрессировании патологических процессов и безуспешности ранее проведенной консервативной терапии.
Косметическая пластика проводится для улучшения эстетического вида после травмирования и болезней.
Оптическая методика применяется при дистрофии, но нередко оказывает лечебное влияние. Иногда наблюдается просветление мутной точки рядом с прижившимся участком. Оптическая и леченая подсадка способна улучшить эстетику. Устранение грубых нарушений приводит к постепенному возвращению исходных функций.
В дооперационном периоде нужно провести полное обследование больного, которое включает в себя измерение остроты зрения, рефракции, биомикроскопию при помощи щелевых ламп, тонометрию, расширенный осмотр глазного дна, кератопахиметрию, когерентную томографию.
Послеоперационный курс
Пациентов обследуют в й клинике в 1-й день после вмешательства, а затем по мере необходимости (график посещений составляется индивидуально в зависимости от сложности каждого случая). При каждом посещении врача отмечается степень прозрачности донорского лоскутка.
Пересаженная часть тщательно осматривается после применения флуоресцеина и обязательно регистрируются любые эпителиальные дефекты.
Последующие обследования проводятся в клинике через 1, 3, 6 и 12 месяцев, по крайней мере, 3 месяца до полного удаления послеоперационного шва и каждые шесть месяцев после этого.
Все больные получают антибактериальный препарат (местно в виде капель) каждые 6 часов в течение 30 дней и бетаметазон 0,1% (местно) каждые шесть часов, дозировка постепенно снижается в течение 2-3 месяцев. Для уменьшения выраженности отека назначают местно гипертонический раствор хлорида натрия 5%, а для ускорения процесса эпителиального заживления в терапию добавляются местные мази.
В трансплантологии иммунологическое отделение наружной оболочки менее вероятно, чем после пересаживания любого другого органа. Это объясняется ее естественной анатомией и иммуносупрессивным микроокружением.
Роговой слой лишен сосудистой и лимфатической систем, что ограничивает распространение агрессивных иммунных комплексов по крови и лимфе.
Процесс отторжения – это последовательность сложных иммунных ответов, которая включает в себя распознавание чужеродных антигенов гистосовместимости иммунитетом хозяина, что приводит к инициированию каскада реакций.
Одним из критических моментов считается закрытие краев раны, а адекватность и способ наложения и швов будет определять в дальнейшем не только развитие послеоперационного астигматизма, но также возникновение утечек из раневой поверхности.
В первые дни должно тщательно контролироваться внутриглазное давление (ВГД), так как низкое давление должно вызывать опасения относительно возможной утечки из шовной дорожки. В такой ситуации офтальмологом проводится специальный диагностический тест (например, тест Сейделя).
Он выполняется путем размещения небольшой полосы препарата флюоресцеина над раневыми областями: при выделении жидкости из раны или из шовной дорожки, оранжевый краситель будет разбавлен и станет зеленым. Таким образом, можно наблюдать скорость утечки из разных участков.
Для более достоверной диагностики иногда назначается ультразвуковая биомикроскопия.
Способ коррекции этих осложнений будет зависеть от типа и степени диагностированной утечки. Чаще всего раневые края срочно закрываются наложением повторных швов в операционной.
Три в одном
Патология роговичной ткани не редко сочетается с катарактой, особенно у пожилых людей. В этих случаях показана комбинированная хирургия, которая включает в себя проникающую пластику, экстракцию катаракты и интраоперационную имплантацию интраокулярных линз (называемая тройной процедурой).
Основное преимущество этой инновационной методики заключается в том, что она уменьшает финансовые расходы и инвазивность второй процедуры, что важно для пожилых людей. Кроме этого, она снижает риск травматизации структур при удалении хрусталика. Основным недостатком тройной процедуры считается неточность в прогнозировании мощности ИОЛ.
Для точного расчета мощности нужны достоверные биометрические данные, относящиеся к кривизне роговичной части, глубине камеры и осевой длине, которые могут быть значительно изменены после пересаживания.
Факоэмульсификация, выполняемая для удаления естественной линзы через небольшой разрез перед трепанацией уменьшает потенциальные интраоперационные осложнения.
Использование фемтосекундного лазера
В последнее десятилетие фемтосекундный лазер признан одним из самых важных нововведений в офтальмохирургии. Он используется при имплантации роговой оболочки во время лечения кератоконуса.
Этот тип ближнего инфракрасного света с длиной волны 1053 нм дает самый короткий импульс, который возможно получить, он может «работать» на довольно ограниченной площади.
Лазер позволяет хирургу фокусировать лазерную энергию на определенной глубине, а затем быстро разрезать ткань, не вызывая каких-либо дополнительных повреждений. Он способен делать пластинчатое рассечение с высокой точностью.
Хирург создает высокоточный разрез, что способствует к идеальному сочетанию лоскутка и ткани хозяина, более тесному тканевому контакту и быстрому восстановлению. Эти технические особенности способны привести к лучшему заживлению краев ран, без необходимости в наложении швов.
Стоимость операций по пересадке роговицы:
| 2014000 | Сквозная кератопластика 1 категория сложности | 70 000 | Записаться |
| 2014009 | Набор одноразовых расходных материалов и инструментов для проведения кератопластических операций | 100 000 | Записаться |
| 2014008 | Задняя послойная эндотелиальная кератопластика+замена ИОЛ на артифакичном глазу или вторичная ИОЛ на афакичном глазу ( 3 категории сложности) | 80 000 | Записаться |
| 2014007 | Задняя послойная эндотелиальная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ | 70 000 | Записаться |
| 2014006 | Задняя послойная эндотелиальная кератопластика (1 категория сложности) | 60 000 | Записаться |
| 2014005 | Глубокая передняя послойная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 90 000 | Записаться |
| 2014004 | Глубокая передняя послойная кератопластика ( 1 категория сложности) | 80 000 | Записаться |
| 2014003 | Сквозная кератопластика+реконструкция передней камеры с пластикой радужки,факоэмульсификация или экстракция катаракты с имплонтацией ИОЛ | 100 000 | Записаться |
| 2014001 | Сквозная кератопластика+факоэмульсификация или экстракция катаракты с имплантацией ИОЛ (2 категория сложности) | 80 000 | Записаться |
| 2014002 | Сквозная кератопластика + замена ИОЛ на артифакичном глазу или вторичная имплантация ИОЛ на афакичном глазу (3 категория сложности) | 90 000 | Записаться |
Источник: http://FedorovMedCenter.ru/stati/peresadka-rogovitsy/
Пересадка роговицы (кератопластика)
Кератопластика (пересадка роговицы) – основной раздел в хирургии роговицы. Пересадка роговицы имеет разную целевую установку. Главная цель операции – оптическая, т. е. восстановление утраченного зрения.
Однако бывают ситуации, когда оптическая цель сразу не может быть достигнута, например при тяжелых ожогах, глубоких язвах, длительно не заживающих кератитах. Прогноз прозрачного приживления трансплантата у таких больных сомнительный. В этих случаях кератопластика может быть произведена с лечебной целью, т. е.
для иссечения некротической ткани и спасения глаза как органа. На втором этапе выполняют оптическую кератопластику на спокойной роговице, когда нет инфекции, обильной васкуляризации и трансплантат не будет окружен распадающейся тканью роговицы.
Эти два вида пересадки роговицы, разные по целевой установке, мало чем отличаются друг от друга в плане собственно хирургической техники. Поэтому в клинической практике нередки случаи, когда после лечебной кератопластики трансплантат приживает прозрачно и у больного одновременно отмечаются и лечебный, и оптический результат.
Мелиоративная пересадка роговицы (кератопластика) – пересадка, выполненная с целью улучшения почвы, как подготовительный этап последующей оптической кератопластики. С тектонической целью производят операцию при фистулах и других дефектах роговицы. Можно считать, что мелиоративная и тектоническая операции – это разновидности лечебной пересадки роговицы.
Косметическая пересадка роговицы (кератопластика) производится на слепых глазах, когда вернуть зрение невозможно, но больного смущает яркое белое пятно на роговице.
В этом случае бельмо иссекают трепаном соответствующего диаметра и замещают образовавшийся дефект прозрачной роговицей.
Если на периферии остаются белые участки, не захваченные в зону трепанации, то их маскируют тушью или сажей с помощью метода татуировки.
Рефракционная пересадка роговицы (кератопластика) выполняется на здоровых глазах с целью изменения оптики глаза, если пациент не хочет носить очки и контактные линзы. Операции направлены на изменение формы всей прозрачной роговицы или только профиля ее поверхности.
На основании принципиальных различий в технике операции выделяют послойную и сквозную пересадку роговицы.
Послойная пересадка роговицы (кератопластика) выполняется в тех случаях, когда помутнения не затрагивают глубокие слои роговицы. Операцию производят под местной анестезией. Поверхностную часть мутной роговицы срезают с учетом глубины расположения помутнений и их поверхностных границ.
Образовавшийся дефект замещают прозрачной роговицей такой же толщины и формы. Трансплантат укрепляют узловыми швами или одним непрерывным швом. При оптической послойной кератопластике используют центрально расположенные круглые трансплантаты.
Лечебные послойные пересадки разного вида могут быть произведены как в центре, так и на периферии роговицы в пределах зоны ее поражения. Трансплантат может иметь круглую и иную форму.
В качестве донорского материала используют главным образом роговицу трупного глаза человека. Для лечебной послойной пересадки роговицы пригоден материал, консервированный различными способами (замораживание, высушивание, хранение в формалине, мёде, различных бальзамах, сыворотке крови, гамма-глобулине и т. д.). При мутном приживлении трансплантата может быть выполнена повторная операция.
Сквозная пересадка роговицы (кератопластика) роговицы чаще всего производят с оптической целью, хотя она может быть и лечебной, и косметической.
Суть операции заключается в сквозном иссечении центральной части мутной роговицы больного и замещении дефекта прозрачным трансплантатом из донорского глаза.
Выкраивание роговицы реципиента и донора производят круглым трубчатым ножом-трепаном. В хирургическом наборе имеются трепаны с режущей коронкой разного диаметра от 2 до 11 мм.
В историческом аспекте хорошие результаты сквозной кератопластики были впервые получены при использовании трансплантатов небольшого Диаметра (2-4 мм). Такая операция получила название частичной сквозной кератопластики и была связана с именами Цирма (1905), Эльшнига (1908) и В. П. Филатова (1912).
Пересадка роговицы большого диаметра (более 5 мм) называется субтотальной сквозной кератопластикой. Прозрачное приживление большого трансплантата впервые удалось получить Н. А. Пучковской (1950-1954) – ученице В. П. Филатова.
Массовая успешная замена больших дисков роговицы стала возможна только после появления микрохирургической техники операции и тончайшего атравматичного шовного материала.
Возникло новое направление в глазной хирургии – реконструкция переднего и заднего отрезков глаза на основе свободного операционного доступа, открывающегося при широкой трепанации роговицы.
В этих случаях кератопластику производят в сочетании с другими вмешательствами, такими как рассечение спаек и восстановление передней камеры глаза, пластика радужки и репозиция зрачка, удаление катаракты, введение искусственного хрусталика, витрэктомия, удаление люксированного хрусталика и инородных тел и др.
При осуществлении сквозной субтотальной кератопластики требуются хорошая анестезиологическая подготовка пациента и крайне осторожное выполнение манипуляций хирургом. Незначительное напряжение мышц и даже неровное дыхание пациента могут привести к выпадению хрусталика в рану и другим осложнениям, поэтому у детей и неспокойных взрослых операцию производят под общей анестезией.
Сквозная пересадка роговицы (кератопластика), при которой диаметр пересаженной роговицы равен диаметру роговицы реципиента, называется тотальной. С оптической целью эту операцию практически не используют.
Биологический результат кератопластики оценивают по состоянию пересаженного трансплантата: прозрачный, полупрозрачный и мутный.
Функциональный исход операции зависит не только от степени прозрачности трансплантата, но и от сохранности зрительно-нервного аппарата глаза.
Нередко при наличии прозрачного трансплантата острота зрения бывает низкой из-за возникновения послеоперационного астигматизма. В связи с этим важное значение приобретает соблюдение мер интраоперационной профилактики астигматизма.
Наилучшие результаты можно получить при выполнении операций на спокойных глазах, не имеющих большого количества сосудов. Наиболее низкие функциональные показатели после операции отмечаются при всех видах ожогов, длительно не заживающих язвах и обильно васкуляризированных бельмах.
Пересадка роговицы (кератопластика) – часть большой общебиологической проблемы пересадки органов и тканей. Следует отметить, что роговица является исключением среди других тканей, подлежащих трансплантации.
Она не имеет сосудов и отделена от сосудистого тракта глаза внутриглазной жидкостью, чем и объясняется относительная иммунная обособленность роговицы, позволяющая успешно выполнять кератопластику без строгого подбора донора и реципиента.
Требования к донорскому материалу при сквозной кератопластике существенно выше, чем при послойной. Это объясняется тем, что сквозной трансплантат содержит все слои роговицы. Среди них есть слой очень чувствительный к изменяющимся условиям жизни.
Это – внутренний однорядный слой клеток заднего эпителия роговицы, имеющий особое, глиальное, происхождение. Эти клетки всегда погибают первыми, они не способны к полноценной регенерации.
После операции все структуры донорской роговицы постепенно замещаются тканями роговицы реципиента, кроме клеток заднего эпителия, которые продолжают жить, обеспечивая жизнь всего трансплантата, поэтому сквозную кератопластику иногда называют искусством пересадки однорядного слоя клеток заднего эпителия.
Именно этим объясняются высокие требования к качеству донорского материала для сквозной кератопластики и максимальная осторожность по отношению к задней поверхности роговицы при всех манипуляциях во время операции.
Для сквозной кератопластики используют трупную роговицу, сохраняемую в течение не более 1 сут после смерти донора без консервации. Пересаживают также роговицу, консервированную в специальных средах, в том числе с применением низких и сверхнизких температур.
В крупных городах организованы специальные службы глазных банков, которые осуществляют забор, консервацию и контроль за хранением донорского материала в соответствии с требованиями существующего законодательства.
Методы консервации роговиц постоянно совершенствуются.
Донорский материал обязательно исследуют на наличие СПИДа, гепатита и других инфекций; проводят биомикроскопию донорского глаза, чтобы исключить патологические изменения в роговице, выявить последствия оперативных вмешательств в переднем отделе глаза.
Источник: https://ilive.com.ua/health/peresadka-rogovicy-keratoplastika_109727i15988.html
Пересадка роговицы
Кератопластика – это самая распространенная операция по трансплантации органов. Пересадка роговицы имеет очень высокую эффективность, поэтому в мире такие операции ежегодно проводятся десяткам тысяч пациентов.
Сегодняшний сюжет программы «Здоровье» из рубрики «Американский проект» посвящен рассказу о том, как проводится эта операция в США.
Госпиталь «Глаз и ухо» – старейшее в США специализированное медицинское учреждение. Ему более 230 лет, и здесь находится одно из самых крупных в стране отделений офтальмологии.
Сегодняшний пациент д-ра Дэвида Риттербанда всю жизнь работал дальнобойщиком. Несмотря на то, что проблема с роговицей началась у него еще с пятилетнего возраста, к операции он решил прибегнуть только сейчас.
В последнее время у пациента начались проблемы с работой, да и зрение стало резко ухудшаться.
Все, что он может рассмотреть на расстоянии нескольких метров от себя – смутные цветовые пятна вместо людей и предметов…
В Америке, как и во всем мире, для пересадки роговицы используют донорские глаза, которые забирают у погибших людей.
Операцию проводят под местной анестезией. Помутневший слой больной роговицы, напоминающий мутное стекло, удаляют через микроскопический прокол. Здоровый внешний слой фактически не повреждается.
Поскольку кератопластика – это операция, требующая точного выполнения сложных манипуляций на роговице, процедура проводится с использованием операционного микроскопа. В начале операции офтальмохирург определит диаметр роговичной ткани, которая будет удалена. При помощи специального трепана и других инструментов хирург удаляет пораженную часть роговицы пациента в виде круга.
Затем врач с помощью специального прибора отделяет здоровую часть роговицы с донорского глаза. Прозрачный фрагмент пересаживаемой роговицы «вставляют» на место удаленной ткани в глазу пациента.
Главная сложность при этом – сделать все так, чтобы он плотно прижался к роговице оперируемого глаза и со временем полностью сросся с нею, образуя единое целое. Для этого через небольшой прокол в роговицу пациента вводится тонкая трубочка, через которую нагнетается воздух.
Он играет роль своеобразного пресса, прижимающего донорскую ткань к роговице реципиента.
– Уже завтра роговица начнет срастаться, а зрение к нашему пациенту вернется примерно через три недели, – комментирует удачно проведенную операцию доктор Риттербанд. – Он не только восстановит возможность нормально видеть, но и сможет водить машину без очков…
В каких случаях проводят кератопластику?
Показания к такой операции – лечение инфекций и дистрофий роговицы, а также последствий ее травматических повреждений. Чаще всего к ней приводят такие заболевания, как буллезная кератопатия (прогрессирующая дистрофия и отек роговицы), язвы роговицы, вызванные бактериальной, грибковой, паразитарной или вирусной инфекцией, химические ожоги и механические травмы.
Также случается, что помутнение роговицы происходит у ребенка под влиянием генетических отклонений. В этих случаях не помогают очки или контактные линзы. Только замена помутневшей роговицы на прозрачную способна улучшить зрение.
Подготовка к операции обычно требует определенного времени.
Если у пациента есть заболевания глаз, которые могут угрожать успеху кератопластики, сначала доктор назначит их лечение. Больному также придется пройти общее обследование состояния здоровья, чтобы подтвердить, что нет противопоказаний к пересадке роговицы.
На состоянии глаза до и после операции могут сказаться некоторые препараты, принимаемые пациентом для лечения сопутствующих заболеваний, поэтому при необходимости дозировку некоторых лекарств придется уменьшить, или их прием временно отменить, чтобы снизить риск кровотечения и других хирургических осложнений.
Также непосредственно перед операцией доктор может назначить капли в глаз, на котором планируется кератопластика, например, антибиотики.
После сквозной кератопластики нужно следить за тем, чтобы не было внешнего давления и прикосновений к оперированному глазу.
Для снятия болей, с целью быстрейшего заживления глаза, предупреждения послеоперационных осложнений, в частности – реакции отторжения донорской ткани, доктора назначают различные глазные капли, гели и мази.
Виды лекарств, частота и длительность их применения зависит от сроков после операции и от предпочтений конкретного специалиста.
Какие методики существуют?
В последние годы разработаны новые методики, позволяющие заменять только помутневший слой роговицы. Одна из них – описанная выше методика DSEC, которая меняет лишь внутренний слой роговицы, состоящий из клеток эндотелия.
Помутневшие клетки заменяются здоровыми, либо происходит добавление эндотелиальных клеток в слишком тонкий их слой. Это случается при операциях по поводу катаракты или при некоторых склеротических заболеваниях, когда имеет место уменьшение числа клеток эндотелия, что приводит к отеку и помутнению роговицы.
В ходе операции не задевается наружный слой роговицы, что значительно повышает шансы на приживление пересаживаемого материала.
Также применяется пересадка роговицы при помощи лучей лазера. Методика называется IEК.
В ходе операции разрез на роговице донора и реципиента выполняется лазерным ножом, что позволяет очень точно выкраивать необходимый лоскут в точном соответствии с потребностями пациента.
Достигается полное соответствие пересаживаемого материала удаляемым слоям роговицы, не требующее прикосновения хирургических инструментов. Хирург почти не накладывает швы, выздоровление протекает намного быстрее, острота зрения после операции оказывается гораздо выше.
Не всегда требуется пересадка всей роговицы. Иногда имеется местное помутнение или изменение прозрачности одного из слоев. В этих случаях можно заменить только поврежденный участок, не меняя всю роговую оболочку.
Более подробно узнать о лечении можно в Нью-Йоркском госпитале “Глаз и Ухо” (New York Eye and Ear Infirmary) по телефонам:
Нью-Йорк: 8 101 718 616-10-01 . Вам ответят на русском языке.
Источник: https://www.zdorovieinfo.ru/exclusive/peresadka-rogovicy/