Мегалокорнеа
Мегалокорнеа – это редкое генетически-детерминированное заболевание, характеризующееся увеличением диаметра роговицы. Степень выраженности клинических проявлений варьирует от бессимптомного течения до таких неспецифических симптомов, как снижение остроты зрения и появление «тумана» перед глазами.
Основная диагностика мегалокорнеи включает в себя проведение объективного осмотра, УЗИ в режиме А-сканирования, пахиметрии, рефрактометрии, гониоскопии, тонометрии, визиометрии и расчет витреального индекса. Данная патология в большинстве случаев не требует специальной терапии.
Проводится только коррекция нарушения остроты зрения и лечение вторичных осложнений.
Мегалокорнеа представляет собой редкое непрогрессирующее заболевание, главным признаком которого является увеличение диаметра роговой оболочки. Первое описание мегалокорнеи, как сцепленного с Х-хромосомой заболевания, было представлено в 1914 году немецким ученым Б. Кайзером. До этого времени ее считали абортивным типом врожденной глаукомы.
Поскольку, основным путем наследования мегалокорнеи является Х-сцепленный, болеют преимущественно мужчины (90% случаев). Как правило, патологию диагностируют в раннем детском возрасте. Заболевание распространено повсеместно.
Инвалидизация пациентов на фоне мегалокорнеи наступает редко, в большинстве случаев связана с развитием вторичных осложнений.
Причины мегалокорнеи
Мегалокорнеа является генетически-детерминированной патологией. Заболевание обычно наследуется по рецессивному, сцепленному с Х-хромосомой типу. Причиной развития становится мутация в генах MGC1, MGCN. При этом дефектные гены локализируется на длинном плече Х-хромосомы (Xq 21,3-q22). В редких случаях данная аномалия наследуется по аутосомно-доминантному или аутосомно-рецессивному типу.
В основе механизма развития мегалокорнеи лежат нарушения ранних этапов эмбрионального развития органа зрения. В норме форма глазного бокала сменяется с колоколоподобной на сферическую. В случае мегалокорнеи размер диаметра переднего отверстия глазного бокала на протяжении длительного промежутка времени соответствует экваториальному размеру.
Следствием указанных процессов является то, что диаметр цилиарного пояса со всеми анатомическими структурами переднего отдела глаз увеличивается соответственно заднему сегменту глазного яблока. В свою очередь, эндотелиоциты роговой оболочки распределяются нормально, но на большей протяженности.
Это приводит к увеличению диаметра роговицы с ее последующим истончением в центральных отделах.
Симптомы мегалокорнеи
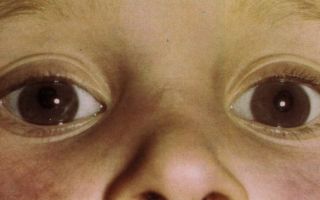
Мегалокорнеа является двухсторонним заболеванием, как правило, не склонным к прогрессированию. Главный симптом данной патологии выявляется в раннем детском возрасте при осмотре – роговица увеличена в диаметре, с сохраненной прозрачностью.
Клинические проявления мегалокорнеи зависят от степени выраженности нарушений в структуре и толщине роговицы. При отсутствии изменений зрительные функции остаются в пределах нормы. Двухстороннее поражение роговой оболочки зачастую сопровождается дистрофическими нарушениями (мозаичная дистрофия) и распылением пигмента.
Наиболее часто у пациентов наблюдаются незначительное снижение остроты зрения (зачастую как вдаль, так и вблизи) и ощущение искаженности предметов перед глазами, что связано с развитием миопии и астигматизма. Иногда мегалокорнеа осложняется сублюксацией хрусталика, что вызвано растяжением связочного аппарата.
В таком случае у пациентов выявляется клиническая симптоматика иридодонеза – дрожания радужной оболочки, возникающего при резких движениях глаз.
Клиническая картина, связанная с повышением внутриглазного давления, обнаруживается только при таком осложнении, как синдром пигментной дисперсии с последующим развитием вторичной глаукомы.
При этом происходит перераспределение пигмента из пигментного слоя заднего листка радужной оболочки. Меланоциты оседают на структурах заднего отдела глазного яблока. Это приводит в обструкции трабекулярной сети угла передней камеры с нарушением оттока внутриглазной жидкости.
Пациенты предъявляют жалобы на туман перед глазами, болезненные ощущения, снижение остроты зрения, появление «радужных кругов» при взгляде на источник света.
В тяжелых случаях возможно растяжение радужной оболочки с последующей гипоплазией стромы и усиленной пигментацией трабекулярной сети. Результатом указанных изменений становится формирование веретена Крукенберга.
Мегалокорнеа может развиваться, как самостоятельное заболевание или возникать на фоне таких генетических патологий, как синдромы Аарскога, Марфана и Книста.
Наиболее распространенными сопутствующими патологиями со стороны органа зрения являются эктопия хрусталика и зрачка, врожденный миоз, пигментная глаукома, субкапсулярная катаракта.
В свою очередь, мегалокорнеа может выступать в качестве одного из симптомов гидрофтальма.
Диагностика мегалокорнеи
Диагностика мегалокорнеи основывается на анамнестических данных, результатах объективного осмотра, ультразвукового исследования в режиме А-сканирования, пахиметрии, рефрактометрии, гониоскопии, тонометрии, визиометрии и данных расчета витреального индекса.
У большинства пациентов обнаруживается отягощенный наследственный анамнез по поводу данного заболевания (в семье чаще болеют дедушки по материнской линии, т. к. матери являются носителями патологического гена). При наружном осмотре выявляется увеличение диаметра роговицы (более 13 мм).
Глубина передней камеры глаза при проведении гониоскопии у большинства пациентов превышает норму (2,75-3,5 мм).
Методом визиометрии удается установить изменение остроты зрения, которое может соответствовать норме или несколько отклоняться в сторону слабой миопии, гиперметропии. Также часто определяется астигматизм.
Внутриглазное давление, измеряемое при помощи тонометрии, зачастую соответствует норме и составляет от 10 до 21 мм ртутного столбца. В случае присоединения клинической картины вторичной пигментной глаукомы наблюдается его повышение.
Результаты пахиметрии, как правило, свидетельствуют о снижении толщины роговой оболочки в центральной части. При проведении УЗИ глаза в режиме А-сканирования наблюдается увеличение продольного размера глазного яблока.
Витреальный индекс (соотношение длинны стекловидного тела к продольному размеру глазного яблока) в раннем возрасте ниже нормативных показателей, а в старшем превышает норму.
Дополнительными методами исследования в офтальмологии являются кератотопография, кератометрия, оптическая когерентная томография роговицы (ОКТ).
Кератотопография позволяет выявить патологию сферичности, кератометрия – изменение кривизны продольных меридиан, расположенных на поверхности роговицы, а также измерить радиус ее кривизны.
При помощи ОКТ определяется нарушение пространственного взаимоотношения между структурами глазного яблока, увеличение его продольного размера и глубины передней камеры глаза, нарушение функционирования дренажной системы и глубокие изменения роговицы (кератит, дистрофия, язвы).
Лечение мегалокорнеи
При отсутствии нарушения остроты зрения, нормальной рефракции и неизмененном внутриглазном давлении мегалокорнеа не требует проведения специального лечения.
При выявлении нарушения рефракции (миопия, гиперметропия, астигматизм) необходима своевременная коррекция зрения при помощи очков или контактных линз.
У данной группы пациентов проведение хирургических вмешательств затруднено в силу недостаточного расширения зрачка, возможной сублюксации хрусталика, высокого риска разрыва задней капсулы и смещения имплантированной интраокулярной линзы.
В случае развития вторичной катаракты на фоне мегалокорнеи выполняется факоэмульсификация катаракты (ФЭК) с последующей имплантацией специальной интраокулярной линзы (ИОЛ). Операция осуществляется через корнеосклеральный разрез. Техника обезболивания – ретробульбарная анестезия.
Прогноз и профилактика мегалокорнеи
Специфических мер по профилактике мегалокорнеи не разработано. При данной патологии пациентам необходимо проходить регулярный осмотр у офтальмолога, т. к. после 30 лет больные с мегалокорнеа подвержены высокому риску развития субкапсулярной катаракты. Профилактический осмотр должен включать в себя обязательное проведение визи- и тонометрии.
При подозрении на увеличение размера роговицы необходимо как можно раньше выполнить измерение ее диаметра. Прогноз мегалокорнеа при своевременной диагностике и коррекции зрительных нарушений для жизни и трудоспособности благоприятный.
Тотальное снижение зрения вплоть до полной слепоты развивается только на фоне вторичных осложнений в виде катаракты или глаукомы.
Источник: http://IllnessNews.ru/megalokornea/
Глаукома Франк-Каменецкого ♥
Впервые это заболевание описал профессор Иркутского медицинского института Захарий Григорьевич Франк-Каменецкий в 1925 г. у жителей Иркутской области, позже этой наследственной форме глаукомы было присвоено его имя.
Если для других регионов это заболевание довольно экзотическое, то для Иркутской области и Забайкалья оно в определенной степени эндемично. За рубежом данное заболевание не регистрировалось.
Глаукома Франк-Каменецкого относится к сочетанной врожденной глаукоме, поскольку последняя возникает на фоне гипоплазии стромы радужки. Иногда заболевание относят к увеопатиям, именуя его при этом “прогрессирующей мезодермальной дистрофией радужной оболочки Франк-Каменецкого”.
Эта своеобразная форма глаукомы встречается у лиц молодого возраста и характеризуется гипоплазией стромы радужек с обнажением ее пигментного эпителия. Уже при рождении ребенка отмечается наиболее яркий клинический признак заболевания – контрастная двухцветная окраска радужки. Процесс всегда двусторонний.
Известно, что заболевание наследственное, передается по Х-сцепленному рецессивному типу женщинами больным сыновьям. О данном типе наследования свидетельствуют следующие моменты:
- Болеют мужчины.
- Сыновья больных отцов являются здоровыми.
- Мужчины не передают заболевания своим потомкам.
- Женщины-носительницы передают ген своим детям с 50% вероятностью, при этом лица мужского пола, получившие ген, будут больны, а женщины-носительницы могут иметь микропризнаки синдрома при отсутствии полной картины болезни.
Механизм наследования аналогичен таким болезням, как дальтонизм и гемофилия. Наличие же микропризнаков синдрома может служить критерием отбора женщин, вероятных носительниц гена, нуждающихся в профилактических мероприятиях для предотвращения рождения больных детей (пренатальная диагностика).
Клиническая картина
В 36,3% случаев у больных глаукомой выявляется мегалокорнеа, у каждого 4-го пациента обнаружены частичный задний эмбриотоксон и персистирующая мембрана на радужке и хрусталике.
У всех без исключения пациентов обращает на себя внимание своеобразный вид радужной оболочки:
- Зрачковая зона радужки шире ресничной и выглядит как сероватое или желтое кольцо с ровной либо ватообразной поверхностью.
- Ресничная зона за счет обнажения пигментного листка имеет значительно более темный шоколадно-коричневый или сине-лиловый цвет.
- В прикорневой части ресничной зоны может отмечаться желтовато-оранжевого цвета недифференцированная губчатая мезодермальная ткань.
- По мере развития заболевания в пигментном листке появляются и прогрессируют сквозные дефекты, приводя в тяжелых случаях к аниридии с визуализацией неизмененных цинновых связок.
- Процесс деструкции радужек, как правило, асимметричен и превалирует на глазах с более далеко зашедшей стадией глаукомы.
Исходно имеет место недоразвитие стромы и аномальная гипертрофия пигментного листка (в 34,5 раза выше нормы), что ведет к снижению прочности и эластичности радужки.
Было выявлено, что постепенно происходят механическое растяжение и разрывы радужки, уменьшается ее площадь, но резко увеличивается толщина.
Это сопровождается эктопией зрачка, затем появляются тонкие радиальные дефекты периферии пигментного листка, которые постепенно увеличиваются до огромных сквозных треугольных отверстий основанием к лимбу.
У больных нередко имеются аномалии зрачка: дистопия, неправильная форма, гипертрофия или отсутствие пигментной каймы. Схожесть внешних изменений радужек, их последовательность и типичность создают впечатление близкого родства совершенно несвязанных между собой пациентов.
Клиническая картина, кроме особенностей радужной оболочки, складывается из изменений роговицы и угла передней камеры. Нередко отмечается двусторонняя мегалокорнеа, а также частичный задний эмбриотоксон, определяемый биомикроскопически и представляющий собой выраженное проминирование и смещение кпереди переднего кольца Швальбе.
Угол передней камеры характеризуется рядом изменений. Присутствует “зубчатое” или переднее прикрепление корня радужки, при этом последний имеет тускло-серый цвет, который часто распространяется на все опознавательные зоны, создавая картину грязно-серой вуали. Могут отмечаться мелкие рыхлые серо-рыжие включения мезодермальной ткани в трабекулярной зоне.
Описанный симптомокомплекс изменений радужки и угла передней камеры с нормальной гидродинамикой, т.е. без глаукомы, предложено называть “дисгенезом радужной оболочки и угла передней камеры типа Франк-Каменецкого”.
Симптомы глаукомы у пациен-тов, имеющих отмеченные признаки врожденной гипоплазии радужек, появляются на 2-3-м десятилетии жизни, хотя наблюдались случаи как более раннего (вплоть до младенчества), так и более позднего начала.
Считается, что при врожденной гипоплазии радужной оболочки в основе вторичной глаукомы лежит аномалия развития угла передней камеры, но остается неясным, почему ВГД столь длительно сохраняется компенсированным при явных грубых морфологических изменениях.
В клинической картине заболевания обычно не отмечается субъективных симптомов, кроме снижения остроты зрения, связанного с аномалией рефракции (обычно миопией или миопическим астигматизмом).
Изредка имеются жалобы на периодические неприятные ощущения в глазах и затуманивание зрения.
Тонографические показатели характерны для ретенционного характера глаукомы с резким уменьшением коэффициента легкости оттока внутриглазной жидкости до 0,02-0,05 мм3 /мин•мм рт.ст..
Глаукома нередко диагностируется поздно и носит злокачественный характер, постепенно приводящий к слепоте. Оперативное лечение малоэффективно и лишь отсрочивает печальный исход. В послеоперационном периоде при стабилизации ВГД и функций продолжается процесс разрушения радужки.
Клинический случай
Больная Д., 33 года, обратилась к офтальмологу с жалобами на чувство распирания в правом глазу, снижение зрения и затуманивание в поле зрения этого глаза. Заболела около 2,5 мес. назад, к врачу не обращалась.
Офтальмостатус
Правый глаз. Острота зрения OD=0,1 не корр. ВГД=36 мм рт.ст. Умеренное расширение передних цилиарных сосудов. Роговица отечна.
Передняя камера средней глубины, влага ее слегка опалесцирует.
Обращает на себя внимание двухцветная окраска радужки: зрачковый пояс ярко-желтого цвета, выглядит рыхлым, цилиарный пояс сине-лилового цвета за счет истончения стромы и обнажения пигментного листка.
При этом зрачковый пояс ощутимо шире цилиарного. Дефектов пигментного листка биомикроскопически и диафаноскопически не обнаружено.
Имеется легкая вытянутость зрачка по горизонтали в височную сторону с незначительным локальным утолщением пигментной каймы.
Отмечается некоторая неравномерность ширины лимба, на фоне которого определяется частичный задний эмбриотоксон, наиболее четко выявившийся в дальнейшем после нормализации ВГД и исчезновения роговичного отека.
Гониоскопия. Угол передней камеры открыт на всем протяжении, отмечается “зубчатое” прикрепление радужки. Фон трабекулы тусклый. Корень радужки, а также видимая фрагментарно полоса цилиарного тела выглядят белыми, как бы склерозированными. Умеренная эндогенная пигментация венозного синуса. Экзогенной пигментации не отмечено. Хрусталик и стекловидное тело прозрачны.
Глазное дно: отмечается расширенная физиологическая экскавация диска зрительного нерва (ДЗН), стремящаяся к переходу в краевую; в центральной области существенных изменений не выявлено.
Левый глаз. Острота зрения OS=1,0. ВГД=18 мм рт.ст. Глаз спокоен. Роговица прозрачная. Имеется некоторая неравномерность ширины лимба, признаков заднего эмбриотоксона не отмечено. Передняя камера средней глубины, влага ее прозрачна. Радужка имеет двухцветную окраску, идентичную таковой правого глаза.
Зрачок с едва заметной тенденцией к вытянутости по горизонтали в темпоральном направлении.
Гониоскопия. Угол передней камеры открыт по всей окружности. “Зубчатое” прикрепление радужки менее выражено, чем на правом глазу, на достаточно протяженных фрагментах встречаются нежные гониосинехии. Остальные гониоскопические признаки те же, что на правом глазу. Хрусталик и стекловидное тело прозрачны.
Глазное дно: ДЗН с едва заметной физиологической экскавацией; центральная область без патологии.
Тонография. OD: P0=28,6; C=0,05; F=0,98; Б=547 OS: P0=12,98; C=0,19; F=0,56; Б=69. Выполнена вазотонометрия в передних цилиарных артериях (ПЦА) с последующим определением перфузионного давления в переднем сегменте глаза (ПД в ПСГ)
- Давление в ПЦА правого глаза было равно 73,6 мм рт.ст., ПД в ПСГ – 45 мм рт.ст.;
- Давление в ПЦА левого глаза – 57,8 мм рт.ст., ПД в ПСГ – 44,88 мм рт.ст.
Выполнена флуоресцентная ангиография (ФАГ) радужек. Отмечено умеренное снижение количества магистральных сосудов цилиарной зоны без признаков экстравазации красителя.
Поле зрения правого глаза: скотома Бьеррума. Поле зрения левого глаза: без изменений.
На основании характерной двухцветности радужки с гипоплазией цилиарного пояса в сочетании с гониодисгенезом и ретенционной глаукомой больной поставлен диагноз глаукомы Франк-Каменецкого правого глаза. Состояние левого глаза по Сидорову Э.Г. и Перекрестовой З.А. (1977) может быть обозначено как “дисгенез радужной оболочки и угла передней камеры типа Франк-Каменецкого”.
Больной было начато местное гипотензивное лечение правого глаза, включавшее в себя различные комбинации препаратов, среди которых были пилокарпин, β- блокаторы, азопт. Ощутимого гипотензивного эффекта не отмечалось.
Через 6 дней после начала лечения ВГД неожиданно резко снизилось до уровня гипотонии – 12 мм рт.ст. При этом обратило на себя внимание значительное уменьшение по площади и глубине экскавации ДЗН.
Состояние гипотонии сохранялось, поэтому объем гипотензивной терапии был вначале уменьшен, а затем она была отменена вовсе.
Предпринят осмотр глазного дна с линзой Гольдмана в состоянии медикаментозного мидриаза. На правом глазу обнаружен распространенный невысокий ретиношизис по всей окружности глазного дна, доходящий местами до сосудистых аркад. Зубчатая линия находилась в зоне ретиношизиса, поскольку последний исходил из плоской части цилиарного тела, эпителий которой был явно отслоен.
Экватор и периферия глазного дна левого глаза без явной патологии. При повторной вазотонометрии получены следующие результаты: давление в ПЦА правого глаза – 39,8 мм рт.ст., расчетное ПД в ПСГ – 31,0 мм рт.ст.
Больной трижды была проведена отграничивающая лазеркоагуляция сетчатки правого глаза, но значительная часть коагулятов “смывалась” несклонным к адгезии ретиношизисом. После этого лазеркоагуляты были нанесены в шахматном порядке по плоской части цилиарного тела.
Вскоре ВГД нормализовалось, а затем умеренно повысилось – до 26-27 мм рт.ст., и больной вновь был назначен азопт 2 раза в день, в результате чего офтальмотонус был стойко компенсирован.
Больная осмотрена через 1 мес., в течение которого ВГД правого глаза оставалось на уровне 19-20 мм рт.ст.
При контрольном осмотре с линзой Гольдмана ретиношизис не имеет тенденции к распространению, выглядит достаточно плоским. Экскавация ДЗН не превышает размеров физиологической. VOD=0,5-0,6, не корр.
Количество абсолютных скотом значительно уменьшилось, часть из них перешла в относительные.
Больная продолжает инстиллировать азопт 2 раза в день. Состояние левого глаза без отрицательной динамики. Предпринята попытка исследования родословной больной Д. По обеим родительским линиям указаний на патологию глаз не выявлено, при этом ни у отца, ни у матери сестер и братьев нет. У самой Д. имеется брат 40 лет, со слов пациентки он здоров.
Осмотрена единственная девятилетняя дочь больной Д., у которой отмечена характерная двух- цветность радужек, выраженная несколько меньше, чем у матери. Других изменений глаз не выявлено. VOU=1,0, ВГД обоих глаз 19 мм рт.ст.
Источник: https://eyesfor.me/home/eye-diseases/pathology-of-intraocular-pressure/frank.html
Мегалокорнеа симптомы и лечение
Мегалокорнеа – это болезнь глаз, при которой поперечник роговицы на два мм. и более будет превосходить определенные размеры, соответствующие возрастной норме.
В этом случае, если у новорожденного малыша поперечник одной либо 2-ух роговиц будет больше 11 мм, при всем этом норма равна 9+1 мм, тогда ставится диагноз мегалокорнеа.
В случае начала развития данного глазного заболевания не происходит нарушение прозрачности роговицы, но в то же время
передняя камера становится увеличенная в пару раз и оказывается значительно поглубже, чем в норме. При всем этом будет расслабленно глазное яблоко, не наблюдается его застойных явлений. В границах нормы находится пальпаторноофтальмотонус.
Если было найдено данное болезнь, есть необходимость рассмотреть вариант того, что образование увеличенной в размерах
роговицы может быть основным симптомом наличия прирожденной глаукомы (данное болезнь еще носит название гидрофтальма). В карте новорожденного малыша делается отметка о том, что была найдена аномалия в развитии роговицы, при этом есть подозрения на наличие прирожденной глаукомы.
В случае начала развития мегалокорнеи наблюдается довольно огромное отклонение от нормы радиуса кривизны роговицы (отклонение идет в гигантскую сторону), как следует, роговица будет иметь меньшую оптическую силу.
В итоге того, что у больного передняя камера будет значительно поглубже, есть возможность начала развития аметропии. Но, в том случае, если у пациента наблюдается односторонний симптом, тогда появляется риск образования анизометропии.
Это может привести к тому, что будет спровоцировано более ускоренное прогрессирование амблиопии, что приводит к риску начала возникновения первичного содружественного косоглазия.
В этом случае, больной ребенок, вместе с родителями, в протяжении первых нескольких недель своей жизни, должен будет немедля ориентирован на осмотр к офтальмологу.
Спец проведет проверку уровня остроты зрения, также оценит состояние глазного дна, рефракцию, офтальмотонус.
Практически во всех случаях маленькому пациенту назначается проведение профилактических мероприятий начала развития косоглазия и амблиопии. Если будет поставлен диагноз прирожденной глаукомы, назначается ее незамедлительное лечение, поэтому что только в этом случае можно будет предупредить дальнейшее отягощение течения заболевания.
В некоторых случаях может наблюдаться у больного эмбриотоксон, миоз, эктопия зрачков, что становится результатом атрофии диалататора, также может произойти отложение непосредственно на задней поверхности роговицы пигмента, может быть смещение
хрусталика, также появление и других осложнений.
Источник: http://www.uzmed.info/glaznye-bolezni/megalokornea-simptomy-i-lechenie.html
Мегалокорнеа
Мегалокорнеа – это офтальмологическое заболевание, которое представляет собой увеличение размера роговицы. Болезнь эта очень редкая и передается по наследству.
Диагностика
Чтобы выявить заболевание офтальмолог проводит комплексный осмотр, в который входит:
- изучение глазного дна;
- измерение ВГД (внутриглазного давления);
- ультразвуковое исследование;
- пахиметрия (метод диагностики, при котором измеряется толщина роговой оболочки);
- визометрия;
- биомикроскопия.
Как проходит биомикроскопия
Возможные осложнения
Как правило, это заболевание характеризуется лишь увеличением горизонтального размера роговой оболочки (какие-либо иные патологические изменения отсутствуют).
Тем не менее вследствие увеличенного размера роговицы, возможно увеличение количетсва межкамерной жидкости, что может привести к нарушению состояния хрусталика, а также сетчатки. В результате чего возможно появление следующих осложнений:
- смещение либо вывих хрусталика, факодонез (дрожание хрусталика), иридодонез (дрожание радужной оболочки);
- развитие катаракты;
- пигментная глаукома;
- возможность отслоения сетчатки;
- появление астигматизма или близорукости (это в тех случаях, когда наблюдается еще и кривизна роговой оболочки);
- развитие эмбриотоксона – это аномальное помутнение роговицы по кругу;
- возможно развитие миоза (сужение зрачка).
Лечение
Рассматриваемое нами заболевание не требует особого лечения, если отсутствуют иные патологические изменения (например, отсутствует нарушение остроты зрения, внутриглазное давление остается неизменным).
Если мегалокорнеа сопровождает другие нарушения органов зрения (астигматизм, близорукость и другие), то необходима коррекция с помощью очков и контактных линз.
При этом проводить операцию на глазах в этом случае достаточно сложно, так как есть большой риск развития осложнений (таких, как вывих хрусталика, разрыв задней капсулы, смещение искусственной линзы и так далее).
Профилактические меры
Сегодня, к сожалению, не разработано эффективных методов профилактики, которые способны предотвратить врожденное изменение роговицы.
Однако, в связи с тем, что данная болезнь часто диагностируется у новорожденных, врачи дают некоторые рекомендации именно беременным женщинам:
- В этот период следует особое внимание уделить своему питанию. Оно должно содержать все необходимые вещества, витамины и минералы. Беременной женщине необходимо обязательно включить в свой рацион свежие фрукты и овощи.
- Специалисты рекомендуют больше времени проводить на свежем воздухе.
- Не стоит забывать и про режим дня: нужно сочетать отдых, работу и сон.
- Необходимо избегать стрессовых ситуаций, а также иных негативных эмоциональных переживаний.
- Не следует пренебрегать плановыми осмотрами у специалистов и выполнением необходимых рекомендаций врача.
- Также рекомендуется беречь себя от простудных и вирусных заболеваний.
Если соблюдать рекомендации специалистов, то риск развития недуга у новорожденного малыша будет минимальным.
Вам будет это интересно:
Источник: http://GlazExpert.ru/bolezni/drugie/megalokornea.html
Мегалокорнеа
Мегалокорнеа – это определенное заболевание глаз, при котором диаметр роговицы на два миллиметра и более будет превышать определенные размеры, соответствующие возрастной норме.
В том случае, если у новорожденного ребенка диаметр одной либо двух роговиц будет больше 11 миллиметров, при этом норма равна 9+1 миллиметр, тогда ставится диагноз мегалокорнеа.
В случае начала развития данного глазного заболевания не происходит нарушение прозрачности роговицы, но в то же время передняя камера становится увеличенная в несколько раз и оказывается значительно глубже, чем в норме. При этом будет спокойно глазное яблоко, не наблюдается его застойных явлений. В пределах нормы находится пальпаторноофтальмотонус.
Если было обнаружено данное заболевание, есть необходимость рассмотреть вариант того, что образование увеличенной в размерах роговицы может быть основным симптомом наличия врожденной глаукомы (данное заболевание еще носит название гидрофтальма). В карте новорожденного ребенка делается отметка о том, что была обнаружена аномалия в развитии роговицы, при этом есть подозрения на наличие врожденной глаукомы.
В случае начала развития мегалокорнеи наблюдается довольно большое отклонение от нормы радиуса кривизны роговицы (отклонение идет в большую сторону), следовательно, роговица будет иметь меньшую оптическую силу.
В результате того, что у больного передняя камера будет значительно глубже, есть вероятность начала развития аметропии. Однако, в том случае, если у пациента наблюдается односторонний симптом, тогда появляется риск образования анизометропии.
Это может привести к тому, что будет спровоцировано более ускоренное прогрессирование амблиопии, что приводит к риску начала возникновения первичного содружественного косоглазия.
В этом случае, больной ребенок, вместе с родителями, на протяжении первых нескольких недель своей жизни, должен будет незамедлительно направлен на осмотр к офтальмологу.
Специалист проведет проверку уровня остроты зрения, а также оценит состояние глазного дна, рефракцию, офтальмотонус.
Практически во всех случаях маленькому пациенту назначается проведение профилактических мероприятий начала развития косоглазия и амблиопии. Если будет поставлен диагноз врожденной глаукомы, назначается ее незамедлительное лечение, так как только в этом случае можно будет предотвратить дальнейшее осложнение течения заболевания.
В некоторых случаях может наблюдаться у больного эмбриотоксон, миоз, эктопия зрачков, что становится результатом атрофии диалататора, также может произойти отложение непосредственно на задней поверхности роговицы пигмента, возможно смещение хрусталика, а также появление и других осложнений.
Такое глазное заболевание, как мегалокорнеа, относится к числу определенных дефектов развития, которые носят врожденный характер. Довольно часто данное заболевание носит именно характер семейно-наследственных аномалий. Также стоит учитывать, что это заболевание может быть одним из основных признаков гидрофтальма.
В случае наличия данного заболевания, у новорожденного ребенка наблюдается увеличенный размер роговицы. В этом случае диаметр роговицы может колебаться от 13-ти и до 19-ти сантиметров. С учетом того, что не происходит изменение правильного радиуса кривизны роговицы, она может показаться слегка выпуклой.
При наличии такого глазного заболевания, как мегалокорнеа, у больного не очень глубокая передняя камера, при этом может отмечаться и иридодонез.
В некоторых случаях может одновременно у больного наблюдаться и эмбриотоксон, а также микоз, и конечно, эктопия зрачков, что в свою очередь может быть результатом атрофии дилататора. Также на задней поверхности самой роговицы может происходить отложение пигмента, смещение хрусталика и другие сопутствующие аномалии.
Диагностировать данное заболевание может только офтальмолог, во время проведения планового осмотра новорожденного ребенка. Прогноз для зрения делается вполне благоприятный, так как меналокорнеа не оказывать негативного воздействия на уровень остроты зрения, о чем расскажет специалист после проведения осмотра ребенка.
Диагностируется такое глазное заболевание, как мегалокорнеа во время проведения осмотра пациента. Главной отличительной особенностью данного заболевания от гидрофтальма – мегалокорнеа не будет постоянно прогрессировать и продолжать развиваться, при этом роговица поврежденного глаза остается, как и раньше прозрачной, не происходит ее помутнения.
В случае образования мегалокорнеи не будет истончаться либо расширяться, также не будет происходить разрыва десцеметовой оболочки.
Также, отличительной чертой данного заболевания является и то, что нет совершенно никаких функциональных расстройств, не наблюдается глаукоматозной экскавации. Во время диагностирования такого заболевания, как мегалокорнеа, врач может провести измерение внутриглазного давления, которое будет соответствовать установленным нормам.
К сожалению, на сегодняшний день нет эффективных методик профилактики, с помощью которых можно предотвратить начало развития такого неприятного глазного заболевания, как мегалокорнеа, так как оно носит врожденный характер.
Так как, чаще всего данное заболевание диагностируется именно у новорожденных детей, в период беременности, женщине необходимо с особым вниманием следить за своим здоровьем.
Питание должно быть не только сбалансированным, но и полноценным, содержать максимальное количество ценных витаминов и других минералов, необходимых для правильного формирования плода.
Необходимо как можно чаще гулять на свежем воздухе, регулярно проходить плановые осмотры у врача и проконсультироваться со специалистом, какие именно причины, могут спровоцировать начало развития такого глазного заболевания, как мегалокорнеа.
В том случае, если в период беременности, женщина будет придерживаться всех вышеперечисленных рекомендаций, можно свести к минимуму вероятность начала развития данного заболевания.
Такое глазное заболевание, как мегалокорнеа, сегодня не требует никакого лечения, так как оно не оказывает негативного воздействия на состояние уровня остроты зрения. Не зависимо от того, в каком именно возрасте было диагностировано данное заболевание, прогноз для пациента делается вполне благоприятный с сохранением зрения.
Для того, чтобы избежать переживаний родителей, если заболевание было диагностировано у новорожденного ребенка, регулярно проходить осмотр у офтальмолога.
Источник: https://nebolet.com/bolezni/megalokornea.html
Мегалокорнеа: причины, симптомы и лечение заболевания
Главная › Заболевания роговицы
Содержание статьи:
- 1 Диагностика
- 2 Осложнения
- 3 Лечение
Мегалокорнеа – это врожденное патологическое увеличение диаметра роговицы. Относится к чрезвычайно редким заболеваниям, передающимся по наследству. Различают две разновидности мегалокорнеа:
- X-сцепленная рецессивная форма, составляющая примерно 90% от общего числа зафиксированных случаев. Соответственно, встречается в основном у мальчиков.
- Аутосомно-рецессивное наследование дефектного гена от родителей-носителей.
Диагностируется у детей сразу после рождения. В подавляющем большинстве случаев увеличение роговицы двустороннее, симметричное и не склонно к прогрессированию по мере развития ребенка. В раннем возрасте не отмечается других патологий мегалокорнеа кроме увеличения диаметра роговицы, но по мере взросления ребенка могут присоединяться астигматизм, близорукость, глаукома.
Диагностика
Для постановки диагноза необходимо провести комплексную дифференцированную диагностику, позволяющую исключить гидрофтальм (водянку глаза) или врожденную глаукому.
Проводится полный офтальмологический осмотр, измерение внутриглазного давления и осмотр глазного дна. Характерно нормальное строение эндотелия и неувеличенная толщина роговицы. Внутриглазное давление также в норме.
Отек роговицы может быть следствием родовой травмы, но при этом увеличение идет в вертикальном или косом направлении. А для мегалокорнеа характерно поперечное (горизонтальное) увеличение роговицы более чем на 1 мм. При этом отсутствуют дистрофические изменения – истончение роговичного слоя, разрыв десцеметовой оболочки, расширение лимба.
Заболевание нередко становится одним из симптомов редких генетических патологий:
- Синдром Марфана (патологии соединительной ткани).
- Синдром Крузона (черепно-лицевой дизостоз, сильное искривление формы черепа).
- Синдром Смита-Лемли-Опица (нарушение синтеза холестерола, приводящее к умственному и физическому слабоумию).
- Синдром Маркезани (врожденная гипер- или гипоплазия соединительной ткани).
Осложнения
Мегалокорнеа опасна рядом осложнений, возникающих из-за неестественного больших размеров передней глазной камеры. Это приводит к увеличению количества межкамерной жидкости, что нередко сказывается на состоянии хрусталика и сетчатки.
- Эктопия хрусталика (смещение или вывих);
- катаракта (помутнение хрусталика);
- синдром дисперсии пигмента (пигментная глаукома);
- склонность к отслоению сетчатки;
- патологический спастический миоз.
Лечение
Специфическое лечение не проводится. Заболевание не вызывает прямых нарушений зрения, не угрожает жизни, поэтому все лечение сводится к симптоматической терапии и профилактики осложнений. При подозрении на магалокорнеа увеличение роговицы ребенка ставят на учет к офтальмологу и рекомендуют проводить регулярные осмотры.
Для более полного ознакомления с болезнями глаз и их лечением – воспользуйтесь удобным поиском по сайту или задайте вопрос специалисту.
Советуем ознакомиться со статьей о ещё одной врожденной болезни у малышей.
03.08.2015
Источник: http://ofthalm.ru/megalokornea.html
Катаракта по мкб 10 – Лечение глаз
Мегалокорнеа относится к офтальмологическим заболеваниям. Характеризуется увеличением диаметра роговицы минимум на 2 мм. Например, у грудничка диаметр должен составлять 9 мм, а если он увеличен до 11-ти мм, то это уже считается заболеванием.
Довольно часто данное отклонение является лишь признаком глаукомы, но есть и истинная мегалокорнеа у детей. Нужно отметить, что в самом начале развития патологии роговица еще прозрачная, помутнения не отмечаются. Зато в камере глазного яблока спереди наблюдаются увеличения размеров, из-за чего она приобретает более глубокую форму.
Принято считать, что патология начинает развиваться еще внутри утробы матери. В этот период концы спереди глазного бокала не смыкаются полноценно, что и приводит к образованию свободного места для роговицы. Болезнь может быть наследственной. В этом случае происходит рецессивное сцепление с Х-хромосомой.
Следовательно, генетическая предрасположенность наблюдается у мальчиков. Мегалокорнеа – фото:
Отличительные особенности мегалокорнеа
- Нет помутнения оболочки роговицы.
- Отсутствует истончение лимбы.
- Нет расширения лимбы.
- Десцеметовые оболочки остаются целыми.
- Внутриглазное давление в норме.
- Изменяется глубина передней камеры.
- Возникновение иридодонеза.
- Одновременное развитие аметропии, анизометрии, косоглазия, амблиопии, микоза, эмбриотоксона, эктопии.
- Пигментация с задней стороны роговичной оболочки.
- Смещается хрусталик.
Международная классификация болезней приравнивает данное заболевание к врожденной глаукоме, поэтому мегалокорнеа – код по МКБ 10 составляет Q15,0.
Возможные осложнения, диагностика
При возникновении мегалокорнеа, необходимо незамедлительно обращаться к офтальмологу, так как заболевание несет в себе множество осложнений, среди которых нужно отметить следующее:
- Увеличение количества жидкости между камерами.
- Патологические изменения в сетчатке и хрусталике.
- Катаракта.
- Отслоение сетчатки.
- Эктопия, то есть когда хрусталик смещается.
- Пигментная глаукома.
- Спастический миоз.
Диагностирование включает в себя дифференцированное обследование, офтальмологический осмотр и измерение давления внутри глаз. В ходе исследования изучаются все структуры зрительного органа, выявляются патологические отклонения и сопутствующие заболевания.
Как лечить мегалокорнеа
Как такового лечения заболевание не требует. Достаточно проводить профилактические мероприятия во избежание развития офтальмологических заболеваний. Если же патология сопровождается, например, глаукомой, то и лечение направлено на устранение причин глаукомы.
В целом, прогноз благоприятный, так как острота зрения не снижается. Самое важное – своевременное диагностирование, правильная постановка диагноза и квалифицированный подход к профилактическим мероприятиям.
При наличии мегалокорнеа у детей необходимо периодически проверяться у офтальмолога.
Никому не известно, родится ли младенец с мегалокорнеа или нет, поэтому будущие мамы должны проводить профилактические мероприятия. В первую очередь нужно избегать инфицирования и развития различного рода заболеваний. Особое внимание нужно уделять питанию. Ведь от этого зависит формирование плода. Следовательно, и каждого органа в отдельности.
Обязательно беременная женщина должна употреблять сезонные фрукты, ягоды и овощи. Очень важно питаться свежими продуктами, а не замороженными. Нужно есть кисломолочную продукцию, и отказаться от жирных, соленых, копченых блюд.
Категорически запрещено подвергать будущую мать стрессовым ситуациям, потому что психологическая неустойчивость женщины негативно сказывается на развитии плода.
В соответствии с международными нормами постановки диагнозов, которые отражаются в МКБ-10, то есть международной классификации болезней, каждая патология, которую может записать доктор в качестве диагноза, имеет свой универсальный код.
Что касается миопии, в МКБ-10 отражаются такие диагнозы, как миопия слабой, средней и высокой степени. Для того, чтобы поставить такой диагноз, необходимо иметь показатель зрения с 3, до 6 и выше 6 диоптрий. Эта единица оптической силы хрусталика, то есть оптической системы глаз.
Кроме упомянутых форм миопия может быть прогрессирующая и непрогрессирующая. Первая форма выставляется, когда в течение года зрение ухудшается не менее чем на 1 диоптрий. Такая миопия может быть опасна полной потерей зрения и приводить к злокачественной форме – миопической болезни. Все эти заболевания также внесены в МКБ-10.
Гораздо проще, когда степень нарушения зрения перестает прогрессировать и устанавливается на одном уровне. В таком случае лечение дает больший результат, да и подбор методов борьбы с недугом более широк.
Причины и факторы формирования миопии средней степени
Разовьется ли миопия средней степени, зависит от того, как скоро пациент заметит отклонения в своем зрении и начнет лечение.
На этом этапе упражнения могут не принести желаемого результата, в отличие от миопии слабой степени.
Однако при определенных условиях можно сказать о том, что риск заполучить заболевание более высок.
- Риск развития заболевания наиболее высок в том случае, если у одного и тем более, если у обоих родителей наблюдается близорукость.
- В период роста организм особенно чувствителен к нагрузкам. Поэтому часто миопию можно обнаружить уже в школьном возрасте. По статистике, количество миопии у детей значительно увеличилось в последние годы.
- Изменение гормонального статуса способно повлиять на состояние глаз.
- При нарушении питания глаз дефицит питательных веществ и витаминов вызывает нарушение зрения.
- Изменение рациона, скудное питание без витаминов способствует тому, что они не поступают к глазам. Между тем, этот орган очень нуждается в определенном количестве веществ.
- Травмы глаза часто вызывают нарушение зрения. В таком случае оно может происходить на одном глазу, однако второй глаз все равно все время не может компенсировать потерю зрения на втором.
- Если на этапе легкой миопии подбор линз происходит неправильно, то начинается прогрессирующая форма, и она переходит в среднюю степень.
- Чтение при недостаточном освещении вызывает напряжение глаз. Имеет значение и расположение телевизора и телефона ближе рекомендуемого расстояния.
- Травмы головы часто сказываются на глазах.
- Повышение давления, особенно внутричерепного, вызывает нагрузку на сосуды глаз, что также нарушает приток кислорода и вызывает потерю зрения с течением времени.
- У детей патология часто начинается со спазма аккомодация. При длительном процессе даже при решении проблемы спазма далее часто развивается миопия.
- Нагрузка в связи с родами у определенной части женщин вызывает близорукость.
- Перенесенные инфекции редко приводят к нарушению зрения, но есть определенная доля вероятности.
Миопия средней степени у детей
Если миопия средней степени отмечается у детей в раннем возрасте, то говорят о врожденном характере патологии.
Чаще всего это вызвано нарушением формирования структур глаза во внутриутробном периоде. Для того, чтобы обеспечить четкое видение предметов, параметры глаз должны находиться в определенном соотношении.
При обнаружении близорукости у детей продольная ось глаза имеет значение выше нормы.
Приобретенная миопия средней степени связана с той нагрузкой, которую испытывает орган зрения в процессе учебы. Появление нарушения зрения возникает в подростковом периоде, когда происходит интенсивный рост структур глаз.
Миопия у беременных женщин
При беременности часто возникает дефицит питательных веществ: питание матери расходуется и на формирование органов у ребенка.
Поэтому обычно говорят о том, что очень важно обеспечить полноценное питание, чтобы витаминов и минеральных веществ хватило и маме, и малышу.
Не всякая степень миопии опасна при беременности: если до зачатия у женщины было абсолютное зрение, то в процессе может произойти его ухудшение. Это обычно не опасно и требует только наблюдения.
Угроза возникает в том случае, если до беременности у женщины были проблемы со зрением. Роды считаются такой значительной нагрузкой, что могут вызвать отслойку сетчатки.
Однако тактика наблюдения женщин в процессе беременности за последние годы значительно изменилась. Если ранее при средней и высокой степени миопии рассматривался вариант кесарева сечения, то теперь любая женщина может родить естественным путем.
Упражнения при близорукости
Наиболее эффективными являются упражнения при слабой степени миопии, однако и при средней степени они могут помочь укрепить мышцы и связки глаз. Кроме того, упражнения разработаны и скомплектованы таким образом, чтобы в процессе тренировки хрусталик глаза изменял кривизну на нужную величину, возвращая изображение на сетчатку.
Вот некоторые комплексы, которые могут помочь.
- На протяжении минуты часто моргают, через 20-30 актов делая перерыв на 3-5 секунд.
- На расстоянии вытянутой руки необходимо смотреть на кончик пальца или ручки, а затем приблизить его. Отдалять и приближать предмет необходимо 6-9 раз.
- Аналогично палец размещают на уровне глаз и затем водят им из стороны в сторону, следя только глазами.
- Необходимо глазами совершать круговые движения по часовой и против часовой стрелки 5-6 раз в каждую сторону.
- Помимо круговых движений, необходимо рисовать взглядом «восьмерки». Цикл движений аналогичный.
- Необходимо закрыть глаза ладонями, предварительно разогрев их друг о друга. После этого описывают произвольные формы в течение 2-3 минут со средней скоростью.
Залогом того, что упражнения помогут, является регулярное их выполнение. Кроме этого, не нужно забывать и про другие рекомендации врача.
Лечение миопии средней степени
Прогрессирующая миопия средней степени тяжелее поддается терапии, чем непрогрессирующая форма.
Лечение в любом случае должно быть комплексным: это консервативная терапия, а в случае необходимости и хирургические методы.
Все зависит и от того, нет ли осложнений миопии. Например, нередки случаи миопии с астигматизмом, когда изображение фокусируется в нескольких точках. И в этом случае миопический астигматизм может быть простым и сложным. Лечение в таком случае включает специальные упражнения, коррекцию при помощи астигматических очков или линз, либо хирургическое лечение.
Лечение начинают с питания и назначения витаминов. Далее проводят коррекцию, притом очки, как правило, назначают для ношения при чтении или для рассмотрения предметов вдаль. У детей и при беременности на этом этапе и останавливаются.
Если имеется прогрессирующая форма, то периодически проводят коррекцию соответственно ухудшению зрения. Непрогрессирующая форма часто приводит к решению проблемы путем лазерной коррекции.
Источник: http://1ozrenii.ru/blizorukost/katarakta-po-mkb-10/