Тенонит
А Б В Г Д Е Ж З И К Л М Н О П Р С Т У Ф Х Ц Ч Ш Щ Э Ю Я
Тенонит (tenonitis; анат. устар. capsula Tenoni влагалище глазного яблока + -ит; син. капсулит) – воспаление теноновой капсулы глаза.
Причины тенонита: ревматизм, нарушение обмена веществ, грипп, ангина, фокальные инфекции, фурункулез, травма глаза.
Суть рассматриваемого заболевания заключается в скоплении под теноновой капсулой серозного или гнойного (редко) экссудата. Обычно это является осложнением других воспалительных процессов, развивающихся в глазу, или результатом прямого повреждения капсулы, в том числе при операциях на глазодвигательных мышцах.
Различают воспаление теноновой капсулы аллергического характера (серозный тенонит) и метастатического (гнойный тенонит). Процесс чаще протекает в острой, реже в подострой форме.
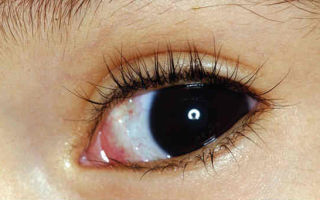
Для тенонита характерны три признака: умеренный экзофтальм (если он двусторонний, то может быть не распознан); хемоз конъюнктивы глазного яблока, отек кожи век; движения глаз болезненны и ограниченны.
Серозный тенонит. Первыми признаками серозного тенонита являются хемоз конъюнктивы и небольшой экзофтальм.
Заболевание протекает обычно благоприятно, нередко в течение нескольких дней все симптомы исчезают. Острота зрения, как правило, не снижается.
Гнойный тенонит. Имеет чаще бурное течение. Нередко происходит перфорация конъюнктивы у места прикрепления глазных мышц (с гнойно-сукровичным отделяемым). Как осложнения гнойного тенонита возможно развитие циклита, иридоциклита, неврита зрительного нерва и его атрофии.
Тенонит необходимо дифференцировать от флегмоны глазницы, при которой отмечаются более тяжелое течение, выраженный экзофтальм, изменения орбитальных вен, и от воспалительного процесса в костных стенках глазницы, при котором наблюдается смещение глазного яблока в том или ином направлении.
В первую очередь лечат основное заболевание, обусловившее развитие тенонита. При серозном теноните применяют местно кортикостероиды в виде частых инстилляций: 0,5-2,5 % суспензию гидрокортизона, 0,3 % раствор преднизолона, 0,1 % раствор дексаметазона, глазные капли «Софрадекс».
При гнойном теноните назначают внутримышечные инъекции бензилпенициллина натриевой соли по 300 000 ЕД 3-4 раза в сутки, внутрь сульфапиридазин по 0,5 г 2-4 раза в 1-й день лечения и 1-2 раза в последующие дни, ампиокс по 0,25 г, оксациллина натриевую соль по 0,25 г, метациклина гидрохлорид по 0,3 г, ампициллин по 0,25 г, фурацилин по 0,1 г, индометацин по 0,025 г, бутадион по 0,15г 3 раза в день. Местно – тепло. При нарастании экзофтальма вскрывают теноновую капсулу между двумя прямыми мышцами глазного яблока с последующим дренированием.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Тенонита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно.
Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом.
Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой.
Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина.
Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник: http://www.eurolab.ua/diseases/262/
Признаки тенонита
Тенонитом называют воспаление, которое затрагивает теноновую капсулу глазного яблока. В результате этого воспалительного процесса под поверхностью теноновой капсулы может скапливаться гнойный или серозный экссудат.
Как правило, признаки тенонита проявляются не самостоятельно, а как вторичное заболевание, связанное с воспалительными реакциями в других частях глазного яблока. Иногда гнойное или серозное воспаление в теноновой капсуле может появиться из-за прямого повреждения капсулы или при инфицировании раны от операции на глазодвигательных мышцах.
Помимо травм глаза причинами развития тенонита у человека может быть ревматизм, нарушенный обмен веществ в организме, грипп, фурункулез, ангина или фокальные инфекции.
Тенонит бывает двух видов: серозный, при котором воспаление имеет аллергический характер, и гнойный (он же метастатический). Чаще всего воспалительный процесс протекает в острой форме. Но случается, что диагностируется и подострая форма тенонита. Признаки тенонита можно определить при сборе анамнеза, то есть жалоб пациента.
Во-первых, у пациента будет наблюдаться умеренный экзофтальм, который при двустороннем воспалении трудно распознаваем. Во-вторых, кожа век будет сильно отекать, наблюдается хемоз конъюнктивы глазного яблока. При этом все глазодвигательные движения будут сопровождаться выраженными болевыми ощущениями и ограничиваться.
Признаки тенонита серозного характера — это экзофтальм и хемоз конъюнктивы.
Чаще всего болезнь протекает благоприятно, и воспалительные процессы проходят через пару суток после их начала. Острота зрения снижается лишь в самых редких случаях. А вот гнойный тенонит протекает довольно бурно, может давать осложнения.
Клинические признаки тенонита в гнойной форме — это перфорация конъюнктивы в месте прикрепления глазных мышц. При этом будет выделяться гнойно-сукровичный экссудат. При неадекватном или несвоевременном лечении можно дождаться развития иридоциклита, циклита, атрофии или неврита зрительного нерва.
Все это тяжелые заболевания, которые требуют долгого лечения, которое может включать в себя и хирургические вмешательство.
Признаки тенонита похожи на признаки флегмоны глазницы, воспалительный процесс в костных тканях глазницы.
Потому при обращении к врачу он должен дифференцировать заболевание, приняв во внимание, что воспаление костных стенок сопровождается смещением глазного яблока в какую-либо сторону, а при флегмоне экзофтальм имеет более выраженный характер, и изменяются орбитальные вены. Специальное лечение тенонита предусмотрено, но в первую очередь врач уделяет внимание терапии заболевания, которое стало причиной развития воспаления. Если тенонит имеет серозную форму, то могутназначить местно кортикостероидные препараты в виде капель. Если развивается гнойный тенонит, то прописывают антибиотики, нестероидные противовоспалительные препараты. Если экзофтальм нарастает, то теноновую капсулу могут вскрыть.
Гнойное содержимое удаляют, а близлежащие ткани дренируют. Антибиотики вводят ретробульбарно (то есть укол делается в область глаза). Чтобы признаки тенонита не развивались дальше и не давали осложнений на роговицу, с первого же дня болезни пациенту прописывают введение в глаза витаминизированных растворов, закладывание мазей.
Для скорейшего заживления применяют физиопроцедуры вроде УВЧ, компрессы, дегидратационную терапию. Иногда для предупреждения дальнейшего развития аллергической реакции применяются антигистамины, десенсибилизирующие организм средства.
Детям младшего возраста могут даже делать переливание плазмы крови, а также вводить гамма-глобулин (корректирующее кроветворное средство).
Если имеются инфекционно-воспалительные болезни, то проводят и их лечение. При их отсутствии, но наличии ярко выраженного тенонита могут провести санацию полости рта для выявления воспалительных реакций. Иногда причиной развития тенонита становятся хронические или острые формы болезней пазух носа (синусит, ринит, гайморит).
Профилактикой тенонита в данном случае становится своевременное лечение заболеваний полости рта (кариеса, пародонтоза), а также всех инфекционных болезней. Если инфекция протекает хронически, то нужно заниматься закаливанием организма, проводить витаминную терапию, принимать иммуномодуляторы.
Переохлаждение организма нельзя допускать.
Источник: https://www.megamedportal.ru/articles/oftalmologiya/priznaki_tenonita.html
Тенонит
Тенонит – это полиэтиологическая патология органа зрения, для которой характерно вторичное поражение теноновой капсулы. Основные клинические симптомы: боль в глазнице с иррадиацией в область лба и надбровных дуг, которая усиливается при движениях глаз, экзофтальм, отек век и орбитальной конъюнктивы.
Диагностика тенонита включает в себя наружный осмотр, КТ, УЗД в В-режиме, визометрию, биомикроскопию, тонометрию. В зависимости от этиологии лечение сводится к проведению глюкокортикостероидной или антибактериальной терапии системно или в виде подконъюнктивальных и ретробульбарных инъекций.
При гнойном теноните показано вскрытие и дренирование тенонового пространства.
Тенонит – это чаще монокулярное поражение глазного яблока с развитием воспалительного процесса в области теноновой капсулы или ее пространства. Патология распространена повсеместно. Заболевание наиболее часто встречается среди лиц трудоспособного возраста.
Из-за склонности к рецидивам тенонит приводит к частому ограничению работоспособности в периоды обострений. Мужчины и женщины болеют одинаково часто, но среди лиц женского пола преобладает аутоиммунная природа заболевания. У представителей мужского пола наиболее распространена патология, возникающая на фоне проникающего ранения органа зрения.
Исходом тенонита чаще является полное выздоровление, реже потеря зрения и инвалидизация.
Причины тенонита
Наиболее распространенной причиной тенонита являются воспалительные процессы других отделов глазного яблока с последующим вовлечением в патологический процесс теноновой капсулы. Источником внутриорбитальной инфекции зачастую выступают изъязвления роговицы, иридоциклит, эндофтальмит или панофтальмит.
Реже тенонит развивается на фоне гриппа, скарлатины, паротита или рожистого воспаления, что подтверждает инфекционную теорию патогенеза. Этиологические факторы представлены бета-гемолитическим стрептококком группы А, вирусом гриппа. Серозная форма заболевания часто возникает на фоне ветряной оспы и сифилиса в анамнезе.
Причиной гнойного тенонита могут становиться гематогенные микробные метастазы. Распространение инфекционных агентов возможно и лимфогенным путем.
В офтальмологии описаны случаи заболевания у пациентов с активным ревматическим процессом и коллагенозами в анамнезе. Тенонит может выявляться в послеоперационном периоде после проведения хирургического вмешательства по поводу страбизма, факоэмульсификации катаракты.
В ряде случаев заболевание диагностируют у пациентов с проникающими ранениями глаз. Пусковым фактором развития данной патологии является отек с последующей инфильтрацией висцерального и париетального листков теноновой капсулы.
Скопление выпота в теноновом пространстве, раздражение рецепторного аппарата приводят к возникновению клинической картины тенонита.
Симптомы тенонита
С клинической точки зрения различают серозный и гнойный тенонит. При диффузном поражении патологический процесс распространяется по всей протяженности тенонового пространства. Локальный тенонит ограничен на небольшом участке. При подостром течении симптомы заболевания менее выражены, но сохраняются в течение длительного промежутка времени.
Зачастую при наружном осмотре выявить изменения не удается, единственным признаком патологии является боль при движении глаз. Для тенонита характерно рецидивирующее течение.
Провоцируют развитие рецидивов ревматические атаки, носоглоточная инфекция, общее переохлаждение организма, снижение реактивности и резистентности организма, иммунодефицитные состояния, авитаминоз.
Для тенонита характерно острое или подострое начало заболевания. При остром течении пациенты предъявляют жалобы на ощущение выпирания глазного яблока, интенсивную боль в области орбиты, которая усиливается при движении глаза. Боль иррадиирует в область лба и надбровных дуг. Как правило, в патологический процесс вовлечен только один глаз.
Через 2-3 дня после возникновения первых симптомов развивается клиническая картина периода разгара тенонита. На смену чувству выпирания приходит экзофтальм. При этом движения глазного яблока ограничены, возможно развитие диплопии. Веки и орбитальная конъюнктива отечны. Слезотечение и выделение патологических масс отсутствует. Больные отмечают развитие фотофобии.
Самочувствие нарушено незначительно, что является важным диагностическим критерием.
Диагностика тенонита
Для диагностики тенонита необходимо провести наружный осмотр, компьютерную томографию (КТ), ультразвуковое исследование (УЗД) в В-режиме, визометрию, биомикроскопию, тонометрию. При наружном осмотре выявляется незначительный экзофтальм, отечность век, отек и гиперемия конъюнктивы.
Экзофтальм при теноните, как правило, I (21-23 мм), реже II (24-26 мм) степени, что подтверждают результаты экзофтальмометрии при помощи прибора Людде. Разница в высоте стояния глазных яблок более 2 мм указывает на односторонний процесс.
Пальпация в зоне проекции поражения стимулирует усиление болевого синдрома. На КТ визуализируется скопление жидкости в теноновом пространстве. Проведение УЗД в динамике позволяет выявить содержание экссудата, который самопроизвольно рассасывается, что указывает на серозную разновидность тенонита.
При гнойной природе заболевания объем экссудата увеличивается с дальнейшим прорывом в полость конъюнктивы.
Методом биомикроскопии подтверждается хемоз с бледно-желтоватым оттенком орбитальной конъюнктивы. Острота зрения при проведении визометрии соответствует референтным значениям. При остром течении гнойного тенонита возможно повышение внутриглазного давления, что определяется методом тонометрии.
Дифференциальная диагностика серозного тенонита проводится с миозитом наружных мышц глазного яблока, эписклеритом и склеритом. В отличие от воспаления теноновой капсулы, при глазном миозите экзофтальм достигает высокой степени, присутствует клиника фотофобии и слезотечения.
Отличительными чертами склерита и эписклерита являются выраженная гиперемия орбитальной конъюнктивы, очаги воспаления на наружной соединительнотканной оболочке глаза, светобоязнь. Гнойную форму тенонита необходимо дифференцировать с флегмоной глаза.
При флегмоне глаза обнаруживаются общие интоксикационные симптомы, состояние пациента, как правило, тяжелое.
Лечение тенонита
Тактика лечения тенонита зависит от формы и особенностей течения заболевания.
Этиотропная терапия при серозном варианте патологии на фоне активного ревматического процесса в анамнезе сводится к введению глюкокортикостероидов.
Наиболее рациональный путь введения – подконъюнктивальные и ретробульбарные инъекции. При инфекционной природе тенонита необходимо проводить инъекции антибактериальных средств широкого спектра действия.
При гнойной форме заболевания показано хирургическое вмешательство. Под общей анестезией проводится вскрытие с последующим дренированием тенонового пространства. В послеоперационном периоде необходима системная антибактериальная терапия.
При подостром рецидивирующем течении хорошим эффектом обладают локальные тепловые процедуры (УВЧ-терапия, диатермия, сухое тепло). Подострый серозный ревматический тенонит можно купировать при помощи электрофореза с глюкокортикостероидами.
Рекомендовано назначение поливитаминных комплексов и иммуностимуляторов.
Прогноз и профилактика тенонита
Специфических превентивных мер не разработано. Неспецифические профилактические меры заключаются в своевременной диагностике и лечении системных аутоиммунных и инфекционных патологий. Пациентам с установленным диагнозом тенонит необходимо 2 раза в год проходить обследование у офтальмолога.
При частом развитии рецидивов рекомендовано проводить коррекцию лечения тенонита. Прогноз для жизни и работоспособности определяется формой заболевания. Для подострого серозного тенонита характерно благоприятное течение. В ряде случаев наблюдается обратное развитие патологии без развития органических изменений.
При остром гнойном воспалении теноновой капсулы прогноз зависит от своевременности постановки диагноза и начала лечения.
Источник: http://IllnessNews.ru/tenonit/
Тенонит
Тенонит является воспалительным заболеванием, которое поражает теноновую сумку глаза.
С анатомической точки зрения глазное яблоко практически со всех сторон окружено соединительнотканной оболочкой, которая представляет собой фасции, начинающиеся от вершины орбиты. Все фасциальные волокна соединены с оболочками зрительного нерва, а также с фиброзным кольцом.
Они как бы окутывают снаружи сосуды, мышцы, нервные волокна. В экваториальной области та часть фасциальной оболочки, которая покрывает мышечные волокна изнутри, переходят непосредственно на глазное яблоко. В результате образуется тенонова капсула.
Фасциальные волокна, которые покрывают мышцы снаружи, образуют преднюю капсулу путем срастания со склерой в области роговицы.
Пространство, образованное теноновой капсулой и самим глазным яблоком, называется лимфатическим. Оно соединено с сосудистыми и лимфатическими протоками, а также с внутренним веществом глазного яблока. Все эти сообщения играют огромную роль при распространении воспалительного процесса.
Причины и симптомы
Причинами тенонита могут стать различные изменения. К ним относят локальное воспаление в области глазного яблока, послеоперационное воспаление влагалища мышц глаза, инфекционные агенты (рожа, грипп, ревматизм).
Тенонит нередко является послеоперационным осложнением при операции по укреплению склеры, которую проводят пациентам с миопией. Путь проникновения инфекции связан с непосредственным введением в теноново пространство инородных предметов или веществ.
В связи с тем, что подобные операции чаще проводят на двух глазах одновременно, тенонит в этом случае также развивается симметрично.
В остальных ситуациях развитие тенонита носит односторонний характер. При этом возникает отек слизистой оболочки и кожи век, ограничение подвижности глаз, экзофтальм, диплопия, болезненность при движении.
При развитии серозного воспаления течение заболевания более благоприятно, тенонит лучше поддается медикаментозной терапии.
В случае гнойного воспаления нередко возникает прорыв содержимого в конъюнктивальный мешок, а также иридоциклит.
Лечение тенонита
В качестве лечебной тактики могут быть рекомендованы консервативные методики и хирургическое вмешательства.
Помогают улучшить состояние местные процедуры с использованием тепла (диатермия, УВЧ-терапия, облучение кварцевой лампой, прикладывание парафина или грелки). Также проводят инстилляцию глюкокортикостероидов (до 8 раз в сутки).
Иногда гормональные препараты вводят непосредственно в область парабульбарного или ретробульбарного пространства. Для энтерального приема показан прием противовоспалительных средств.
В случае гнойного тенонита предпочтительна хирургическая тактика лечения. Выполняют вскрытие очага и дренирование тенонова пространства. После этого проводят местную или системную антибиотикотерапию и физиотерапевтическое лечение.
Если Ваше зрение требует дополнительного внимания и заботы, если Вы цените продукцию самого высокого качества, обращайтесь в интернет-магазин Optic Land!
Источник: http://kompendium.com.ua/tenonit.html
Туннельное зрение
Проблемы со зрительным аппаратом всегда сопровождаются снижением качества жизни, переживаниями человека и поиском хорошего специалиста, которому бы можно было доверить лечение. К сожалению, болезни глаз в наше время молодеют.
Встречаются и довольно редкие, малоизученные патологии. И в этом случае помочь человеку весьма затруднительно. Одна из них — туннельное зрение.
Узнаем о том, почему же возникает такая патология, как ее выявляют, какие методы терапии применяют.
Причины возникновения туннельного зрения
Прежде всего, отметим, что при таком заболевании пациенту кажется, что он видит мир через туннель. Отсюда и название. На практике патология встречается очень редко. Но человеку эта проблема причиняет серьезный дискомфорт.
Ведь при ее наличии управлять транспортным средством он просто не сможет, ему трудно перемещаться даже в одном помещении, не говоря уже об улице. Человек ощущает, что у него резко сужаются поля зрения.
Если людям с нормальным зрительным аппаратом свойственно видеть, как говорится, боковым зрением, то есть краем глаза, то у больных такая возможность отсутствует.
Что же влияет на развитие проблемы? Причины ее такие: отравление азотом, дегенеративные процессы в сетчатке, открытоугольная глаукома, кислородное голодание, лазерное фотокоагуляционное лечение, прием галлюциногенов, резкие перепады артериального давления. Иногда туннельное зрение может развиваться как следствие хронических недугов ушей, глаз, носа, горла.
Что касается наследственных причин, то можно говорить о дегенерации пигмента сетчатки, вызывающем развитие кольцевидной скотомы и туннельного зрения. Если при этом генетическом недуге не обратиться к офтальмологу вовремя или лечить его неграмотно, то человек может ослепнуть полностью.
Диагностика и терапия патологии
Чтобы поставить диагноз «туннельное зрение», проводится офтальмологический осмотр и сбор анамнеза. Человеку предлагают пройти специальные тесты, которые определяют поля зрения. Помимо них, проводится тонометрия и периметрия. Эти исследования позволяют уточнить предварительно поставленный диагноз.
Человек с такой патологией зрительного аппарата должен научиться помогать себе головой, то есть поворачивать ее в стороны, чтобы компенсировать невозможность видеть по сторонам. Так ему будет легче передвигаться и не сталкиваться с препятствиями, объектами, людьми. А в первое время надо убрать из его комнаты все те предметы, которые могут представлять опасность.
Терапия туннельного зрения — это, прежде всего, устранение причин, которые привели к возникновению патологии. Иногда вылечить человека полностью не представляется возможным. Традиционно лечат такое заболевание с помощью различных биодобавок и капель. Это может быть лютеинфорте, лютеин, эмоксифин, тауфон. Возможно и применение лазера.
Оптимальным вариантом является контроль состояния пациента, ведь прогресс заболевания может приводить к слепоте.
Стоит упомянуть об инновационном методе лечения туннельного зрения, разработанном в Институте исследований зрения Шепенса. Его специалисты создали устройство, которое существенно облегчает жизнь людям с подобным заболеванием.
Кстати, ученые выяснили, что туннельное зрение развивается у одного из двухсот американцев, возраст которых старше 55 лет.
Инновационное устройство позволяет людям видеть детализированные изображения, которые проектируются на небольшой прозрачный экран. Пациенты видят и те объекты, которые находятся в суженном поле зрения, их подробные контуры. Для этого используется маленькая видеокамера. Ее сигнал обрабатывается компьютером и создаётся картинка, которая обновляется 30 раз в секунду.
Испытания устройства людьми с туннельным зрением показало, что им стало намного проще ориентироваться в пространстве. Участники испытаний стали скорее отыскивать нужные им объекты, чувствовали себя в пространстве гораздо безопасней.
Сегодня изобретение специалистов Института исследований зрения Шепенса еще не обрело широкую популярность. Однако оно уже является прорывом в развитии офтальмологии.
Источник: http://ozrenii.com/story/tunnelnoe-zrenie