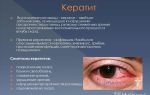
Слезная железа: строение, воспаления, заболевания
Железой называют структуру в организме, которая вырабатывает секрет, выходящий наружу или во внутреннюю среду организма. Железы располагаются по всему телу, а примерами секрета служит слюна, гормоны, слезная жидкость.<\p>
Слезная железа является важной частью слезного аппарата, ее секрет выполняет ряд важных функций.
Строение слезной железы
Слезная железа является парным органом, располагается в верхней и нижней части каждого глаза. Различия анатомического расположения железы влияют на ее строение. Верхняя слезная железа называется большой орбитальной, нижняя – малой пальпебральной.
Железа состоит из множества маленьких долек, которые образованы трубками малого диаметра.
Верхняя железа располагается в толще лобной кости, поэтому ее доли плотно прилегают друг к другу и соединяются между собой при помощи соединительной ткани.
Строение нижней пальпебральной железы другое: каждая доля располагается на некотором расстоянии друг от друга. Нижняя железа располагается у внутреннего края глаза, поэтому при необходимости ее можно осмотреть.
Кроме основных желез имеются еще и вспомогательные, более малого размера. Все железы соединены между собой слезными протоками, которые призваны перекачивать образованную жидкость по всей системе.
В каждой дольке железы осуществляется своя нервная и кровеносная иннервация, то есть имеет сеть кровеносных сосудов и нервных окончаний. И та, и другая иннервация устроена сложным образом, чтобы обеспечить чувствительность и питание глаза в случае отказа основной части системы.
Обеспечение железы сосудами происходит от глазной артерии, которая берет свое начало от мозговой артерии. Последняя может проходить и непосредственно через саму железу. Через ткань слезной железы проходит и слезная артерия, которая питает каждое веко. Венозная кровь выводится при помощи слезной вены, которая затем присоединяется к большой глазной вене.
Нервная иннервация происходит тремя путями: афферентным, при помощи вегетативной нервной системы и эфферентным парасимпатическим путем. Афферентная иннервация обеспечивается нервом, который ответвляется от тройничного нерва.
Для осуществления нервной деятельности эфферентным путем нервные волокна начинаются от продолговатого мозга через промежуточный.
Вегетативная иннервация предполагает обеспечение нервными волокнами из области шейных позвонков, от которых исходят симпатические волокна.
Функции секрета слезной железы
Состав слезы неоднороден: он меняется в зависимости от состояния организма, поэтому по ее составу можно заподозрить ряд заболеваний.
В составе слезной жидкости выявлена вода, а также неорганические соли, минеральные вещества, лизоцим. Он осуществляет борьбу с попадающими в глаз микроорганизмами.
В норме слеза должны быть прозрачной, может слегка опалесцировать, то есть быть слегка мутноватой.
Функции слезной железы глаза заключаются в формировании слезы, которая выполняет определенные функции для глаза:
- увлажняет глазное яблоко, обеспечивая беспрепятственное вращение глаза в разные стороны;
- питает роговицу;
- в случае стресса выброс слезной жидкости предназначен для контроля резкого выброса адреналина и других гормонов реакции;
- позволяет удалить из глаза инородные предметы, предупреждает травмирование роговицы и глазного яблока;
- обеспечивает минимальное искажение изображения, то есть оптимальный показатель оптической силы роговицы;
Слезная пленка для смачивания и питания роговицы должна иметь такое строение, чтобы обеспечить выполнение секретом железы своих функций. Поэтому она имеет 3 слоя.
- Внутренний слой, от роговицы, состоит из вязкого вещества муцина.
- Второй слой имеет жидкую основу, этот слой образован вспомогательными мелкими слезными железами.
- Наружный слой липидный, состоит из жиров.
Слезные протоки в глазах
Слезные железы должны быть связаны между собой для того, чтобы по системе передавать свой секрет. Поэтому в системе имеется ряд слезных протоков, которые начинаются от главной железы и через веко достигает малой железы и добавочных. Выделение секрета железы наружу происходит не непосредственно из нее, а посредством конъюнктивального мешка.
Строение каждой железы таково, что она имеет до 12 протоков каждая. Протоки делятся на несколько категорий в зависимости от расположения: они могут находиться в самих дольках, служить проводящей системой между дольками и нести секрет между железами вплоть до наружной среды.
Патологии слезной железы
Заболевания железы могут быть врожденными и приобретенными. Первые связаны с недоразвитием или отсутствием какой-либо части слезного аппарата, вторые – с внешними факторами.
Врожденными патологиями могут быть:
- недоразвитие железы;
- отсутствие слезных протоков;
- нарушение функции: недостаточная или избыточная секреция слезной жидкости;
Истинное отсутствие протоков или самой слезной железы отмечается крайне редко. Чаще можно встретить заболевания слезной железы глаза, когда по внешним признакам наблюдается воспаление слезной железы, вызванное застоем слезной жидкости.
У новорожденных детей можно встретить наличие в протоке желатинозной пробки, которая мешает отхождению секрета железы и вызывает застой. В таком случае нижнее веко обычно припухлое, покрасневшее, плотное, горячее на ощупь.
Патология выявляется уже в первые сутки после рождения.
Кроме пробки в протоке может остаться соединительная ткань в виде перегородки. Лечение в таком случае заключается в разрыве этой пленки. Если приходится производить это многократно, то производится пластика канала.
Хотя первые несколько месяцев у ребенка и отсутствует слеза, но для выполнения своей функции железа вырабатывает вязкий слизеобразный секрет.
Слезная железа может вырабатывать мало слезной жидкости, которой недостаточно для выполнения глазом основных функций.
В таком случае возникает ощущение инородного тела, покраснение слизистой оболочки и светобоязнь.
Лечение в таком случае чаще всего хирургическое: производится пересадка железы, для чего используется слюнная железа, которая сходна и по строению, и по выполнению своих функций.
Однако и избыточное количество слезы плохо для глаза, в таком случае используют меры по удалению части железы или вынуждение части железы прекратить выполнять свои функции. Такое лечение предполагает прижигание при помощи лазера, использование инъекций с новокаином в кипящем состоянии или введение в железу спирта.
Воспалительные заболевания слезной железы
Воспаление слезной железы происходит по многим причинам, однако частое действие этих факторов вызывает переход заболевания в хроническую форму и развитие гипосекреции железы. Это провоцирует другие патологические состояния глаза, вызванные его сухостью.
Заболевания слезной железы могут касаться непосредственно железы или протоков.
Проявления воспаления заметить несложно: верхнее или нижнее веко во внутренней части будет отечное, покрасневшее, при попытке потрогать болезненное. Даже хорошая кровеносная иннервация не позволяет справиться отеком слизистой оболочки.
Общими проявлениями могут быть повышение температуры тела, проявления интоксикации, слабость, головная боль. Лечение заболевания заключается в антибактериальной терапии, позволяющей справиться с возбудителем. Кроме того, обосновано назначение обезболивающих средств, а также для снятия отека применение антигистаминных средств.
Сохранение функции слезной железы важно для полноценного функционирования глаза человека. Нарушение работы слезного аппарата вызывает массу неприятных ощущений, может вызвать длительное лечение и не дает гарантии полного восстановления функции глаза.
Советы и рекомендации
Источник: http://MoeOko.ru/stroenie/sleznaya-zheleza.html
Слезная железа: строение, функции, симптомы и лечение
Рейтинг 5 из 5:
45
Слезная железа является важным элементом слезного аппарата. Этот орган отвечает за поддержание нормального функционирования глаза. Работа анатомического структурного элемента непрерывна, и любые, даже самые минимальные сбои в процессе функционирования железы, не остается незамеченными.
Что такое слезная железа?
Слезная железа – образование миндалевидной формы, расположившееся в каждом глазу. Место локализации парного органа – верхняя наружная область глазницы, а именно, слезная ямка. Железы заняты выработкой слезной жидкости. Она перемещается в каналы с выходом в слезные мешки.
Место расположения железы – внутренняя сторона века. Орган защищен от внешнего воздействия тонким слоем жировой ткани. В структуру элемента входят:
Нижняя часть
Размещена под верхним веком, отличается дольчатой структурой с присоединенными протоками. Часть плотно прилегает к лобной кости. Над элементом визуализируется полость выводных протоков.
Протоки железы
За счет этих элементов слезная жидкость свободно перемещается в определенном направлении. Размещены в верхней и нижней части железы.
Ацинарные дольки
Совокупности эпителиальных клеток.
Слезный мешок
Прилегает к слезным точкам. Выглядит как небольшая по размерам вытянутая полость, содержащая слизь. Этот секрет вырабатывается слезным мешком для обеспечения безопасного передвижения глаза.
Слезные точки. Размещены во внутренних глазных углах. Из них выходят канальца, направленные вовнутрь полости железы.
Слезная пленка
Трехслойный элемент. Первый слой вырабатывает специфический секрет, второй (широкий, водянистый) – секрет, образуемый железой, третий слой контактирует с роговицей (здесь также осуществляется выработка специального секрета). Во всех структурных элементах слезной пленки содержится бактерицидное уникальное вещество, которое защищает орган зрения от микробов.
Слезная железа призвана выполнять одну основную функцию – формировать слезу. Последняя должна:
- увлажнить яблоко глаза, дать возможность органу вращаться в различные направления;
- питать глазную роговицу;
- контролировать процесс резкой выработки адреналина и прочих гормонов при стрессовой ситуации;
- сопутствовать удалению постороннего предмета из органа зрения (препятствовать нанесению травмы роговицы и яблока);
- обеспечивать наименьшее искажение видимой картинки.
Симптоматика патологий, связанных с нарушениями рассматриваемой анатомической структуры, достаточно разнообразна и может включать в себя следующие признаки:
- снижение зрения;
- покраснение;
- болезненность;
- закупорка слезных канальцев;
- отечность века;
- повышенное слезоотделение;
- сухость в глазах и пр.
Подобная клиническая картина может проявляться как в случае развития приобретенных патологических процессов, так и при врожденных заболеваниях органов зрения.
Диагностика
Проведению диагностических мероприятий предшествует сбор сведений от самого пациента (анамнеза). Затем следуют дальнейшие процедуры, краткая характеристика которых приведена ниже:
Визуальный осмотр
Доктор ощупывает болезненный участок, дает оценку внешним параметрам железы, выворачивая при этом верхнее веко.
Сбор биоматериала
Производится забор слезной жидкости (гноя) для бактериологического анализа.
Гистология
Процедура показана для исключения онкологического заболевания и хронического дaкpиoaдeнита.
Функциональное обследование
- проба Ширмера (для определения количества вырабатываемого секрета);
- носовая и канальцевая проба (в целях оценки проходимости слезных точек, мешочка, носослезного канала);
- зондирование слезных канальцев (для определения пассивной проходимости).
Аппаратное обследование
Речь идет о КТ, МРТ, УЗИ и рентгеновском обследовании.
Чаще всего в ходе диагностических мероприятий у пациента выявляется воспалительный процесс железы. Помимо вышеперечисленных симптомов, у больного наблюдается повышение температуры тела, повышенная утомляемость, головная боль, восприимчивость к громким звукам и свету. В таком случае офтальмолог назначает общее противовоспалительное лечение.
В числе прочих патологических процессов, затрагивающих анатомическую структуру, оказываются: пониженная или повышенная секреторная функция железы, а также врожденные отклонения.
5 из 5:
Источник: https://www.zrenimed.com/stroenie-glaza/sleznaya-zheleza
Слезная железа — лечение, закупорка, воспаление
Слезная железа входит в состав слезного аппарата и выделяет слезу в конъюнктивный мешок, из которого выходят слезоотводящие пути.
Строение слезной железы
Слезная железа имеет дольчатое строение и является трубчатой железой, расположенной в лобной кости.
В этой железе от 5 до 10 выводных протоков, которые проходят в конъюнктивный мешок и выделяют слезы из медиального угла глазной щели к слезному озеру.
Часть протоков открывается в височную часть конъюнктивы, а некоторые протоки открываются около наружного угла глазной щели в конъюнктивный мешок.
Если глаза человека закрыты, то слезы проходят по слезному ручью в задних гранях век. Проходя через слезное озеро, слезы протекают в точечные отверстия у медиальных краев век.
Слезный мешок представляет собой верхний проток, который расположен в костной ямке, около глазницы. От стенок этого мешка начинаются пучки слезных путей, которые проходят через слезные канальца.
Слезная пленка имеет три слоя – наружный, средний и роговидный (рядом с роговицей). Средний слой наиболее толстый и секретируется слезными железами.
Нижняя часть слезной железы расположена под верхним веком в субапоневротическом пространстве. Эта нижняя часть состоит из 25-30 соединительных долек, протоки которых проходят в главную железу.
От конъюнктивы слезной железы отделяется пальпебральная часть, которая располагается в верхнем веке и ее можно увидеть через конъюнктиву.
Функции слезной железы
Слезная железа выполняет несколько основных защитных и питательных функций:
- слезы способствуют поступлению полезных веществ в роговицу;
- слезы очищают глаз от инородных предметов, пыли и различных загрязнений;
- слезы помогают устранить «синдром сухих глаз», который возникает от напряжений глаз, усталости и сильных зрительных нагрузок;
- в состав слезной жидкости входят полезные вещества – калий, хлор, органические кислоты, белки и углеводы, липиды и лизоцим.
Часто слезы являются проявлением положительных или отрицательных эмоций, но их выделение всегда оказывает положительное влияние на общее эмоциональное и психическое состояние человека.
Аномалии в развитии слезной железы
Основной причиной аномалий слезоотводящей системы являются внутриутробные травмы. Часто офтальмолог при осмотре глаза младенца может обнаружить несколько слезных точек на нижнем веке, которые открываются как каналец и слезный мешок. Еще одной наиболее распространенной аномалией является смещение слезных точек и закупорка слезной железы.
Такие врожденные аномалии требуют проведения специальных офтальмологических процедур. При возникновении непроходимости слезно-носового канала у новорожденных лучше не проводить операций, так как в течение нескольких недель происходит его самопроизвольное открытие.
Существует несколько видов расположения слезно-носового канала при аномалиях его развития. Варианты расположения зависят от типа слезного канала, изменений стенки носа и носового хода.
Заболевания слезной железы
Заболевания слезной железы могут вызывать поражения слезного аппарата, в том числе выводных протоков и слезоотводящих путей.
К таким заболеваниям относятся:
- дакриоаденит является воспалением слезной железы;
- эпифора представляет собой чрезмерное или недостаточное выделение слезной жидкости;
- дакриостеноз приводит к закупорке слезной железы и воспалению слезоотводящих путей.
Причинами заболеваний являются врожденные патологии, воспалительные и инфекционные заболевания, травмы и опухоли.
Воспаление слезной железы развивается на фоне партита или иного инфекционного заболевания, в том числе пневмонии, гриппа, тифа и скарлатины. Воспаление слезной железы в тяжелой форме вызвано заболеваниями крови, сифилисом и туберкулезом. Симптомами воспаления являются повышенная температура тела, головная боль, слабость, припухлость века, воспаление слизистой оболочки глаза.
При закупорке слезной железы увеличиваются лимфатические узы, а боль становится острой и распространяется на виски. В состав медикаментозного лечения слезной железы входят антибиотики, аминогликозиды и анальгетики. При сильных отеках назначаются противоаллергические препараты (тавегил, цитрин и т.д.).
При длительном сужении слезного протока может произойти выпячивание верхнего угла глазной щели и возникновение водянки глазного мешка. Поэтому процесс безоперационного лечения слезной железы не следует затягивать, если он не дает существенного результата. Промедление в проведении операции может привести к серьезным осложнениям.
Врожденными заболеваниями слезной железы являются гипоплазия, аплазия и гипертрофия. Эти заболевания могут быть вызваны аномалиями развития, инфекционными заболеваниями и поражениями нервов.
Основными заболеваниям слезоотводящих путей является дакриоцистит и каналикулит. Дакриоцистит встречается у новорожденных и представляет собой воспаление слезного мешка. При наличии данных заболеваний, для того чтобы восстановить нормальное функционирование слезного аппарата, проводится оперативное лечение слезной железы и слезоотводящих путей.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник: http://www.neboleem.net/sleznaja-zheleza.php
Симптомы и методы лечения воспаления слезной железы
Когда у человека появляется припухлость в области слезной железы, воспаление конъюнктивы, боль и слезотечение, это может означать, что начинает развиваться одна из офтальмологических патологий. Определять вид недуга, а тем более лечить его, рекомендуется только у доктора, ведь глаза очень близко расположены к мозгу и любое неверное действие может привести к абсцессу.
Причины патологии
Воспаление слезной железы, расположенной сверху в области подвисочной орбиты, называется дакриоаденит. Как первичное заболевание – встречается редко, а чаще является вторичным и обычно развивается на фоне общих инфекционных патологий, поскольку заразные патогены из очагов разносятся кровью и лимфой.
Одно- или двустороннее воспаление слезных желез бывает острым, хроническим либо постоянным. Последняя форма развивается вследствие венерических заболеваний, туберкулёза, новообразований разных типов.
Спровоцировать воспаление слезной железы может:
- ОРВИ;
- парагрипп;
- ангина;
- кишечный грипп;
- сифилис;
- прочие заболевания вирусного, грибкового либо бактериального характера.
А также патология нередко развивается из-за расположенного рядом фурункула, нагноения, попадания загрязнения в глаз, или из-за болезни кроветворной системы. Если воспаление затрагивает слезный мешок – возникает дакриоцистит, начальные симптомы которого сходны с признаками конъюнктивита.
Острый дакриоаденит чаще встречается у пациентов младше 14 лет. К тому же воспаление слезных желез, увеличение околоушных и подчелюстных лимфоузлов может быть единственным симптомом эпидемиологического паротита у своевременно привитых детей. У взрослых же острая форма возникает в случае ослабленного иммунитета.
Если человек не затягивал с осмотром офтальмолога, то терапия дакриоаденита занимает около 2 недель. Но при неадекватном применении лекарств и откладывании похода к врачу, возникает осложнение – абсцесс, флегмона (гнойная стадия), лимфаденит, менингит, каналикулит, а это намного продлевает лечение.
Симптомы дакриоаденита
Воспаление слезной железы быстро прогрессирует. В течение 1-4 дней припухлость века разрастается в обширный отёк до такой степени, что его не получается приподнять. Боль резко усиливается, поскольку распухшие ткани давят на глазное яблоко, смещая его внутрь книзу.
Общими признаками воспаления слезной железы являются:
- безостановочное слезотечение;
- головная боль;
- высокая температура;
- упадок сил – чрезмерная утомляемость;
- слабость;
- озноб.
Человек замечает раздвоение предметов (диплопия) либо их размытость, туман перед глазами, увеличение лицевых и шейных лимфоузлов.
К местной реакции при воспалении слезной железы относится припухлость или отёк конъюнктивы, изгиб верхнего века со стороны виска в форме буквы S. При визуальном осмотре наблюдается смещение слезных точек либо выворот, сужение, закупорка их протока – облитерация, покраснение кожных и слизистых покровов.
При острой форме отекает вся часть лица со стороны воспаления. Симптомом хронического течения дакриоаденита является отсутствие болезненности, уплотнение в припухлости и наличие птоза опущение века.
Признаки дакриоцистита и каналикулита
Когда воспаляется слезное озеро, вернее – мясцо или точка, в области внутреннего угла глаза начинается лёгкое покалывание в течение 1-2 дней. Затем слизистая краснеет, щиплет, опухает. На этом этапе часто развивается каналикулит, когда поражаются слезные канальцы. Их воспаление характерно увеличением размера точки, появлением гнойных выделений из неё и обильного слезотечения.
Позже процесс может затронуть слезный мешочек, расположенный рядом с носослезным каналом. Признаком дакриоцистита является боль в области внутреннего уголка глаза, краснота кожи и склеры, гнойные выделения.
Острое воспаление слезного мешка характеризуется повышением местной температуры, наличием отёка, растущего бугорка из-за накопления жидкости в его полости.
Если на выпуклость надавить, то из точки выделяется гной.
Хроническая форма воспаления слезного мешочка редко вызывает повышение температуры, а основными симптомами развития патологии считается краснота кожи и непреходящая припухлость в углу глаза.
Диагностика
Для лабораторного исследования требуется собрать выделения, гной и прочий материал, чтобы провести бактериологический анализ и выявить вид инфекции, ставшей причиной воспаления. Результаты понадобятся, когда будут подбирать лечение антибактериальными и антибиотическими препаратами.
Врач во время обследования воспаления железы также должен проанализировать проходимость мешка, точек и носослёзного канала, их засасывающую функцию. Оценивается деятельность слезных органов с помощью канальцевой и носовой проб. При хронической форме патологии проводят биопсию поражённой железы, дабы исключить злокачественное новообразование.
Лечение воспаления слезных органов
Терапия детей проходит только стационарно, поскольку у них болезни развиваются намного интенсивнее.
Взрослым пациентам разрешается амбулаторное лечение, если форма и стадия патологии это позволяет.
До посещения офтальмолога можно закапывать Тобрекс, Альбуцид, Левомицетин, другие антибактериальные средства согласно аннотации к лекарству. Эти препараты применяют и при подозрении на конъюнктивит.
Принципы лечения:
- гигиена лица;
- использование стерильных материалов и перчаток;
- частое промывание антисептическими жидкостями (марганцовка, риванол, фурацилин);
- соблюдение последовательности в применении прописанных препаратов и процедур;
- закладывание мазей проводят перед сном;
- сухое прогревание века.
При воспалении слезной железы необходима местная и общая терапия с обязательным применением медикаментов. Используют глазные капли, мази, эмульсии и прочие лекарственные формы. Общее лечение проводят с применением таблеток, капсул, растворов для в/м инъекций, капельниц и так далее.
На первом этапе терапии, чтобы убрать боль и устранить инфекцию, используют антибиотики обширного спектра действия (фторхинолоны, пенициллины, цефалоспорины), анальгетики, мази для глаз (Тетрациклиновая, Сульфацил-натриевая).
Снимут воспаление слезных желез глюкокортикоиды, нестероидные противовоспалительные лекарства, сульфаниламиды. Для приёма внутрь назначают Оксациллин, Метациклин, Норзульфазол и подобные препараты.
Врачи могут прописать снотворные и антигистаминные средства.
Если слезный мешочек закупорился у новорождённого, то воспаление снимают антибактериальными каплями и противоинфекционными мазями, а пробку из канальцев устраняют лёгким массажем. Операцию делают только в крайнем случае.
Осложнение воспаления слезных желез и мешочка – флегмону и абсцесс, удаляют хирургическим путём с применением дополнительных медикаментов и манипуляций, например, дренаж через носослезный проход. Перед процедурой назначается обширная антибактериальная терапия, чтобы снизить риск проникновения инфекции в мозг с кровью.
Заключение
Если человек ощущает болезненный дискомфорт в области глаз, возможно, это развивается патологический процесс. Рекомендуется пройти офтальмологический осмотр, чтобы установить причины боли и избежать возможной операции. Экстренное же лечение осложнений воспаления слезных органов направлено на удаление гнойного очага, и устранение инфекции, чтобы не допустить абсцесса.
Источник: https://provospalenie.ru/lico/sleznoj-zhelezy.html
Слезная железа – строение, функции, патологии
Слезная железа глаза человека выполняет ряд наиважнейших функций, которые отвечают за поддержание нормальной и постоянной работы роговицы. Одной из функций слезной железы является формирование пленки, покрывающей всю переднюю поверхность оболочки роговицы.
Слезная пленка
Слезная пленка, вырабатываемая слезной железой, является трехслойной.
- Поверхностный (или наружный) слой также обозначается термином «масляный слой». В образовании этого слоя участие принимают железы Цейса и мейбомиевы железы, они выделяют особый секрет.
- Средний слой – «водянистый», он самый толстый. Секрет этого слоя вырабатывает главная слезная железа и еще несколько добавочных.
- Внутренний слой прилегает к роговице и состоит из мукоидных веществ, являющихся секретом эпителиоцитов конъюнктивы и бокаловидных клеток.
В водянистой части слезной пленки содержит особый фермент – лизоцин, который обладает антибактериальными свойствами и расщепляет белок. Также в слезной пленке находится иммуноглобулин и нелизосомный белок с бактерицидными свойствами – бета-лизин. Эти вещества выполняют определенную функцию – они предохраняют наш орган зрения от негативного влияния микроорганизмов.
Расположение слезной железы
Слезная железа у человека находится в ямке с одноименным названием. Располагается эта ямка в верхней части глазницы с наружной стороны.
Боковой отросток апоневроза леватора у верхнего века подразделяет слезную железу на глазничную (или большую) и пальпебральную доли. Глазничная расположена сверху, пальпебральная – снизу. Разделяется слезная железа на доли не полностью: сзади между двумя этими частями остается неразделенной паренхима железы, которая по строению напоминает мостик.
Глазничная доля слезной железы по форме адаптирована к своему месту расположения, а находится она между глазным яблоком и стенкой глазницы. Размер глазничной части составляет 20x12x5 мм, а общий вес доходит до 0,78 граммов.
К железе сзади прилегает жировая клетчатка. С медиальной стороны к слезной железе прилегает мембрана межмышечная. Эта мембрана проходит между наружной и верхней прямыми глазными мышцами. С боковой стороны к железе подходит костная ткань.
Снабжена слезная железа глаза человека четырьмя особыми связками. Сверху и снаружи она крепится волокнистыми тяжами, называются они в офтальмологии связками Соммеринга. Сзади слезная железа крепится двумя или тремя тяжами из волокнистой ткани, которые распространяются от наружных глазных мышц.
Состав этой волокнистой ткани представлен слезным нервом и сосудами, проходящими к железе. С медиального участка к железе подходит часть верхней поперечной связки, так называемая широкая связка. Ниже этой связки находится ткань с кровеносными сосудами и протоками, идущими по направлению к воротам железы.
Снизу к железе глаза подходит связка Швальбе, крепящаяся к глазничному наружному бугорку. Связка Швальбе также тесно соединена с отростком апоневроза, относящегося к леватору верхнего века. Эти две глазные структуры формируют слезное (фасциальное) отверстие.
Из этого отверстия выходят из ворот слезной железы протоки с проходящими в них лимфатическими, кровеносными сосудами и глазными нервами.
Пальпебральная, то есть нижняя, часть слезной железы глаза у человека располагается под апоневрозом леватора верхнего века, но уже в субапоневротическом пространстве, которое обозначается как пространство Джонса.
Состоит нижняя часть железы из 25–40 долек, которые не связаны между собой соединительной тканью. Протоки этих долек открываются в главной железе, в ее общем протоке.
В некоторых случаях железистые дольки соединяются непосредственно с главной слезной железой.
Пальпебральная часть от конъюнктивы отделяется только с внутренней ее стороны. При вывернутом верхнем веке папебральную часть железы вместе с ее протоками можно заметить через конъюнктиву невооруженным глазом или при помощи сделанного фото.
У слезной железы примерно 12 выводных протоков. Из верхней доли выходят 2–5 протоков, из нижней доли – от 6 до 8. Большая часть этих протоков открывается в своде конъюнктивы в ее верхневисочной части.
Считается нормой, если один или два протока открываются рядом с наружным углом глазной щели или ниже ее в конъюнктивальный мешок.
Поскольку протоки, относящиеся к верней доле железы, проходят через нижнюю ее долю, то удаление последней во время необходимого хирургического вмешательства (дакриоаденэктомии) нарушает нормальное отведение слезы.
По структуре протоки слезной железы напоминают разветвляющиеся трубки. В протоковой системе разделяют три отдела:
- внутридольковые;
- междольковые;
- главные выводные.
Кровоснабжение и иннервация слезной железы
В артериальном кровоснабжении основной слезной железы участвуют слезные ветви, отходящие от глазной артерии. Эти ветви нередко и выходят из возвратной мозговой артерии. Также мозговая артерия может заходить в железу свободно, при этом она отдает ветви артерии подглазничной.
Через паренхиму железы проходит слезная артерия, она снабжает кровью оба века с их темпоральной стороны. Венозная кровь отводится за счет участия слезной вены, она проходит таким же путем, что и артерия. Слезная вена впадает в глазную верхнюю вену. Как артерия, так и вена прилежат к задней поверхности слезной железы.
Получает слезная железа три вида иннервации:
- афферентую, то есть чувствительную;
- парасимпатическую секреторную;
- ортосимпатическую секреторную.
Патологии слезной железы
Сложное строение, которым обладает слезная железа, влияет и на частое поражение ее структур разнообразными по характеру патологическими процессами.
В большинстве случаев выявляется хроническое воспаление слезной железы с ее последующим фиброзом. Вследствие заболеваний снижается секреторная функция железы, то есть развивается гипосекреция, а это приводит к поражению роговицы.
При гипосекреции снижается как основная базовая секреция, так и рефлекторная.
Гипосекреция часто возникает, когда теряется паренхима железы при естественном старении. Также гипосекрецию выявляются при синдроме Стивенса- Джонсона, синдроме Сьегрена, саркоидозе, ксерофтальмии, лимфопролиферативных доброкачественных болезнях.
Возможна и гиперсекреция железы. Особенно часто в большом количестве жидкость начинает продуцироваться после травм или при нахождении инородного, закупоривающего проток предмета в носовом ходу. Повышенная выработка слезной жидкости иногда бывает признаком гипертиреоза, гипотиреоза, дакриоаденита.
Нарушение секреторной функции наблюдается при повреждениях ганглия крылонебной ямки, опухолях головного мозга, доброкачественных опухолях слухового нерва. Подобные изменения функций слезной железы являются следствием первичного поражения парасимпатической иннервации.
Источник: http://samvizhu.ru/stroenie-glaza/topografiya-funkcii-sleznoj-zhelezy.html
Дакриоаденит или воспаление слезных желез
Дакриоаденит — это воспаление слёзных желез, которое, по сути, представляет собой ответную реакцию организма на негативное воздействие.
Его появление — довольно тревожный признак: нередко он служит единственным показателем развития многих тяжёлых заболеваний, протекающих бессимптомно или в нетипичной форме.
Причины
Для дакриоаденита характерна бактериальная или вирусная этиология воспаления слезных желез: в большинстве случаев он вторичен — развивается на фоне других заболеваний.
Ослабленное состояние иммунной системы приводит к тому, что патогены из очага инфекции распространяются через кровь или лимфу по всему организму больного и вызывают негативную реакцию.
Заболевания слезных желез могут подсказать о патологиях организма.
Острое проявление воспаления могут спровоцировать:
- ОРВИ (поражение дыхательных путей пневмотропными вирусами) или ОРЗ (безвирусная форма патологии);
- эпидемиологический паротит (свинка, заушница);
- антропонозное ОРВИ (спорадический парагрипп);
- острый тонзиллит (ангина);
- корь, скарлатина;
- гастроэнтерит (ротавирусная инфекция, кишечный, желудочный грипп);
- грибковые поражения (микозы), в т. ч. глубокие;
- прочие бактериальные, инфекционные заболевания.
Хроническая форма — это осложнение более серьёзных патологий:
- первично-хронический туберкулез легких;
- лейкемия, формирование новообразований и другие онкологические процессы;
- болезни, передающиеся половым путем (венерические, ЗППП, ИППП).
Независимо от причины возникновения воспалительная реакция бывает одно- или двусторонней.
Первичный дакриоаденит развивается из-за локального воздействия на область железы:
- механическое повреждение;
- близкое поверхностное расположение источника инфекции (фурункул, нагноение и т. д.);
- попадание загрязнения в глаза.
Эти причины считаются довольно редкими, т. к. слезная железа надёжно скрыта от внешних факторов мягкими тканями глазницы. Дакриоаденит у детей до 14 лет может быть единственным показательным симптомом появления эпидемиологического паротита (свинки, заушницы) в случае своевременной вакцинации от этой болезни.
Симптомы
Воспаление слёзной железы имеет достаточно выраженные признаки. Наиболее очевидный из них — изменение контуров верхнего века. Постепенно его край начинает приобретать изгиб в виде горизонтально расположенной буквы S, т. н. S-изгиб.
Другие характерные симптомы заболевания:
- непрекращающееся, постоянное слёзотечение;
- увеличение размеров века, опухание, покраснение;
- стандартные проявления интоксикации (головная боль, мышечная слабость, головокружение, утомляемость);
- повышение температуры тела, озноб;
- болезненность глаз, преимущественно во внешних уголках;
- ограничение движения зрачков;
- деформация слёзных точек (выворот, сужение, смещение);
- отёк лимфатических узлов за ушами;
- переход припухлости на височную область;
- высокое глазное давление.
За несколько дней нависшее веко может практически полностью перекрыть видимый просвет. Тяжесть отёкших тканей заставляет глазное яблоко углубиться вовнутрь, что влечёт за собой отклонение зрительной оси. Возникает диплопия — удвоение в глазах.
Воспалительные процессы могут затронуть слёзный канал. Их повторное проявление говорит о развитии хронической патологии, т. е. каналикулита. Канальцы также могут подвергнуться деформации, что вызовет нарушение их проходимости — закупорку (облитерацию или стеноз).
На этом фоне велик риск распространения воспаления в слёзный мешок (дакриоцистит).
Строение слезных желез
В острой форме заболевание может спровоцировать отёк всей половины лица. При хроническом течении — часто болевые ощущения отсутствуют, но припухлость и птоз (опущение века) сохраняются.
Диагностика
Диагностировать дакриоаденит можно только после получения подробных сведений от самого больного (анамнеза), визуального осмотра, лабораторных анализов и проб, инструментальных и, в некоторых случаях, аппаратных исследований.
Визуальный осмотр. Врач проводит пальпацию (ощупывание) отёкшего участка и изучает внешние показатели железы, вывернув верхнее веко.
Сбор биологического материала. Гной, слёзную жидкость и другие возможные выделения отправляют в лабораторию для проведения бактериологического анализа. Очень важно определить, какая именно инфекция стала причиной воспаления, чтобы назначить правильный курс антибиотиков.
Гистологические исследования проводятся в случае подозрения на онкологию при хроническом дакриоадените. Чтобы исключить злокачественность процесса развития, проводят биопсию поражённой железы.
Функциональное обследование. В лабораторных условиях врач берёт пробу Ширмера, чтобы определить количество выделяемого железой секрета (слёзной жидкости).
Проходимость слёзных точек, мешочка, носослёзного канала и их засасывающая способность оценивается на основании носовой и канальцевой пробы. Пассивная проходимость определяется зондированием (при помощи зонда Боумена) слёзных канальцев.
Аппаратные исследования. Иногда требуется проведение компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), ультразвукового или рентгенографического исследования.
На основании совокупно полученных данных назначается соответствующее лечение.
Строение глаза
Если пальпация железы проходит безболезненно, то проведение биопсии — обязательно, т. к. очень высок риск развития злокачественного новообразования. Оно, в отличие от доброкачественной опухоли слезных желез, прогрессирует стремительно, что при несвоевременном обнаружении может закончиться весьма неблагоприятно.
Воспаление слезных желез — фото
Дакриоденит
Заметные покраснения
Воспаление в верхней части глаза
Выраженный отек века
Лечение
В зависимости от стадии и формы развития патологии, терапия взрослых людей проводится в условиях стационара или амбулаторно. Лечение детей с воспалением слёзных желез проходит только под наблюдением врача в больнице, из-за более интенсивного распространения инфекции в этом возрасте.
Основные принципы лечения дакриоаденита:
- строгое соблюдение гигиенической чистоты глаз;
- локальное воздействие на поражённую область;
- внутреннее подавление инфекции;
- хирургическое вмешательство (по необходимости);
- профилактические действия.
Грамотное лечение воспалений слезных желез проводится в несколько этапов.
Первый этап — активное медикаментозное воздействие:
- местное промывание глаза тёплым антисептическим раствором (Фурацилин, Риванол или перманганат калия — марганцовка);
- прикладывание антибактериальных мазей на ночь (Тетрациклиновая, Сульфацил-натриевая, Корнерегель, Демазол);
- регулярное закапывание глазных капель, снимающих воспаление в дневное время (Левомицетин, Альбуцид, Тобрекс);
- приём антибиотиков широкого спектра действия в виде таблеток (Олететрин, Оксациллин, Тетрациклин);
- внутримышечное введение препаратов пенициллинового ряда (пенициллин-Фау, Бициллин, Ампиокс).
Второй этап — физиопроцедуры, направленные на прогревание тканей слёзной железы:
- ультравысокочастотное воздействие (УВЧ-терапия);
- ультрафиолетовое облучение (УФ-прогревание);
- сухое прогревание века.
Третий этап — оперативное вмешательство (при развитии осложнений). Абсцесс или флегмона вскрывается хирургическим путём и дренируется. Перед процедурой проводится курс интенсивной антибактериальной терапии для минимизации риска распространения инфекции в область мозга через кровь.
Четвёртый этап — укрепление иммунитета различными средствами:
- иммуностимулирующие и иммуномодулирующие препараты (Имудон, ИРС-19, Интерферон, Бетаферон, Арбидол, Иммунорм);
- витаминно-минеральные комплексы (Ундевит, Центрум, Компливит, Дейли Формула, Витрум);
- растительные адаптогены (каланхоэ, алоэ, женьшень, элеутерококк, китайский лимонник, эхинацея);
- сбалансированное питание (ягоды, орехи, мёд, сухофрукты, рыба, злаки);
- умеренные физические нагрузки и полноценный сон.
Полное выздоровление невозможно без ликвидации причины воспаления — провоцирующего заболевания.
В случае необходимости для облегчения текущего состояния пациента назначаются антигистаминные (противоаллергические), обезболивающие или снотворные средства.
Решение проблемы воспаления у младенцев решается более щадящими методами:
- локальное промывание поражённой области тёплым антисептическим раствором;
- закапывание противоинфекционных капель в течение дня;
- прикладывание тампонов с антибактериальной мазью перед сном;
- устранение непроходимости слёзных канальцев лёгким массажем.
Оперативное вмешательство для новорожденных также возможно, но только в самом крайнем случае.
Секрет, выделяемый слёзными железами, не только защищает глаз от пыли, грязи и механических повреждений, но также питает его роговицу, т. к. она не имеет сосудов. Грамотное и своевременное лечение дакриоаденита позволит в будущем избежать серьёзных проблем (вплоть до слепоты) со зрением.
Прогноз
При проявлении малейших признаков заболевания нельзя оттягивать посещение офтальмолога. Неадекватное лечение или его отсутствие могут вызвать осложнения различной степени тяжести: от абсцесса до менингита.
При таких условиях процесс выздоровления существенно затянется, что особенно заметно на фоне сниженного иммунитета.
Вовремя начатое лечение, как правило, позволяет пациенту полностью излечиться за четырнадцать дней.
Неконтролируемый отёк височной части может спровоцировать проникновение гноя в жировые отложения, расположенные около орбиты глаза, что приведёт к отмиранию тканей в этой области.
Подытожив всю информацию, можно сделать вывод: дакриоаденит, несмотря на то, что он кажется незначительным локальным заболеванием, нуждается в своевременном продуманном лечении. Его причины и последствия могут быть очень серьёзными. А игнорирование симптомов приведёт к развитию хронической формы воспаления.
Видео на тему
Источник: http://gormonexpert.ru/zhelezy-vneshnej-sekrecii/sleznye-zhelezy/vospalenie-2.html