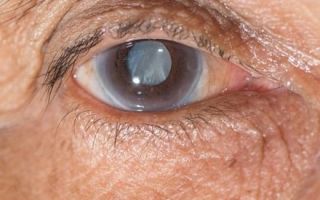
Катаракта у детей: причины, симптомы, лечение
Зрение играет важнейшую роль в развитии ребёнка с первых дней. Глаза, наряду с иными органами чувств, являются одним из каналов ежесекундного поступления информации об окружающем мире.
Образы людей, предметов и обстановки вокруг ребенка необходимы для процесса формирования психики.
Соответственно, любые нарушения зрения негативно влияют на формирование реакций, препятствуют полноценным контактам с близкими, тормозят развитие когнитивных функций.
Чаще всего нарушения зрения в детском возрасте обусловлены генетической предрасположенностью или инфицированием в период внутриутробного развития. В этом случае патология выявляется уже при рождении. Если диагностируется слепота или частичная потеря зрения, обусловленная катарактой, остается шанс на хирургическое лечение.
И хотя операция по поводу врождённого помутнения хрусталика в большинстве случаев не приводит к полному восстановлению зрения, существенное его улучшение все же возможно, – поэтому, как правило, офтальмолог рекомендует микрохирургическое вмешательство.
В раннем детском возрасте даже частичное восстановление зрения в сочетании с адекватными развивающими методиками позволяет ребёнку полноценно развиваться.
Устройство глаза отличается сложной структурой. Оптические свойства его элементов таковы, что попадающие световые лучи сначала преломляются, а затем фокусируются хрусталиком на сетчатке глаза. Любые нарушения этих физических процессов делают зрение нечётким.
Если хрусталик глаза теряет прозрачность и эластичность, световые лучи преломляются под неверными углами и/или фокусируются перед или за необходимой точкой.
В этом случае (когда причина именно в изменении оптических свойств хрусталика) диагностируется катаракта – заболевание, не имеющее обратного развития и подлежащее только хирургическому лечению.
Виды помутнения хрусталика у детей
В детском возрасте, как и у взрослых, различают два вида катаракты: частичная и полная. Уже в момент рождения может быть диагностирована полная слепота. Если же ребёнок родится с частичным помутнением, оно неизбежно продолжит прогрессировать. В обоих случаях хирургическое лечение – единственный шанс на полное или частичное восстановление зрения.
Врождённая катаракта
Причины врождённой катаракты да конца не ясны. Чаще диагностируется двусторонняя врождённая катаракта, и факт поражения обоих хрусталиков позволяет предположить системный характер причин, вызвавших патологию.
Замечено, что в 25% случаев врождённой катаракты родители имели предрасположенность к этому заболеванию, — следовательно, в развитии катаракты участвует генетический фактор. Кроме того, частота врождённого помутнения хрусталика выше у новорожденных, перенесших внутриутробное инфицирование.
Особенно существенна статистическая связь с гриппом, краснухой и токсоплазмозом, перенесёнными матерями во время беременности. Факторами риска считаются также:
- бесконтрольно принимаемые лекарственные средства, самолечение в период беременности;
- травмы матери и плода;
- нарушения обменных процессов, дефицит кальция.
Полная врождённая катаракта диагностируется без специфических исследований по молочно-белому цвету зрачка. Врождённым также считается помутнение хрусталика, стремительно развившееся в первые три месяца после рождения. Цвет зрачка начинает меняться (светлеть), становится понятно, что малыш только реагирует на свет, но не различает предметов.
Признаки, которые должны послужить поводом для беспокойства в первые месяцы жизни ребёнка:
- видимое помутнение на зрачке (светлый диск, точка);
- у ребёнка отсутствует даже краткая фиксация взгляда на предметах;
- малыш не следит взглядом за игрушкой, лицом матери, реагирует только на звуковые раздражители;
- косоглазие (несимметричное расположение зрачков);
- тенденция поворачиваться всегда одним и тем же глазом к рассматриваемому объекту.
Частичная и точечная катаракта
Частичная катаракта встречается довольно редко, и её проявления не столь явны. Может наблюдаться, например, лишь незначительное снижение остроты зрения. Однако при поступлении ребенка в школу, т.е. при повышении нагрузки на глаза, заболевание начинает оказывать заметное негативное влияние на качество жизни. Катаракта при такой форме развивается точечно и имеет ряд признаков:
- очаг помутнения на хрусталике имеет вид отдельных точек или разрозненных неоднородных областей;
- белок может не меняться по цвету или быть чуть светлее;
- зрение снижено частично, может проявляться размытостью изображения или видимыми затемнениями в поле зрения.
Доказано, что развитие частичной катаракты в той или иной степени связано с одним из следующих факторов:
- хромосомные патологии;
- недоношенность;
- внутриутробное инфицирование;
- фоновые системные заболевания (сахарный диабет, нарушения кальциевого обмена, болезнь Вильсона, аутосомно-рецессивный синдром, гипогликемия).
Также формирование частичной катаракты может быть вызвано действием токсинов. Один из механизмов, способствующих химическому поражению глаза, является образование свободных радикалов.
Строение глаза позволяет световым лучам проникать внутрь, этот фактор является определяющим для прохождения химических реакций с образованием свободных радикалов.
Побочным эффектом таких процессов становится постоянная интоксикация глаза, особенно при сниженном иммунитете и нарушениях обмена веществ.
Катаракта в подростковом возрасте
Развитие катаракты в подростковом возрасте – скорее исключение из правил, чем закономерность. Обычно процесс в этом возрасте начинается под действием серьёзных негативных факторов. Ими могут стать:
- употребление алкоголя и курение;
- длительное пребывание на солнце без защитных очков;
- химическое отравление, облучение;
- постоянное пребывание в неблагоприятной экологической среде.
Лечение детской катаракты
Катаракта у детей, как и в любых других возрастных категориях, лечится только хирургически, однако в детской офтальмохирургии этот процесс имеет некоторые особенности. При полной слепоте новорожденного прежде всего необходима точная и достоверная диагностика, подтверждающая, что причиной является именно катаракта, а не другие врождённые патологии.
Рекомендуется производить оперативное вмешательство по поводу врождённой катаракты в возрасте от года до двух. Операция в более раннем возрасте нежелательна, однако и затягивать с лечением не стоит. Известно, что в первые месяцы и годы человек получает до 95% всего объема информации об окружающем мире, которую он накопит в течение жизни.
Очевидно, что слепота невосполнимо обедняет процесс познания и лишает ребёнка полноценного развития; слишком долго откладываемое восстановление зрения успеет негативно отразиться на формировании когнитивных функций и развитии психики малыша.
Поэтому у детей, прооперированных на 3 или 4 году жизни, отмечается некоторое отставание в развитии, которое требует применения особых программ обучения.
Если врождённая катаракта является двусторонней, то хирургическое лечение производится в два этапа, однако интервал между имплантацией искусственных хрусталиков (сначала в один, затем в другой глаз) не должен превышать трех месяцев, — в противном случае возможно неравномерное восстановление зрения.
После оперативного вмешательства ребёнок в течение двух лет должен регулярно наблюдаться у офтальмолога.
Видео операции удаления катаракты у ребенка
Профилактика врождённой и приобретённой катаракты
Для снижения риска развития врождённой катаракты необходимо исключить вредные воздействия, нагрузки и инфекции во время беременности. Если есть информация о наследственной предрасположенности к заболеванию, беременность ведётся с учётом этого, а зрение новорожденного обследуется сразу после рождения.
Для снижения вероятности возникновения катаракты в течение жизни нужно защищать глаза от длительного воздействия солнечного света, избегать облучений и интоксикаций, в том числе непосредственного попадания в глаза вредных веществ.
Стоит ли говорить о необходимости внимательно относиться к любым изменениям остроты зрения, регулярно проходить профилактические осмотры у офтальмолога, а также своевременно обращаться за медицинской помощью при травмах и инфекционных заболеваниях глаз.
Источник: https://moscoweyes.ru/catatakta-glaza/katarakta-u-detei
Операция по удалению катаракты: показания, ход, восстановление

Катаракта – заболевание, связанное с помутнением хрусталика глаза. Это своеобразная линза, через которую преломляются все лучи видимого спектра и попадают на чувствительные клетки сетчатки.
За счет изменения кривизны хрусталика человек обладает способностью фокусироваться на предметах, находящихся на разных расстояниях.
Он может читать, шить, смотреть представления в театре, обозревать ландшафты с горного склона.
При катаракте белки, входящие в состав хрусталика, начинают денатурировать, т. е. разрушаться. В результате человек теряет способность видеть ясно.
Замедлить этот процесс на некоторое время могут специальные препараты, выпускаемые в виде капель.
Но только операция при катаракте – замена хрусталика на искусственный, позволяет кардинально решить проблему и вернуть человеку зрение.
Симптомы катаракты, показания к операции
Среди врачей нет на данный момент единогласия по поводу того, на какой стадии лучше проводить операцию.
Несколько лет назад офтальмологи полагали, что катаракте нужно дать «созреть», на ранних этапах болезни они предпочитали не рисковать и не предлагали протезирование хрусталика.
Сегодня большинство специалистов говорят о том, что лучшим решением будет операция на ранних этапах заболевания.
На данный момент выделяют следующие стадии катаракты глаза:
- Начальная. Помутнение хрусталика возникает на периферии. Какие-либо симптомы могут отсутствовать, возможно, незначительное ухудшение остроты зрения, небольшое снижение четкости изображения, двоение в глазах. Такая катаракта обычно обнаруживается только в ходе профилактического осмотра, поскольку пациенты редко обращаются за врачебной помощью. Стадия может длиться до 10 лет. В этом случае замедлить развитие катаракты может консервативное лечение. Операцию проводят при наличии у пациентов проблем со зрением и их желании заменить хрусталик.
- Незрелая катаракта. На этапе начинают происходить изменения в структуре хрусталика. Она ставится неоднородной, патология затрагивает целые слои. Сам хрусталик разбухает, что вызывает рост внутриглазного давления. Такая ситуация опасна тем, что может вызвать глаукому, которая в итоге приводит к атрофии глазного нерва и слепоте. Пациенты отмечают серьезное снижение зрения, потерю возможности видеть на периферии. Именно скорость ухудшения способности видеть и становится зачастую причиной для обращения к специалисту. Большинство врачей солидарны в том, что на этой стадии уже оправдано оперативное лечение катаракты.
- Зрелая катаракта. Признаки заболевания можно заметить невооруженным глазом – зрачок приобретает молочно-белый цвет из-за поражений всего хрусталика. Пациент начинает плохо различать цвета,контуры предметов. В конце стадии возможна даже утрата световосприятия. Операция на этой стадии – единственный выход, и желательно ее скорейшее проведение.
- Морганиева (перезрелая) катаракта. Волокна хрусталика распадаются и превращаются в жидкое содержимое. Он сморщивается, в результате чего возможно кратковременное возвращение способности воспринимать форму предметов. После окончательной деградации хрусталика возникает полная слепота, которую невозможно вылечить. Перезрелая катаракта подлежит экстракции (удалению). Это необходимо, поскольку из-за выхода содержимого хрусталика в полость глаза возможно развитие воспаления и гибель глаза.
Подготовка к операции
Все необходимые анализы нужно сдать в срок от 10 до 30 дней до операции (у разных организаций свои ограничения). Направление выдается на следующие виды исследований:
- Общий анализ крови.
- Общий анализ мочи.
- Анализ крови на ВИЧ, сифилис, гепатит В и С.
- Исследование на свертываемость крови, скорость кровообращения.
- Анализ крови на сахар.
- Анализ мочи на сахар.
- Электрокардиограмма (ЭКГ).
- Флюорография.
- Посещение ЛОР’а.
- Посещение стоматолога и лечение всех воспалительных процессов в полости рта.
- Посещение терапевта и получение заключение о здоровье пациента.
- Посещение врача-специалиста при наличии хронических заболеваний и получение заключения, разрешающего проведение операции по удалению катаракты.
Некоторые медицинские центры предлагают пройти ряд анализов непосредственно у них. Возможно предъявление дополнительных требований, а также сокращенный список в зависимости от политики клиники, больницы, наличия эпидемий в населенном пункте. Все данные необходимо предоставить при осмотре офтальмолога перед операцией.
Госпитализация, протезирование хрусталика
В клинику или в больницу обычно нужно обратиться накануне операции по поводу катаракты. В этот день пациента осматривает еще раз хирург-офтальмолог, который будет проводить процедуру, изучает все его анализы. В некоторых частных клиниках у больного производят забор крови для отделения плазмы. Ее вводят пациенту после операции для его скорейшей реабилитации.
Больного знакомят с этапами операции, объясняют, как важно не волноваться и выполнять все команды врача – смотреть прямо, не мигая, опускать глаза вниз, фокусироваться на какой-то точке. Вечером необходимо отказаться от ужина. У пожилых людей может повыситься давление, ускориться сердцебиение. О таких симптомах нужно сообщить врачу, постараться успокоиться.
За 1-2 часа пациенту закапывают капли для расширения зрачков. Когда они начинают действовать, врач приглашает пройти в операционную. Больной должен быть одет в майку с коротким рукавом для постоянного контроля давления.
Дополнительно ему предложат надеть стерильный комплект одежды. Протезирование проводится на операционном столе. Общее время процедуры редко превышает 30 минут.
Пациенту закапывают капли с анестетиком, в редких случае делают укол.
Современные процедуры проходят по принципу ультразвуковой или лазерной факоэмульсификации. Суть операции состоит в измельчение хрусталика и его высасывание из камеры.
факоэмульсификации: этапы операции
Через микроразрез (2 мм) сначала в переднюю камеру глаза вводится специальная жидкость. Она должна защитить ткани от излучения, особенно роговицу. Затем хирург совершается процесс под названием капсулорексис – вскрытие камеры хрусталика и частичное ее удаление.
После этого в хрусталик вводится прибор с наконечником, испускающим ультразвук, или лазер. Начинается процесс дробления. Хрусталик превращается в жидкую эмульсию. Пациент не ощущает какой-либо боли. Он может видеть вспышки света, красные огни лазера и пр.
Разрушенные ткани хрусталика удаляются при помощи аспиратора. После этого в разрез вводится трубка, в которой находится свернутая искусственная линза. Она самостоятельно расправляется, врач может лишь слегка скорректировать процесс. Пациент будет ощущать это как легкое надавливание, поглаживание глаза. Зашивать разрез не требуется.
После операции пациент отправляется в палату. В некоторых частных клиниках больные сразу отправляются домой. Такой исход нежелателен, поскольку в течение как минимум суток необходимо пристальное наблюдение врача-специалиста.
Видео: лазерная операция на катаракте
Прием препаратов после операции
В зависимости от состояния пациента и успешности операции ему могут быть назначены следующие лекарственные средства:
- Глазные капли Тобрекс. В их составе присутствует антибиотик широкого спектра действия, который призван предотвратить или остановить развитие инфекции. Он активен в отношении большинства самых распространенных бактерий, включая стафилококки и стрептококки. В небольших дозах антибиотик подавляет их рост и размножение, при повышении концентрации – вызывает гибель. После приема возможно временное снижение четкости зрения.
- Глазные капли Визидол. Этот препарат отпускается по рецепту врача. Его главное назначение – профилактика осложнений после операции по удалению или замене хрусталика. Он снимает воспаление и боль, никак не влияя при этом на внутриглазное давление. Важно! Визилол необходимо принимать с осторожность при нарушениях свертываемости крови
- Глазные капли Тимолол. Служит для профилактики глаукомы и оттока водянистой влаги глаза. За счет подобного действия снижается внутриглазное давление. Его влияние является продолжительным – эффект от закапывания сохраняется 24 часа. Важно! Тимолол не совместим с этанолом из-за риска резкого снижения артериального давления.
- Глазные капли Торбадекс. Лекарственное средство представляет собой комплексный препарат, состоящий из антибиотика и глюкокортикостероида. Он используется для профилактики и подавления инфекционного процесса, а также неинфекционного воспаления.
- Глазные капли Офтальферон. Это также комплексный препарат. Он содержит в своем составе интерферон и димедрол. Первый обладает противовирусной активностью, он влияет на иммунную систему, повышая ее реактивность. Димедрол оказывает противовоспалительное действие, снимает отек, устраняет зуд и жжение в глазах. Важными характеристиками препарата являются возможность его использования при синдроме «сухого глаза» и низкий риск побочных эффектов.
- Глазные капли Хилобак. Препарат применяется для заживления роговицы, также снимает усталость глаза. Он устраняет сухость и жжение, которые могут проявляться после операции.
- Раствор для инъекций Гемаза. Препарат представляет собой тромболитическое средство. Он способствует рассасыванию фибриновых сгустков за счет входящего в его состав фермента — протеазы. Побочные эффекты могут выражаться в небольшом отеке и гиперемии конъюнктивы.
- Водный раствор фурацилина (0,02%) или левомицетина (0.25%). Эти соединения препятствуют развитию инфекции. Растворы используют для промывания века в первые дни после операции.
- Аркоксиа. Это таблетки, которые прописывают в качестве анальгетика при болях в оперированном глазе. Также они обладают способность снимать воспаление, уменьшать жжение и жар за счет подавления синтеза простагландинов. Важно! Препарат разрешен к применению в пожилом возрасте, его действие аналогично таковому у молодых. Однако его нужно с осторожностью применять женщинам, планирующим беременность. Имеются данные, что он отрицательно влияет на фертильность. Одним из побочных эффектов препарата является незначительная нечеткость зрения.
Общий срок приема препаратов при отсутствии осложнений и инфекции составляет до 4 недель с постепенным уменьшением дозировки. Желательно, чтобы закапывания производил второй человек. Для этого необходимо вымыть руки, больной укладывается на кушетку или садится и опрокидывает голову назад. При этом взгляд нужно направить вверх.
Помощник оттягивает нижнее веко и капает препарат между ним и глазным яблоком.
Если назначено несколько капель, то между их приемом нужно сделать пятиминутный перерыв. Для максимального эффекта нижнее веко можно на несколько секунд прижать к глазному яблоку через стерильную салфетку.
Осложнения после операции
После протезирования хрусталика могут возникнуть следующие неприятные последствия:
- Отек и воспаление. Это происходит довольно часто после хирургического вмешательства. Для предотвращения и профилактики пациенту прописывают противовоспалительные препараты в виде капель, антибиотики.
- Гемофтальм или кровоизлияние в стекловидное тело. Заболевание проявляется в появлении перед глазами точек, ниток, мушек. Образовавшиеся рубцы могут стать причиной расслоения сетчатки. В качестве терапии проводится курс лекарственных средств, рассасывающих кровяной тромб.
- Дистрофия роговицы. Она проявляется чувством инородного тела, болью в глазу. В качестве основной меры лечения назначаются специальные капли и гели – кератопротекторы, которые способствуют восстановлению эпителия роговицы. Иногда могут быть прописаны мягкие контактные линзы, устраняющие неприятные ощущения.
-
Отслойка сетчатки
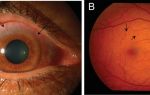
Отслойка сетчатки. Эта часть глаза служит для непосредственного световосприятия. Она состоит из двух слоев, между которыми могут образовываться пространства. После операции деградация сетчатки может усилиться, иногда формируются новые разрывы. В такой ситуации желательно провести лазерную коррекцию, как только это будет возможно.
- Изменение положения хрусталика (вывих хрусталика в стекловидное тело). Такая ситуация возникает из-за неправильной фиксации линзы, непрофессионализма хирурга. Это может произойти в результате травмирования связок, которые крепят хрусталик. В результате у пациента нарушается зрение, создается ощущение дрожания радужки. Лечение осуществляется применением коррегирующих линз или оперативно.
- Повышение давление в камере глаза. В норме этот параметр сохраняется в пределах 18-22 мм рт ст за счет притока и оттока жидкости. Если она начинает скапливаться в камере, то возникает сдавление зрительного нерва, что со временем может привести к необратимой слепоте. Заболевание лечится при помощи средств, вызывающих отток жидкости из камеры глаза.
Период реабилитации
Крайне важно в первый месяц соблюдать все предписания врача и своевременно посещать офтальмолога для периодических проверок.
В памятке пациенту для скорейшей реабилитации после операции обычно советуют соблюдать следующие правила:
- Ношение солнцезащитных очков.
- Сон на спине или на стороне, противоположной прооперированному глазу.
- Избегание наклонов, физических нагрузок, поднятия тяжестей.
- Отказ от макияжа глаз.
- Избегание переохлаждения или, напротив, перегревания.
- Касаться глаза нужно только чистыми руками, не надавливая на яблоко.
- Не мыть глаз мылом, протирать его чистой водой при помощи стерильного ватного тампона.
Стоимость операции, частные клиники
При катаракте операция по замене хрусталика может быть осуществлена бесплатно по квоте. В первую очередь такая возможность предоставляется определенным социальным категориям граждан – в частности, пенсионерам и инвалидам.
Количество бесплатных операций зависит от региона, финансирования, наличия в области специалистов и необходимого оборудования.
При желании воспользоваться протезом иностранного производства больным придется оплачивать его самостоятельно, однако часть потраченных средств можно вернуть.
Осуществить операцию за деньги можно, не выжидая своей очереди. В этом случае стоимость хрусталика включена в оплату за процедуру. Иногда придется оплатить отдельно некоторые анализы или лекарства. Стоимость может колебаться от 40 000 до 120 000 рублей.
На нее влияет выбранная линза, сложность операции (лечение зрелой и перезрелой катаракты оказывается дороже), наличие дополнительных заболеваний глаз, статус клиники.
Многие частные медицинские центры имеют отзывы в интернете, по которым можно изучить качество предоставляемых ими услуг и сделать выбор.
В Москве можно выделить следующие клиники, которые выбирают пациенты:
- Центр глазной хирургии. Это одна из первых клиник микрохирургии глаза, она открылась в Москве в 1998 году. И.Б. Медведев – директор центра, «в начале 90-х был одним из офтальмологов-новаторов», как указано на сайте медучреждения.
- Эксимер. Это еще один широко известный медицинский центр. Он имеет свои представительства в ряде городов России, а также в других странах. Центр гордится своим высокоточным оборудованием, предназначенным для диагностики и лечения.
- Московская глазная клиника. На базе этого учреждения не только осуществляется диагностика и терапия, но и проводятся научные исследования, публикуются работы и статьи.
- Клиника им. Святослава Федорова. Основной упор в центре делается на снижение риска послеоперационных осложнений. Цены в клинике довольно демократичные, отношение персонала к больным можно охарактеризовать как душевное, что заслужило положительные отзывы пациентов.
Видео: катаракта, ход операции, реабилитация
Источник: http://operaciya.info/mikrohirurgia/katarakta/
Операция по удалению катаракты
при катаракте возникает помутнение хрусталика
Катаракта – это особое заболевание глаза, при котором возникает помутнение хрусталика и потеря им прозрачности, вследствие чего зрительная функция глаза нарушается.
При этом человек перестает видеть четкие очертания предметов, они становятся плохо различимыми и размытыми. Такая болезнь считается следствием естественного старения хрусталика, однако, у некоторых, еще достаточно молодых людей, этот процесс наступает намного раньше.
При первых же признаках катаракты следует сразу же обратиться к врачу, так как на ранних стадиях развития болезни операция по удалению катаракты проводится намного легче и по гораздо меньшей цене. Как правило, развитие катаракты происходит постепенно и сначала касается одного глаза, а затем второго.
Болезнь очень распространена – ее проявления той или иной степени обнаруживаются у 60% пришедших к окулисту людей.
Здоровый глаз и катаракта
Причины
Достоверное основание образования катаракты глаза до их пор не известна, а операции проводятся лишь на основе перемены в составе белковых компонентов, приводящих к поэтапному помутнению хрусталика.
К основным причинам образования катаракты медицина относит:
- Генетические болезни;
- Травмирование глаз;
- Ранее проведенные операции на органах зрения;
- Воспалительные процессы в зрительных нервах;
- Избыточное облучение ультрафиолетом;
- Сахарный диабет;
- Курение табака и употребление определенных медицинских средств;
- Облучение ионизирующей радиацией.
Причины катаракты
Симптомы
Такая болезнь как катаракта, симптомы которой заключаются в нарушениях зрения, неудобство при ярком освещении, близорукость, снижение видимой яркости цветовых оттенков, двоение в глазах – очень опасная болезнь.
На ранней стадии болезни еще возможно для улучшения зрения подобрать очки, но при прогрессирующей катаракте зрение со временем становится все более расплывчатым и не поддается корректировке.
Болезнь также может развиваться постепенно, без какой-либо симптоматики.
Диагностика
Выявить катаракту не сложно, офтальмолог сразу же заметит помутнение, которое заметно на самых ранних стадиях болезни – зрачок при этом приобретает белесый цвет. В диагностических целях также применяются специальное оборудование и инструментарий для точного определения болезни.
Диагностика
По причине преимущественного возникновения катаракты в связи с возрастными изменениями большинство пациентов не беспокоятся по поводу потери зрения до того времени, пока эти изменения не проявят себя. Большинство офтальмологов советуют незамедлительно сделать операцию по удалению катаракты, не допуская стремительного прогрессирования болезни.
Еще одним важнейшим фактором при выборе между операцией или лечением катаракты без операции является правильный подход врача к проблеме больного, определение срока лечения и выявление возможных противопоказаний.
Виды операций
Если обнаружена катаракта глаза, операция проводится только в медицинских центрах, причем существует три вида операций:
- Факоэмульсификация. Считается наиболее популярным видом операций из-за малой продолжительности процедуры. Хирургическое лечение катаракты этим способом проводится без оставления швов, а место разреза заживает само собой за пару часов. Цена операции по удалению катаракты таким методом значительно выше других;
- Экстракапсулярное удаление применяется при достижении катарактой значительных размеров и плотности. При этом методе хрусталик заменяется на искусственный. По причине наложения швов существенно увеличивается время восстановления прооперированного;
- Внутрикапсулярное удаление катаракты считается самым травматичным методом, так как сразу удаляются и хрусталик, и капсула. Этот метод используется в основном при значительных повреждениях глаза.
Виды операций
Подготовка к операции
Перед сном накануне операции рекомендуется принять успокоительное средство, например, настойку пустырника. Заранее следует приобрести все требующиеся лекарственные препараты для ухода за глазами, которые посоветует врач исходя из индивидуальных особенностей процедуры.
Перед назначением операции обязательно нужно поставить врача в известность об имеющихся болезнях. В центр необходимо взять сменную обувь, комплект нижнего белья, халат, паспорт и документы об оплате.
Глаза перед оперированием закапают каплями, расширяющими зрачки, для обезболивания.
Проведение операции
За несколько дней до операции врач обязательно рассказывает обо всех ее этапах. Хирургу важно обладать информацию обо всех лекарствах, принимаемых больным, для определения их возможного влияния на анестезию.
Операция по удалению катаракты
Доктор обязан предупредить пациент о недопустимости употребления пищи на протяжении восьми предоперационных часов по причине вероятного появления диспепсии. При наполнении желудка может возникнуть приступы тошноты, вызывающие излишнее напряжение и повышение давления, в том числе и глазного.
Перед началом операции анестезиолог индивидуально подбирает требующуюся анестезию. Как правило, применяются особые капли для глаз либо осуществляется введение в клетчатку препарата-анестетика.
В операционной должны находиться несколько медицинских работников:
- Офтальмолог-хирург;
- Ассистент;
- Медицинская сестра;
- Анестезиолог.
Когда успешно удалена катаракта, после операции пациент не испытывает болей, но если болезненные ощущения имеют место, то анестезиолог вводит больному седатирующие препараты. Операция продолжается примерно 15 минут, пациент при этом может ощущать небольшое давление в глазу от вводимых в него хирургических инструментов.
По завершении операции пациент переводится в палату, где несколько часов под наблюдением.
При выписке врачом назначаются необходимые медицинские препараты, в частности капли, которые нужно на протяжении пары недель регулярно закапывать в глаза.
Реабилитация
После проведенной операции для предохранения от воздействия внешних сил на глаза накладывается повязка.
Большинство прооперированных людей могут пойти домой уже спустя несколько часов по завершении операции.
Но даже при отличном состоянии врач обязан осмотреть больного и дать подробные рекомендации о правилах поведения. При необходимости, больного оставляют на ночь для наблюдения в стационаре.
В первые дни для заживления следует применять глазные капли, способствующие быстрому заживлению, регулярно менять повязки и в назначенные дни являться на осмотр. Обычно нормальное зрение возвращается спустя неделю после операции, а стабилизация зрения заканчивается спустя два месяца.
Реабилитация
Также врач может посоветовать использование повязки на протяжении определенного времени для оберегания глаз от воздействия света во избежание появления осложнений.
Оптимально применять повязки одноразового использования, их можно купить практически в каждой аптеке. Изготовить повязку возможно и самостоятельно, для чего потребуется приобрести пластырь и стерильный платок из марли.
Пластырь наклеивается на салфетку по горизонтали, а сверху на мягкий слой необходимо уложить дополнительный слой для защиты.
После операции понадобится несколько раз посетить клинику для предотвращения возможных осложнений. Наложенные ограничения на образ жизни постепенно будут сниматься.
Рекомендации
Врачи, как правило, рекомендуют пациентам вести спокойный образ жизни и соблюдать некоторые несложные условия:
- Беречь глаза от чрезмерного напряжения;
- Стараться избегать поднимания тяжелых предметов и резких движений;
- Избегать места с резко меняющимися температурными условиями;
- Не протирать и не надавливать на глаза;
- Для оберегания от действия ультрафиолета некоторое время постоянно носить очки, защищающие от солнца;
- Избегать употребления алкогольных напитков в первый месяц после операции;
- Не допускать попадания в глаза воды и мыльных растворов в первую неделю после операции;
- Делать перерывы во время чтения или просмотра телепередач;
- Спать только на здоровой части тела;
- Категорически запрещается садиться за руль.
врачи рекомендуют беречь глаза от чрезмерного напряжения
Все рекомендации врача необходимо соблюдать неукоснительно, потому как в противном случае могу быть самые неблагоприятные последствия для здоровья.
Бесплатная операция
В связи с тем, что медицина стремительно развивается, удаление катаракты сейчас не такая уж и большая проблема. Но, на самом деле, если выявлена катаракта, стоимость операции не так уж и мала, что значительно сужает шансы победить болезнь людям с небольшим достатком.
Но не стоит отчаиваться – существует несколько способов добиться удаления катаракты на безвозмездной для пациента основе. При этом бесплатные операции по своей эффективности и безопасности ничем не отличаются от коммерческих.
бесплатные операции по своей эффективности и безопасности ничем не отличаются от коммерческих
Наиболее сложным делом является получение специального направления в своей поликлинике либо по полису ОМС. Все действия выполняются несколько устаревшим методом – разрезанием роговицы, а хрусталик меняется на искусственный российского производства. Если есть желание и возможность доплаты некоторой суммы могут использоваться самые современные материалы.
Также можно попытаться добиться проведения операции по полису ДМС, но при этом искусственная линза размещается за дополнительную и весьма существенную плату.
Бесплатная операция производится людям, вышедшим на пенсию, и в соответствии с правилами пользования полисом ОМС.
В таком случае доплата потребуется лишь при предпочтении импортного хрусталика российскому. Направление берется у окулиста в своей поликлинике, а операция осуществляется в течение двух недель.
Операция при этом будет проводиться в глазном отделении районной государственной больницы.
Стоимость операции
В среднем по всем регионам России цена операции достигает порядка 30 тысяч рублей. Если есть желание и возможность, то лучше выбрать хрусталик класса “Премиум”. Цена хрусталика будет составлять тогда примерно 80 тысяч рублей, сюда же необходимо добавить также и стоимость проведения операции.
Стоимость удаления катаракты складывается из таких компонентов:
- Престижность клиники;
- Вид операции;
- Квалификация и уровень профессионализма врачей;
- Материалы;
- Препараты для анестезии;
- Послеоперационные осмотры.
средняя цена операции достигает порядка 30 тысяч рублей
Как правило, такой список и складывающаяся из него общая стоимость операции характерна для частных центров. Государственные медицинские учреждения могу предложить доплатить только за более качественные используемые материалы. Несмотря на это, цена операции и в государственных, и в коммерческих клиниках приблизительно равна.
В сети от людей, у которых была диагностирована катаракта, операция, отзывы о ней существует достаточно много, причем впечатлениями делятся в основном положительными.
Многие из бывших пациентов просто радуются тому, что смогли выявить болезнь и ликвидировать ее на ранних стадиях ее развития.
Также количество и качество отзывов зависит от клиники и качества вставленных при операции имплантантов.
В частности в Москве провести операцию по удалению катаракты можно за сумму, примерно равную 22 тысячам. Точно такая же цена предлагается и в центрах, расположенных в Московской области. Некоторые клиники могут запросить сумму несколько большую, что компенсируется авторитетом и именем врача и, соответственно, престижностью клиники.
В наше время имеется множество вариантов проведения качественной и безопасной операции по ликвидации катаракты.
Ни в коем случае нельзя пренебрегать симптомами болезни и при выявлении такого заболевания незамедлительно начать лечение. Причем возможно удаление такого заболевания как катаракта без операции.
Нельзя откладывать заботу о собственном здоровье, а задуматься о лечении пока болезнь находится еще на ранней стадии развития.
Нельзя шутить с этой болезнью и с собственным здоровьем, выжидая время, а следует сразу же обращаться к врачу при обнаружении у себя первых симптомов.
Источник: http://AntiRodinka.ru/operatsiya-po-udaleniiu-katarakti
Лечение катаракты глаза

Лечение катаракты глаза и операция факоэмульсификации катаракты с имплантацией ИОЛ в настоящее время является безальтернативным методом, направленным на улучшение зрительных функций человека с данным диагнозом.
Анатомия переднего сегмента глаза
Глазной хрусталик представляет собой гелеобразную структуру, помещенную в капсульную сумку, которая в свою очередь подвешена с сотни тысяч мельчайших связок к цилиарному телу глаза.
Основной биохимический компонент его это белок, обладающий преломляющей свет силой и отличающийся идеальной прозрачностью.
Тонкая капсула в сочетании с движением связочного аппарата дает возможность прозрачному хрусталику изменять свою кривизну, тем самым подстраиваясь под различные фокусные расстояния.
Вещество хрусталика не содержит, ни кровеносных сосудов, ни нервных волокон, по этой причине все заболевания хрусталика глаза, основным является катаракта, проходят без болевых ощущений. Питание глазного хрусталика осуществляется из собственной жидкости внутри глаза.
Когда возникает катаракта и когда лечение катаракты требует операции?
Глазное яблоко по своей оптической структуре схоже с фотоаппаратом, в нем также есть участок восприятия света и оптические линзы. К оптическим линзам относятся роговица и хрусталика глаза.
Различия заключаются в том, что хрусталик может изменять свою преломляющую силу, подстраиваясь на разные фокусные расстояния. Этот процесс носит название – аккомодация. В процессе старения хрусталика, изменения белков, уплотнения его ядра резерв аккомодации снижается.
Это стояние носит название пресбиопия и возникает в возрасте 45 лет, по сути это и есть начальная катаракта.
Однако, эти изменения требуют лечения катаракты с помощью метода факоэмульсификации далеко не всегда. Во всем мире принято решение, что операцию по удалению катаракты с заменой хрусталика необходимо проводить, когда максимально корригируемая острота зрения составляет 70%.
Что такое катаракта? Как и почему она возникает?
Катаракта – термин, пришедший в нашу лексику из древних времен, и означает помутнение хрусталика глаза. Наиболее частой причиной развития катаракты является естественным процессом старения. Глазной хрусталик является естественной линзой, которая продолжает свой рост на протяжении всей жизни.
Так как он находится в ограниченном пространстве, он постепенно уплотняется и его структура становится не мягкой (в виде желе), а плотной похожей на засохший фрукт. Белки постепенно теряют свою идеальную прозрачность, что и вызывает затуманенность и уменьшение зрительных функций.
Процесс старения организма у каждого человека индивидуальный, на него оказывают влияние, как независимые факторы, такие как генетика человека, так и зависимые от человека факторы.
Например, наличие вредных привычек, неправильное питание, работа во вредных условиях, жизнь в широтах с повышенным солнечным освещением или длительных световым днем (полярный день).
Катаракта глаза это возрастной процесс, который требует обращению к врачу. Лечение катаракты операция факоэмульсификации с имплантацией ИОЛ одно из самых распространенных хирургических вмешательств.
Диагностика для установки диагноза и обследования перед лечением катаракты, операцией факоэмульсификации в клинике Федорова
В первую очередь после выполнения рутинных обследований глаза, таких, как проверка зрения и измерение внутриглазного давления, врач офтальмолог проводит осмотр вашего глаза за щелевой лампой.
Для осмотра хрусталика на большем его протяжении предварительно осуществляется расширение зрачка с помощью закапывания капель.
Так же обязательным является осмотр всех остальных структур глаза, это необходимо для ориентировочной оценки зрительных функций после операции по удалению катаракты глаза.
На втором этапе выполняется ряд специальных обследований направленных на расчет оптической силы искусственного хрусталика глаза, выполняется топография роговой оболочки, а так же измерение длины глазного яблока с помощью ультразвука или инфракрасного луча. Данные этих исследований вносятся в специальный аппарат ИОЛ-Мастер, который выдает оптическую силу нового искусственного хрусталика, который будет установлен в глаз.
Какие симптомы указывают на необходимость лечения катаракты?
При возникновении или прогрессировании помутнения хрусталика глаза возникает снижение зрительных функций. Этот происходит из того, что световой луч, отраженный от предмета не может полностью или частично попасть на сетчатку глаза.
Он рассеивается, проходя через помутнение в хрусталике, что снижает резкость и глубину фокуса. В результате объекты, окружающие человека становятся размытыми, блеклыми и другого цвета.
Очень яркие источники света, такие как мачты освещения или фары автомобилей начинают сильно раздражать и засвечивать.
Катаракта глаза различна в своих формах и стадиях, связано это в основном с различными причинами возникновения помутнений в хрусталике глаза.
Различные формы помутнения хрусталика глаза и приводят к преобладанию той или иной симптоматики.
В настоящее время основным показанием в лечение катаракты глаза с заменой на искусственный хрусталик является снижение качества жизни из-за снижения качества зрения.
Когда необходимо выполнять операцию по замене хрусталика глаза?
Люди имели обыкновение, особенно в нашей стране, ждать пока зрение совсем не упадет, однако стоит помнить, что чем раньше лечение катаракты глаза будет выполнено тем раньше вы вернетесь к комфортному образу жизни.
Технологии факоэмульсификации катаракты в настоящее время позволяют сократить реабилитационный период до 10-14 дней, не требуют нахождения в лечебном учреждении и позволяют получить хорошее зрение, как вдаль, так и вблизи.
В настоящее время хирургическое лечение катаракты глаза основывается на субъективных жалобах пациента.
Доктор назначает операцию, только когда пациент испытывает дискомфорт в выполнении привычных занятий или снижается его работоспособность. Таким образом, время операции для каждого пациента определяется индивидуально.
Настало ли время выполнения факоэмульсификации катаракты или можно еще ждать, обсуждается на консультации с вашим лечащим врачом.
Можно ли лечить катаракту глаза без операции?
К настоящему моменту единственным эффективным методом лечения катаракты является операция по замене хрусталика глаза с имплантацией ИОЛ.
Операция по лечению катаракты заключается в удалении непрозрачного натурального хрусталика методом факоэмульсификации катаракты с последующей заменой его на идеально прозрачный, отвечающий всем требованиям глаза искусственный хрусталик.
Если по как-либо причинам вы пока не готовы к хирургическому лечению катаракты необходимо с регулярностью, не реже раз в полгода, проходить полную диагностику органа зрения. Катаракта глаза может приводить к более серьезным заболеваниям, что повышает риск самой операции, а так же может вызвать необратимые изменения в органе зрения.
Доказательная медицина в настоящее время не подтверждает положительное влияние лекарственных препаратов на уже имеющуюся катаракту, а так же эти препараты не останавливают прогрессирование помутнение хрусталика глаза.
Нужно ли ношение очков после операции по замене хрусталика глаза?
В первую очередь стоит отметить, что в настоящее время есть линзы, позволяющие видеть на одном или нескольких фокусных расстояниях.
Называются такие ИОЛ монофокальные или мультифокальные искусственные хрусталики. Как следуют из названия, монофокальные хрусталики позволяют видеть хорошо вдаль или вблизи.
Мультифокальные хрусталики позволяют добиться хорошего зрения, как вдаль, так и вблизи.
Правильно выбрать и какой искусственный хрусталик лучше индивидуально для вас вы можете обсудить с хирургом во время предоперационного осмотра. Однако, стоит помнить, что цена операции по замене хрусталика зависит и от стоимость искусственного хрусталика и может сильно различаться.
Консультация в клинике Федорова перед операцией «факоэмульсификация катаракты с имплантацией ИОЛ»
Консультация офтальмолога в клинике Федорова перед операцией катаракты проходит с понедельника по субботу в соответствии с графиком работы врачей центра. Консультация может быть, как платная, так и бесплатная, бесплатная консультация в центре Федорова проводится по определенным дням, только с направлением от поликлинического врача.
Осмотр включает полную диагностику переднего и заднего сегмента глазного яблока. Обязательно предварительно закапываются капли для расширения зрачка.
Длительность консультации офтальмолога составляет от 30 до 60 минут, что обусловлено индивидуальными параметрами скорости расширения зрачков.
В обследование включены такие рутинные методы обследования, как определение рефракции, давления глаза, остроты зрения.
В рамках подготовки к операции производится измерение длины глазного яблока, составление топограммы роговой оболочки, расчет оптической силы искусственного хрусталика на специальном аппарате.
Хирург офтальмолог собирает анамнез, как глазных заболеваний, так и соматических. После осмотр врач даст вам список необходимых анализов и памятку, как вести себя в день операции до приезда в клинику Федорова.
Операция проводится под местным обезболиванием и не требует нахождения в стационаре более 3-х часов.
День операции. Операция по замене хрусталика с имплантацией ИОЛ
В день операции по замене хрусталика глаза необходимо приехать в клинику за час до вмешательства, время приезда в клинику обговаривается накануне. В течении часа до операции пациент проходит обследование кардиолога, выполняется необходимая терапия соматического состояния.
Одновременно с осмотром кардиолога производится расширение зрачков и местное капельное обезболивание, глазные капли закапываются троекратно, рослее чего пациент поднимается в предоперационную палату. С собой каждый пациент берез сменную домашнюю одежду в которую переодевается в предоперационной палате.
Операция факоэмульсификация катаракты проводится под специализированным офтальмологическим операционным микроскопом.
На протяжении всей операции по удалению катаракты на глаз устанавливается специальная распорка «векорасширитель» благодаря чему пациент не может моргать, тем самым затрудняя оперативное лечение.
Во время всего хирургического лечения катаракты глаз будет смачивать изотоническим раствором, предохраняя его от пересыхания. Из-за этого пациент ощущает ток жидкости на лице, этого н надо бояться, так как это направлено на смачивание глазной поверхности.
Лечение катаракты в клинике Федорова выполняется через два небольших прокола с помощью одноразовых скальпелей с алмазным напылением. После выполнения разрезов глазное яблока заполняется специальным вязким веществом (вискоэластик), которое позволяет защитить поверхность роговицы и сохранить тонус глазного яблока.
После этого выполняется круглый разрез капсулы хрусталика, через который вещество хрусталика дробиться ультразвуковыми колебаниями и отсасывается из глаза с помощью вакуума. После того, как твердые и мягкие фракции мутного хрусталика удалены в капсульную сумку имплантируется мягкая искусственная линза.
Преимуществом факоэмульсификации катаракты ультразвуком является возможность удалить катаракту через тончайшие разрезы.
Такая методика позволяет резко снизить риск осложнений, избежать необходимости наложения швов на разрезы, а так же снизить риск инфицирования.
После окончания лечения катаракты на глаза накладывается одноразовая стерильная повязка, которая снимается на следующее утро перед осмотром хирурга.
Какой искусственный хрусталик лучше и как его выбрать?
Какой хрусталик лучше? – этот вопрос часто задает пациент перед операцией. В настоящее время все хрусталики делаются из специального полимера «акрила».
Акрил для искусственных хрусталиков бывает трех типов: гидрофобный, гидрофильный с гидрофобным и гидрофильный.
Самым современным является гидрофобный искусственный хрусталик для глаза, так как полимер из которого он сделан не может помутнеть под действием окружающей его внутриглазной жидкости.
Искусственный хрусталик из гидрофобного акрила не требует замены на протяжение всей жизни. Наличие искусственной линзы внутри глаза никак не ощущается. Данных о аллергических реакциях и индивидуальной не переносимости искусственных хрусталиков отсутствуют.
Лечение катаракты мифы и реальность
- Сколько заклеен лаз? Повязка, заклеивающая оперированный глаз будет надета на протяжении первого дня и ночи после операции, утром она снимается. Она необходима для того, что бы пациент случайно не потер или не надавил на глазное яблоко. На следующий после операции день повязка снимается и проводится осмотр лечащим врачом с назначением необходимого терапевтического лечения. На следующий день зрение не всегда идеальное, это связано часто с отеком после операции тканей глаза. В общей сложности процесс заживления после лечения катаракты составляет от двух до 4 недель, в зависимости от степени зрелости катаракты, ее вида, наличия сопутствующих заболеваний, состояния роговицы до операции и возраста пациента.
- Глазные капли? Очень важно, чтобы бы назначенные после операции глазные капли закапывались в полном объеме и с необходимыми промежутками времени. Количество препаратов и частота их закапывания индивидуальна и определяется врачом на первом после операции по поводу катаракты осмотре. Если вы не уверены, что необходимое количество препарата во время закапывания попало в глаз, необходимо закапать глазные капли еще раз. Поскольку при закапывании капель всасывается только определенное количество препарата, пациент не может передозировать прием препарата.
- Как часто проводятся осмотры офтальмолога после операции по поводу удаления катаракты? В клинике Федорова большинство операций выполняется амбулаторно. Осмотры в течении месяца входят в стоимость лечения катаракты глаза в клинике Федорова. Осмотр на следующий день после операции обязателен, дальнейшая кратность и частота осмотров подбирается индивидуально.
- Когда можно умывать и тереть глаза поле операции по замене хрусталика? Пациент должен избегать попадание воды в оперированный глаз на протяжение 4 недель, Воздействия на глазное яблока, так же должны быть исключены на такой же промежуток времени после лечения катаракты глаза. Применение косметики не рекомендуется в первые 4 недели после операции
- Когда можно не ограничивать физическую активность? В течение первой недели стоит серьезно ограничить физическую нагрузку, нежелательно поднимать груз более трех килограммов. Еще три недели не следует заниматься спортом, посещать бани и бассейны. Через неделю вы посоветуете предосторожность, однако, несколько неохотно физической активности. Если при физических нагрузках вы чувствуете давление в оперированном глазу, стоит немедленно прекратить физическую активность.
- Когда можно подобрать очки? Зрение может восстанавливаться и меняться после лечения катаракты глаза в течение четырех недель. Подбор новых очковых или контактных линз стоит отложить на срок от трех до пяти недель, с момента хирургического лечения катаракты с заменой хрусталика глаза. В ряде случаев после замены хрусталика глаза подбираются временные очки на срок реабилитации.
Источник: http://retinacenter.ru/disease/cataract/