Симптомы кератита, профилактика и схема лечения
 Кератитом называют воспалительный процесс роговой оболочки. Это заболевание поражает передний отдел глазного яблока чаще всего и в итоге провоцирует ухудшение зрения у человека. Если у человека проявляется кератит, симптомы данного заболевания возникают как следствие инфекций. Это может быть инфекция вирусного, микробного, грибкового происхождения.
Кератитом называют воспалительный процесс роговой оболочки. Это заболевание поражает передний отдел глазного яблока чаще всего и в итоге провоцирует ухудшение зрения у человека. Если у человека проявляется кератит, симптомы данного заболевания возникают как следствие инфекций. Это может быть инфекция вирусного, микробного, грибкового происхождения.
Кроме того, данный недуг часто является следствием термических, механических, химических повреждений, а также как результат нарушения иннервации роговицы. Кератит может развиться также у людей, страдающих нарушениями обмена веществ, аллергическими проявлениями, гиперсекрецией мейбомиевых желез.
Однако в отдельных случаях имеет место невыясненная этиология.
Что это такое?
Кератит — воспаление роговицы глаза, проявляющееся преимущественно её помутнением, изъязвлением, болью и покраснением глаза. Может иметь травматическое или инфекционное (грипп, туберкулёз и др.) происхождение.
Наблюдаются слезотечение, светобоязнь, блефароспазм, уменьшение прозрачности и блеска роговицы с последующим её изъязвлением и развитием тяжёлых осложнений. Возможный исход кератита — бельмо, снижение зрения.
Причины возникновения
Причин развития кератитов множество. Они бывают экзогенного и эндогенного характера. Иногда выяснить причину этого заболевания не удается.
К эндогенным (действие изнутри) причинам относятся:
- нарушение иннервации;
- нарушение обмена веществ;
- нарушение работы слезных желез;
- заболевания век и конъюнктивы;
- авитаминоз;
- аллергия;
- вирусы (герпес);
- эрозии роговицы;
- лагофтальм (неполное смыкание век).
К экзогенным (действие извне) причинам относятся:
- инфекции (туберкулезные, сифилитические кератиты);
- грибковые поражения;
- бактерии (стафилококки, синегнойная палочка);
- механические повреждения;
- химическое воздействие;
- термическое воздействие;
- контактные линзы;
Кератит это профессиональная болезнь сварщиков, при работе их глаза подвержены искусственному УФ излучению, что часто становится причиной возникновения заболевания. При своевременном и правильно подобранном лечении исход болезни довольно благоприятный, но в запущенных случаях может развиться стойкое необратимое снижение зрения, вплоть до слепоты.
Классификация
Выделяют такие виды заболевания:
- Бактериальный кератит. Бактериальная инфекция роговицы может возникнуть в результате травмы или ношения контактных линз. Как правило, бактериальные кератиты вызывают такие бактерии как Staphylococcus aureus и синегнойная палочка (часто у тех, кто носит контактные линзы).
- Весенний кератоконъюнктивит. Причина воспаления и изъязвления роговицы — тяжёлая аллергическая реакция.
Одной из самых серьёзных инфекций, вызывающих бактериальный кератит, является амёбная инфекция (амёбные кератиты). Обычно она встречается у людей, которые носят контактные линзы. Как правило, заболевание вызывает простейшее Acanthamoeba. В долгосрочной перспективе амебный кератит может привести к слепоте.
- Вирусный кератит. Вызывается вирусами, в 70 % случаев вирусом простого или опоясывающего (Herpes zoster) герпеса.
- Грибковый кератит. Вызывается паразитическими грибками. Заболевание сопровождается выраженным корнеальным синдромом, болью и смешанной гиперемией глаза. При этом типе кератита изъязвляются, как правило, как поверхностные, так и глубокие слои роговицы, вплоть до её перфорации. В воспалительный процесс нередко вовлекается сосудистая оболочка. Часто грибковые кератиты приводят к появлению бельма и существенному снижению зрения. Диагностика грибкового кератита часто затруднена, что приводит к ошибкам в лечении.
После герпетического кератита часто остаются так называемые «дендритные язвы», заболевание может носить рецидивирующий характер. Герпетический кератит может быть поверхностным или глубоким.
Поверхностная форма имеет вид точечных помутнений, протекает без выраженной клиники — такая форма встречается редко.
Глубокие формы захватывают внутренние слои роговицы, сопровождаются обширной язвой и формированием грубого бельма.
- Онхоцеркозный кератит. В развитии онхоцеркозного кератита ведущую роль играют аллергические реакции. Различают поражения переднего и заднего отделов глаз. Экссудативно-пролиферативный процесс заканчивается склерозом оболочек глаз.
Ранним признаком онхоцеркозного кератита является конъюнктивально-роговичный синдром: зуд, слезотечение, светобоязнь, блефароспазм. Характерны гиперемия и отёк конъюнктивы с образованием валика вокруг лимба (лимбит). Часто это заболевание приводит к значительному снижению зрения или слепоте.
- Фотокератит — воспаление роговицы, возникающее вследствие ожога роговицы и конъюнктивы в результате интенсивного воздействия ультрафиолетового излучения (естественного — при долгом пребывании на солнце, или искусственного — от сварочного аппарата).
- Ползучая язва роговицы. Возникает чаще всего после поверхностных травм роговицы мелкими инородными телами. Развитию процесса способствует дакриоцистит (гнойное воспаление слезного мешка). Течение обычно тяжёлое. При отсутствии своевременного лечения возможны осложнения вплоть до прободения роговицы.
- Неязвенный кератит. При такой форме наблюдается отёк эпителия без изъязвления роговицы. Как правило, возникает в результате попадания в глаз грамм-отрицательных бактерий (чаще всего через контактные линзы).
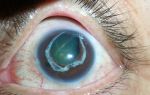
Симптомы кератита, фото
Болезнь начинает проявлять себя с болей в пораженном глазу. В числе первых симптомов кератита (см. фото) – слезотечение, светобоязнь, ухудшение зрения. Это сопровождается непроизвольным подергиванием мышц глаз, расширением сосудов глазного яблока. Если инфильтрат располагается в передних слоях роговицы, развиваются поверхностные сосуды ярко-красного цвета в виде разветвленного дерева.
Для правильной диагностики кератита делают соскоб инфильтрата, в котором при микроскопическом исследовании определяют патогенную микрофлору.
Так как в большинстве случаев кератит является сопутствующим заболеванием других органов, проводятся различные общие и лабораторные исследования, производится тщательное изучение полученных результатов.
Рекомендуется проведение биомикроскопии глаза при помощи щелевой лампы.
Диагностика
Диагноз кератита и его вид устанавливают на основании особенностей клинической картины и данных анамнеза. Основной метод исследования при кератитах – осмотр на щелевой лампе — биомикроскопия глаза, с ее помощью можно определить размеры инфильтрата, глубину и характер поражения.
Для определения тактики лечения важную роль играют бактериологическое исследование. Берется материал с краев и дна язвенного дефекта, затем высевается на соответствующие среды, определяется вид возбудителя и его чувствительность к антибиотикам.
Как лечить кератит?
Эффективная схема лечения кератитов должна включать местную и общую терапию, чаще всего это проводится в стационаре. Возможно амбулаторное лечение под наблюдением врача и при соблюдении всех рекомендаций, но только если воспаление поверхностное. Самолечение приводит к возникновению осложнений.
Общее для всех кератитов:
- внутрь или парентерально антибиотики, противовирусные и противогрибковые препараты в зависимости от вида и чувствительности,
- дезинтоксикационная терапия (реосорбилакт 200,0 внутривенно капельно),
- десенсибилизирующая терапия (глюконат кальция 10% добавляется в капельницу),
- поливитамины по 1 таблетке 1-2 раза в день.
Местное лечение кератита:
- Если не поврежден эпителий, закапывают капли, содержащие гормоны (Офтан-Дексаметазон, Максидекс) 2 раза в день.
- Закапывание дезинфицирующих (сульфацил-натрия 20%, мирамистин) и антибактериальных капель (Флоксал, Тобрекс, Офтаквикс) сначала через каждые 2 часа, потом 4 раза в день.
- Противовоспалительные капли (Наклоф, Индоколлир) каждые 4-6 часов.
- При вирусном кератите капли, содержащие интерферон (Окоферон) 5 раз в день или Офтан-иду (сначала каждый час, снижая дозу до 3 раз в день).
- Хороший эффект от субконъюнктивальных (мидриатики — мезатон) и парабульбарных (антибиотики — гентамицин, цефазолин, и гормоны — дексон) инъекций.
- Мидриатики (расширяют зрачок для предупреждения образования спаек) — тропикамид, мезатон, атропин. Между закапыванием разных капель должен быть промежуток не менее 5-10 минут.
- Мазь Зовиракс 5 раз в день при герпетическом кератите. При герпетическом кератите еще принимают ацикловир внутрь по 200 мг 5 раз в день 7-10 суток.
- Корнерегель 2-3 раза в день способствует ускорению эпителизации роговицы.
- Если инфицированы слезные пути, то их ежедневно промывают 0,25% раствором левомицетина, 0,01 % мирамистином или фурацилином 1:5000.
Для ускорения эпителизации и рассасывания рубцов назначают физиотерапию: электрофонофорез, магнитотерапия.
При длительном течении герпетического кератита возможно применение таких методов лечения, как криотерапия, лазеркоагуляцию иди диатермокоагуляцию поврежденных участков.
Рекомендована диетотерапия с повышенным содержанием белков, витаминов и микроэлементов, ограничением жиров и углеводов.
Профилактика
Чтобы предупредить проявление этого недуга, важно не допускать травм глаза, вовремя лечить конъюнктивит, блефарит, дакриоцистит, а также общие заболевания, которые предрасполагают к развитию кератита.
При проведении работ, опасных с точки зрения травмирования глаз, следует надевать специальные очки для защиты. Если человек использует контактные линзы, он должен четко соблюдать все правила гигиены. Нельзя допускать ожогов слизистой оболочки глаз и роговицы. Если у больного только появляются первые признаки кератита, важно сразу обратиться к врачу и строго придерживаться его предписаний.
(2
Источник: https://medsimptom.org/keratit/
Кератит глаза: симптомы и лечение
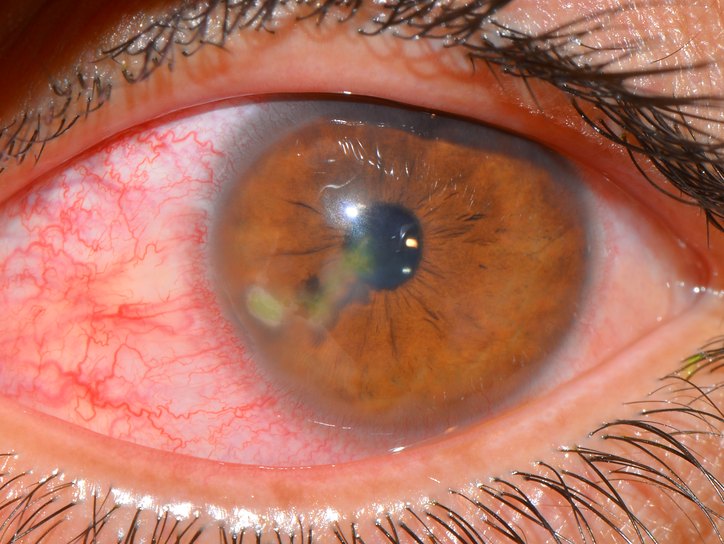
Глаза человека, находятся в постоянном контакте с окружающей средой, подвергаются влиянию негативных факторов. Из за этого развиваются различные заболевания, такие как кератит.
Кератит глаза, представляет собой воспаление роговой оболочки органа зрения, который приводит к ее помутнению, к снижению остроты зрения, вплоть до его полной потери. Поражение может охватывать как один глаз, так и оба глаза одновременно.
При первых симптомах не нужно заниматься самолечением, а следует незамедлительно пойти на прием к офтальмологу. Инфекция может проникнуть вглубь глаза и привести к полной слепоте.
Симптомы:
- Светобоязнь
- Слезотечение
- Боль в глазах
- «Песок в глазах»
- Ухудшение зрения
- Помутнение роговицы
- Ожог роговицы глаза
- Прием антибиотиков и слабый иммунитет
- Простуда и наличие в организме человека аденовируса
- Несоблюдение гигиены глаза, в частности при использовании контактных линз.
- Аллергия
- А глаз попало инородное тело
- Травма глаза и последующая инфекция раны
Классификация
Существует несколько разновидностей кератита глаза. Разберем детально каждый из них.
Герпетичекий
Чаще всего встречается у маленьких детей. Протекает в разных формах, с появлением светобоязни, слезотечения. У взрослых резко падает зрение, сильно болят глаза, отекают и краснеют.
Лечение может быть консервативным, где врач назначает препараты в виде капель, таблеток и мазей. Хирургические вмешательства зависят от тяжести заболевания. Это может быть небольшая амбулаторная операция, а в более тяжелых случаях — сквозная пересадка роговицы.
Стоит запомнить, самостоятельное лечение может привести к прогрессированию заболевания и проникновении инфекции внутрь глаза.
Вирусный
Вирусный кератит возникает при не стабильной работы иммунной системы. Протекают вирусные кератиты тяжело и долго, часто повторяясь, даже после полного выздоровления.
При лечении в первую очередь нужно боротьсяс вирусом, укрепление иммунитета. Назначаются противовирусные лекарства и иммуномодуляторы.
Если медикаменты не справляются с болезнью и больной начинает терять зрение, то в этом случае необходимо хирургическое вмешательство – пересадка роговицы.
Грибковый
Поставить такой диагноз, как грибковый кератит, помогут анализы.
Специалистами, после глубокого изучения болезни, назначаются препараты. Никакого самолечения. Препаратов существует очень много, и только после прочтения всех анализов, можно назначить именно тот, который подойдет именно вам.
Хирургическое вмешательство возможно, если болезнь «запущена» пациентом.
Поверхностный
Причиной может стать вирус, прямые солнечные лучи, несоблюдения правил безопасности при загорании в солярии, сварка, раздражение от контактных линз, глазные капли.
Лекарства помогут вылечить поверхностный кератит. Мази, антибиотики или капли — этого достаточно, что бы избавиться от болезни.
Бактериальный
Как правило выявить бактериальный кератит не сложно. Офтальмолог слушает жалобы пациента, проводит осмотр глаза. Посев мазка, позволяет специалисту определить возбудителя.
Лечение так же как и в других видах кератита, назначает офтальмолог. Как правило вылечиться помогают медикаменты, если болезнь не прогрессирует. Не стоит халатно относится к терапии.
Травматический
Травматические кератиты возникают вследствии попадания в глаза инородного предмета или прямых солнечных лучей. Появляются сильные боли в глазах и слезоточивость.
Лечение проводится местно, каплями разных видов. Так же, что бы инфекция не развиваласть дальше, назначают дополнительные препараты.
Аллергический
Аллергические кератиты протекают остро после принятия непереносимых лекарств, пищевых продуктов, пыльца цветов и др.
Лечение нужно проходить строго по часам и в дальнейшем избавиться от источников аллергии.
Туберкулезный
Такой кератит возникает при проникновении бактерий туберкулеза в ткань роговицы глаза. В другом случае туберкулезный кератит развивается как аллергический процесс вследствие воздействия на организм туберкулезной палочки. Существует три формы:
- Глубокий диффузный
- Глубокий очаговый
- Склерозирующий кератит.
Обычно эти формы встречаются у людей зрелого возраста, которые ранее переносили туберкулез.
Лечение туберкулезных кератитов назначается с незамедлительным лечением основного очага туберкулеза.
Лечение длительное, при котором применяются различные группы препаратов. При сильном помутнении роговицы применяется хирургическое вмешательство. При длительном течении болезни, как правило, зрение не восстанавливается.
Древовидный
Данный вид кератита, один из самых распростаненных. Почему «древовидный»? Так вот если закапать в глаз флюоресцеит, то роговица будет похожа на дерево с ветками.
Лечение данного вида кератита довольно длительное, больше месяца.
Аденовирусный
Симптомы обычно проявляются только на 5-8 день. Такие как:
- Повышение температуры;
- Ринит и фарингит;
- Головная боль;
- Подчелюстной лимфаденит;
- Диспепсические расстройства.
Позже начинают проявляться признаки конъюнктивита:
- Отечность и покраснение век;
- Необильное слизистое или слизисто-гнойное отделяемое;
- Ощущением инородного тела в глазу;
- Зуд и жжение;
- Слезотечение и светобоязнь.
Такой конъюктивит опасен осложениями, которые могут привести к полной потере зрения. Своевременное лечение и прием у офтальмолога — поможет избавиться от этой болезни.
Язвенный
Это тяжелое заболевание, которое, как правило, оставляет после себя не только шрамы на роговом слое, но привести к слепоте обоих глаз. Язвенный кератит появляется при попадании в глаз бактерий, вирусов и грибков. Симптомы схожи с другими видами кератита. Это боль в глазах, реакция на яркий свет, слезоточивость. Иногда может наблюдаться гной.
Что бы понять, что это за вид кератита, берется анализ. При некоторых формах, требуется госпитализация и изоляция от других людей, так как пациет является заразным.
Подведем итог…
Как вы видите, разновитностей данной болезни — предостаточно. Для того что бы понять и начать применять правильные лекаства, стоит обратиться к специалистам и сдать соответствующие анализы.
Если вы являетесь противниками современной медицины, но уже знаете точный диагноз, вы можете использовать народные методы лечения.
Только после того как узнали диагноз! Иначе последствия самолечения могут быть — катастрофическими для вас.
Помощниками в лечении являются природные масла и сок из целебных трав. Самыми проверенными являются:
- Облепиховое масло. Оно устраняет зуд, воспаление и светобоязнь
- Сок чистотела. Убирает нагноения
- Сок алоэ. Главное, что бы растению было больше 3-х лет. Из него делается сок и капать в течении 2-х месяцев.
- Донник. Отвар донника нужно прикладывать к глазам. Хорошо снимает воспаление.
- Очанка прямостоячая. Отвар из этого растения помогает при многих болезней глаз. Принимается как внутрь, так и внешне.
- Календула. Отвар из календулы обладает противовоспалительным действием. Промывать глаза следует 2 раза в день, до послного выздоровления.
- Ромашка. Отвар используют в качестве примочек и промывания глаз.
В качестве народного метода лечения используют еще: мед, лук и даже куриные яйца. Рецепты переходят к нам из поколения в поколение и их настолько много, что выбрать достаточно сложно.
Кератит болезнь достаточно опасная, которая лишает зрения и оставляет неизлечимые шрамы на всю жизнь. Но если быстро и грамотно подойти к лечению, тяжелых последствия можно избежать.
Источник: https://yasnoezrenie.ru/bolezni/keratit-glaza-simptomy-i-lechenie/
Кератит
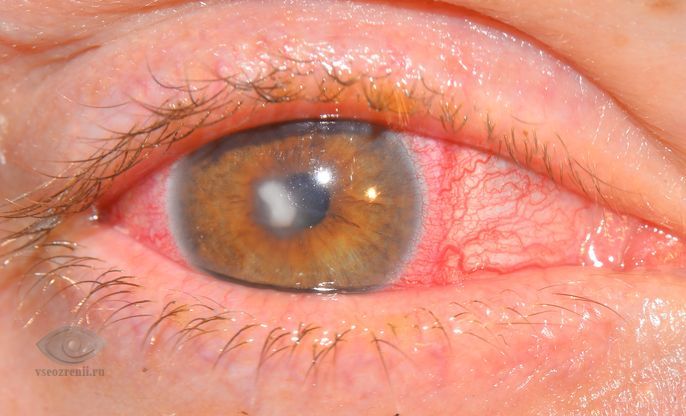
Что это такое – кератит?
Что такое кератит? Это воспаление роговицы глаза, которая формирует роговичный синдром – слезотечение, блефароспазм, режущая боль, ощущение в глазу соринки, нарушение чувствительности, светобоязнь, ухудшение зрения.
Некоторые люди порой сталкиваются с данными симптомами во время других болезней или в периоды сильной усталости. Временное их проявление не является болезнью. Но продолжительный воспалительный процесс провоцирует кератит.
Конъюктивиальная полость обладает такой микрофлорой, повреждение которой всегда приводит к воспалительному процессу. В единичных случаях это приводит к необходимости восстанавливать зрение, а иногда – и к полной гибели глаза.
Формы:
- Острый;
- Хронический, который переходит в образование абсцессов, некрозов, изъявлений, дефектов роговицы.
Виды:
- По глубине поражения:
- Поверхностный – поражается верхний стромальный слой;
- Глубокий – поражается весь стромальный слой.
- По расположению инфильтрата:
- Центральный – в зоне зрачка. Чем центральнее инфильтрат располагается, тем больше страдает зрение как в период болезни, так и после излечения;
- Парацентральный – в проекции радужки;
- Периферический – в зоне лимба, в цилиарном поясе радужки.
- По этиологии:
- Экзогенный – эрозия роговицы, травматическое, бактериальное, вирусное, грибковое поражение, повреждение век, мейбомиевых желез и конъюктивы;
- Эндогенный – поражение туберкулезом, малярией, сифилисом, бруцеллезом;
- Аллергический;
- Нейрогенный;
- Инфекционный;
- Герпетический;
- Бактериальный;
- Грибковый;
- Авитаминозный;
- Вирусный;
- Гиповитаминозный.
- По пораженным участкам:
- Мейбомиевый;
- Нитчатый;
- Розацеа.
Часто кератит протекает с другими заболеваниями глаза:
- Кератоконъюктивит – с поражением конъюктива.
- Кератосклерит – с поражением склеры.
- Кератоувеит – с поражением сосудистой оболочки.
Порой развиваются иридоциклит и ирит. Гнойное воспаление сразу трех оболочек глаза приводит к его гибели.
перейти наверх
Причины кератита роговицы
В 70% случаев причинами кератита роговицы становятся различные инфекционные раздражители. Простой герпес и герпес Зостера становятся частыми вирусами, которые поражают роговицу взрослых людей. У детей заболевание проявляется на фоне кори, ветряной оспы, аденовирусной инфекции.
Любое поражение глаза инфекцией извне или изнутри организма приводит к кератиту. Также сюда могут входить следующие неблагоприятные факторы для человека:
- Аллергическая реакция;
- Механические травмы;
- Химическое воздействие;
- Термическое влияние на глаз;
- Послеоперационные процедуры;
- Чрезмерное употребление лекарств;
- Глазные болезни;
- Несоблюдение мер безопасности и гигиены при использовании очков и контактных линз.
Сниженный иммунитет и нарушения в обмене веществ являются дополнительными факторами, которые способствуют основным провокаторам вызывать глазное заболевание.
перейти наверх
Симптомы и признаки
Симптомы и признаки воспаления роговицы выражаются в роговичном синдроме:
- Резкая боль в глазах;
- Непереносимость света естественного и искусственного;
- Непроизвольное смыкание век;
- Слезоточивость;
- Ощущение чужеродного тела в глазу;
- Снижение зрения;
- Помутнение роговицы.
перейти наверх
Кератит у детей
Кератит у детей встречается по причинам травматического или инфекционного характера.
перейти наверх
Кератит у взрослых
Возникает кератит у взрослых по причине инфекционных заболеваний, неправильного использования линз (у женщин), при работе на вредном производстве и постоянном контакте с токсинами (у мужчин). Венерические заболевания также могут вызвать воспаление роговицы.
перейти наверх
Диагностика
Диагностика кератита роговицы начинается со сбора жалоб и общего осмотра, при котором врач ориентируется на роговичный синдром и изменения в глазу. Также проводятся инструментальные исследования:
- Биомикроскопия глаза с целью изучения изменений в роговице;
- Ультразвуковая и оптическая пахиметрия с целью измерения объема утолщения роговицы;
- Конфокальная и эндотелиальная микроскопия с целью изучения глубины поражения;
- Компьютерная кератометрия – изучение кривизны роговицы;
- Кератотопография – исследование рефракции;
- Тест на чувствительность роговицы и эстезиометрия с целью измерения корнеального рефлекса;
- Флюоресцеиновая инстилляционная проба для выявления язв и эрозий;
- Бактериологический посев содержимого язв;
- Цитологический анализ соскоба эпителия роговицы и конъюктивы;
- ПЦР;
- ИФА-диагностика;
- ПИФ;
- Туберкулиновые и аллергические пробы.
перейти наверх
Лечение
Лечение кератита проводится в стационарном режиме офтальмологом. Чем лечат? Лекарствами:
- Антибиотиками;
- Противовоспалительными средствами;
- Противоаллергическими лекарствами;
- Противогрибковыми или противовирусными препаратами;
- Иммуномодуляторами;
- Закладыванием мазей;
- Субконъюктивиальными и парабульбарными инъекциями;
- Пенициллином, цефалоспорином, фторхинолоном, аминогликозидами;
- Противотуберкулезными химиопрепаратами;
- Гормональными лекарствами;
- Закапыванием мидриатиков.
Физиотерапия проводится путем:
- Фонофореза;
- Электрофореза с ферментами;
- Микрохирургического вмешательства при изъявлениях роговицы: лазерокоагуляция, микродиатермокоагуляция, криоаппликация дефекта;
- Эксимерлазерной процедуры с удалением поверхностных рубцов и кератопластики при снижении зрения;
- Лазерного и хирургического вмешательства при глаукоме;
- Энуклеации глазного яблока.
Народные средства и диета в лечении кератита не помогают. Лучше не лечиться в домашних условиях, чтобы постоянно находиться под наблюдением у офтальмолога, который будет фиксировать различные изменения в глазном яблоке.
перейти наверх
Продолжительность жизни
Сколько живут при кератите? На продолжительность жизни кератит не влияет, однако значительно снижает зрение или полностью делает невостребованным глаз.
Так, при лечении кератита, когда инфильтрат находится близко к зрачку, остается помутнение роговицы.
Осложнениями могут стать глаукома, бельмо, атрофия зрительного нерва, глазного яблока или полная потеря зрения. Угрожающими жизни становятся:
- Тромбозы пещеристой пазухи;
- Флегмоны глазницы;
- Сепсис.
Источник: http://vospalenia.ru/keratit.html
Кератит глаз — правильно лечение и выявление симптомов
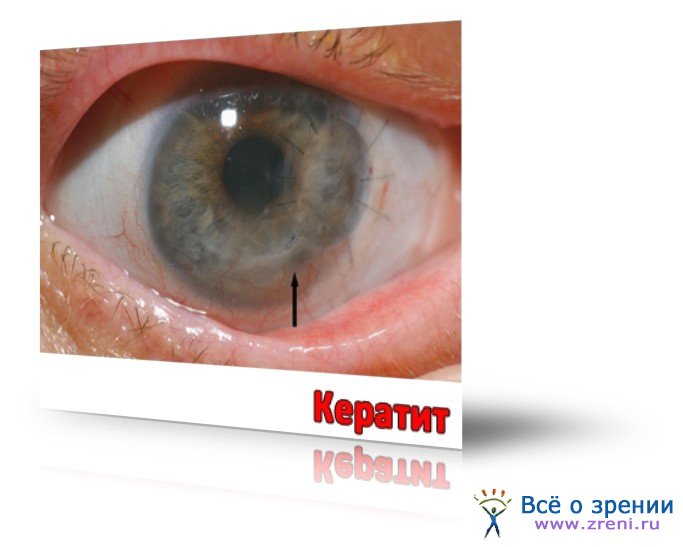
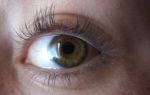
Кератит является воспалительным процессом роговой оболочки, при котором чаще всего поражается передний отдел глазного яблока. Если заболевание своевременно не лечить, это приведет к значительному снижению остроты зрения. Довольно часто при лечении кератита симптомы напоминают признаки конъюнктивита, поэтому крайне важно правильно диагностировать патологию. Кератит – фото:
Патогенез кератита
ВНИМАНИЕ!
Офтальмологи бьют тревогу: «От нас скрывали самое продаваемое средство для зрения в Европе. Для полного восстановления глаз нужно…» Читать далее »
Когда возникает кератит глаза, то в роговой оболочке обнаруживается отёчность и инфильтраты. Последние имеют в составе клетки стромы, лимфоидные и плазматические клетки, полинуклеарные лейкоциты.
Над инфильтратами есть эпителий, который в случае поражения отслаивается, из-за чего возникает эрозия, а роговица утрачивает свои свойства и становится шершавой.
Инфильтраты способствуют врастанию поверхностных и глубоких сосудов в роговую оболочку из склеры и конъюнктивы, а это приводит к помутнению.
Причины и разновидности кератита
Кератит может быть экзогенным или эндогенным. К первой группе относится травматическая форма заболевания, грибковая, бактериальная и вирусная. Ко второй – нейрогенная, инфекционная и неопределенная форма. Однако заболевание подразделяется на виды, в зависимости от причины возникновения:
- Наиболее распространенным видом кератита глаз является кератоконъюнктивит, который возникает чаще всего в весеннее время года, когда зацветают аллергенные растения. Воспалительный процесс отмечается и в слизистых оболочках.
- Фотокератит характерен для людей, чья профессия связана со сварочными работами. Воспалительный процесс в роговой оболочке возникает на фоне негативного влияния ультрафиолета, а именно «зайчиков», как называют искры в народе.
- Бактериальная форма заболевания отличается проникновением в глаза бактерий через грязные руки или посредством линз. Среди самых распространенных болезнетворных микробов можно отметить стафилококк золотистый, амёбу, стрептококк, синегнойную палочку и диплококк.
- Вирусная этиология характеризуется поражением рогового слоя герпесом или аденовирусом. Течение болезни довольно тяжелое.
- Грибковая форма возникает на фоне проникновения болезнетворных грибков, в результате чего может образоваться даже отверстие в роговидном слое. Это приводит к сильному болевому порогу и тяжелому течению патологии.
- Травматический кератит. Он возникает из-за травмирования глаза, особенно, когда в зрительный орган попадает мелкая стружка или острые предметы.
- Онхоцеркозная форма проявляется в виде аллергической реакции.
- Фликтенулезный вид зачастую встречается у людей с туберкулезом. Воспалительный процесс наблюдается в месте стыковки роговичных сосудов и склеры.
- Акантамебная форма характерна для людей, которые постоянно пользуются линзами.
- Нейропаралитический вид заболевания возникает на фоне травмирования ветви тройничного нерва, вследствие чего воспаляется роговой слой.
- Самые редкие формы – малярийная, сифилитическая и коревая.
Симптоматика кератита
Симптомы кератита:
- Повышенное слезотечение и боязнь яркого света.
- Покраснение белка и помутнение роговицы.
- Снижение остроты зрения и болевой синдром.
- Блефароспазм (непроизвольное смыкание век) и чувство инородного тела.
- Образование язвочек и ранок.
Врачи рекомендуют!
Прогрессирующее ухудшение зрения со временем может привести к страшным последствиям – от развития локальных патологий вплоть до полной слепоты. Люди, наученные горьким опытом, чтобы восстановить зрение пользуются проверенным средством, которое ранее не было известно и популярно…Читать подробнее»
Как диагностировать заболевание
Первое, что должен сделать офтальмолог, это собрать анамнез, то есть узнать от пациента причину (возможно, было травмирование или контакт с больным), симптомы и наличие других патологий зрительного аппарата. Далее врач визуально осмотрит глаз и направит больного на аппаратное обследование.
В первую очередь проводится офтальмоскопия, где выявляется рефлекс глазного дна и точное место локализации воспалительного процесса. Чтобы выявить возбудителя, производится микроскопия соскобов с глаза. Обязательно нужно сделать биомикроскопию, благодаря которой определяется состояние структуры передних камер.
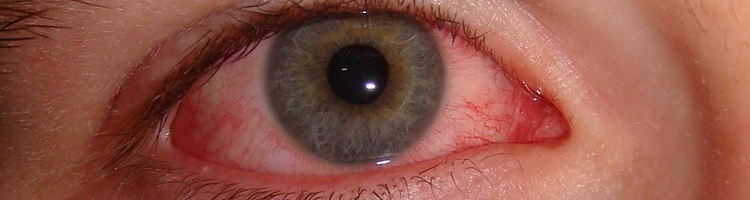
Чтобы лучше понять, как выглядит пораженный орган, можно посмотреть на фото кератита глаз:
Методы лечения
ВАЖНО! Чем скорее больной обратится за помощью к офтальмологу, тем благоприятнее будет прогноз! Потому что данная патология может привести к полной или частичной слепоте!
Важно знать! Действенный способ эффективного восстановления зрения, рекомендованный ведущими офтальмологами страны! Читать далее…
Лечение кератита направлено на устранение симптоматики и непосредственно причины возникновения патологии. Поэтому оно проводится комплексно. Если заболевание не глубокое и без осложнений, тогда пациента лечат амбулаторно. При более остром характере больной направляется в стационар. Медикаментозная терапия может включать следующее:
- Бактериальная форма патологии предполагает прием антибиотиков наружным способом. Это может быть тетрациклиновая мазь, эритомициновая или дибиомициновая. В особо запущенных формах под конъюнктиву вводится раствор «Неомицин», «Канамицин» или «Мономицин». Антибиотики могут вводиться в организм внутримышечно или перорально. Если кератит носит противогрибковую форму, назначаются противогрибковые препараты и так далее.
- Офтальмолог может назначить глазные капли противовоспалительного, дезинфицирующего и антимикробного характера. Например, «Тобрекс», «Альбуцид», «Флоксал», «Сульфат Гентамицина», «Индоллир», «Офтаквикс», «Циплокс» или «Наклоф». Капать глаза в первые пару дней нужно через каждые 2 часа, а далее дозировка снижается.
- Если эпителий не нарушен, назначаются гормональные глазные капли: «Максидекс», «Дексаметазон».
- При вирусной форме обязательно доктор пропишет капли типа «Окоферон» или «Офтан Иду».
- Довольно часто при данном заболевании образовываются спайки, поэтому для их предупреждения назначаются мидриатики, которые способствуют расширению зрачка. Это могут быть капли «Сульфат Атропина», «Тропикамид», «Мезатон».
- При инфицировании врач может делать промывание слезных каналов специальными растворами. Это могут быть антибиотики, «Фурацилин», «Мирамистин». Также растворы могут вводиться парабульбарно или субконъюнктивально.
- Для регенерации эпителия и рогового слоя назначается препарат «Корнерегель».
- Обязательными считаются физиотерапевтические мероприятия: магнитная терапия, фонофорез или электрофорез.
- Иногда врач рекомендует применять биогенные стимуляторы. Например, препарат «Лидаза», «Экстракт Алоэ».
- При герпетическом поражении (вирусная форма) лечение осуществляется посредством мази «Зовиракс» и таблеток «Ацикловир».
- Прием витаминных премиксов назначается при любых патологических отклонениях зрительного аппарата. Это могут быть комплексы «Алфавит», «Дуовит», «Олиговит», «Центрум», «Ундевит» и прочее.
- В самых запущенных случаях применяется хирургическое вмешательство. Среди наиболее популярных методов можно отметить кератопластику, криотерапию, лазерную коагуляцию, иридэктомию и диатермокоагуляцию.
- Очень важно придерживаться правил правильного питания и соблюдать специальную диету, которую назначит лечащий врач.
Как восстановить зрение не прибегая к операции
Мы все знаем, что такое плохое зрение. Миопия и дальнозоркость серьезно портят жизнь ограничивая в обычных действиях – невозможно что то прочитать, рассмотреть близких без очков и линз.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно.
Но этого не нужно бояться – нужно действовать! Каким средством нужно пользоваться и почему рассказано…Читать далее»
Источник: http://glaznoy-doctor.ru/keratit/keratit-glaz-pravilno-lechenie-i-vyyavlenie-simptomov.html
Кератит: что это такое, признаки и лечение патологии
Болезни роговицы
15.12.2017
1.2 тыс.
823
7 мин.
Среди всех воспалительных заболеваний глаз одним из самых серьезных является кератит. Несмотря на постоянное совершенствование методов диагностики и лечения, данная патология по-прежнему характеризуется высокой частотой осложнений. Кератит в большинстве случаев лечится в условиях стационара, а при тяжелом течении требует хирургического вмешательства.
В связи с ростом популярности контактных линз отмечается тенденция к увеличению случаев возникновения кератита.
Кератит — это воспаление роговицы (прозрачной оболочки передней части глаза, покрывающая радужку). Роговица со всех сторон окружена склерой — плотной белой оболочкой.
Она состоит из стромы, покрытой с внешней стороны многослойным эпителием. Общая толщина этой анатомической структуры — около 1 мм. Данная оболочка является важной частью оптической системы глаза и в норме она абсолютно прозрачна, поэтому при воспалении и травмах, сопровождающихся ее помутнением, страдает основная функция глаза — зрение.
В 50% случаев кератит осложняется стойким снижением зрения вследствие образования непрозрачных дефектов в толще роговицы, и в этом случае требуется оперативное лечение. В запущенных случаях воспалительный процесс приводит к необратимой слепоте.
Степень тяжести этой глазной болезни определяется глубиной распространения. По этому признаку кератит классифицируется на:
- поверхностный — патологический процесс охватывает только эпителий и верхние слои стромы, суммарно не более чем 1/3 всей толщины роговицы;
- глубокий — воспаление проникает на всю глубину роговицы.
Эти проявления возникают из-за раздражения нервных окончаний в роговичной оболочке воспалительным инфильтратом — локальным отеком и скоплением клеточных элементов (лейкоцитов и лимфоцитов).
Его локализация напрямую влияет на степень потери зрения: чем ближе пораженная область к центру роговицы, тем больше она закрывает зрачок и, соответственно, страдает зрительная функция глаза.
При значительных размерах инфильтрата также снижается зрение, если заслоняется зрачок.
Помимо роговичного синдрома, заболеванию сопутствуют боли в глазу, ощущение инородного тела, уменьшение блеска роговицы, покраснение склеры вследствие воспалительного расширения сосудов.
В тяжелых случаях помутнение роговицы заметно даже невооруженным глазом.
Очаг воспаления может изъязвляться, в этом случае многократно повышается риск распространения инфекции во внутренние структуры глазного яблока.
Воспаление роговицы
В воспалительных очагах всегда наблюдается разрастание сосудов для улучшения кровоснабжения пораженной области – это механизм, направленный на ускорение заживления.
Здоровая роговица не имеет сосудов, и ее васкуляризация приводит к снижению прозрачности и ухудшению зрения.
Поэтому важно как можно раньше начать лечение, чтобы остановить воспаление и процесс прорастания роговичной структуры сосудами.
Поверхностные воспалительные инфильтраты при условии своевременного лечения могут рассасываться практически бесследно или оставлять незначительное облаковидное помутнение роговой оболочки.
https://www.youtube.com/watch?v=4WhiKQOURO8
В случае глубокого проникновения инфильтрата или изъязвления после стихания воспалительной реакции строма роговицы заживает с формированием рубцов. При большой площади патологического процесса грубые рубцовые изменения формируют над радужной оболочкой светлое непрозрачное пятно — бельмо.
В самом неблагоприятном случае глубокое язвенное поражение осложняется перфорацией роговицы с проникновением воспалительного процесса во внутренние структуры глаза и формированием кератоирита (воспаления роговицы и радужки), кератоиридоциклита (с присоединением воспаления цилиарного тела) и кератоувеит (при вовлечении в патологический процесс сосудистой оболочки глаза). В конечном счете воспаление может охватить зрительный нерв или глазное яблоко целиком, что приведет к необратимой слепоте. В некоторых случаях кератит осложняется формированием вторичной глаукомы или катаракты.
Воспаление роговицы у взрослых развивается под воздействием различных факторов. В зависимости от причины появления патологию классифицируют на:
- инфекционный кератит;
- воспаление роговицы в результате ее травматического повреждения;
- аллергический;
- кератит, возникающий при аутоиммунных заболеваниях;
- кератит на фоне нарушений обмена веществ.
Каждый из этих видов заболевания имеет свои особенности развития и клинического проявления.
Инфекционное поражение роговицы может возникать самостоятельно или распространяться с других воспаленных анатомических структур глаза (например, как осложнение конъюнктивита или блефарита).
По виду инфекционного агента, спровоцировавшего воспаление, данная группа кератитов подразделяется на:
- 1. Вирусные. Среди всех случаев заболевания роговой оболочки занимают первое место по частоте возникновения, 2/3 случаев всех вирусных кератитов обусловлены герпетической инфекцией. Такой кератит отличается от других упорным рецидивирующим течением и наличием специфических высыпаний в виде пузырьков в эпителии роговицы с последующим формированием характерной дендритной (древовидной) язвы. Гораздо реже встречается воспаление, вызванное аденовирусами, вирусами гриппа, кори и ветряной оспы.
- 2. Бактериальные. По частоте развития занимают второе место после герпетического кератита. Наиболее часто вызываются золотистым стафилококком и другой кокковой флорой, синегнойной палочкой (в большинстве случаев при ношении контактных линз). Данные возбудители могут вызывать тяжелый гнойный кератит с расплавлением роговицы, со скоплением гноя в передней камере глаза и дальнейшим распространением воспаления на прилежащие анатомические структуры и вглубь глазного яблока. Кератиты могут провоцироваться и специфическими возбудителями — при туберкулезе, сифилисе, хламидиозе и других заболеваниях.
- 3. Грибковые. Возбудителями могут быть кандиды, аспергиллы и другие грибки. Воспаление роговицы в этом случае называют кератомикозом. Для данной формы характерно затяжное течение и тяжелое поражение роговицы с образованием глубоких язв, вплоть до перфорации и вовлечения в патологический процесс сосудистой оболочки глаза.
- 4. Паразитарные. Воспаление, вызванное амебами, в подавляющем большинстве случаев развивается при несоблюдении гигиенических правил при уходе за контактными линзами. Многократно (в 10-15 раз) возрастает риск его развития у людей, которые не снимают линзы на ночь. Амебный кератит обычно поражает оба глаза, отличается наиболее тяжелым поражением роговицы, крайне трудно поддается терапии и часто приводит к полной слепоте. Встречается воспаление роговицы при тяжелом токсоплазмозе, онхоцеркозе.
Причинами возникновения воспаления роговицы могут быть прямая механическая травма, термический или химический ожог, лучевое поражение.
При незначительных царапинах мелкими инородными телами на фоне снижения иммунитета есть вероятность развития так называемой «ползучей язвы роговицы», характеризующейся тяжелым течением с осложнениями.
Риск возникновения воспалительного процесса в роговице повышается под воздействием естественного или искусственного ультрафиолетового излучения (если длительное время находиться на ярком солнце или смотреть на работу сварочного аппарата без специальной защиты глаз). Такая патология называется фотокератитом.
Данный вид болезни развивается как осложнение тяжелейших поллинозов, при пищевой аллергии или реакциях гиперчувствительности на лекарственные препараты, на фоне глистной инвазии.
Протекает тяжело, иногда с изъязвлением роговицы.
Встречается при различных болезнях аутоиммунной этиологии: ревматоидном артрите, узелковом некротизирующем полиартрите, синдроме Шегрена.
Воспаление роговой оболочки возникает при ухудшении течения имеющегося аутоиммунного заболевания.
Кератит в ряде случаев является осложнением сахарного диабета, подагры, псориаза, иногда встречается при тяжелых гиповитаминозах или общем истощениии.
Возникает обычно при декомпенсации основного заболевания.
Офтальмолог при осмотре обращает внимание на степень выраженности роговичного синдрома, имеют значение и данные анамнеза. Но основным методом диагностики при подозрении на воспаление роговицы является биомикроскопия глаза — исследование структур глаза под микроскопом с использованием щелевой лампы.
Чтобы визуализировать язвенные поражения, в офтальмологии применяется флюоресцеиновая проба: при нанесении на роговицу 1%-го раствора флюоресцеина очаги изъязвления окрашиваются в зеленый цвет.
Для определения возбудителя воспаления и формирования тактики лечения важнейшими дополнительными методами диагностики являются бактериологический посев, цитологическое исследование соскоба эпителия конъюнктивы и роговицы, иммунодиагностика, аллергологические пробы.
Биомикроскопия глаза
В некоторых случаях проявления кератита необходимо дифференцировать с дегенеративными изменениями роговицы. В отличие от воспаления, дистрофические процессы обычно поражают оба глаза, имеют хроническое медленно прогрессирующее течение, не сопровождаются интенсивной васкуляризацией.
Лечение в большинстве случаев проводится в условиях стационара.
Терапия имеет два основных направления:
- 1. Уничтожение возбудителя (при инфекционных формах кератита) или лечение основных фоновых заболеваний (аллергия, аутоиммунные патологии и болезни обмена веществ).
- 2. Ускорение процессов заживления роговицы.
В большинстве случаев препараты назначаются одновременно и в форме для местного применения (капли, мази, гели), и системно (таблетки, инъекции для внутримышечного или внутривенного введения).
При герпетическом кератите назначаются лекарства ацикловира, для лечения остальных вирусных воспалений назначаются интерферон и иммуномодуляторы.
Бактериальные кератиты лечатся сульфаниламидами и антибиотиками местно и системно, с учетом чувствительности возбудителя.
Аллергическое воспаление роговицы лечится антигистаминными препаратами, а при стихании острой фазы патологии по показаниям назначается местное введение гормональных средств с целью ускорения рассасывания инфильтрата.
Для стимуляции процессов восстановления в тканях роговицы применяют витаминные и ферментные препараты, биологические стимуляторы, физиотерапию.
Для профилактики развития глаукомы дополнительно могут назначаться новокаиновые блокады и мидриатики.
Формирование обширных язвенных поражений является показанием к лазерной коагуляции или диатермокоагуляции роговицы, криоаппликации очагов. При выраженных рубцовых изменениях применяют своеобразную шлифовку — эксимерлазерную процедуру. В крайних случаях, когда другие методы лечения неэффективны, выполняют кератопластику.
Для снижения риска развития воспаления роговицы необходимо:
- своевременно лечить конъюнктивиты, блефариты и прочие воспаления анатомических структур глаза;
- при использовании контактных линз строго соблюдать гигиенические правила ношения, хранения и обработки линз, всегда снимать их на время сна;
- во время работы с горячими или едкими веществами или при высокой световой нагрузке использовать специальные средства защиты глаз;
- проводить адекватное лечение сопутствующих системных заболеваний, иммунодефицитных состояний.
Кератит — серьезное заболевание, от возникновения которого не застрахован ни один человек. При запоздалом лечении может произойти снижение зрительной функции, вплоть до гибели глаза.
Поэтому при появлении дискомфортных ощущений в глазу категорически не рекомендуется заниматься самостоятельным лечением народными средствами, необходимо как можно раньше обратиться за квалицифированной медицинской помощью.
Источник: http://moi-oftalmolog.com/cornea/keratit-simptomy-i-lechenie.html