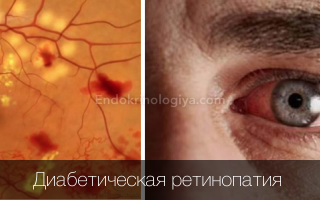
Диабетическая ретинопатия
Диабетическая ретинопатия – это тяжелая микроангиопатия, являющаяся осложнением сахарного диабета. В патогенезе главную роль играет поражение сосудов сетчатки глаз, вызванное нарушениями микроциркуляции и изменениями в метаболизме.
Клинические проявления напрямую зависят от этапа заболевания. На первых стадиях течения симптоматически ретинопатия может даже не проявляться. Со временем будет отмечаться снижение остроты зрения. Если не провести своевременное лечение, то таким пациентам может грозить полная слепота.
Для постановки правильного диагноза требуется обследование, включающее в себя консультации офтальмолога и эндокринолога. Лечение в этом случае носит этиопатогенетический характер, т. е. направлено на снижение содержания глюкозы в крови.
Сахарный диабет – это тяжелая эндокринологическая патология, обусловленная повышением содержания глюкозы в крови. При его длительном течении развиваются осложнения, которые могу быть даже опаснее основного заболевания.
Диабетическая ретинопатия, или же ретинальная микроангиопатия, является поздним осложнениям сахарного диабета. В эту группу также входит диабетическая нефропатия, невропатия и синдром диабетической стопы. Помимо этого, у диабетиков, отмечен повышенный риск развития ишемической болезни сердца.
Патогенез у этих состояний схож, но клинически они проявляются по-разному. Диабетическое поражение сетчатки свойственно пациентам с сахарным диабетом обоих типов.
Офтальмология (раздел медицины, изучающий происхождение, лечение и профилактику глазных заболеваний) наряду с эндокринологией занимается сбором клинических данных о пациентах, страдающих от этого недуга.
В ходе таких исследований было выяснено, что преимущественное большинство (около 90%) диабетиков получают группу инвалидности в связи с развившейся полной или частичной слепотой. Было отмечено, что сравнительно со здоровыми людьми у диабетиков потеря зрения развивается в 25 чаще.
Сахарный диабет – это очень серьезное заболевание, требующее для своего лечения участия специалистов из различных сфер медицины (офтальмология, кардиология, хирургия, эндокринология, нефрология).
Патогенез и факторы риска
Сетчатка глаза – это сложная структура, состоящая из множества фоторецепторов, воспринимающих свет и трансформирующих его в электрический импульс. Сетчатка имеет хорошее кровоснабжение, которое обеспечивает густая сеть капилляров, венул и артериол.
Диабетическая ретинопатия вызывается нарушением обмена веществ, расстройством микроциркуляции и повышением проницаемости гемато-ретинального барьера (ГРБ). В норме этот барьер ограничивает проникновение крупных молекул в сетчатку глаза через кровеносное русло.
Однако, при сахарном диабете проницаемость барьера повышается, что приводит к отложению нежелательных элементов в сетчатке.
Благодаря исследованиям в офтальмологии было получено множество статистических данных. Согласно этим результатам можно утверждать, что почти все пациенты, страдающие от сахарного диабета в течение 20 и более лет, имеют 100% риск приобрести диабетическую ретинопатию.
Отмечено, что наибольшую предрасположенность к диабетической микроангиопатии имеют лица с гипертонической болезнью, хронической болезнью почек, нарушением липидного баланса и ожирением.
Классификация
В офтальмологии принято классифицировать диабетическую микроангиопатию в зависимости от этапа патологического процесса.
- Непролиферативная стадия диабетической ретинопатии. Для неё характерно развитие экссудативных очагов, микроаневризм, небольших кровоизлияний, расположенных в центре глазного дна. Связано это с повышением проницаемости и хрупкостью измененных сосудов. Из-за увеличения проницаемости, жидкая часть крови проходит через стенки сосудов, что приводит к ретинальному отеку. Как правило, экссудат удается обнаружить в центре глазного дна.
- Препролиферативная стадия ретинопатии. Развивается нарушение венозного аппарата, а также гипоксия сетчатки, вызванная нарушением проходимости артериол. Венулы приобретают патологическую извитость, появляется четкообразность (участки попеременного расширения и сужения), участки удвоения и выраженные изменения просвета сосудов. Также можно отметить появление геморрагий.
- Пролиферативная стадия ретинопатии. Обнаруживается почти у 1/10 больных сахарным диабетом. Вследствие недостаточного поступления кислорода в ткани сетчатки начинается процесс неоваскуляризации (патологическое разрастание сосудов). На этом этапе наблюдается повышенная склонность к кровоизлияниям, вследствие несостоятельности и хрупкости новых сосудов. Геморрагии, разрывы аневризм и неоваскуляризация приводит к скоплению крови в ретровитреальном пространстве. При регулярных кровоизлияниях существует риск отслойки сетчатки.
Симптомы
Выраженность симптоматики диабетической ретинопатии сильно варьирует в зависимости от стадии. Диабетическая ретинопатия имеет склонность к медленной прогрессии. На ранних этапах, когда лечение не составляет большого труда, клинически она никак не проявляется.
В непролиферативную стадию больные сахарным диабетом снижение остроты зрения либо не отмечают, либо оно столь незаметно, что они не придают значения. Отек сетчатки провоцирует появление размытости, трудности при чтении или при работе с мелкими объектами на близком расстоянии.
На следующих этапах прогрессии диабетической ретинопатии, когда возникают регулярные кровоизлияния в сетчатку, пациенты отмечают появление перед глазами темных пятен. Через некоторое время, пятна исчезают самостоятельно.
В запущенных случаях, когда кровоизлияния возникают регулярно, может развиваться глаукома и отслойка сетчатки, что ведет полной или частично слепоте.
Диагностика диабетической ретинопатии
Пациентов, страдающих от диабетической ретинопатии, наблюдает врач-офтальмолог, он же окулист. Для диагностики и дальнейшего наблюдения за развитием заболевания необходимо регулярно проходить следующие диагностические обследования из арсенала офтальмологии:
- Проверка зрения с использованием таблицы Сивцева-Головина;
- Исследование полей зрения – периметрия по методу Дондерса и с помощью периметра;
- Биомикроскопия глаза, с помощью которой проводится микроскопия конъюнктивы, передней глазной камеры, хрусталика, стекловидного тела и радужной оболочки;
- Диагностика глазного дна с помощью линзы Гольдмана для диагностирования изменений в сосудах и нервах, сетчатке глаза;
- Диафаноскопия – проведение исследования с помощью аппарата диафаноскопа, который излучает пучок света. В проходящем свете проводится изучение различных структур глаза на предмет дегенеративных и неопластических процессов;
- Тонометрия по Маклакову – контактный метод диагностики внутриглазного давления;
- Офтальмоскопия для изучения глазного дна более тщательным методом. На основании этого рутинного метода диагностики сетчатки ставится диагноз диабетической ретинопатии.
Врач во время проведения исследования видит следующую картину патологических изменений глазного дна при диабете.
В начальную стадию диабетической ретинопатии, которая носит название непролиферативной, происходит образование микроаневризм – выпячиваний сосудов микроциркуляторного русла с истончением стенки в месте наиболее сильного выпячивания.
Иногда измененная сосудистая стенка разрывается и образуется точечное кровоизлияние. Обычная локализация геморрагий – области центра глазного дна и по ходу венозных сосудов глубоких слоев сетчатки.
Отек – это наиболее характерный симптом непролиферативной стадии диабетической микроангиопатии. Его характеризует расположение в области макулы сетчатки глаза и рядом с крупными сосудами.
В пролиферативную стадию диабетической ретинопатии происходит патологическое разрастание кровеносных сосудов глазного дна, множественные кровоизлияния в область стекловидного тела. На месте старых кровоизлияний происходит замещение нормальной ткани соединительной, на фоне чего появляется фиброз и склероз.
Большое количество новых коллатералей микроциркуляции характеризуются сосудистой стенкой повышенной ломкости. Это приводит к большему числу кровоизлияний в структуры глаза.
Чтобы наблюдать за динамикой при сахарном диабете, можно использовать новый метод офтальмологии – фундус-камеры, используемые для документальных снимков глазного дна и сетчатки. При невозможности выполнения офтальмоскопии, например при катаракте, прибегают к ультразвуковому сканированию.
Важным диагностическим методом в офтальмологии в установлении диагноза является флуоресцентная ангиография. Степень изменений васкуляризации и интенсивности кровотока позволяет судить о выраженности диабетической ретинопатии.
Офтальмологические исследования очень важны для определения выраженности ретинопатии, однако, нельзя недооценивать лабораторные методы диагностики:
- Концентрация глюкозы в крови и моче;
- Гликозилированный гемоглобин;
- Концентрация инсулина в крови.
Диагностика стадии заболевания позволяет адекватно подобрать лечебные мероприятия для восстановления зрительной функции и замедления дегенеративных процессов.
Лечение
Лечением диабетической ретинопатии занимаются врачи двух специальностей: офтальмологии и эндокринологии. Только комплексный подход к сахарному диабету может дать положительный результат. Это значит, что лечение необходимо начинать с коррекции уровня гликемии.
У пожилых пациентов сопутствующая патология в виде артериальной гипертензии усугубляет состояние, поэтому может понадобиться консультация терапевта.
Основные группы препаратов включают следующие наименования:
- Инсулин или сахароснижающие средства;
- Ангиопротекторы;
- Антиагреганты;
- Гиполипидемические;
- Гипотензивные.
На ранней стадии диабетической патологии сетчатки хороший терапевтический эффект оказывает введение стероидных препаратов в стекловидное тело. Эта процедура направлена на снижение макулярного отека при сахарном диабете.
На поздних стадиях заболевания показано лазерное коагулирование. Эта процедура предохраняет сетчатку от отслойки при диабете. В офтальмологии выделяют два вида лазерного лечения:
- Фокальное – для устранения мелких аневризм и кровоизлияний;
- Панретинальное характеризуется прижиганием всей области сетчатки, кроме макулы.
При неотложных состояниях в офтальмологии, характеризуемых отслойкой сетчатки и гемофтальмом, хирурги проводят удаление стекловидного тела и коагуляцию кровоточащих сосудов.
Профилактика и прогноз диабетической ретинопатии
Диабетикам необходим ежегодный профилактический осмотр, который включает в себя опрос, проверку зрения с использованием таблицы Сивцева-Головина и офтальмоскопию.
Все это позволяет определить степень нарушения зрения и оценить состояние глазного дна (микроаневризмы, геморрагии, проростание новых сосудов).
Корректным будет проведение профилактического осмотра офтальмологом, специализирующимся на ретинопатиях подобного рода.
Для предупреждения развития диабетической патологии сетчатой оболочки следует тщательно контролировать содержание глюкозы в крови, показатели артериального давления.
Прогноз ретинопатии напрямую зависит от уровня патологических изменений в сетчатке глаза на момент постановки диагноза. Хорошие результаты показывает профилактическое прижигание сетчатки лазером в диабетическую препролиферативную стадию.
При неадекватном лечении могут развиться осложнения в виде глаукомы, отслойки сетчатки с гемофтальмом, катаракты. Если нарушение усвоения глюкозы сочетается с артериальной гипертензией и атеросклерозом, то прогноз – неблагоприятный.
Источник: http://farmamir.ru/2017/09/diabeticheskaya-retinopatiya/
Диабетическая ангиоретинопатия сетчатки: что это, ка проявляется поражение зрения?
Диабетическая ангиоретинопатия – это специфическое осложнение сахарного диабета, патология развивается спустя 7-10 лет после начала проблем с уровнем гликемии.
С течением времени даже при условии компенсации заболевания у пациента снижается качество зрения и наступает полная слепота. Так как патологический процесс протекает довольно медленно, его можно если не купировать, то хотя бы приостановить.
В противном случае все изменения в органе зрения будут необратимыми.
Принято выделять несколько степеней ретинопатии: непролиферативная, препролиферативная, пролиферативная, терминальная. В первом случае заболевания есть возможность обратить вспять все процессы, происходящие в организме.
Данная форма болезни может длиться от года до пары лет, если гипергликемия компенсирована, показатели кровяного давления остаются в пределах нормы, уровень низкоплотного холестерина минимальный, ретинопатия может отступить навсегда.
Препролиферативная форма болезни является так называемой точкой невозврата, избавиться от проблем с глазами практически невозможно. Однако есть вероятность замедлить прогрессирование недуга, но только если пациент регулярно сдает анализы и выполняет все предписания своего доктора.
При пролиферативной форме диабетик страдает от тяжелых осложнений ретинопатии, положительную динамику заболевания добиться крайне сложно. На этом этапе необходимы:
- частые консультации эндокринолога и окулиста;
- назначение специального лечения.
Сейчас у пациента происходит частичная потеря зрительной функции.
Терминальная стадия – это последний этап болезни, когда имеют место необратимые последствия. Из-за кровяных потеков блокируется свет, застилается стекловидное тело глаза.
Сгустки сильно утяжеляют сетчатку глаза, провоцируют ее отслаивание.
Названные процессы начинаются намного раньше, но когда хрусталик не в состоянии как прежде удерживать лучи света на макуле, человек теряет зрение безвозвратно.
Что такое пролиферативная ретинопатия
Ангиоретинопатия диабетическая начинается с пролиферативной формы, когда происходит активное разрастание новых кровеносных сосудов. Можно подумать, что в этом процессе вовсе нет ничего плохого, первые дискомфортные ощущения наблюдаются в тот момент, когда контроль над ростом сосудов полностью теряется.
В результате мелкие сосуды появляются в местах, где их быть не должно. Часто это происходит в передней камере глаза, там впоследствии развивается глаукома.
Новые кровеносные сосуды быстро повреждаются и не отличаются прочностью, в глазах начинается кровотечение, сетчатка и стекловидное тело повреждаются, кровь проникает в глазное яблоко.
Из-за частых кровоподтеков имеет место одно из нарушений, в зависимости от тяжести состояния:
- частичная потеря зрения;
- слепота.
Солнечный свет не может проходить сквозь толщу крови, которой покрыта сетчатка. В этом и заключается вся причина потери возможности видеть.
В месте, где скапливается лишняя ткань, происходит также отслаивание сетчатки. Это бывает в результате того, что стекловидное тело тянет на себя сетчатку, отодвигая ее от места крепления, разрывает связь с нервными окончаниями. Сетчатка во время отслоения лишается своего кровоснабжения, наблюдается полное либо частичное отмирание тканей.
На пролиферативной стадии потеря зрения является вопросом времени, требуется готовиться к максимальному поддержанию нормального самочувствия. Иначе не избежать прогрессирующей слепоты.
Непролиферативная ретинопатия обоих глаз
Если при сахарном диабете не удается контролировать показатели сахара крови, на стенках мелких кровеносных сосудов глаз постепенно происходят патологические изменения. Сосуды становятся неоднородными, истончаются. Постепенно возникают микроскопические аневризмы, под которыми необходимо понимать расширение сосудистых стенок.
При условии прогрессирования микроаневризмы появляются кровоизлияния, чем больше численность геморрагии, чем хуже у человека зрение. Но в данном случае кровоизлияния еще нельзя назвать характерными симптомами. Их иногда сравнивают с очень маленькими точками либо штрихами.
Тонкие сосудистые стенки не могут быть надежной защитой глаз, они не справляются с ролью барьера. Таким образом, в сетчатку глаза проникают липиды, оседают в них, формируя твердый экссудат. Когда у человека с сахарным диабетом еще повышен показатель холестерина крови, таких экссудатов становится все больше.
Диабетическая ангиоретинопатия
Диабетическая ангиоретинопатия является наиболее тяжелой формой поражения глаз, длительный дефицит кровоснабжения сетчатки вызывает кислородное голодание. В итоге наблюдается гипоксия, которая станет причиной слепоты.
Патология медленно прогрессирует в течение десятилетия после постановки диагноза сахарный диабет, в зависимости от типа гипергликемии (диабет первого или второго типа) формируется симптоматика и характер ангиоретинопатии.
В начале заболевания доктор может увидеть экссудаты, геморрагии, микроаневризмы. Для диагностики болезни врачу необходимо изучить состояние зрительного органа. Симптомами также являются микроаневризмы, варикозное расширение венозных сосудов, неравномерные размеры сосудов клетчатки.
На фоне сахарного диабета диагностируют 2 стадии болезни:
- непролиферативная;
- пролиферативная.
При пролиферативной форме происходит распад зрительной функции. Чтобы своевременно установить прогрессирование недуга следует в первую очередь контролировать течение сахарного диабета.
Симптомы ретинопатии на фоне диабета
Ретинопатия протекает практически без каких-либо симптомов, начальный этап проходит для диабетика без явных признаков. Примечательно, что больной даже может не заметить, как у него падает зрение. Но при этом процесс может быть серьезно запущен.
Первым тревожным симптомом станет пелена перед глазами, она застилает глаза, зрение ухудшается из-за кровоизлияния внутри глаза. После этого у пациентов появляются темные плавающие круги, через некоторое время они могут сами по себе исчезнуть.
Кроме пелены и кругов отмечаются проблемы при чтении мелкого шрифта, работе с маленькими объектами на небольшом расстоянии от глаз. Такая особенность может носить индивидуальный характер, повсеместно не наблюдается.
Таким образом, явной симптоматики ретинопатии при сахарном диабете не происходит, единственное, что имеется – это временное ухудшение качества зрения.
Препараты для лечения глазного диабета
Диабетическая ангиоретинопатия требует лечения, которое зависит от степени и прогрессирования первоначальной болезни. Лекарственные препараты на одной стадии недуга эффективны, а на другой вовсе не приносят пользы. По этой причине весь процесс терапии обязательно должен держать под контролем доктор.
Назначают различные средства растительной и химической природы. На основе витамина В производят лекарство Нейровитан, применение не дает нежелательных реакций организма, средство абсолютно безопасно и безвредно. Аналогом станет препарат Витрум Вижн Форте.
Другое средство Гинкго Билоба, лекарство производят в форме капсул, принимают, как и витаминные комплексы – по 2 штуки в сутки. Чтобы получить реальный результат, потребуется принимать препарат непрерывно хотя бы в течение одного месяца.
Хорошо при наличии проблем с глазами при сахарном диабете назначать медикамент Ретиналамин, он помогает добиться положительной динамики недуга на самом его начале. Лекарство:
- стимулирует ткани сетчатки;
- снижает воспалительный процесс.
Характерная особенность средства заключается во введении его непосредственно в веко, предварительно разбавив водой для инъекций.
Для улучшения кровообращения, питания тканей, нормализации обменных процессов применяют Вазомаг. Лекарственный препарат замедлит проявление патологии.
Капсулы для положительного воздействия на сетчатку и капилляры – это Троксевазин, Венорутон. Благодаря применению средства удачно лечится первая стадия болезни глаз.
Самыми эффективными будут глазные капли Эмоксипин, жидкость содержится в ампулах, откуда ее набирают при помощи шприца, капают непосредственно в глаза. Во многих случаях препарат вводят инъекционно, но это делают медицинские работники в лечебном учреждении.
Как лечить диабет глаз народными средствами?
В дополнение к традиционным средствам лечения ангиоретинопатии рекомендуют применять и народные рецепты. Хорошо зарекомендовала себя крапива, а именно ее свежие листья. Из растения готовят сок, каждый день выпивают по стакану такого напитка.
Листья крапивы можно добавлять к овощным салатам, готовить из крапивы супы и другие первые блюда. Когда нет возможности применять свежие листья крапивы, вместо них можно приобрести сушеные листы. Но злоупотреблять растением нельзя, иначе организм может неадекватно отреагировать не лечение.
Полезно применять такое растение, как алоэ. Оно хорошо тем, что растение без проблем растет на подоконнике. Главное условие – кустику алоэ должно быть не менее трех лет. Берут самые крупные листы, срезают ножом, моют под проточной водой, а затем заворачивают в газету и оставляют в холодильнике на 12 суток.
Спустя это время:
- листы измельчают при помощи блендера;
- отжимают в марле;
- кипятят 2 минуты на водяной бане.
Такое средство нельзя долго хранить, каждую новую порцию используют сразу после приготовления. Достаточно принимать по чайной ложечке три раза в сутки за полчаса до еды. Если врач не запрещает, сок алоэ капают в глаза перед сном, достаточно 2-3 капли в каждый глаз.
Также можно использовать цветочную пыльцу, ее покупают в аптеке, так как собрать ее самостоятельно не удастся. Из средства готовят настойки, принимают по 3 раза в день. Одна порция – максимум чайная ложка.
Существенным ограничением становится наличие у диабетика аллергической реакции или диабетической дермопатии, в таком случае принимать пыльцу нельзя. Если больной сахарным диабетом не знает об аллергии, необходимо сначала пропить настойку пару дней и следить за своим самочувствием. При проявлении малейших признаков аллергии принимать пыльцу прекращают.
Практикуют лечение диабета глаз при помощи настойки календулы:
- 3 чайные ложки цветков заливают 500 мл кипящей воды;
- настаивают 3 часа.
Когда будет готово, средство процеживают, принимают 4 раза в сутки. Средством дополнительно промывают глаза.
Избавиться от воспалительного процесса в глазах и осложнений помогает настойка черники, свежие ягоды нужно залить стаканом кипящей воды. Спустя 1 час средство употребляют внутрь, оно поможет также и для профилактики ретинопатии.
При первой стадии ангиоретинопатии показано принимать брусничный сок. Ягоды измельчают в блендере, заливают небольшим количеством воды. Вообще брусника при сахарном диабете 2 типа полезна даже в сыром виде.
В завершение необходимо отметить еще одно действенное средство против поражения глаз при сахарном диабете, это летний сбор.
Для лечения необходимо взять корень лопуха, толокнянку, листы березы, ивы, мяту, створки фасоли, молодую траву птичьего горца, крупные листья грецкого ореха. Все ингредиенты берут в равных пропорциях, измельчают, перемешивают.
Столовую ложку сбора заливают двумя стаканами кипятка, настаивают, процеживают и принимают по половине стакана за 30 минут до еды. Длительность лечения 3 месяца, во время терапии запрещено делать перерывы.
Информация о том, какие осложнения сахарного диабета могут развиться со стороны органов зрения, предоставлена в видео в этой статье.
Укажите Ваш сахар или выберите пол для получения рекомендацийИдет поискНе найденоИдет поискНе найденоИдет поискНе найдено
Источник: https://diabetik.guru/complications/angioretinopatiya-diabeticheskaya.html
Диабетическая ретинопатия: симптомы, лечение (препараты, народные средства, диета)
Диабетическая ретинопатия – одно из типичных осложнений сахарного диабета. Оно представляет собой поражение сосудистых структур сетчатки глаза в виде прогрессирующей патологии, приводящих в терминальных стадиях к полной потере зрения.
Каковы причины данного процесса? Как его выявляют и лечат? Какие еще осложнения характерны при диабетической ретинопатии и эффективна ли профилактика заболевания? Об этом и много другом вы прочитаете в нашей статье.
Причины диабетической ретинопатии
Прямой причиной развития диабетической ретинопатии выступает комплексный патологический процесс при развитии сахарного диабета.
Сложный механизм патогенеза завязан на нарушении микроцикруляции в зрительной системе на фоне метаболических сдвигов – гематоретинальный барьер становится проницаемым для крупных молекулярных структур кровотока и нежелательные вещества попадают в сетчатку.
Последовательные негативные процессы включают в себя по мере развития диабетической ретинопатии вазодилатацию, увеличение интенсивности кровотока в зрительной системе, поражение эндотелиальных структур, закупорку капилляров, значительное возрастание проницаемости ГРБ, образование аневризм и физиологических шунтов, неоваскуляризацию, кровоизлияния. Финальный этап – дегенерация сетчатки.
Дополнительными провоцирующими факторами, «подстегивающими» развитие диабетической ретинопатии, выступает артериальная гипертензия, частая гипергликемия, сопутствующее метаболические синдромы, ожирение, почечная недостаточность в хронической форме, дислипидемия, наследственная предрасположенность, возрастные изменения гормонального фона, беременность и вредные привычки, в частности алкоголизм и регулярное табакокурение.
Классификация и симптомы диабетической ретинопатии
Современная общепринятая классификация диабетической ретинопатии включает в себя 3 основных формы заболевания со своими особенностями:
- Диабетическая ретинопатия глаз 1 степени (непролиферативная). В сетчатой оболочке глаз наблюдаются кровоизлияния и небольшие аневризмы в виде пятен либо точек, преимущественно темного цвета, локализированные по ходу расположения крупных вен и центральной части глазного дна. Также наблюдаются экссудативные очаги отек сетчатки в макулярной области;
- Диабетическая ретинопатия 2 степени (препролиферативная). У пациента есть серьезные венозные аномалии в зрительной системе, которые сопутствуют большому количеству сгруппированных экссудатов (твердых либо же рыхлых), ретинальных геморрагий интраретинальных микрососудистых аномалий;
- Диабетическая ретинопатия 3 степени (пролиферативная). Диагностируется неоваскуляризация отделов сетчатки, кровоизлияния в стекловидное тело, образование фиброзных структур в локализации преретинальных кровоизлияний. Образующиеся сосуды при этом очень хрупкие и тонкие, обычно приводят к быстрому формированию глаукомы.
Кореллирующая с вышеобозначенными формами заболевания симптоматика, включает в себя:
- При 1 степени. Отсутствие визуально выраженных проявлений – их можно обнаружить только при проведении комплексной аппаратной диагностики;
- При 2 степени. Размытость видимых предметов, проблемы с «ближним» зрением при выполнении работ либо чтении;
- При 3 степени. Значительное ухудшение зрения, появление темных пятен и пелены динамической локализации, которые могут исчезать и проявляться вновь. В случае терминальной стадии – полная потеря зрения.
Диагностика травмы
Комплекс диагностических мероприятий, проводимых квалифицированным офтальмологом, включает в себя:
- Первичное обследование глазного яблока и века;
- Проведение визиометрии;
- Измерение внутриглазного давления;
- Микробиоскопию переднего отдела органа;
- Микробиоскопию стекловидного тела и хрусталика, используя щелевую лампу;
- Офтальмоскопию по всем меридианам, от центральной части глаза до периферии, как прямую, так и обратную;
- Мониторинг сетчатки с помощью щелевой лампы и линзы Гольдмана;
- Стереоскопическое фотографирование глазного дна с помощью немидриатической и фундус камеры;
- Флуоресцеиновую ангиографию;
- Прочие мероприятия при необходимости, включая лабораторные исследования.
Лечение при 1 стадии диабетической ретинопатии
Процедура лечения 1 стадии диабетической ретинопатии включает в себя преимущественно консервативные методики. Базовые действия в первую очередь направлены не коррекцию состояния пациента с сахарным диабетом выявленного типа.
Основные мероприятия включают в себя:
- Максимально тщательный контроль за параметрами углеводного и жирового обмена. Речь идет об измерении уровня сахара в крови и применении инсулина (для 1 типа СД), либо сахароснижающих средств (для 2 типа СД) в четко обозначенной эндокринологом дозировке;
- Коррекция диеты с уменьшением в рационе углеводистой пищи по отдельной схеме, назначенной профильным специалистом;
- Приём ангиопротекторов, антиагрегантов, гипотензивных средств и иных препаратов поддерживающей терапии сахарного диабета, уменьшающей вероятность развития осложнений базового эндокринологического заболевания;
- Оптимизация контроля липидного обмена и артериального давления;
- Приём кавинтона, дициона, трентала, антиоксидантов, ферментов и витаминно-минеральных комплексов для нормализации работы периферии сосудов, общего укрепления иммунитета, восполнения нехватки полезных веществ в организме;
- Инъекции ингибиторов эндотелиального фактора роста сосудистых структур. Проводятся прямо в полость глаз, типичный препарат – ранибизумаб;
- Интравитреальные инъекции стероидов для устранения макулярного отека;
- Прочие мероприятия по жизненным и объективным показателям.
В случае неэффективности консервативной терапии и дальнейшего развития диабетической ретинопатии, офтальмолог может рекомендовать дополнительное аппаратное лечение или же оперативное вмешательство.
Лечение при 2 и 3 стадии диабетической ретинопатии
Дальнейшее прогрессирование дегенеративных поражений сетчатки глаза при диабетической ретинопатии требуют проведения дополнительных мер по недопущению развития заболевания. Помимо консервативной терапии и соблюдения рекомендаций офтальмолога, эндокринолога, кардиолога, рационально применять лазерную коррекцию, а также прямое оперативное вмешательство.
Возможные методики:
- Фотокоагуляция. Популярная неинвазивная офтальмологическая процедура, представляющая собой точечное «прижигание» сетчатки для недопущения разрастания новообразований в виде кровеносных сосудов. Как показывает современная медицинская статистика, лазерная коагуляция способна значительно замедлить процесс развития диабетической ретинопатии 2 степени в 80 процентах случаев и 3 степени в 50 процентах случаях, параллельно стабилизировав состояние пациента. Под действием направленного луча «лишние» сосуды деструктируются, после чего обработанные зоны зарастают фиброзными структурами. Проводится мероприятие под местным наркозом в условиях амбулатории либо стационара. Пациент находится в сидячем состоянии, его подбородок и лоб зафиксированы. К глазу подставляется специальная линза, взгляд фокусируется прямо. Обработка лазером проблемных зон сменяется нанесением коагулянтов, после процедуры, длящейся около получаса, проводится инстилляция антисептиками;
- Викрэктомия. Назначается при слабой эффективности фотокоагуляции, появлении дополнительных осложнений в виде отслойки сетчатки, фиброзных изменений стекловидного тела, интенсивных кровоизлияний. Основная операция проводится под общим наркозом методом подрезки связок сетчатки и удаления стекловидного тела, которое заменяется специальным раствором. Параллельно профильный специалист устраняет все сгустки, возникшие в процессе предыдущих кровоизлияний. Успешность операции в общем случае – около 80 процентов, если же ранее произошло отслоение сетчатки и её приходится возвращать на место, но вероятность положительного воздействия падает на 20-30 процентов.
Следует понимать, что от диабетической ретинопатии полностью избавиться невозможно – все основные терапевтические действия направлены на замедление дегенеративных процессов, стабилизацию состояния зрительной системы, сохранение качества и остроты зрения.
Диета и питание
При диабетической ретинопатии эндокринологи, диетологи, офтальмологи и прочие профильные специалисты рекомендуют максимально возможную коррекцию питания, направленную на стабилизацию углеводного и жирового обмена при наличии явных форм сахарного диабета. Основные принципы диеты:
- Отказ от употребления продуктов, содержащих в себе большое количество простых легкоусваиваемых углеводов;
- Дробное питание небольшими порциями, 5-6 раз в сутки;
- Исключение из рациона копченых, жареных, соленых и острых блюд. Готовить рекомендуется на пару, методом варки, иногда запеканием. Также следует значительно ограничить использование субпродуктов, фастфуда, маринадов, газированных напитков, жирного мяса и рыбы;
- Под полным запретом консервы, алкоголь и сахар – последний замещается изделиями на основе фруктозы либо же искусственными сахарозаменителями.
Рекомендуются к регулярному использованию в меню нежирные сорта мяса и рыбы, крупы, макароны из твердых сортов пшеницы, цельнозерновой хлеб с отрубями, зелень, свежие виды фруктов и ягод (включая яблоки, груши, чернику, клюкву, апельсины, киви, грейпфруты, при этом, исключая бананы, изюм, виноград, инжир).
Молочная продукция – только обезжиренная, яйца можно использовать ограниченно, не более 1 штуки в день. Из напитков рекомендуют употреблять соки, компоты и морсы без сахара, отвар шиповника, чай, минеральную воду, кофейные напитки без кофеина.
При любых обстоятельствах, коррекцию схемы питания нужно согласовывать с лечащим врачом, в особенности введение в рацион новых, ранее не используемых продуктов.
Во время лечение ретинопатии при сахарном диабете очень важно питание!
Прогноз и возможные осложнения
Диабетическая ретинопатия сама по себе является осложнением сахарного диабета, при этом полностью вылечить её невозможно. На ранних стадиях развития патологии при своевременной диагностике, проведении комплексных мероприятий консервативной, аппаратной и хирургической терапии, развитие патологии можно существенно замедлить и даже остановить.
В запущенных же случаях, особенно при сочетании СД с атеросклерозом, гипертонией и прочими проблемами, шансы на сохранение зрения достаточно низки даже при оперативном вмешательстве.
К типичным осложнениям диабетической ретинопатии обычно относят:
- Отслойку сетчатки. Провоцируется аномальным ростом новых сосудов и разрастанием рубцовой ткани;
- Глаукому. Практически всегда на средних и поздних стадиях развития диабетической ретинопатии формируется вторичная глаукома. Повышение внутриглазного давления в свою очередь при наличии вышеописанных патологий может повреждать зрительный нерв и прочие элементы глаза;
- Кровоизлияния в стекловидное тело. Типичная проблема 2 и 3 стадии диабетической ретинопатии, в ряде случаев требующая проведения викрэктомии.
Профилактика диабетической ретинопатии
Как показывает современная медицинская практика, единственным, максимально надежным методом профилактики недопущения развития диабетической ретинопатии является комплексная, контролируемая компенсация проявлений сахарного диабета.
Если человек находится в группе риска, то ему необходим регулярный мониторинг состояния как со стороны офтальмолога (обследование 2-4 раза в год), так и эндокринолога, а также иных специалистов, в частности кардиолога, нефролога.
Помимо специфических профилактических мер не стоит забывать и о нормализации суточных ритмов, регулярной физической активности, минимизации рисков появления стрессовых ситуаций, прочих общеукрепляющих мер, улучшающих качество жизни пациента.
Теперь вы знаете все про причины, симптомы и лечение диабетической ретинопатии, а также о методах терапии: препараты, диета и народные средства.
ПопулярноеПолезно знатьСвежие комментарииДовольно информативная статья. Я и консервативное лечение пробовала, сейчас к этому магнитотерапию добавила, делаю на амто прямо дома, довольно удобно. Пока болезнь не прогрессирует, это очень хорошо. До этого наблюдалось постепенное систематическое снижение зрения.Спасибо за советы, у меня тоже часто бывают такие ощущения.а я раньше только корнерегель применяла на ночь для заживления роговицы (линзы ношу), вполне этого хватало, пока не стала много времени за монитором проводить. Так сейчас еще и капли купила Артелак Всплеск и по необходимости их применяю, не снимая линз, что кстати очень удобно.
Источник: http://DrVision.ru/bolezni/setchatka/diabeticheskaya-retinopatiya.html
Диабетическая ретинопатия
Диабетическая ретинопатия является высокоспецифическим поздним осложнением сахарного диабета, как инсулинозависимого, так и инсулиннезависимого типа.
В офтальмологии диабетическая ретинопатия выступает причиной инвалидности по зрению у пациентов с сахарным диабетом в 80-90% случаев. У лиц, страдающих диабетом, слепота развивается в 25 раз чаще, чем у других представителей общей популяции.
Наряду с диабетической ретинопатией, люди, страдающие сахарным диабетом, имеют повышенный риск возникновения ИБС, диабетической нефропатии и полинейропатии, катаракты, глаукомы, окклюзии ЦАС и ЦВС, диабетической стопы и гангрены конечностей.
Поэтому вопросы лечения сахарного диабета требуют мультидисциплинарного подхода, включающего участие специалистов эндокринологов (диабетологов), офтальмологов, кардиологов, подологов.
Причины и факторы риска
Механизм развития диабетической ретинопатии связан с повреждением ретинальных сосудов (кровеносных сосудов сетчатки): их повышенной проницаемостью, окклюзией капилляров, появлением новообразованных сосудов и развитием пролиферативной (рубцовой) ткани.
Большинство пациентов с длительным течением сахарного диабета имеют те или иные признаки поражения глазного дна. При длительности течения диабета до 2-х лет диабетическая ретинопатия в той или иной степени выявляется у 15% пациентов; до 5 лет – у 28% больных; до 10-15 лет – у 44-50%; около 20-30 лет – у 90-100%.
К основным факторам риска, влияющим на частоту и скорость прогрессирования диабетической ретинопатии, относят длительность течения сахарного диабета, уровень гипергликемии, артериальную гипертензию, хроническую почечную недостаточность, дислипидемию, метаболический синдром, ожирение. Развитию и прогрессированию ретинопатии могут способствовать пубертатный возраст, беременность, наследственная предрасположенность, курение.
Классификация
С учетом изменений, развивающихся на глазном дне, различают непролиферативную, препролиферативную и пролиферативную диабетическую ретинопатию.
Повышенный, плохо контролируемый уровень сахара крови приводит к повреждению сосудов различных органов, в т. ч. сетчатки.
В непролиферативной стадии диабетической ретинопатии стенки ретинальных сосудов становятся проницаемыми и хрупкими, что приводит к точечным кровоизлияниям, образованию микроаневризм – локальному мешотчатому расширению артерий.
Через полупроницаемые стенки из сосудов в сетчатку просачивается жидкая фракция крови, приводя к ретинальному отеку. В случае вовлечения в процесс центральной зоны сетчатки развивается макулярный отек, что может привести к снижению зрения.
В препролиферативной стадии развивается прогрессирующая ишемия сетчатки, обусловленная окклюзией артериол, геморрагические инфаркты, венозные нарушения.
Препролиферативная диабетическая ретинопатия предшествует следующей, пролиферативной стадии, которая диагностируется у 5-10% пациентов с сахарным диабетом.
К способствующим факторам развития пролиферативной диабетической ретинопатии относят близорукость высокой степени, окклюзию сонных артерий, заднюю отслойку стекловидного тела, атрофию зрительного нерва.
В этой стадии вследствие кислородной недостаточности, испытываемой сетчаткой, в ней для поддержки адекватного уровня кислорода начинают образовываться новые сосуды. Процесс неоваскуляризации сетчатки приводит к повторяющимся преретинальным и ретровитреальным кровоизлияниям.
В большинстве случаев незначительные кровоизлияния в слои сетчатки и стекловидное тело рассасываются самостоятельно.
Однако при массивных кровоизлияниях в полость глаза (гемофтальме) возникает необратимая фиброзная пролиферация в стекловидном теле, характеризующаяся фиброваскулярными сращениями и рубцеванием, что в итоге приводит к тракционной отслойке сетчатки. При блокировании путей оттока ВГЖ развивается вторичная неоваскулярная глаукома.
Заболевание развивается и прогрессирует безболезненно и малосимптомно – в этом заключается ее главное коварство. В непролиферативной стадии снижение зрения субъективно не ощущается. Макулярный отек может вызывать ощущение размытости видимых предметов, затруднение чтения или выполнения работы на близком расстоянии.
В пролиферативной стадии диабетической ретинопатии, при возникновении внутриглазных кровоизлияний перед глазами появляются плавающие темные пятна и пелена, которые через некоторое время исчезают самостоятельно. При массивных кровоизлияниях в стекловидное тело резко наступает снижение или полная потеря зрения.
Диагностика
Пациентам с сахарным диабетом необходим регулярный осмотр офтальмолога с целью выявления начальных изменений сетчатки и профилактики пролиферирующей диабетической ретинопатии.
С целью скрининга диабетической ретинопатии пациентам проводится визометрия, периметрия, биомикроскопия переднего отрезка глаза, биомикроскопия глаза с линзой Гольдмана, диафаноскопия структур глаза, тонометрия по Маклакову, офтальмоскопия под мидриазом.
Наибольшее значение для определения стадии диабетической ретинопатии имеет офтальмоскопическая картина. В непролиферативной стадии офтальмоскопически обнаруживаются микроаневризмы, «мягкие» и «твердые» экссудаты, кровоизлияния.
В пролиферативной стадии картина глазного дна характеризуется интраретинальными микрососудистыми аномалиями (артериальными шунтами, расширением и извитостью вен), преретинальными и эндовитеральными кровоизлияниями, неоваскуляризацией сетчатки и ДЗН, фиброзной пролиферацией.
Для документирования изменений на сетчатке выполняется серия фотографий глазного дна с помощью фундус-камеры.
При помутнениях хрусталика и стекловидного тела вместо офтальмоскопии прибегают к проведению УЗИ глаза. С целью оценки сохранности или нарушения функций сетчатки и зрительного нерва проводятся электрофизиологические исследования (электроретинография, определение КЧСМ, электроокулография и др.). Для выявления неоваскулярной глаукомы выполняется гониоскопия.
Важнейшим методом визуализации сосудов сетчатки выступает флюоресцентная ангиография, позволяющая регистрировать кровоток в хореоретинальных сосудах. Альтернативой ангиографии может служить оптическая когерентная и лазерная сканирующая томография сетчатки.
Для определения факторов риска прогрессирования диабетической ретинопатии проводится исследование уровня глюкозы крови и мочи, инсулина, гликозилированного гемоглобина, липидного профиля и др. показателей; УЗДГ почечных сосудов, ЭхоКГ, ЭКГ, суточное мониторирование АД.
В процессе скрининга и диагностики необходимо ранее выявление изменений, указывающих на прогрессирование ретинопатии и необходимость проведения лечения с целью предупреждения снижения или потери зрения.
Наряду с общими принципами лечения ретинопатий терапия включает коррекцию метаболических нарушений, оптимизацию контроля за уровнем гликемии, АД, липидного обмена. Поэтому на данном этапе основная терапия назначается эндокринологом-диабетологом и кардиологом.
Осуществляется тщательный контроль уровня гликемии и глюкозурии, подбор адекватной инсулинотерапии сахарного диабета; производится назначение ангиопротекторов, гипотензивных средств, антиагрегантов и др. С целью лечения макулярного отека выполняются интравитреальные инъекции стероидов.
Пациентам с прогрессирующей диабетической ретинопатией показано проведение лазерной коагуляции сетчатки. Лазеркоагуляция позволяет подавить процесс неоваскуляризации, добиться облитерации сосудов с повышенной ломкостью и проницаемостью, предотвратить риск отслойки сетчатки.
В лазерной хирургии сетчатки при диабетической ретинопатии используются несколько основных методов. Барьерная лазеркоагуляция сетчатки предполагает нанесение парамакулярных коагулятов по типу «решетки», в несколько рядов и показана при непролиферативной форме ретинопатии с макулярным отеком.
Фокальная лазерная коагуляция применяется для прижигания микроаневризм, экссудатов, мелких геморрагий, выявленных в ходе ангиографии.
В процессе панретинальной лазерной коагуляции коагуляты наносятся по всей зоне сетчатки, за исключением макулярной области; этот метод в основном применяется на препролиферативной стадии для предупреждения ее дальнейшего прогрессирования.
При помутнении оптических сред глаза альтернативой лазеркоагуляции служит транссклеральная криоретинопексия, основанная на холодовой деструкции патологических участков сетчатки.
В случае тяжелой пролиферативная диабетической ретинопатии, осложненной гемофтальмом, тракцией макулы или отслойкой сетчатки, прибегают к выполнению витрэктомии, в ходе которой удаляется кровь, само стекловидное тело, рассекаются соединительнотканные тяжи, прижигаются кровоточащие сосуды.
Прогноз и профилактика
Тяжелыми осложнениями диабетической ретинопатии могут стать вторичная глаукома, катаракта, отслойка сетчатки, гемофтальм, значительное снижение зрения, полная слепота. Все это требует постоянного наблюдения пациентов с сахарным диабетом эндокринологом и офтальмологом.
Большую роль в предотвращении прогрессирования диабетической ретинопатии играет правильно организованный контроль уровня сахара крови и артериального давления, своевременный прием сахароснижающих и гипотензивных препаратов. Своевременное проведение профилактической лазеркоагуляции сетчатки способствует приостановке и регрессу изменений на глазном дне.
Источник: http://www.krasotaimedicina.ru/diseases/ophthalmology/diabetic-retinopathy