Острый приступ глаукомы
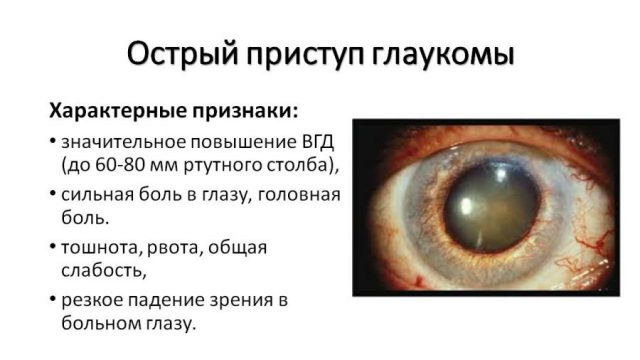
Острый приступ глаукомы – состояние резкого и значительного повышения внутриглазного давления выше 50 мм.рт.ст. Причины развития приступа до сих пор недостаточно выяснены. Известно, что острый приступ глаукомы нередко развивается вслед за неприятными волнениями.
Известие о смерти близкого человека, семейная ссора, материальный ущерб и ряд других неприятностей могут послужить толчком к развитию острого приступа глаукомы. Острый приступ глаукомы может быть вызван также действием атропина или препаратов, содержащих его.
Вот почему пожилым людям вводить атропин можно только после предварительного измерения внутриглазного давления.
Острый приступ глаукомы на здоровом глазу часто возникает без каких-либо на то причин. Острый приступ глаукомы начинается внезапно, чаще всего ночью или в утренние часы
Глаукома развивается у людей пожилого возраста. Редко она начинается в возрасте до 50 лет. Чаще всего острый приступ глаукомы наблюдается у лиц 60—70-летнего возраста.
Глаукома может возникнуть в любом возрасте, но чаще всего это заболевание развивается в пожилом возрасте.
| Возрастные группы | Частота заболевания |
| Новорожденные | 1 случай глаукомы примерно на 10 000 новорожденных детей |
| 40–50 лет | Первичную глаукому специалисты диагностируют примерно у 0,1% населения |
| 60–75 лет | В этой возрастной группе глаукома наблюдается примерно в 1,5–2% случаев. |
По данным Всемирной Организации Здравоохранения глаукома является основным заболеванием, которое, при отсутствии своевременного лечения, необратимо вызывает слепоту. Более 5 млн. человек потеряли зрение вследствие глаукомы, что составляет 13,5% от всех слепых в мире.
Причины развития глаукомы
В здоровом глазу постоянно поддерживается определенное давление (18–22 мм рт. ст.) благодаря балансу притока и оттока жидкости. При глаукоме нарушается циркуляция жидкости. Жидкость накапливается, и внутриглазное давление начинает расти.
Зрительный нерв и другие структуры глаза испытывают повышенную нагрузку, нарушается кровоснабжение глаза. В результате глазной нерв атрофируется, и зрительные сигналы перестают поступать в головной мозг.
Человек начинает хуже видеть, нарушается периферическое зрение, в результате чего ограничивается зона видимости; и в итоге может наступить слепота.
Предвестники острого приступа глаукомы
Существуют предвестники острого приступа глаукомы. К ним относятся затуманивание зрения и видение радужных кругов вокруг источников света. Эти явления обусловлены внезапным и быстрым повышением внутриглазного давления, которое нарушает обменные процессы в роговой оболочке.
Вследствие этого роговица мутнеет, что проявляется затуманиванием зрения. Этим же объясняется и видение радужных кругов. При взгляде на источник света больной видит вокруг него такой же радужный круг, какой видит здоровый человек вокруг источника света на улице в туманную погоду.
Больные, у которых никогда не было острого приступа, могут и не знать, что это предвестники острого приступа глаукомы. Иногда на протяжении многих лет глаукома проявляется только предвестниками.
Однако больные, побывавшие у врача, знают, что вслед за предвестниками может появиться и острый приступ, поэтому они обращаются за медицинской помощью сразу же, как только появляются первые симптомы глаукомы.
Однако далеко не всегда острому приступу глаукомы предшествуют его предвестники. Нередко он развивается совершенно неожиданно как для самого больного, так и для окружающих.
Симптомы острого приступа глаукомы
В типичных случаях вначале появляются боли в глазу, светобоязнь. Боли быстро усиливаются, захватывают всю половину головы, а иногда распространяются на всю голову, на верхние или даже нижние челюсти.
Головные боли обычно достигают такой интенсивности, что к ним присоединяется тошнота или даже рвота. Появляются озноб, повышение температуры тела, замедление пульса и другие симптомы расстройства функций сердечно-сосудистой системы. В ряде случаев головные боли бывают непереносимыми.
От них больные буквально теряют рассудок.
А наличие рвоты, признаков расстройств “сердечно-сосудистой деятельности дает основание для неправильного диагноза, и таких больных направляют в терапевтическое или неврологическое, а иногда даже в инфекционное отделение больницы с диагнозами «отравление», «кровоизлияние в мозг», «инфекционный гепатит» и другими.
Между тем, даже поверхностный осмотр глаз показывает, что один из них (редко — оба) значительно изменен.
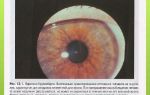
Признаки острого приступа глаукомы настолько очевидны, что их может обнаружить и средний медицинский работник. Это покраснение глаза, расширение зрачка и отсутствие его реакций на свет, а также изменение цвета зрачка. Вместо черного цвета при остром приступе глаукомы зрачок кажется зеленоватым.
Но самым главным признаком острого приступа глаукомы является резкое уплотнение глаза. Глаз при ощупывании его указательными пальцами обеих рук кажется твердым как камень.
Для уверенности можно сравнить твердость больного и здорового глаза, а при двустороннем приступе — твердость глаза у больного и у здорового человека.
Виды глаукомы
Открытоугольная глаукома составляет более 90% случаев заболевания этим недугом. При открытоугольной глаукоме доступ к естественной дренажной системе открыт, но нарушены ее функции. Результат — постепенное повышение внутриглазного давления.
Как правило, открытоугольная глаукома характеризуется бессимптомным, практически незаметным течением заболевания. Так как поле зрения сужается постепенно (процесс может продолжаться несколько лет), человек иногда совершенно случайно обнаруживает, что у него видит только один глаз.
В некоторых случаях можно выявить жалобы на периодическое появление радужных кругов при взгляде на источник света, “затуманивание”, астенопических жалоб, связанных с ослаблением аккомодации.
При закрытоугольной форме глаукомы внутриглазнаяжидкость накапливается из-за того, что нет доступа к естественной дренажной системе глаза – радужка перекрывает угол передней камеры. В результате чего давление нарастает, и это может привести к острому приступу глаукомы, который сопровождается:
- Резкой болью в глазу и в соответствующей половине головы;
- Явными зрительными нарушениями (затуманивание зрения или резкое понижение вплоть до полной слепоты);
- Покраснение глаза (расширение сосудов переднего отрезка глазного яблока), отек роговицы, уменьшение глубины передней камеры, расширение зрачка и отсутствие его реакции на свет;
- Появлением ореолов вокруг источников света.
Неотложная помощь при острой глаукоме
Неотложная помощь при остром приступе глаукомы должна проводиться врачом офтальмологом или другим медицинским персоналом, имеющим достаточную квалификацию.
При подозрении на данный диагноз больной должен быть незамедлительно отправлен в глазное отделение больницы или специализированную офтальмологическую клинику, т.к.
может понадобиться хирургическое вмешательство при неэффективности медикаментозного лечения.
По возможности необходимо измерить внутриглазное давление тонометром. Данные измерения давления в одном и в другом глазу указать в справке, с которой больной должен быть срочно направлен в глазное отделение больницы.
Перед отправкой больного необходимо принять все возможные меры для снижения внутриглазного давления и устранения болей: дать больному внутрь 0,5 г диакарба (или любой другой диуретик).
В глаз несколько раз закапать 1 % раствор пилокарпина или любых других суживающих зрачок капель с гипотензивным эффектом.
Лечение приступа острой глаукомы
1.Пилокарпин 1-2% закапывать глаз по 1 капле каждые пятнадцать минут, на протяжении одного часа. Далее по 1 капле через каждые полчаса (4 раза), потом через каждый час (3 раза), затем 6 раз в день. 2.Тимолол (раствор 0.5%), инстилляция по 1 капле два раза в день. 3.Диакарб таблетированно по 0.25-0.5г два раза в день.4.
Маннитол 15% раствор капельно внутривенно (30 минут). 10мл на 10кг. массы тела. 5.Фуросемид внутримышечно (в/м) или внутривенно (в/в) 20 мг/сутки. При отсутствии улучшения зрения после вышеперечисленного лечения в течении 4 часов, вводят литическую смесь (однократно): хлорпромазин 2.5%-1мл в/м, димедрол 2%-1мл в/м, тримеперидин 2%-1мл в/м.
После этого лежать в постели 3 часа.
Затем проводят лазерную иридэктомию (удаление части радужки) Если приступ не купировался в течении 24 часов – необходимо хирургическое лечение.
Прочитайте также:
Источник: https://krasgmu.net/publ/ostryj_pristup_glaukomy_prichiny_i_lechenie/7-1-0-817
Острый приступ глаукомы
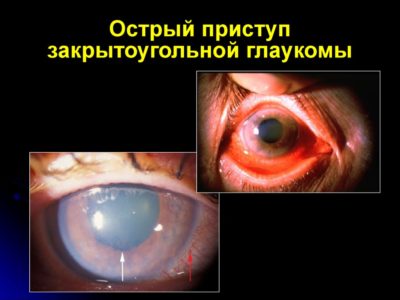
Острый приступ глаукомы развивается в результате внезапного и резкого повышения внутриглазного давления. Часто острый приступ может возникнуть на фоне хронически протекающей глаукомы в связи со стрессом, переохлаждением, повышенными физическими нагрузками, длительной работой с наклоном головы. Иногда приступ возникает без какой-либо видимой причины.
Что это?
Острый приступ первичной глаукомы — заболевание возникает у людей старше 50 лет. Заболевание, похожее на острый приступ первичной глаукомы, но возникающее у более молодых людей, обычно представляет собой вторичную глаукому, о чем будет сказано ниже.
Острый приступ глаукомы начинается внезапно примерно у одного из 20 больных.
У остальных прежде чем появляется приступ временами наступает затуманивание зрения, а при взгляде на свет они видят радужные круги вокруг его источника.
Эти предвестники развиваются в тех случаях, когда быстро повышается внутриглазное давление, но оно еще не достигает того критического уровня, на котором начинаются боли в глазу и другие признаки острого приступа глаукомы.
Острый приступ первичной глаукомы представляет собой ангионевротическое заболевание и в начальной стадии развития имеет мало общего с так называемой открытоугольной глаукомой; кроме названия, только один признак — повышение внутриглазного давления. Механизм повышения внутриглазного давления в том и другом случае совершенно различен.
Об этом свидетельствуют и клинические проявления этих заболеваний. Если первичная открытоугольная глаукома не связана с эмоциональными воздействиями, то острый приступ первичной глаукомы, как правило, возникает вследствие отрицательных эмоций.
Известие о смерти, болезни близкого человека, известия о других несчастьях — вот наиболее частые факторы, включающие пусковой механизм острого приступа глаукомы.
Симптомы
Основными симптомами острого приступа первичной глаукомы являются: резкая боль в глазу, которая отдается головной болью (чаще всего в области лба и виска на стороне пораженного глаза) и может сопровождаться тошнотой, рвотой, неприятными ощущениями в области сердца и брадикардией, общей слабостью. Эти симптомы затрудняют постановку диагноза, и из-за этого иногда больному не оказывается срочная, необходимая при остром приступе глаукомы, медицинская помощь. Начинается лечение совсем от других заболеваний, что может только ухудшить состояние.
При остром приступе глаукомы у пациентов присутствует:
- Боль в глазу
- Боль в надбровной области и во всей половине головы
- Затуманивание зрения и появление радужных кругов при взгляде на свет.
Признаки
Однако подобные предвестники могут и вовсе отсутствовать. В этом случае приступ наступает для больного совершенно неожиданно. Симптомы острого приступа глаукомы — быстро усиливающаяся боль в глазах, которая как бы расползается по всей поверхности головы. Также глаукома сопровождается наличием светобоязни.
Головная боль может достигнуть такой интенсивности, что становится причиной возникновения тошноты и даже рвоты. Ухудшается общее самочувствие больного: начинает бить озноб, что свидетельствует о резком повышении температуры тела, замедляется пульс, возможны иные проявления нарушения работы сердечно-сосудистой системы.
Иногда боль становится невыносимой, больной теряет способность осознавать свои поступки, иногда случаются потери сознания.
Эти клинические проявления сходны с симптоматикой многих заболеваний, что значительно усложняет быструю постановку правильного диагноза.
Поэтому нередко больных на скорой помощи доставляют в терапевтическое, инфекционное отделение или в невралгию с предположениями на отравление, инфекционные или сердечно-сосудистые заболевания и другие патологии, имеющие сходную клиническую картину.
Однако достаточно поверхностного осмотра глаз, чтобы заметить изменения в одном из них, так как оба глаза одновременно редко поражаются, особенно в дебюте болезни.
Острый приступ глаукомы способен отличить медработник среднего уровня. Признаками этого заболевания является покраснение белка глаза, расширенный зрачок, не реагирующий на свет, измененный цвет зрачка. Острый приступ характеризуется зеленоватым оттенком зрачка.
Но главным симптомом, позволяющим отличить глаукому от иных глазных заболеваний, является сильное уплотнение глаза. Если ощупать глаз указательными пальцами, кажется, что трогаешь твердый материал, подобный камню.
При одностороннем приступе для большей уверенности в правильности постановки диагноза можно для сравнения ощупать больной и здоровый глаз пациента, твердость их при этом будет существенно отличаться.
Как развивается
В большинстве случаев острый приступ глаукомы имеет так называемых предвестников. Это пелена на глазах (затуманивание) и появление радужных кругов, которые окружают источник света.
Подобные явления являются следствием внезапного и быстрого повышения внутриглазного давления, в результате чего происходит нарушение обменных процессов в роговице. Результатом становится помутнение роговой оболочки, чем и объясняется возникновение пелены перед глазами.
Помутнение роговицы приводит также и к образованию радужных кругов. Если больной посмотрит на источник света, то вокруг него образуется радуга. Точно также появляется радужный круг перед глазами абсолютно здорового человека, если посмотреть на солнце в туманную погоду или после дождя.
Люди, у которых приступ глаукомы случается впервые, не придают значения подобным проявлениям. Предвестники глаукомы могут начать возникать еще за несколько лет до развития самого заболевания.
Но те люди, у которых приступ уже происходи не впервые, знают, что появление радуги и затуманивание — это первые симптомы приступа глаукомы, поэтому не откладывают поход к офтальмологу. Такие больные в той же мере нуждаются в неотложной помощи, что и люди с первичным приступом.
Лечение
Лечение при остром приступе глаукомы. При остром приступе глаукомы требуется неотложная медицинская помощь. Назначают, инсталляции 2% раствора пилокарпина гидрохлорида через каждые 15 мин в течение первого часа, через каждые 30 мин в последующие 2 ч и затем через каждый час.
Многократные инсталляции можно заменить закладыванием за нижнее веко полимерной пленки с пилокарпином. Одновременно с пилокарпином назначают 0,5 г диакарба или раствор глицерина. Рекомендуются также отвлекающие средства в виде пиявок на висок на стороне больного глаза, горячих ножных ванн, солевого слабительного.
При артериальной гипертонии вводят литическую смесь (1 мл аминазина, 1 мл димедрола или 2 мл пипольфена и 1 мл промедола). Во избежание ортостатического коллапса больной должен в течение 4 ч находиться в положении лежа. Больным с артериальной гипотонией литическая смесь противопоказана.
Если, несмотря на активное лечение, через 24 ч приступ не купируется, необходима антиглаукомная операция.
Неотложная помощь
Неотложная помощь при остром приступе глаукомы должна проводиться врачом офтальмологом или другим медицинским персоналом, имеющим достаточную квалификацию.
При подозрении на данный диагноз больной должен быть незамедлительно отправлен в глазное отделение больницы или специализированную офтальмологическую клинику, т.к.
может понадобиться хирургическое вмешательство при неэффективности медикаментозного лечения.
По возможности необходимо измерить внутриглазное давление тонометром. Данные измерения давления в одном и в другом глазу указать в справке, с которой больной должен быть срочно направлен в глазное отделение больницы.
Перед отправкой больного необходимо принять все возможные меры для снижения внутриглазного давления и устранения болей: дать больному внутрь 0,5 г диакарба (или любой другой диуретик).
В глаз несколько раз закапать 1 % раствор пилокарпина или любых других суживающих зрачок капель с гипотензивным эффектом.
Источник: http://proglaziki.ru/bolezni/glaukoma/ostryj-pristup-glaukomy.html
Острый приступ глаукомы: причины, симптомы, первая помощь

Глаукома – офтальмологическое заболевание, которое характеризуется повышением внутриглазного давления постоянного или периодического характера. Очень часто у пациентов старше 40 лет возникает быстрый (внезапный) скачок внутриглазного давления – это острый приступ глаукомы.
Если в этом случае больному не будет оказана неотложная помощь, то острый приступ может привести к полной потере зрения.
Содержание
Спровоцировать стремительный подъем внутриглазного давления могут:
- стрессовые ситуации;
- значительная физическая нагрузка;
- переохлаждение или длительное пребывание на солнце;
- употребление излишней жидкости, выпитой за один прием;
- длительное сохранение положения с наклоненной вперед головой;
- прием Атропина или лекарственных средств, в составе которых он присутствует.
Существуют основные факторы, наличие которых способствует стремительному развитию заболевания:
- женский пол;
- возраст более 40 лет;
- национальность;
- дальнозоркость с раннего возраста;
- нарушение кровообращения органов зрения;
- отсутствие регулярных осмотров у офтальмолога.
До наступления приступа у пациента могут проявляться симптомы, свидетельствующие о росте внутриглазного давления, например, появляются радужные круги при фокусировании зрения на источнике света, туман в глазах и др.
При остром приступе наблюдаются характерные симптомы:
- сильные болевые ощущения в области глаза;
- сильная головная боль;
- тошнота, рвота;
- резкая, сильная боль в сердце;
- пульсирующие болевые ощущения в области живота;
- повышенная температура тела;
- общая слабость и недомогание.
Острый приступ глаукомы нередко путают с сердечным спазмом или мигренью из-за схожести симптомов. В этом случае нужно исследовать зрачок пациента. При острой глаукоме зрачок пациента не реагирует на свет, а также присутствуют дополнительные симптомы: болевые ощущения при надавливании и «окаменение» глазного яблока.
Неотложная помощь является первой ступенью к купированию острого состояния. Пациента необходимо немедленно доставить в ближайшее офтальмологическое отделение и госпитализировать. Ведь острый приступ может спровоцировать осложнения в работе нервной системы, а также рецидив заболеваний сердца.
Лечение глаукомы сводится к тому, чтобы устранить болевой синдром, нормализовать внутриглазное давление и обеспечить питание органа зрения.
Для нормализации кровообращения при острой глаукоме назначают глазные капли, которые оказывают сосудосуживающее действие, такие как Пилокарпин или Тимолол.
Капли Пилокарпин для купирования обострения глаукомы показано капать по 1 капле через четверть часа на протяжении 60 минут. Затем врач назначает 4 инсталляции через каждые 30 минут по 1 капле Пилокарпина. Далее – 3 закапывания, через каждый час и потом 6 инсталляций на протяжении суток.
Глазные капли Тимолол показано капать дважды по 1 капле в течение 24 часов.
Болевой синдром при острой фазе устраняют с помощью инъекции Промедола, которые делают как внутримышечно, так и внутривенно.
Острый приступ глаукомы лечат также с помощью мочегонных препаратов – это Диакарб и Фуросемид. Они выводят излишки жидкости из организма и нормализуют кровообращение. Одновременно с капельной терапией пациенту необходимо принять препарат Диакарб. Разовая дозировка мочегонного препарата Диакарб равна 0,5 грамм.
Снизить приток крови к органам зрения помогут также горчичники, поставленные на голень, горячие ванночки для ног, солевые слабительные. Если у вас не оказалось под рукой горчичников, можно воспользоваться простой горчицей и сделать компресс на икроножные мышцы нижних конечностей.
Если врач-офтальмолог после проведения неотложной помощи не наблюдает положительной динамики, то назначает литическую смесь, в которую входят: тримеперидин, димедрол, хлорпромазин. Ее вводят внутримышечно и после инъекции пациент должен принять положение лежа минимум на три часа.
Если на протяжении 24 часов не удается купировать приступ глаукомы, то врач может назначить хирургическое вмешательство.
Лазерная хирургия – это отличный метод избавления от глаукомы и предотвращения повторных острых приступов. Ученые провели массу исследований, которые доказали, что операция, проведенная лазером, не только снимет симптомы заболевания, но устранит его навсегда.
Помните! Если врач-офтальмолог купировал острый приступ, то он не избавил вас от заболевания в целом. И через некоторое время приступ может повториться вновь уже с большей силой, а это в свою очередь приведет к слепоте.
Лечение недуга нужно проводить лазером. Суть операции состоит в том, что квалифицированный специалист прожигает лазером радужную оболочку глаза.
Вследствие этого внутри органа зрения образуется маленькое отверстие, которое способствует нормальной циркуляции внутриглазной жидкости.
Если операция с помощью лазера не принесла ожидаемых результатов, врач назначает хирургическую операцию, которую выполняют вручную.
Хирургическое лечение органов зрения проводит квалифицированный специалист. Он с помощью хирургического инструмента, скальпеля, увеличивает расстояние (зазоры) между роговицей глаза и радужной оболочкой. Тем самым хирург исключает риск развития побочных эффектов и осложнений после операции.
Обычно врач проводит хирургическую операцию по устранению глаукомы на обоих глазах, исключая риск перехода и прогрессирования заболевания на здоровый орган зрения.
Люди преклонного возраста, как правило, страдают от заболевания чаще остальных и никто из них не застрахован от внезапно развивающегося приступа. Поэтому в данной ситуации, очень важно проводить профилактические мероприятия систематически. Они помогут сохранить зрение и исключить резкий скачок внутриглазного давления.
Медики выделяют основные профилактические мероприятия:
- систематически посещайте врача-офтальмолога, измеряйте и контролируйте внутриглазное давление;
- откажитесь от вредных привычек, придерживайтесь здорового образа жизни;
- регулярно соблюдайте режим дня;
- исключите чрезмерные физические нагрузки;
- не пейте много жидкости за один прием;
- не носите одежду, которая препятствует нормальному кровообращению (галстук, шарф и др.);
- старайтесь избегать стрессовых ситуаций;
- ежедневно гуляйте.
Глаукома – это заболевание, от которого никто не застрахован. Поэтому если у вас врач диагностировал данную патологию, не отчаивайтесь.
У вас есть шанс сохранить зрение и исключить внезапный скачок внутриглазного давления. Главное, соблюдайте основные профилактические мероприятия и болезнь вам будет не страшна.
Источник: https://EyeCareTips.ru/zabolevaniya/glaukoma/ostryy-pristup-glaukomy
Острый приступ глаукомы: признаки, симптомы и мед. помощь
Состояние, при котором наблюдается резкое повышение внутриглазного давления более, чем 50 мм. рт. ст.
Особенно часто такие приступы возникают при закрытоугольной глаукоме. Как правило, большой скачок внутриглазного давления проявляется после различного рода нервных ситуаций. Также к острому приступу глаукомы могут привести и некоторые медикаментозные препараты.
Одним из таких препаратов является атропин.
По этой причине настоятельно рекомендуется пациентам с заболеванием глаукомы и пожилым людям перед введением медикаментозных препаратов с атропином в качестве действующего вещества выполнять измерение внутриглазного давления.
Предвестники острого приступа глаукомы
Острый приступ глаукомы может возникать и на здоровом глазу без каких-либо явных причин.
Современная офтальмология пока так и не научилась предугадывать появление приступа и определять абсолютно точные причины его развития. Однако, известно, что острый приступ глаукомы, как правило, возникает ночью или ранним утром. Риск появления приступов увеличивается у лиц, достигших 50-летнего возраста.
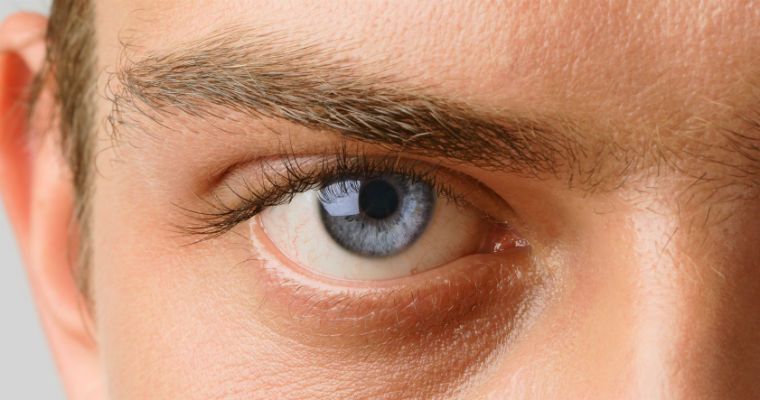
Из накопленного опыта можно выделить несколько симптомов, возникающих непосредственно перед развитием острого приступа глаукомы. К предвестникам приступа относится затуманивание зрения и появление радужных кругов вокруг ярких источников света.
Эти явления обусловлены быстрым и большим повышением внутриглазного давления, что приводит к нарушению обменных процессов в роговой оболочке глаза. Именно из-за нарушения обменных процессов и происходит затуманивание зрения и появление радужных кругов. Очень часто предвестники могут проявляться долгие годы и не приводить к развитию острого приступа глаукомы.
Однако, рекомендуется при появлении первых признаков обратиться к офтальмологу, пройти диагностику и, в случае необходимости, провести необходимое лечение.
Признаки и симптомы острого приступа глаукомы
К типичным симптомам характерным для острого приступа глаукомы относятся резкие глазные боли, светочувствительность (светобоязнь). Как правило, боль носит ярко выраженный характер, появляется внезапно и быстро распространяется по всей голове, вплоть до нижней челюсти.
Из-за сильных головных болей могут появляться ощущения тошноты или даже рвота. Также может проявляться озноб, повышение температуры тела, симптомы расстройства функций сердечно-сосудистой системы, такие как замедление пульса.
Такая ярко выраженная и разная симптоматика при остром приступе глаукомы может служить причиной постановки неправильного диагноза и пациенту может быть назначено неправильное лечение.
Однако, распознать острый приступ глаукомы можно даже невооруженным взглядом, посмотрев на глаза больного. Для приступа характерны следующие глазные изменения:
— покраснение глаз,
— расширение зрачка,
— отсутствие реакции на свет,
— изменение цвета зрачка.
Также к основным признакам глаукомы относится резкое уплотнение глаза. Из-за большого внутриглазного давления глаз становится на ощупь как камень.
Медицинская помощь при остром приступе глаукомы
Глаукома довольно опасное заболевание, которое может приводить к полной потере зрения. При остром приступе глаукомы больному необходима срочная медицинская помощь.
Неотложная медицинская помощь должна проводиться квалифицированным врачом-офтальмологом. Пациент должен быть немедленно отправлен в специализированную офтальмологическую клинику, где есть все необходимые медикаментозные препараты и офтальмологическое оборудование.
После того, как больного доставляют в клинику, проводится осмотр и замер внутриглазного давления. В случае подтверждения острого приступа глаукомы, проводится медикаментозное лечение. Если консервативное лечение не дает эффект на протяжении нескольких часов, и внутриглазное давление не снижается, то прибегают к лазерным и хирургическим методам лечения.
При своевременном обращении в профильную клинику можно успешно справиться с острым приступом глаукомы и не допустить осложнений.
Обратившись в наш офтальмохирургический центр «ИРИС», Вы можете не сомневаться, что лечение пройдет на самом высоком уровне. В нашем центре есть все необходимое современное оборудование для диагностики и лечения острого приступа глаукомы.
Наш опыт и квалифицированные специалисты помогут сохранить Вам зрение на долгие годы.
Источник: http://iris-center.ru/ostryj-pristup-glaukomy/
Острый приступ глаукомы
Главная / Болезни глаз / Глаукома
Острый приступ глаукомы развивается в следствии резкого увеличения внутриглазного давления (ВГД). Чаще всего он встречается у немолодых людей, а страдает, как правило, один глаз. Причинами возникновения часто являются нервные срывы и стрессы.
Основные признаки приступа глаукомы: помутнение зрения и возникновение кругов цвета радуги, исходящих от источников света.
Такие изменения зрения случаются из-за резкого повышения ВГД, что чревато нарушением обменных процессов в оболочке глаза. Роговица начинает мутнеть, вследствие чего происходит помутнение зрения. Обратив взор на лампочку, человек с приступом глаукомы видит радужные круги, которые у здорового человека возникают только во время тумана.
Бывают случаи, когда глаукома проявляется сразу внезапным приступом.
Симптомы приступа глаукомы
Острый приступ глаукомы сопровождается:
- резким появлением боли в глазу;
- появлением головной боли (в основном в области лба и виска со стороны больного глаза);
- внезапно уменьшается острота зрения — иногда сохраняется только светоощущение.
Также нередко возникает:
- тошнота;
- рвота;
- неприятные ощущения в области сердца;
- общая слабость;
- головокружение;
- иногда повышается температура.
Наличие этих симптомов усложняет диагностику и могут привести к неправильному лечению. По этой причине врачи настоятельно рекомендуют провести тщательное обследование на наличие глаукомы у пациента, имеющего вышеперечисленные жалобы.
Осмотр глаз в момент возникновения патологии показывает, что один глаз находится в спокойном состоянии, а в другом резко выражается покраснение глаза и застойная инъекция. На роговице заметны отеки.
Зрачок глаза расширенный и имеет овальную форму, а также не реагирует на свет и изменяет оттенок на зеленоватый. Главным же признаком считается быстрое уплотнение глазного яблока. При пальпации сильно повышается болезненность глаза, создается ощущение, что он «каменный».
ВГД значительно повышается, а глазное дно невозможно осмотреть. Сетчатка бледнеет, и расширяются вены.
Повышение внутриглазного давления можно определить ощупыванием глаз через веки. Глаз с повышенным уровнем ВГД будет очень твердым на ощупь.
Первая помощь
Опасность приступа глаукомы в том, что если не оказать своевременной помощи, то высока вероятность необратимого отмирания зрительного нерва и наступления полной слепоты.
Первая помощь при данной патологии, прежде всего, заключается в срочном снижении уровня внутриглазного давления.
Для этого нужно:
- подкожно ввести Промедол (раствор 2%, 1 мл) либо иной анальгетик;
- следует принять таблетку Фонурита или же Диакарба, несмотря на возможное возникновение тошноты и рвоты;
- в оба глаза необходимо закапать капли с однопроцентным раствором Фосфакола или Пилокарпина;
- не помешает горячая ванна для ног больного.
Чем быстрее начнется лечение, тем больше шансов сохранить зрение. По этой причине важно при возникновении симптомов приступа глаукомы немедленно вызвать врача или доставить человека в больницу самостоятельно. Никакое другое заболевание глаза не требует настолько срочного лечения, как острый приступ глаукомы.
Лечение острого приступа глаукомы
На протяжении первого часа лечения в пораженный глаз закапывают Пилокарпин или Тимолол через каждые 10 минут. Также назначается внутривенное введение раствора хлорида натрия.
Ванночки для ног больного и горчичники к икорным мышцам делаются в течении часа для того, чтобы уменьшить приток крови к глазным яблокам и снизить внутриглазное давление.
В случае, если сутки в офтальмологическом отделении не приносят результата и уровень ВГД остается повышенным, проводится хирургическое вмешательство.
Люди, болеющие закрытоугольной глаукомой, должны знать, что вероятность возникновения у них приступа глаукомы высока.
Поэтому пациентам не следует употреблять большое количество жидкости одновременно, длительный период времени находиться в положении, при котором их голова под наклоном, принимать много каких-либо медицинских препаратов.
Также обязательно нужно иметь при себе глазные капли, таблетки Диакарба и при повышении ВГД самостоятельно снижать его.
Иридоциклит: отличие от ОПГ
Иридоциклит — воспаление радужной оболочки глаза. Такое явление возникает не часто.
Болезнь сопровождается болью внутри глаза и в висках, слезотечением, светобоязнью, ухудшением зрения.
Симптомы иридоциклита:
- расширение внутриглазных сосудов;
- цвет радужки отклоняется от нормы;
- зрачок становится неправильной формы.
По этим причинам иридоциклит иногда путают с острым приступом глаукомы.
Диагностические признаки, которые отличают острый приступ глаукомы от иридоциклита следующие. У приступа:
- инъекция застойная, расширяются все сосуды глаза;
- роговица помутневшая, поверхность не блестит;
- уровень чувствительности роговицы сильно уменьшается или полностью отсутствует;
- передняя камера уменьшенная;
- радужка отечная;
- зрачок расширенный;
- характерные головные боли;
- ухудшение общего самочувствия;
- уровень ВГД сильно повышен.
У иридоциклита:
- инъекция воспалительная, либо смешанная;
- роговица с гладкой поверхностью и блестит;
- уровень чувствительности роговицы сохраняется;
- передняя камера глаза нормальная или отсутствует равномерная глубина;
- гиперемия радужки, измененный оттенок, сглаживание рельефа;
- сужение и неправильная форма зрачка;
- преобладают боли внутри глаза;
- уровень внутриглазного давления в норме, либо сниженный.
Источник: http://vashe-zrenie.ru/bolezni-glaz/glaukoma/ostryj-pristup.html
Глаукома
Глаукома – одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты.
В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс.
новорожденных; в группе 40-45-летних людей – в 0,1% случаев; у 50-60-летних – в 1,5% наблюдений; после 75 лет – более чем в 3% случаев.
Под глаукомой понимают хроническое заболевание глаз, протекающее с периодическим или постоянным повышением ВГД (внутриглазного давления), расстройствами оттока ВГЖ (внутриглазной жидкости), трофическими нарушениями в сетчатке и зрительном нерве, что сопровождается развитием дефектов поля зрения и краевой экскавации ДЗН (диска зрительного нерва). Понятием «глаукома» сегодня объединяют около 60 различных заболеваний, имеющих перечисленные особенности.
Причины развития глаукомы
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД.
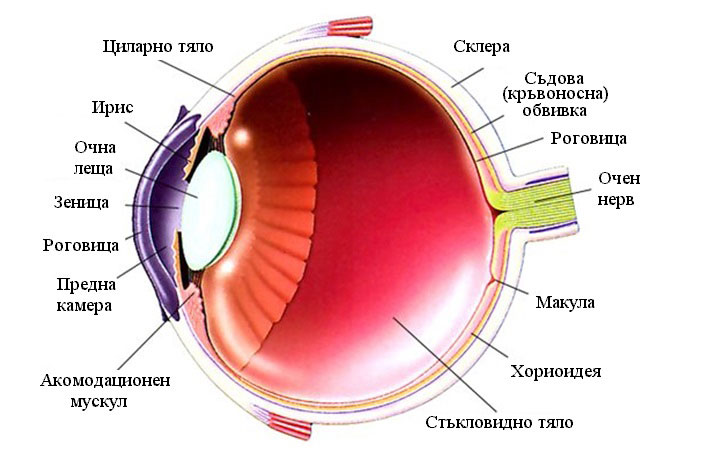
В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза – щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза – пространство между радужкой и роговицей.
Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены.
Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.
Для поддержания нормального ВГД (18- рт. ст.) необходим баланс между оттоком и притоком водянистой влаги.
При глаукоме это равновесие оказывается нарушенным, в результате чего в полости глаза скапливается избыточное количество ВГЖ, что сопровождается повышением внутриглазного давления выше толерантного уровня.
Высокое ВГД, в свою очередь, приводит к гипоксии и ишемии тканей глаза; компрессии, постепенной дистрофии и деструкции нервных волокон, распаду ганглиозных клеток сетчатки и в конечном итоге – к развитию глаукомной оптической нейропатии и атрофии зрительного нерва.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз.
Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом.
Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому. При закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза; при открытоугольной форме – угол передней камеры открыт, однако отток ВГЖ нарушен.
В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26- рт. ст.) либо высоким тонометрическим давлением ( рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) – определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) – поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) – отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) – имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное.
Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом.
Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы обусловлен полным закрытием угла передней камеры глаза. ВГД может достигать при этом . рт. ст. и выше.
Приступ может провоцироваться нервным напряжением, переутомлением, медикаментозным расширением зрачка, длительным пребыванием в темноте, долгой работой со склоненной головой.
При приступе глаукомы появляется резкая боль в глазу, внезапное падение зрения вплоть до светоощущения, гиперемия глаз, потускнение роговицы, расширение зрачка, который приобретает зеленоватый оттенок.
Именно поэтому типичному признаку заболевание получило свое название: «glaucoma» переводится с греческого как «зеленая вода». Приступ глаукомы может протекать с тошнотой и рвотой, головокружением, болями в сердце, под лопаткой, в животе. На ощупь глаз приобретает каменистую плотность.
Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия – определение границ поля зрения с помощью различных методик – изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии – процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы.
Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза.
Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа – латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика – 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида).
Одновременно с лекарственной терапией проводят отвлекающие мероприятия – постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны.
Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.
), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д.
В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия.
К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др.
С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска – с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Источник: http://www.krasotaimedicina.ru/diseases/ophthalmology/glaucoma