Как лечить стафилому глаза?
Стафилома – это патологический процесс, в результате которого происходит патологическое выпячивание задней поверхности склеры. Развитие такого заболевания приводит к тому, что у больного существенно снижается качество зрения и сужаются зрительные поля.
Следует отметить, что данная патология может возникать как самостоятельное заболевание крайне редко. Чаще всего развитие этого патологического процесса обусловлено миопией. Именно поэтому и присутствует высокий риск полной потери зрения.
Миопическая стафилома диагностируется чаще всего в возрасте 20-40 лет и довольно часто осложняется другими офтальмологическими заболеваниями. Такое течение клинической картины и приводит к инвалидизации в трудоспособном возрасте.
Клиническая картина характеризуется снижением остроты зрения, общим ухудшением самочувствия и другими неспецифическими симптомами, поэтому для точной постановки диагноза требуется проведение ряда инструментальных исследований. Диагностикой и лечением занимается врач-офтальмолог.
Прогноз в данном случае носит только индивидуальный характер, так как все будет зависеть от формы недуга, стадии, на которой было начато лечение и от общих клинических показателей пациента, включая его возраст.
Этиология
В основе развития данной клинической картины лежит развитие миопии. При развитии такого заболевания происходит разрыхление коллагеновых волокон склеры, из-за чего в заднем полюсе увеличивается количество протеаз.
Чрезмерное количество протеаз приводит к атрофии адгезивных связей в эластических волокнах, что и является основной причиной формирования стафиломы.
Однако следует отметить и то, что клиническое проявление данного офтальмологического заболевания проявляется только у больных с миопией высокой степени.
К предрасполагающим факторам для развития такого патологического процесса следует отнести:
- наличие хронических офтальмологических заболеваний.
- генетическая предрасположенность.
- длительная работа, при которой требуется напряжение зрения.
- астигматизм.
- косоглазие.
- малоподвижный образ жизни.
- несоблюдение рекомендаций врача относительно использования очков или контактных линз.
В более редких случаях установить причину стафиломы глазного яблока не представляется возможным.
Классификация
В данном случае выделяют только две формы развития этой патологии – ложная и истинная. Установить, какая именно форма имеет место в конкретном клиническом случае, может только квалифицированный врач-офтальмолог.
Истинная стафилома
Практически всегда истинная стафилома роговицы является следствием ложной формы этого заболевания. Ее клиническая картина характеризуется следующим образом:
- происходит сильное растяжение склеры около зрительного нерва;
- поражается вся окружность диска зрительного нерва, что приводит к развитию стафиломы диска зрительного нерва.
Такая форма заболевания характеризуется крайне негативными прогнозами. Даже при условии, что специфическое лечение будет начато своевременно, нет гарантии того, что зрение удастся сохранить в полной мере.
Ложная стафилома
В этом случае развитие патологического процесса проходит медленно, поэтому на ранних стадиях он практически не диагностируется. Исключение составляют те случаи, когда человек систематически, на регулярной основе проходит осмотр у офтальмолога.
Клиническая картина развития такой формы патологического процесса будет характеризоваться следующим образом:
- из-за дегенерации сетчатки постепенно начинают разрушаться ткани.
- начинается дистрофия сосудистой поверхности с вовлечением в патологический процесс диска зрительного нерва.
- последний этап приводит к развитию истинной формы заболевания.
Чаще всего полная клиническая картина с существенным ухудшением зрения проявляется уже в пожилом возрасте. Именно из-за этого фактора лечение не будет столь эффективным, как у молодых людей.
Симптоматика
Как уже было сказано, стафилома сетчатки длительное время может протекать без каких-либо симптомов. По мере усугубления патологического процесса возможно проявление следующего симптоматического комплекса:
- существенное ухудшение зрения;
- повышенная утомляемость даже после длительного и продолжительного отдыха;
- ощущение тяжести в глазах;
- сужение поля зрения на одном зрительном органе;
- альбинотический цвет глазного дна;
- симптоматика геморрагической отслойки сетчатки глаза.
Следует отметить, что в данном случае возможно как одностороннее, так и двухстороннее поражение зрительного органа. Ввиду того, что симптоматика носит неспецифический характер, установить точный диагноз может только врач-офтальмолог путем проведения необходимых диагностических мероприятий.
Диагностика
В первую очередь проводится физикальный осмотр пациента, в ходе которого клиницист должен установить следующие факторы:
- как давно начали проявляться первые клинические признаки.
- особенности клинической картины, с какой интенсивностью проявляются симптоматики.
- были ли в семейном анамнезе типичные заболевания.
- есть ли хронические офтальмологические заболевания.
- принимает ли в настоящий момент пациент какие-либо препараты без назначения врача, если да, то какие именно.
Кроме этого, проводятся следующие диагностические мероприятия:
- тесты для определения остроты зрения;
- тонометрия;
- биомикроскопия с использованием щелевой лампы;
- исследование рефракции глаза;
- УЗИ глаза с измерением передней и задней оси;
- компьютерная периметрия;
- оптическая когерентная томография;
- электроретинография.
Согласно результатам исследования и принимая во внимание данные, которые были собраны в ходе первичного осмотра, врач может определить форму патологического процесса и, следовательно, назначить наиболее эффективное лечение.
Лечение
В данном случае используется только комплексный подход, так как терапевтические мероприятия должны быть направлены, в первую очередь, на устранение первопричины, то есть миопии.
https://www.youtube.com/watch?v=4WhiKQOURO8
Медикаментозная часть лечения может включать в себя следующие препараты:
- для укрепления склеральной оболочки.
- для улучшения гемодинамики глаза.
- для стабилизации обменных процессов в сетчатке и сосудистой оболочке.
- гемостатические.
- рассасывающие.
- десенсибилизирующие.
Кроме этого, назначаются физиотерапевтические процедуры, а именно:
- магнитофорез;
- электрофорез;
- лазерная стимуляция.
Для того чтобы снизить скорость прогрессирования патологического процесса, врач может назначить ортокератологические линзы.
Что касается хирургического вмешательства, то в данном случае все действия будут направлены на предотвращение еще большего растяжения склеральной оболочки. Методика проведения хирургического вмешательства определяется в индивидуальном порядке.
Коварность этого патологического процесса состоит в том, что даже при условии своевременного начала терапевтических мероприятий прогноз вряд ли будет положительным, так как наблюдается прогрессирование миопии.
Возможные осложнения
При отсутствии лечения существенно повышается риск развития таких осложнений:
- катаракта.
- открытоугольная глаукома.
- отслоение сетчатой поверхности.
- полная потеря зрения.
Профилактика
Если говорить о врожденной форме заболевания, то каких-либо методов профилактики не существует. В целом относительно данного патологического процесса можно соблюдать только общие рекомендации:
- соблюдение правил гигиены зрения;
- профилактика офтальмологических заболеваний;
- укрепление иммунной системы;
- рабочее место должно иметь качественное и правильное освещение;
- при длительной работе за компьютером следует использовать специальные защитные средства — капли или очки;
- в профилактических целях следует посещать офтальмолога не реже одного раза в несколько месяцев, а при наличии генетической предрасположенности к таким заболеваниям желательно даже чаще.
Кроме этого, следует помнить, что самолечение или игнорирование симптомов, может только усугубить течение патологического процесса и привести к тому, что заболевание устранить уже будет невозможно. Поэтому нужно своевременно обращаться за квалифицированной медицинской помощью.
Источник: https://brulant.ru/health/stafiloma/
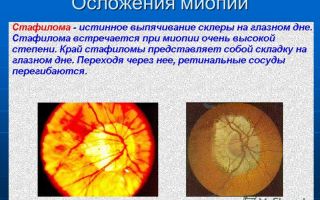
Миопическая стафилома
Причиной развития миопического конуса является изменение хода зрительного нерва (склеро-хориоидального канала), а также атрофия сосудистой оболочки.
При увеличении степени миопии и дальнейшем растяжении глаза происходит увеличение размера миопического конуса, который постепенно окружает зрительный диск со всех сторон. В результате конус приобретает форму кольца. Это состояние носит название миопической стафиломы.
Если выраженность миопии значительная, то стафилома может поражать большую площадь диска зрительного нерва и даже распространяться на желтое пятно. Сама стафилома является результатом дистрофии сосудистой оболочки, которая становится довольно ригидной и не может растягиваться. В этой области изменяется и сетчатая оболочка, которая не обладает пластическими свойствами, сходными со склерой.
Термином стафилома обычно обозначают любое выпячивание, однако этот признак при истинной миопии возникает не так уж и часто.
Классификация
Задняя миопическая стафилома разделяется на два типа: ложная и истинная.При ложной миопической стафиломе происходит дистрофия сетчатки и сосудистой оболочки, которая поражает всю окружность по периметру диска зрительного нерва.
При истинной стафиломе во время миопии возникает ограниченное выпячивание вещества глаза, которое связано с растяжением заднего сегмента склеры в области, прилегающей к зрительному нерву и его диску.
Наиболее характерной дли близорукости является ложная задняя стафилома. Довольно редко и только при высокой степени близорукости происходит настолько выраженное растяжение склеры в области заднего его сегмента (рядом со зрительным нервом), что образуется истинное выпячивание глаза (истинная задняя стафилома).
Симптомы
При выраженном растяжении оболочек глазного яблока во время прогрессирования миопии возникает повышенная ломкость сосудов, что приводит к рецидивирующим кровоизлияниям в область стекловидного тела и в сетчатую оболочку.
При медленном рассасывании геморрагий развиваются стойкие помутнения стекловидного тела, а также образуются хориоретинальные очаги непосредственно на глазном дне.
При формировании пигментных очагов в области макулы отмечается значительное снижение центрального зрения.
Иногда снижение остроты зрения возникает в результате большого количества мутных пятен в области стекловидного тела, а также при его отслойки и формировании сложной катаракты. Наиболее тяжелым осложнением при миопии высокой степени является отслойка сетчатки, которая является следствием ее разрыва в разных частях при нарушении формы глаза.
Поделиться
- ИнтересноеАметропияУ каждого человека строение глаза индивидуальное и может отличаться от средних параметров. В частности, длина…
Источник: http://proglaza.biz/articles-menu/1137-miopicheskaya-stafiloma.html
Миопическая катаракта
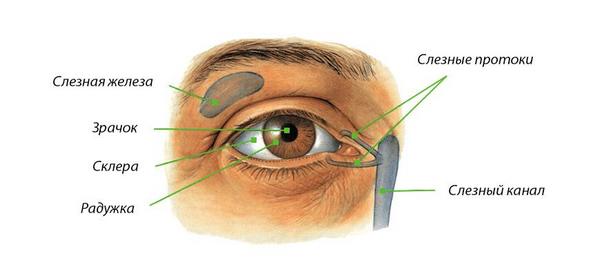
Миопия (близорукость) — нарушение зрения, при котором плохо видят вдаль и хорошо — на близком расстоянии.
Принято выделять три степени миопии: слабую — до 3.0 диоптрий, среднюю — 6.0 диоптрий, высокую — свыше 6.0 диоптрий.
По течению различают миопию непрогрессирующую и прогрессирующую.
Прогрессирование миопии может протекать медленно и закончиться с завершением роста организма. Иногда миопия прогрессирует непрерывно, достигает высоких степеней (до 30.0-40.0 диоптрий), сопровождается рядом осложнений и значительным снижением зрения. Такая миопия называется злакачественной — миопической болезнью.
Непрогрессирующая миопия проявляется снижением зрения вдаль, хорошо корригируется и не требует лечения. Благоприятно протекает и временно прогрессирующая миопия. Постоянно прогрессирующая миопия — всегда серьезное заболевание, являющаяся основной причиной инвалидности. связанной с патологией органа зрения.
Проявления миопии связаны с наличием первичной слабости аккомодации, перенапряжением конвергенции и растяжением заднего отдела глаза, происходящим после остановки роста глаза.
Растяжение заднего сегмента глазного яблока приводит к анатомическим и физиологическим изменениям. Особенно резко на зрительной функции сказываются нарушения в сосудистой и сетчатой оболочках. Следствием этих нарушений являются типичные для миопии изменения глазного дна.
Растяжение оболочек глаза сопровождается повышенной ломкостью сосудов с повторными кровоизлияниями в сетчатку и стекловидное тело. Медленно рассасывающиеся кровоизлияния приводят к помутнению стекловидного тела.
Особое значение имеет образование грубого пигментного очага, которое сильно снижает остроту зрения. Ухудшение зрения может наступить и в связи с прогрессирующим помутнением стекловидного тела, его отслойкой и развитием осложненной катаракты.
Очень тяжелым осложнением высокой близорукости является отслойка сетчатки, развивающаяся в связи с разрывом ее в различных участках глазного дна.
В развитии близорукости следует рассматривать следующие факторы.
С какой целью интересуетесь данной болезнью?
Коррекция миопии
Коррекцию миопии осуществляют рассеивающими стеклами. При назначении очков за основу принимают степень миопии, которую характеризует самое слабое рассеивающее стекло, дающее наилучшую остроту зрения. Во избежании назначения минусовых стекол при ложной миопии остроту зрения в детском и юношеском возрасте определяют в состоянии расслабления ресничной мышцы (закапывают атропин в глаза).
При миопии слабой степени, как правило, рекомендуется полная коррекция, равная степени миопии. Носить такие очки можно не постоянно, а только в случае необходимости.
При миопии средней и особенно высокой степени полная коррекция при работе на близком расстоянии вызывает перегрузку ослабленной у миопов ресничной мышцы, что проявляется зрительным дискомфортом при чтении.
В таких случаях, особенно в детском возрасте, назначают две пары очков (для дали — полная коррекция миопии, для работы на близком расстоянии с линзами на 1.0-3.0 диоптрии слабее) или для постоянного ношения бифокальные очки, у которых верхняя часть стекла служит для зрения вдаль, а нижняя — вблизи.
Лечение
Рекомендуются специальные упражнения для тренировки ресничной мышцы.
При высокой осложненной миопии, кроме того, показан общий щадящий режим: ислючают физические напряжения (подъем тяжестей, прыжки и т. п.)и зрительные перегрузки. Такие осложнения, как отслойка сетчатки и осложненная катаракта, требуют хирургического лечения.
Хирургические методы
Хирургическое лечение миопии в настоящее время получило широкое распространение. Исследования в этой области проводятся в двух основных направлениях: укрепление растягивающегося заднего сегмента глазного яблока и уменьшение преломляющей силы глаза.
В последние 20 лет получили развитие операции на роговице, выполняемые с целью изменить ее преломляющую способность. Операции на роговице при миопии, естественно, не предупреждают ее прогрессирования и возникновения осложнений.
Что касается близорукости высокой степени, то при ней основная задача — предупредить ее прогрессирование и развитие осложнений. Важную роль в этом играют склеропластические операции.
Смысл их заключается в наложении своеобразного бандажа, преимущественно на заднюю поверхность глаза, чтобы предупредить дальнейшее растяжение склеры в этом отделе.
Эффект склеропластики при близорукости состоит в прекращении или резком замедлении прогрессирования миопии, а также в небольшом уменьшении степени миопии и повышении остроты зрения.
Физкультура при миопии
Ограничение физической активности лиц, страдающих близорукостью, как это рекомендовалось еще недавно, признано неправильным.
Показана важная роль физической культуры в предупреждении миопии и ее прогрессировании, поскольку физические упражнения способствуют как общему укреплению организма и активизации его функций, так и повышению работоспособности цилиарной мышцы и укреплению склеральной оболочки глаза.
Циклические физические упражнения (бег, плавание, ходьба на лыжах) умеренной интенсивности (пульс 100-140 уд./мин.
) оказывают благоприятное воздействие на кровообращение и аккомодационную способность глаза, вызывая реактивное усиление кровотока в глазу через некоторое время после нагрузки и повышения работоспособности цилиарной мышцы.
После выполенения циклических упражнений значительной интенсивности (пульс 180 уд./мин.), а также упражнений на гимнастических снарядах, прыжков со скакалкой, акробатических упражнений отмечается ухудшение работоспособности цилиарной мышцы.
Основные противопоказания к занятиям спортом для лиц с близорукостью
Дети с близорукостью слабой степени входят в основную группу и могут заниматься физической культурой в подготовительном отделении спортивного совершенствования. Полезны занятия спортивными играми. Постоянное переключение зрения при игре в волейбол, баскетбол, теннис с близкого расстояния на далекое и обратно способствует усилению аккомодации и профилактике прогрессирования близорукости.
При наличии близорукости средней степени детей включают в подготовительную медицинскую группу, они должны заниматься физической культурой в подготовительном учебном отделении. Практические занятия с ними следует проводить отдельно от основной медицинской группы.
В программные требования для них целесообразно ввести некоторые ограничения: исключить прыжки с высоты более 1.5 метров, упражнения, требующие большого и продолжительного физического напряжения.
Степень нервно-мышечного напряжения и общая нагрузка при занятиях физической культурой должны быть несколько ниже, чем у студентов из основной медицинской группы.
Для студентов подготовительной медицинской группы наряду с учебными занятиями необходимо предусмотреть также самостоятельные занятия, включающие специальные упражнения для мышц глаз или занятия лечебной физкультурой.
Студенты с близорукостью высокой степени (6.0 диоптрий и более) должны заниматься физической культурой только в специальном медицинском отделении.
Источник: http://www.diagnos.ru/diseases/oftalmo/miopia
Начальная осложненная катаракта
loading.
Осложненные катаракты
Осложненные катаракты
Помутнения хрусталика этого вида развиваются на почве хронических протекающих глазных заболеваний, ведущих к нарушениям его питания. К их числу относятся: увеиты различного генеза, пигментная абиотрофия и отслойка сетчатки, глаукома в развитой и далекозашедшей стадиях, миопическая болезнь.
Поначалу осложненная катаракта проявляет себя развитием тонких задне и переднекапсулярных помутнений. Часто имеют звездчатую форму. Однако со временем мутнеет все вещество хрусталика. На этой стадии изменений осложненная катаракта уже мало чем отличается от возрастной катаракты соответствующей степени зрелости.
Катаракты, соответствующие общим заболеваниям организма
Обычно катаракты рассматриваемого вида развиваются у пациентов, страдающих сахарным диабетом, кожными заболеваниями (экзема, склеродермия, нейродермиты, атрофическая пойкилодермия), миотонией, тетанией или общим истощением организма. Неисключена роль и некоторой другой патологии. В целом катаракты этого вида схожи по клинической картине с описанными выше хрусталиковыми изменениями. Исключение
составляет диабетическая катаракта. На начальной стадии ее развития в субкапсулярных слоях линзы появляются вакуоли и водяные щели, особенно четко выраженные в заднем ее отделе. Затем в этих зонах начинают развиваться помутнения в виде точек, штрихов и мелких хлопьев.
Сливаясь, они образуют все увеличивающуюся по площади мутную, белесого цвета массу напоминающую крупные хлопал снега или комки ваты. Однако следует иметь в виду, что у больных диабетом все же чаще развивается типичная старческая катаракта (в 82% случаев) или катаракта смешанного типа, т.е.
с элементами, присущими как старческой, так и диабетической катаракте.
1 Сомов Е.Е. Клиническая офтальмология, второе издание, Москва, «МЕДпресс-информ», 2008 г. ISBN 5-98322-375-5, с. 205-206
Осложненная катаракта
Осложненная катаракта возникает при воздействии различных неблагоприятных факторов внутренней и внешней среды. Чаще всего осложненная катаракта развивается на фоне хронических воспалительных заболеваний сосудистой оболочки глазного яблока (увеит), вызванных туберкулезом, токсоплазмозом, сифилисом и др.
Помутнение хрусталика происходит вследствие воздействия токсических веществ выделяемых микроорганизмами и вследствие длительного воспалительного процесса.
В отличие от корковых и ядерных возрастных катаракт для осложненной катаракты характерно развитие помутнений под задней капсулой хрусталика и в периферических отделах задней коры. Преимущественное расположение помутнений в заднем отделе хрусталика можно объяснить худшими условиями для питания и обмена веществ.
При осложненных катарактах помутнения сначала появляются у заднего полюса в виде едва заметного облачка, интенсивность и размеры которого медленно увеличиваются до тех пор, пока помутнение не займет всю поверхность задней капсулы. Такие катаракты называют задними чашеобразными.
Ядро и большая часть коры хрусталика остаются прозрачными, однако, не смотря на это, острота зрения значительно снижается из-за высокой плотности тонкого слоя помутнений.
Отрицательное воздействие на весьма уязвимые процессы обмена в хрусталике могут оказывать изменения, происходящие в других тканях глаза или общая патология организма.
Тяжелые рецидивирующие воспалительные заболевания глаза, а также дистрофические процессы сопровождаются изменением состава внутриглазной жидкости, которое в свою очередь приводит к нарушению обменных процессов в хрусталике и развитию помутнений.
Как осложнение основного глазного заболевания катаракта развивается при рецидивирующих иридоциклитах и хориоретинитах различной этиологии, дисфункции радужки и цилиарного тела (синдром Фукса), далекозашедшей и терминальной глаукоме, отслойке и пигментной дегенерации сетчатки.
Примером сочетания катаракты с общей патологией организма может служить кахектическая катаракта, возникающая в связи с общим глубоким истощением организма при голодании, после перенесенных инфекционных заболеваний (тиф, молярия, оспа и др.
), в результате хронической анемии.
Катаракта может возникнуть на почве эндокринной патологии (тетания, миотоническая дистрофия, адипозогенитальная дистрофия), при болезни Дауна и некоторых кожных заболеваниях (экзема, склеродермия, нейродермиты, атрофическая пойкилодермия).
В современной клинической практике чаще всего приходится наблюдать диабетическую катаракту. Она развивается при тяжелом течении болезни в любом возрасте, чаще бывает двусторонней и характеризуется необычными начальными проявлениями.
Субкапсулярно в переднем и заднем отделах хрусталика формируются помутнения в виде мелких, равномерно расположенных хлопьев, между которыми местами видны вакуоли и тонкие водяные щели. Необычность начальной диабетической катаракты заключается не только в локализации помутнений, но и главным образом в способности к обратному развитию при адекватном лечении диабета.
У пожилых людей с выраженным склерозом ядра хрусталика диабетические заднекапсулярные помутнения могут сочетаться с возрастной ядерной катарактой.
Начальные проявления осложненной катаракты, возникающей при нарушении обменных процессов в организме на почве эндокринных, кожных и других заболеваний, также характеризуются способностью к рассасыванию при рациональном лечении общего заболевания.
[3695] Осложненная катаракта и начальная макулодистрофия
Здравствуйте! Я уже писала Вам о маме: правый глаз – Т-образная отслойка сетчатки и зрелая катаракта; левый – осложненная катаракта при начальной макулодистрофии.
Отслойка сетчатки оперирована в клинике Ерошевского в Самаре в 2005 году, во второй стадии операции – удаление стекловидного тела – было отказано. На сегодняшний момент в клинике Ерошевского предложена операция ФЭК начальной катаракты левого глаза.
Что может предложить Ваша клиника в этом случае? Если приехать к Вам, какую диагностику Вы можете провести? Какова стоимость диагностики и такой операции у Вас? С уважением, Мария.
Источник: https://bantim.ru/miopicheskaya-katarakta/
Стафилома (выпячивание) склеры — причины, симптомы, лечение
Главная › Заболевания глаз
Содержание статьи:
- 1 Причины
- 2 Формы заболевания
- 3 Лечение
Стафилома – это следствие деструктивных патологических изменений на участках роговицы или склеры, приводящих к выпячиванию участков глубоколежащих слоев через истонченные участки склеры или роговицы. Склера истончается, располагающиеся глубже оболочки (сосудистая оболочка и ресничное тело) начинают просвечивать сквозь истонченные участки.
В определенный момент происходит прободение истонченного участка склеры, глубоколежащие оболочки поступают в образовавшуюся полость, образуется перфорированная стафилома. Спровоцировать перфорацию может повышенное внутриглазное давление. Вследствие развития заболевания возможна частичная или полная утрата зрения, вплоть до энуклеации (вылущивание) органа зрения.
Причины
Возникает как осложнение язвенного кератита, истончения и растяжения рубцовой ткани склеры после склерита, кератомаляции (сухость роговицы на фоне недостатка витаминов группы A).
Полость стафиломы образована передней камерой глаза и находящейся там внутриглазной жидкостью.
Формы заболевания
Выделяют следующие формы стафиломы:
- Полная. Наблюдается при выпячивании всей роговицы.
- Частичная. При выпячивании ограниченного участка.
- Дольчатая. При образовании нескольких выпячиваний и формировании бугристой поверхности.
В зависимости от локализации выделяют:
- Интеркалярные (промежуточные, лимбальные) – располагаются в месте соединения склеры и роговицы (лимб – наиболее уязвимое место при деструктивных изменениях).
- Цилиарные (ресничные) – располагаются в области цилиарной мышцы и ресничного тела.
- Задние. Возникают на месте расположения зрительного нерва.
Врожденная форма связана с аномальным формированием роговицы, при котором она истончается и имеет коническую форму – кератоконус. Ярко выраженными изменения формы роговицы становятся только к подростковому возрасту. Зрение стремительно падает из-за помутнения верха конуса, неправильного астигматизма и развивающейся близорукости.
Лечение
В случае возникновения стафиломы на фоне кератоконуса, показана коррекция контактными линзами, а при осложнении заболевания – частичная кератопластика. Для остальных типов образования показано хирургическое лечение. Виды хирургических операций:
- по Камо – иссечение звездообразного куска и соединение “лучей”;
- операция Кунта – после удаления стафиломы, отверстие закрывают трансплантатом сухожилия или фасции (ткани, не склонной к сморщиванию);
- по Диану – с помощью термокаутеризации выпуклую часть преобразуют в более плоский рубец;
- по Кайонаги. Делается прокол вблизи лимба и откачивается до 3 мл стекловидного тела. Взамен вводится 10% р-р NaCl. Через несколько дней выпячивание уплощатся;
- резекция (удаление);
- алло- и аутопластическое укрепление стафиломы.
Чтобы подробнее узнать о заболеваниях или уточнить какой-то термин воспользуйтесь удобным поиском по сайту.
Советуем к прочтению статью об эрозии роговицы – деструктивном изменении, описанном выше.
13.04.2016
Источник: http://ofthalm.ru/stafiloma.html
Стафиломы глазного яблока: роговицы и склеры
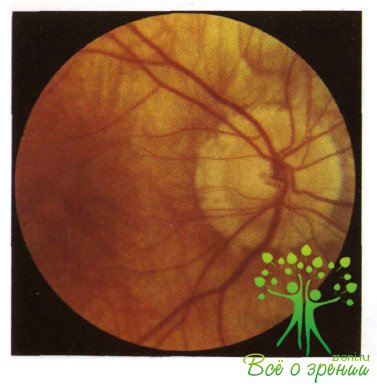
Термин «стафилома» в дословном переводе с греческого означает «выпячивание» и употребляется исключительно в офтальмологии (в отличие от более универсальных синонимов «грыжа» и «аневризма»).
Соответственно, так называют выпячивание, выбухание какой-либо ткани или оболочки глазного яблока, – от диска зрительного нерва до роговицы, – которое практически всегда является следствием (и свидетельством) грубого органического перерождения и деструктивных внутриглазных процессов.
Стафилома роговицы формируется, как правило, на фоне кератомаляции (патологическое иссушение роговицы вплоть до физического ее распада, обычно вследствие дефицита витаминов группы А) или в результате тяжелого язвенного кератита (воспаления роговой оболочки) на поздних его стадиях.
Клиническая картина в подобных случаях поистине тяжела и включает, в частности, прободение роговицы с выпадением радужки, истечением жидкости из передней капсулы глаза (т.е.
из герметичного, в норме, пространства между роговицей, радужкой и передней хрусталиковой капсулой), а также «припаивание» дегенерированной радужной ткани к периметру прободения.
Передняя камера, таким образом, попросту перестает существовать, в результате чего грубо нарушается гидродинамика глаза, прежде всего в части дренирования (отвода) внутриглазной жидкости. Различают полную и частичную стафилому роговицы, – в зависимости от масштабов выпячивания, – а также «дольчатую» ее разновидность, когда стафилома приобретает неравномерно-бугристую форму.
Внутреннее пространство роговичной стафиломы, бывшее некогда передней глазной камерой, переполняется внутриглазной жидкостью и под давлением может расшириться настолько, что стафилома затруднит или сделает невозможным смыкание век.
При отсутствии каких-либо ответных мер медицинского характера внешняя поверхность стафиломы высыхает, зачастую покрывается язвами, напоминает распадающуюся дерму и в конце концов становится рассадником инфекции и причиной эндофтальмита – тотального гнойного воспаления оболочек и структур глазного яблока.
В некоторых случаях прободное отверстие остается сквозным, приобретая характер незаживающей фистулы.
Разумеется, в таких условиях говорить о сколько-нибудь сохранном зрении, увы, не приходится. Полная стафилома, как правило, оставляет только смутное различение света и тьмы, затем из-за дренажного застоя быстро развивается вторичная глаукома и зрительные функции утрачиваются окончательно.
Очевидно, что столь катастрофичные и деструктивные изменения требуют неотложного медицинского вмешательства, практически всегда хирургического, после чего, – если позволяет остаточная клиническая картина, – обычно осуществляется трансплантация роговичной ткани.
Стафилома склеры также чаще всего развивается в результате тяжелого воспалительного процесса, – в данном случае склерита. При вовлечении глубинных склеральных слоев и распаде волокон ткань рубцуется и под давлением внутриглазных сред растягивается кнаружи.
По мере растяжения выпячиваемый участок склеры истончается, приобретая синеватый оттенок, – от светлого до глубокого темного, – в зависимости от степени растяжения/истончения, поскольку изнутри начинает просвечивать сосудистая оболочка.
Локализация выпячивания может быть различной.
В качестве трех наиболее распространенных форм выделяют лимбальную (околороговичную), цилиарную (ресничную) и экваториальную (срединную) стафиломы склеры.
Лечение
В случае ранней диагностики и немедленного оказания медицинской помощи иногда пытаются обойтись консервативным лечением: обычно это ангиопротекторы и стимуляторы внутриглазной микроциркуляции в форме глазных капель.
Однако, как и в случае со стафиломой роговицы, гораздо чаще приходится прибегать к офтальмохирургическому вмешательству в различных его вариантах, – по конкретным показаниям: иссечение склеральной стафиломы (операция Камо), резекция, склеропластика (образовавшийся дефект закрывается лоскутом-трансплантатом необходимого размера).
Источник: https://ophthalmocenter.ru/bolezni-glaz/stafilomy-glaza.html
Что такое близорукость: виды заболевания, лечение
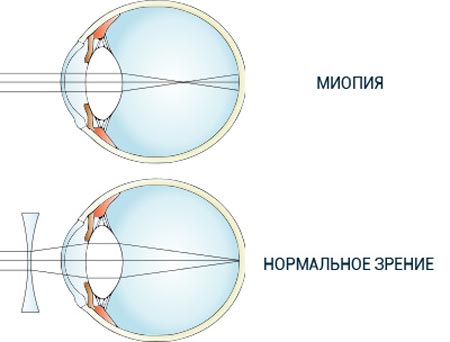
Близорукость – это заболевание, которое характеризуется сниженной резкостью отдаленных изображений при сохранности зрения во время рассмотрения ближних объектов. Эта болезнь также именуется как «миопия глаз» (научное название).
Сегодня мы рассмотрим признаки близорукости, ее виды и другие важные вопросы, которые возникают у людей с данным заболеванием.
Описание заболевания
Итак, что такое близорукость? Наверно, многие сталкивались с этой патологией. Нередко, когда врачи ставят диагноз «миопия», человек не понимает его значения. Хотя это одно и то же. Одна из причин близорукости – наследственный фактор, хотя, конечно, им дело не ограничивается.
Те люди, которые занимаются тем, что связано с длительным сидением за компьютером, также находятся в группе риска. Эффективного лекарства от этой болезни, которое позволяет быстро рассматривать дальнее изображение, фокусируясь на отдаленных объектах, еще не изобрели.
Только хирургическое вмешательство способно повлиять на негативную симптоматику и скорректировать ее.
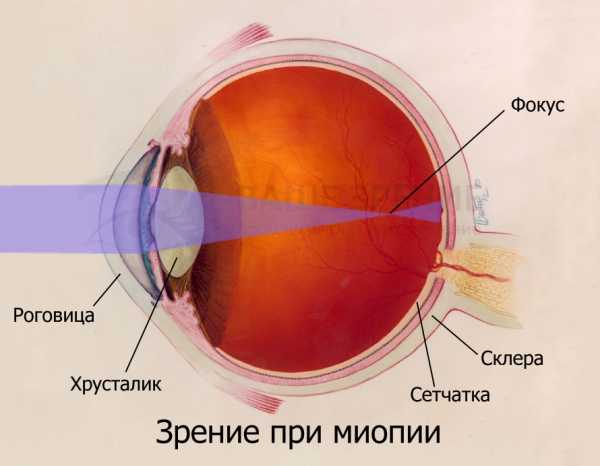
При близорукости лучи света фокусируются перед сетчаткой. Это с точки зрения биологии и физики. Эта точка их фокусировки находится на определенном расстоянии, и потому человеку попадает лишь остаточный свет.
Зрение при близорукости может быть, как в целом нормальным, так и очень плохим. Что делать в первом случае? Просто обследоваться у врача время от времени. Если падение зрения заметно, то тогда надо прибегать к более радикальным способам лечения. Кстати, плохое зрение вблизи может называться дальнозоркостью. Хотя причина может быть и другая, например, катаракта.
Нередко среди людей возникает вопрос: «а близорукость – минус или плюс». Речь идет о том, какие очки покупать. Ответ – минус, что символизирует отнятие зрения при близорукости. Запомнить очень легко. В международной классификации болезней диагноз «миопия» (МКБ-10) имеет код H52.1.
Симптомы близорукости
- Нарушение зрения, направленного вдаль.
- Контуры дальних объектов размыты. При большой близорукости становится вообще невозможным как-нибудь понять, что находится вдали. Изображение при близорукости – это как фотография, сделанная в макрорежиме.
- Близорукий человек по-прежнему хорошо видит вблизи.
- У некоторых может быть выпячивание глаз при близорукости. Этот симптом провоцирует увеличенная ось глазного яблока.
Таким образом, зрение при миопии зачастую достаточное, чтобы читать или писать, но разглядеть лицо другого человека становится затруднительно. Если сделать фото человека, страдающего близорукостью, даже не скажешь, что он болен, потому что внешне глаз выглядит вполне нормально.
Определенные изменения заметны лишь при увеличении с помощью специальных приборов. Тем не менее, становится очень неприятно, когда отдаленность видимых объектов становится все более маленькой.
Факторы влияющие на развитие миопии
Итак, какие причины возникновения близорукости?
- Наследование ребенком генов родителей. Около половины близоруких родителей имеют также и детей с миопией. Поэтому если ваши мамы или папы страдают плохим зрением, стоит задуматься. Причем наследственность имеет очень большое значение в развитии этого заболевания, болезнь с кодом H52.1 по МКБ-10 формируется достаточно быстро, если один из родителей имел проблемы с фокусировкой на дальних объектах.
- Неправильный размер глазного яблока. Это анатомо-физиологическая причина того, почему человек может плохо видеть. Нередко миопия в таких случаях довольно сильная.
- Излишнее напряжение глаза. Если это повторяется регулярно, человек не может расслабить мышцы. И что делать в такой ситуации? Надо время от времени давать им покой. Лучше всего это сделать, если смотреть вдаль.
- Чрезмерное преломление света оптической системой глаза – это еще одно проявление развития близорукости у человека.
- Психосоматия также может являться причиной близорукости. Одна из причин миопии – это излишний стресс, и это может приводить к психосоматическим нарушениям, когда никакой органической проблемы нет, но болезнь есть. В таком случае патология лечится психотерапией. Причем нередко врачи называют потрясающее количество психологических причин, которые могут вызвать миопию.
- Инфекционные заболевания. Болезнь «миопия» может появиться даже после ОРВИ, имевшего осложнения.
- Эзотерика говорит, что причина близорукости – в неумении видеть дальше своего носа. Эзотерические учения называет основным фактором, провоцирующим близорукость, злость. Поэтому если достичь расслабления, можно уменьшить зрение.
Источник: https://bolvglazah.ru/blizorukost/chto-takoe-blizorukost.html
Операция остановка близорукости – Лечение глаз
Миопическая стафилома представляет собой патологию, при которой происходит выпячивание задней оболочки склеры.
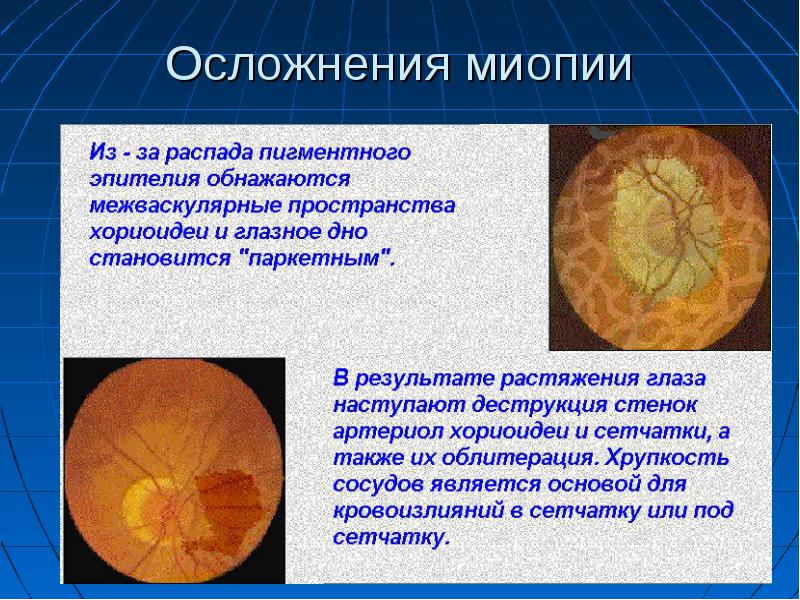
Клиническое проявление заболевания связано со снижением остроты зрительного восприятия, с исчезновением бокового зрения. В области глазного дна обнаруживается рассеянная атрофия пигментного слоя сетчатки.
Иногда она сопровождается периферическими дегенеративными изменениями и тракционными разрывами.
Стафилома — это ярко выраженное изменение формы склеры с патологическим выпадением части органа и увеличением глазной оси. Недуг развивается при близорукости тяжелой формы. Миопия принадлежит к числу самых распространенных дисфункций и главной причиной формирования слепоты в экономически развитых государствах.
Больше 10 % россиян страдают отклонениями рефракции и почти 3 % из них имеют тяжелую форму с заметными деформациями глазного дна. Заболевание начинает прогрессировать в возрасте от 20 до 40 лет. При несвоевременном обращении к врачу наступает полная инвалидность.
Склера — это внешняя непрозрачная микрокапсула глазного яблока. В ее структуре доминируют клеточные компоненты, окруженные основным веществом. В состав ткани входят:
- протеины;
- полисахаридные макромолекулы;
- гликозаминогликаны.
2/3 органа формирует белок коллаген и его отростки — фибрильные эластичные сплетения. Такая организация способствует выполнению основной функции склеры, заключающейся в сохранении прочностных и упругих характеристик глазного яблока.
Формирование близорукости высокой степени во многом зависит от потери фибриллами упругости. Коллагеновые волокна становятся рыхлыми и вялыми. Со стороны заднего полюса увеличивается число протеолитических ферментов, которые расщепляют адгезивные соединения в аминокислотах и вызывают выпячивание склеры.
Классифицируют стафилому по двум типам: ложная и истинная. В первом случае сетчатка дегенерирует, ткани постепенно разрушаются. К старости наблюдается ухудшение зрения. Кроме этого, происходит дистрофия сосудистой поверхности с поражением по всей окружности диска зрительного нейрона.
Ложная стафилома — наиболее характерное явление при близорукости. Но при развитой миопии происходит настолько сильное растяжение склеры около зрительного нерва, что стафилома превращается в истинную.
Симптомы патологии и ее диагностика
Выпячивания задней полусферы миопического глаза относят к истинным задним склерэктазиям. Их характерной особенностью является формирование складок на краях эктазии, преимущественно с височной стороны. Ретинальные артериолы, проходя под ними, прогибаются, так же как и при глаукоматозной экскавации (углублении) диска. Основные симптомы стафиломы характеризуются:
- ухудшением остроты зрительного восприятия;
- быстрой утомляемостью глаза;
- ощущением тяжести;
- отсутствием бокового зрения на каком-либо глазу.
При обследовании в области глазного дна на заднем полюсе офтальмолог может заметить стафилому кольцевидной формы. Нарушение в основном имеет двусторонний характер. При отсутствии лечения наступают осложнения с переходом в:
- дистрофию сетчатки;
- деструкцию стекловидного органа;
- геморрагическое отслоение сетчатой поверхности;
- катаракту;
- открытоугольную глаукому.
При выраженном выпячивании склеральных оболочек развивается ломкость артериол и капилляров глаз, с последующими рецидивирующими кровотечениями в стекловидное тело и на сетчатую поверхность. Замедленное исчезновение кровоизлияний ведет к устойчивому помутнению стекловидного тела. Во время формирования пигментных зон наблюдаются серьезные проблемы с центральным зрением.
Диагностика стафиломы заключается в сборе анамнеза, наружном осмотре с определением остроты зрения и внутриглазного давления. Известным методом диагностики является биомикроскопия с помощью щелевой лампы. Применяют также способ циплоплегии для исследования рефракции зрительной системы.
УЗД дает возможность измерить переднюю и заднюю ось. Методом компьютерной периметрии выявляют парацентральные дефекты зрения. Оптическая когерентная томография необходима для определения состояния макулярной зоны. Сетчатка и сосудистая система глаз обследуется во время проведения электроретинографии.
Терапия и профилактика миопической стафиломы
Современная офтальмология использует консервативные, хирургические и комбинированные приемы лечения заболевания. На начальном этапе задачей терапевтического воздействия является остановка прогресса миопии. Для этого используют медикаментозные препараты, которые вызывают:
- расслабление аккомодации;
- укрепление поверхности склеры;
- улучшение гемодинамики органа зрения;
- оптимизацию обменных реакций в сетчатке и сосудах;
- усиление зрительных возможностей.
Для устранения геморрагий используют гемостатические, рассасывающие и уменьшающие чувствительность материалы. Благоприятно на процессы выздоровления воздействуют физиотерапевтические процедуры: электрофорез, лазерная активация или магнитофорез.
Жесткая ортокератологическая линза применяется для снижения темпов развития близорукости. К оперативному вмешательству прибегают, когда необходимо предотвратить продолжающееся выпячивание склеры.
До настоящего времени эффективных средств, специальных методов борьбы со стафиломой не разработано. К лазерной коагуляции врачи рекомендуют относиться с определенной долей осторожности. Профилактику следует начинать с детского возраста.
В первую очередь необходимо соблюдать все гигиенические правила, укреплять иммунную систему, проводить регулярные физические занятия, полноценно питаться. Дома и в школе следует создавать условия для нормального освещения рабочего места. Особенно нужно ограничить просмотр телевизора, сидение за компьютером, планшетом или смартфоном.
Видео
Источник: http://lechenie-zreniya.ru/blizorukost/operatsiya-ostanovka-blizorukosti/