Пересадка роговицы глаза – кератопластика, противопоказания
Роговица не имеет собственных сосудов, что делает проведение операцию по ее пересадке боле простой по сравнению с другими аналогичными хирургическими вмешательствами. Такой вид операций носит название кератопластика роговицы, его проведение не всегда имеет целью восстановление зрения.
Что такое кератопластика
При значительном количестве заболеваний роговицы, которые провоцируют незаживающие язвы на ней, помутнения и образование рубцов, а также при травмах и ожогах возникает необходимость проведения кератопластики, фактически она может иметь одну из трех целей:
- Восстановить утраченное качество зрения. При этом острота зрения и его качество восстанавливаются не сразу после операции, а через некоторое время.
- Сохранить глаз, как орган. В этом случае речь об улучшении остроты зрения не идет.
- Остановить прогрессирование заболевания. Как правило, речь идет о сохранении глаза как органа, но нет возможности восстановить утраченное зрения.
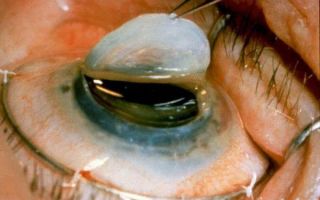
Кератопластика – это фактически пересадка роговицы глаза от мертвого донора к реципиенту.
При этом от принятия решения о необходимости проведения такой пересадки до самой операции может пройти значительное время (иногда больше года). В ходе подготовки необходимо не только найти подходящий материал для трансплантации, но и провести обследования больного глаза, выявить заболевания, которые потребуется пролечить до проведения операции и уточнить все нюансы кератопластики.
Показания и противопоказания к кератопластике
Показаниями к проведению пересадка роговицы (кератопластике) будут такие случаи:
- Образование рубцов, бельм, помутнений после травм.
- Необратимые изменения при эпителиально-эндотелиальной дистрофии, диффузный отек, которые сопровождаются выраженной болью.
- Наличие кератоконуса.
- Появление на роговице язв, спровоцированных любым видом инфекции (бактериальной, вирусной, грибковой).
- Дистрофические отклонения в строении роговицы, как правило, наследственные.
- Наличие термических или химических ожогов.
- Образование рубцов.
- Осложнения после хирургических вмешательств на глазу.
Кератопластику не проводят при следующих обстоятельствах.
- Не показана операция по пересадке роговицы при высокой вероятности отторжения трансплантата.
- Не проводят оперативное вмешательство при васкуляризованных бельмах (наличии вросших кровеносных сосудов).
Противопоказана операция в случае образования бельма при глаукоме.
Материал для пересадки роговицы
В крупных офтальмологических клиниках существуют оборудованные банки роговицы и здесь же находятся специальные листы ожидания пациентов.
Забор материала проводится от мертвого реципиента в течение 24 часов после смерти. Донорами не могут быть умершие от неизвестных причин или инфекционных заболеваний мозга, его оболочек, ВИЧ-инфекции, заболеваний крови, пожилые люди старше 70 лет и младенцы.
После забора материала роговица сохраняется 5-7 дней в специальном растворе. За это время проводится тестирование ее на пригодность в качестве трансплантата.
Полученный материал пригоден как для сквозной кератопластики, так и для послойной, а также для хирургического вмешательства на склере и других отделах глаза.
Подготовка к кератопластике роговицы
Уже после того, как принято решение о целесообразности проведения пересадки роговицы проводиться подготовка к перемещению. Подготовительный этап очень важен при проведении операции кератопластики. Он будет включать в себя, кроме подбора донорского трансплантата, целый ряд дополнительных мероприятий.
- Обследование у офтальмолога на предмет выявления заболеваний, препятствующих проведению операции.
- Лечение выявленных патологий.
- Принятие решения о возможности проведения кератопластики после терапии.
Дело в том, что ряд заболеваний, могут существенно повлиять на приживление донорского материала после проведения операции и даже идеально проведенная операция не даст позитивного результата при отторжении имплантата.
Так, причиной отторжения приживленной роговицы глаза после кератопластики может послужить высокое внутриглазное давление или даже наличие незамеченной глаукомы, ряд других патологий.
Их необходимо пролечить до проведения оперативного вмешательства.
Виды оперативного вмешательства
Существует несколько способов проведения таких операций. Большинство из них проводится под общим наркозом с помощью фемтолазерного ножа, и все они требуют длительного периода реабилитации.
Классификация по объему пересаженного материала следующая.
- Тотальную пересадку, которую проводят при необходимости замены всех слоев роговицы на участке в диаметре больше 9,5 мм и до 12 мм. Иногда (при сильных ожогах) в таких случаях проводят пересадку роговицы частично со склерой.
- Субтотальную кератопластику, ее назначают при необходимости замены участка в диаметре более 6,5 мм.
- Локальную кератопластику или частичную делают при диаметре пересаживаемой склеры не более 4-6,5 мм.
В отношении слоев, подлежащих замене, используют следующую классификацию.
Сквозная кератопластика
При этом типе операции происходит замена всех слоев роговицы. Она показана при наличии помутнения большой площади роговицы (кератоконус, ожоги, дистрофии).
В ходе кератопластики специальным круглым ножом (трепаном) иссекают все слои и на их место ставят трансплантат.
Это наиболее часто проводимая операция, сегодня большой популярности набирает использование лазера для ее проведения.
Специальный фемтосекундный лазер делает очень точный разрез, его края идеально гладкие, а накладываемые швы тонкие. Это улучшает процесс приживления материала и сокращает период реабилитации после перемещения.
При сквозных заменах роговицы можно также проводить другое оперативное вмешательство: удаление катаракты и замену хрусталика на ИОЛ, иссечение рубцов и спаек в передней камере, переднюю витрэктомию.
Сквозная замена роговицы дает отторжение имплантата в 10-30% случаев.
Послойная кератопластика
Данный метод позволяет замещать не все слои, а только часть, что значительно увеличивает шансы на приживление донорского материала (практически 100%). При этом удается сохранить прозрачность роговицы и избежать астигматизма.
Существует несколько видов данной кератопластики.
- При передней послойной — происходит замена внешних слоев на глубину их поражения.
- При задней послойной кератопластике замещение требуют внутренние слои.
Это сложные операции, так как требуют иссечения пораженного участка реципиента, а также расслоения донорской роговицы на слои. При этом заменяемые лоскуты могут быть различных размеров и находиться в любой части глаза.
Различают еще виды перемещений по их цели.
Так при проведении кератопластики с лечебной целью, вопрос о восстановлении зрения и прозрачности роговицы не стоит, здесь важно иссечь пострадавшие в результате травмы, болезни или ожога ткани, а уже затем после затухания процесса проводят повторную операцию — оптическую кератопластику. При этой операции в качестве цели ставят как раз улучшение оптической среды: создание прозрачной роговицы. Однако нередки случаи, что после первого перемещения трансплантат хорошо приживается, зрение улучшается, а вторая пересадка не требуется.
При косметическом проведении пересадки, операцию проводят на слепых глазах, и о возвращении зрения вопрос не стоит, здесь это косметическая процедура.
Рефракционную кератопластику проводят на здоровых глазах, ее цель – улучшение остроты зрения. Эти операции делают под местным наркозом.
Период реабилитации после операции
Длительность реабилитации во многом зависит от сложности операции и размеров трансплантата. Так, после сквозной кератопластики период пребывания в стационаре продлится 12 дней, а при рефракционных пересадках может занимать 3-4 часа.
Весь реабилитационный период занимает около года. В первые дни следует соблюдать определенное положение головы во время сна.
В первые недели после проведенной операции больному нельзя поднимать тяжести, заниматься физическими упражнениями, рекомендуется ношение очков, следует защитить глаза от попадания пыли и травм. Обычно назначают курс стероидной терапии (для улучшения приживления имплантата).
Снимают швы на протяжении 6-12 месяцев после операции.
https://www.youtube.com/watch?v=4WhiKQOURO8
Первое время зрение после кератопластики (при перемещении с оптической целью) ухудшается, наблюдается расплывчатость предметов, из-за легкого отека имплантата, затем постепенно улучшается, окончательное восстановление зрения происходит после снятия швов (спешить с этим не нужно, чтобы не провоцировать астигматизм). Со временем качество зрения улучшается (если ставилась такая цель) в 70-80% случаев.
Возможные осложнения при кератопластике
Среди возможных осложнений различают ранние осложнения (наблюдаются до 6 месяцев после операции) кровотечения, аллергические реакции, инфекции прооперированного глаза, несостоятельность швов.
Среди поздних, иногда возникают по истечению нескольких лет — отторжение трансплантата, высокое внутриглазное давление, астигматизм.
Многие специалисты утверждают, что для удачного приживления пересаженного трансплантата требуется несколько составляющих: хорошо проведенная предоперационная подготовка, высокая квалификация офтальмохирургов, проводящих операцию, и качественное современное оборудование, а также соблюдение всех предписаний доктора в послеоперационный период. Кроме этого, качество приживление во многом зависит от состояния больного глаза и общего состояние иммунной системы пациента.
Советы и рекомендации
Источник: http://MoeOko.ru/lechenie/keratoplastika-rogovicy.html
Кератопластика роговицы — описание, ход, что после
Кератопластика – оперативное вмешательство с целью пересадки роговицы (или ее участка), проводимое с целью восстановления оптических свойств и улучшения зрения.
Кератопластика осуществляется при помощи пересадки донорской ткани реципиенту. В роговице выделяют 5 оболочек:
- эпителий (передний слой);
- Боуменова пограничная мембрана;
- строма (основное вещество);
- десцеметова пограничная мембрана;
- эндотелий.
Основные принципы операции
Пересадка роговицы глаза относится к микрохирургическим офтальмологическим операциям. Анестезия может быть как местной, так и общей. Это зависит от возраста пациента, наличия сопутствующих заболеваний, общего состояния.
Кератопластика показана при следующих патологиях роговицы:
- помутнение любой этиологии;
- инфильтрация;
- краевое истончение (кератоконус);
- кератоцеле (выпячивание десцеметовой оболочки);
- дистрофия;
- образование посттравматических рубцов.
При пересадке роговицы хирургом определяется размер удаляемого лоскута, после микрокератомом наносится разметка окружности. Делается надрез и лоскут изымается. Из донорской роговицы вырезается идентичный лоскут, который накладывается на место удаленного. Разрез скрепляется несколькими отдельными швами или одним сплошным (зигзагообразным). В ходе операции используются:
- Ножницы микрохирургические пружинные, по Валенсу, с канюлей.
- Микрохирургический изогнутый шпатель.
- Шпатель прямой для расслаивания роговицы и склеры.
- Глазной микрохирургический дисцизионный нож.
- Глазной трепан.
- Игла глазная дисцизионная или парацентезная.
- Гониотом.
- Трепан Векка, вакуумный трепан Ханна, Баррона, ФМ-3 или ФМ-4.
- Нейлон 10.0.
Послойный метод
Послойная кератопластика заключается в том, что при поражении верхних или средних слоев (до десцеметовой мембраны) выполняется послойная пересадка роговицы.
После нанесения микрокератомом разметки начинается отсепаровка внешних слоев роговицы шпателем. Отделение слоев завершается удалением лоскута с помощью ножниц или скальпеля.
Далее удаляется участок помутнения или другого патологического изменения.
Таким образом, формируется склеральный карман, который заполняется стерильным физраствором на время формирования донорского лоскута роговицы. Биотрансплантат устанавливается на место удаленного лоскута и фиксируется тончайшими нейлоновыми нитями.
Это методика передней кератопластики. Чаще всего используется автоматизированный способ пересадки роговицы с помощью ламеллярного разреза.
Существует так называемая задняя кератопластика, при которой заменяются глубинные слои роговицы – десцеметова оболочка или строма. Другое ее название – глубокая передняя послойная пересадка роговицы.
Считается микроинвазивной и проводится без существенного повреждения поверхностных слоев.
После проведения анестезии на линии лимба глазной иглой выполняются 2 микроразреза на глубину задних слоев роговицы. В переднюю камеру вводится специальная гелеобразная жидкость – вискоэластик.
С помощью изогнутого шпателя, введенного в один из разрезов, выполняется круговое рассечение заднего слоя роговой оболочки.
После этого гонитомом извлекается отслоенный лоскут, вымывается вискоэластик и начинается процесс введения и расположения донорского лоскута или кератопротеза. В скрученном состоянии его вводят в полость глаза с помощью вакуумного аппарата, а затем заполняют пространство воздушной смесью. Это позволяет импланту расправиться.
С помощью вакуумного отсасывающего устройства устраняют пузырьки воздуха, разравнивают поверхность роговой оболочки.
Сквозной метод
Сквозная пересадка роговицы глаза считается одной из успешнейших операций в трансплантологии. Процент улучшения зрения после проведения сквозной кератопластики зависит от изначального заболевания и развившихся нарушений. Нередко проводятся дополнительные операции, необходимые для полноценного улучшения зрения.
- Удаление катаракты с имплантацией искусственного хрусталика (интраокулярная линза, ИОЛ).
- Трабекулэктомия (удаление части трабекулярной сетки) или имплантация дренажа.
- Передняя витрэктомия (удаление передней части стекловидного тела), дополненная установкой или заменой ИОЛ.
- Задняя витрэктомия (удаление задней части стекловидного тела) и установка кератопротеза.
- Замещение переднекамерной интраокулярной линзы на заднекамерную с фиксацией на склере.
Сначала, после анестезии, с помощью трепана выполняют несквозной разрез роговицы. Вводится вискоэластик, с помощью глазной иглы разрез углубляется до переднекамерного пространства. Производится разрез роговицы, микрохирургическими ножницами выкраивается лоскут с участком повреждения. При этом убираются все слои роговицы.
Реабилитация
После выполнения операции по пересадке роговицы накладывается тугая давящая повязка, назначаются антибиотики и иммунодепрессанты. При болевом синдроме применяют обезболивающие и НПВС. Срок ношения швов определяется в зависимости от вида кератопластики, но составляет не менее 6 месяцев.
Пациенту рекомендовано отказаться от перенапряжения и тяжелого физического труда, избегать попадания воды в оперированный глаз. Восстановление зрения происходит в течение года после проведения операции, поэтому на этот период показано ношение очков.
Возможные риски и осложнения
Проблема трансплантологии – в возможном отторжении донорских тканей. По статистике отторжение донорских тканей наблюдается у каждого пятого оперируемого. Благодаря своевременно начатому лечению можно эффективно подавить начавшийся процесс и приживить трансплантат.
Крайне редкое осложнение при кератопластике – расхождение швов. Чаще встречается инфицирование, развитие глаукомы и катаракты, кровотечения в ранний послеоперационный период.
Для более полного изучения методов лечения заболеваний, а также для уточнения значений терминов – воспользуйтесь удобным поиском по сайту.
Вместе с этим советуем прочитать материал об операции по удалении части стекловидного тела – дополнительной операции при кератопластике.
Источник: http://ofthalm.ru/keratoplastika.html
Кератопластика: виды, показания, операция, отзывы, цена
Трансплантация роговицы – это оперативное вмешательство, в ходе которого изменённая в результате различных заболеваний или формирования рубцов роговица заменяется здоровой донорской. Кератопластика является методом выбора при невозможности или неэффективности других методов консервативного или оперативного лечения.
Роговица или роговая оболочка – в норме прозрачная клеточная структура, находящаяся на переднем полюсе глазного яблока. Она расположена прямо перед радужкой и зрачком и позволяет световым лучам беспрепятственно проникать в глаз.
При измерении с наружной стороны горизонтальный диаметр роговицы обычно составляет около 12 мм., вертикальный – 11мм. Если рассматривать со стороны внутренней поверхности, роговица представляет собой циркулярное образование с диаметром около 11,7мм.
Толщина ее в центральной части – около 550 мкм.
Анатомически роговица состоит и 5 слоев. Рассмотрим их спереди назад:
-
Самый поверхностный эпителиальный слой состоит из 5-7 рядов клеток, толщина роговичного эпителия составляет около 50 мкм, то есть менее 10% общей толщины роговицы. Клетки поверхностного эпителия постоянно обновляются – происходит процесс непрерывного деления новых и слущивания старых клеток. Полное обновление клеток роговичного эпителия происходит в течение 7 дней.
-
Боуменова мембрана – очень тонкий (8-14 микрон) прозрачный фиброзный слой соединительной ткани, осуществляющий роль промежуточного звена между эпителием и стромой.
-
Строма роговицы – средний слой, составляет 90% всей роговицы. В среднем толщина стромы взрослого человека колеблется в пределах 450-500 микрон.
Строма состоит из соединительнотканных образований – коллагеновых нитей или фибрилл. Данные нити расположены параллельно и формируют 200-300 ламеллярных пучков.
Именно такая чёткая организация коллагена и обусловливает прозрачность и оптические преломляющие свойства роговицы.
-
Десцеметова мембрана – разделяет строму и эндотелий. Становится толще с возрастом, у детей ее толщина около 5 микрон, у пожилых людей около 15.
-
Эндотелиальный внутренний клеточный слой. Представляет собой 1 слой клеток, которые являются гексагональными и не регенерируют.
Роль роговицы заключается не только в обеспечении беспрепятственного проникновения лучей света, но и в фокусировке света на сетчатку глаза. Хрусталик – еще одна анатомическая структура оптической системы глаза, однако именно роговица обеспечивает 65-75% фокусирующей способности органа зрения.
Заболевания роговицы
Роговая оболочка постоянно контактирует с окружающей средой, подвергается агрессивным воздействиям химикатов, травматическим повреждениям. Также существует ряд заболеваний, характерных именно для роговицы.
Рассмотрим основные группы:
- Травматические повреждения. Неглубокие нарушения целостности, как правило, заживают самостоятельно за счет регенерации роговичного эпителия. Глубжележащие слои роговицы к регенерации не способны, в результате чего глубокие повреждения могут приводить к образованию рубцов, существенно снижающих зрение.
- Аллергические проявления. Наиболее распространённый аллерген – цветочная пыльца, особенно в сухую, жаркую погоду.
- Кератиты – группа воспалительных заболеваний роговой оболочки. Неинфекционные кератиты манифестируют при длительно ношении контактных линз. Инфекционные могут быть вызваны бактериями, вирусами, грибком или паразитами.
- Синдром сухого глаза – состояние, вызванное недостаточной продукцией или неполноценностью слёзной жидкости. Проявляется болевым синдромом, покраснением и зудом.
- Дистрофические заболевания – кератоконус и кератоглобус, дистрофия Фукса, решетчатая дистрофия, птеригиум, иридокорнеальный синдром, синдром Стивенса-Джонсона, эпителиально-эндотелиальная дистрофия роговицы или буллезная кератопатия.
Обследования перед операцией
Операция по пересадке роговицы требует тщательной подготовки, которая включает верификацию основного диагноза и всестороннее офтальмологическое обследование:
- Биопсию и соскоб роговицы с последующим бактериологическим и микробиологическим исследованием. Необходимо исключить всю инфекционную патологию в острой фазе — в послеоперационном периоде возможно ее неконтролируемое прогрессирование.
- Биомикроскопию.
- Измерение толщины роговицы (пахиметрия).
Также необходима стандартная общеклиническая предоперационная диагностика — анализы крови, электрокардиография, допуск терапевта к операции.
Виды трансплантации роговицы
Микрохирургия глаза – это динамически развивающаяся отрасль медицины. Касается это и кератопластики или пересадки роговицы.
Существует несколько разновидностей данного оперативного вмешательства:
-
Сквозная или проникающая кератопластика (пересадка всех слоев роговицы). Данный вид операции актуален при заболеваниях, вовлекающих в патологический процесс все слои роговой оболочки.
-
Послойная кератопластика представлена двумя вариантами:
-
Передняя – глубокая передняя ламеллярная кератопластика может быть предпринята при таких состояниях, как кератоконус и стромальные роговичные рубцы.
В ходе операции специалист старается сохранить интактным эндотелиальный слой, что обеспечивает более низкую частоту отторжения графта.
Если технически выполнить подобную операцию не представляется возможным, хирург производит конверсию в сквозную кератопластику прямо в ходе операции.
-
Задняя кератопластика – эндотелиальная трансплантация или автоматическая эндотелиальная кератопластика с расслоением десцеметовой мембраны применяется при заболеваниях, поражающих преимущественно внутренний эндотелиальный слой роговицы.
Речь идет об эндотелиальной дистрофии Фукса и буллезной кератопатии.
Подобное вмешательство подразумевает отсутствие большой послеоперационной раны, минимальные зрительные нарушения вследствие астигматизма, а также короткий восстановительный период.
-
-
Кератопротезирование – особой вид пересадки, при котором трансплантат представляет собой гибрид донорского графта и ригидного пластикового материала по центру. Иногда подобное вмешательство выполняется при предыдущих неудачных попытках кератопластики.
Показания к кератопластике
Решение о проведении трансплантации принимается консилиумом врачей после тщательного обследования пациента и изучения его истории болезни.
Наиболее частые показания к трансплантации роговицы следующие:
- Рубцы роговицы. Даже незначительные по протяжённости рубцы роговицы с захватом ее оптической центральной зоны способны значительно ухудшить зрительные функции.
- Бельмо и язва роговицы инфекционного или иного генеза, значительно влияющие на остроту зрения и не поддающиеся другим методам лечения.
- Буллезная кератопатия после операции по удалению катаракты.
- Дистрофические заболевания роговицы — кератоконус, дистрофия Фукса и другие заболевания из данной нозологической группы.
Донорский материал
Забор донорского материала для трансплантации производится у трупного донора с бьющимся сердцем после констатации смерти мозга или в течение 24 часов после остановки сердечной деятельности.
Поскольку роговица лишена кровеносных сосудов, необходимость в подборе по АВО или HLA-антигенам отсутствует.
Перед проведением забора производится биомикроскопия с целью выявления патологии роговицы у донора.
Противопоказаниями к забору донорской роговицы является младенческий или старческий (старше 70 лет) возраст, генерализованный сепсис, наличие ВИЧ-инфекции, парентеральных гепатитов, сифилиса. Непригодна роговица доноров с опухолевыми и иными заболеваниями глаз.
После иссечения роговица помещается в консервирующий раствор, где может храниться до 7 суток. Существуют также специальные глазные банки, куда помещается донорский материал после предварительной обработки. Наличие таких законсервированных графтов позволяет выполнять оперативное вмешательство в плановом порядке.
Подготовка к кератопластике
После принятия решения о кератопластике проводится всестороннее обследование пациента, выявляются возможные противопоказания. Затем пациента ставят в лист ожидания и подбирают подходящую ему роговицу. Срок ожидания для каждого пациента индивидуальный.
При наличии у пациента воспалительных и инфекционных заболеваний роговицы их необходимо предварительно вылечить. Декомпенсированные состояния негативно влияют на приживаемость донорского трансплантата и исход пересадки роговицы.
Накануне вмешательства врач даёт рекомендации по предоперационному приёму медикаментов, особое внимание уделяется антикоагулянтам и дезагрегантной терапии. В день операции нужно быть натощак. Чаще всего такая операция выполняется в условиях стационара, то есть после предварительной госпитализации пациента в клинику, но может проводиться и амбулаторно.
Ход операции сквозной кератопластики
В качестве обезболивания пациенту могут предложить как общую, так и местную анестезию. Это зависит от особенностей операции, желания пациента, а также от имеющихся у него сопутствующих заболеваний.
Пациент в операционной находится лежа на операционном столе, осуществляется мониторинг сердечных сокращений, артериального давления и насыщения крови кислородом.
В ходе традиционной сквозной кератопластики на роговице пациента выполняется циркулярный разрез с помощью ручного или вакуумного трепана на всю толщину роговичной оболочки.
Иссечённый участок роговицы реципиента удаляется и на его место фиксируется предварительно подобранный по размеру донорский трансплантат, диаметр которого должен быть на 0,25-0,3 мм больше иссечённой области роговицы реципиента.
Трансплантат фиксируется деликатным синтетическим швом по Пирсу нейлон 10/0, который остаётся на глазу в течение года. При необходимости кератопластика может быть выполнена в комбинации с другими оперативными вмешательствами: замена хрусталика с имплантацией интраокулярной линзы, пластика радужной оболочки или зрачка, субтотальная витрэктомия. По окончанию операции на глаз помещается стерильная повязка.
Послойная кератопластика
Послойная кератопластика – методика выбора в случаях поражения не всех слоев роговицы, а только нескольких. При проведении послойной пересадки роговицы роговичную оболочку пациента рассекают до ½ или ¾ толщины и расслаивают с помощью кератома. На аналогичную толщину расслаивают роговичный трансплантат и фиксируют к роговице пациента непрерывным синтетическим швом нейлон 10/0.
Наиболее современными модификациями послойной пересадки роговицы являются:
Глубокая передняя кератопластика, при которой иссекается практически полностью поражённая роговица реципиента за исключением десцеметовой мембраны и эндотелия, сохранение которых значительно снижает вероятность отторжения трансплантата.
Задняя послойная кератопластика заключается в замене задних слоев и показала свою высокую эффективность при нарушениях со стороны эндотелиального слоя (дистрофия Фукса, буллезная кератопатия).
В ходе такой операции со стороны передней камеры глаза селективно отслаиваются только эндотелиальный слой и десцеметова мембрана, аналогичную манипуляцию выполняют с донорским трансплантатом.
С помощью глайда донорский трансплантат через прокол роговицы вводят в переднюю камеру пациента, расправляют и фиксируют с помощью пузырька стерильного воздуха.
Данная технология была внедрена в практическую медицину в течение последних 10 лет. И хотя, с технической точки зрения, выполнение ее гораздо сложнее, нежели послойной, короткий восстановительный период и удовлетворительные результаты по восстановлению зрения делают заднюю послойную кератопластику методом выбора при изолированном поражении эндотелиального слоя роговицы.
Видео: послойная кератопластика
Лазерная кератопластика
Данный вид оперативного вмешательства выполняется с помощью фемтосекундного лазера, внедрение которого в трансплантационную программу стало, по мнению многих специалистов, величайшим прорывом последнего десятилетия.
Высокоэнергетическое излучение заменяет специалисту традиционный инструментарий для иссечения роговицы, что позволяет выполнять разрезы с высокой точностью, на заранее заданную необходимую глубину, минимизируя при этом повреждение окружающих тканей.
Лазерная технология даёт возможность выполнять разрезы точной формы (например, в виде гриба или зиг-зага), что обеспечивает точное совпадение по форме и размеру нонорского материала с роговичным ложем реципиента. Преимуществом применения лазера является быстрое заживление, ранее снятие швов, что минимизирует риски послеоперационного повреждения трансплантата.
Видео: лазерная кератопластика
Послеоперационный период
В раннем послеоперационном периоде пациент может ощущать болезненность, зуд, жжение и покраснение. Врач назначает курсы местной антибактериальной и противовоспалительной терапии.
Общая продолжительность восстановительного периода после кератопластики составляет около одного года.
Помутнение зрения отмечается в течение первых нескольких месяцев, иногда возможно даже некоторое ухудшение по сравнению с ранним послеоперационным периодом. Именно столько времени необходимо глазу для того, чтобы трансплантат начал приживаться.
В дальнейшем пациенты отмечают постепенное улучшение зрения. Возврат к трудовой деятельности зависит от вида выполняемой работы и состояния пациента.
В течение нескольких месяцев назначают глкокортикостероиды в виде глазных капель для профилактики отторжения и хорошей приживаемости роговичного трансплантата.
Пациент должен очень бережно относиться к прооперированному глазу, постоянно носить защитные очки и избегать внезапных травм – они могут необратимо повредить трансплантат. Швы удаляются через 12-18 месяцев после операции.
Нарушение рефракции корректируются с помощью очков или контактных линз.
Возможные осложнения кератопластики
Трансплантация роговицы – в целом безопасная процедура, но, как и любая операция, несет в себе риски. Существует вероятность следующих осложнений:
- Проблемы с заживлением раны.
- Присоединение вторичной бактериальной инфекции.
- Риск помутнения хрусталика или формирования катаракты.
- Повышение внутриглазного давления (глаукома).
- Отёк роговицы.
- Несостоятельность фиксирующих трансплантат швов.
- Помутнение трансплантата вследствие рецидива основного заболевания, по поводу которого проводилась операция.
- Отторжение трансплантата.
Отторжение трансплантата
Роговица полностью лишена кровеносных сосудов, что делает такие операции успешными без системного применения иммунодепрессантов. Однако одним из наиболее прогностически неблагоприятных осложнений является отторжение донорской роговицы. Сроки могут варьировать — от нескольких месяцев до нескольких лет после оперативного вмешательства.
Клинически отторжение проявляется болевым синдромом, снижением остроты зрения, покраснением глаза. Эпителиальное и стромальное отторжение, как правило, не приводит к полной дисфункции трансплантата и хорошо поддаётся лечению. Лечение включает местное применение кортикостероидов 4-6 раз в день до купирования признаков патологического процесса.
В случае эндотелиального отторжения лечения должно быть более агрессивным. Стероиды назначаю каждые 1-2 часа во время бодрствования, в тяжёлых случаях допустимы субконъюнктивальные и внутривенные инъекции, равно как и назначение иммуносупрессоров. При отсутствии эффекта от консервативной терапии рассматривается возможность ретрансплантации.
Отзывы пациентов
Кератопластика в большинстве случаев возвращает пациентам возможность видеть. Поэтому основная масса отзывов об этой операции положительные. Негативная настроенность пациентов может быть связана с развившимися осложнениями, хотя об их вероятности специалист всегда предупреждает пациента заранее.
Стоимость
Данная операция является высокотехнологичным микрохирургическим вмешательством и проводится в условиях специализированной клиники на новейшем оборудовании. Оперируют всегда опытные специалисты. Данные факторы и определяют высокую стоимость вмешательства — от 100 000 рублей. Необходимо помнить и о стоимости донорского материала.
Кератопластика — это уникальная возможность для пациентов с ранее инкурабельными заболеваниями роговицы вернуть себе хорошее зрение и значительно улучшить качество жизни.
Источник: https://operaciya.org/microsurgery/keratoplastika-peresadka-rogovicy/
Кератопластика роговицы: как проходит операция и отзывы пациентов
Приветствую вас, друзья! В результате помутнения роговицы и искривления её поверхности происходит нарушение нормального проникновения световых лучей внутрь органа зрения. Это приводит к искажению изображения на сетчатке и снижению зрительных функций.
На сегодняшний день одним из популярнейших хирургических способов лечения является кератопластика роговицы, предполагающая её трансплантацию. Это высокоэффективная операция, позволяющая вернуть пациенту хорошее зрение. Из этой статьи вы узнаете об особенностях проведения кератопластики.
Кератопластика – что за процедура и в чём её особенность?
Когда возникают необратимые изменения в тканях роговой оболочки, из-за которых лучи света не могут попасть внутрь глаза, назначается проведение кератопластики. Речь идёт о разновидности оперативного вмешательства, в ходе которого осуществляется пересадка роговицы.
Ввиду того, что роговая оболочка является бессосудистой тканью, операции по пересадке этого элемента зрительной системы считаются наиболее распространёнными и эффективными в современной офтальмологии.
Наличие такой анатомической особенности является большим подспорьем для пациентов за счёт того, что практически исключён процесс отторжения пересаженной роговицы. Трансплантация роговицы позволяет многим людям вернуть утраченное зрение. Проведение подобного вида оперативного вмешательства направлено на то, чтобы:
- восстановить прозрачность роговой оболочки;
- повысить зрительную остроту;
- остановить прогрессирование патологического процесса;
- восстановить повреждённые роговичные ткани;
- улучшить внешний вид роговицы;
- устранить дефекты и деформации, которые были приобретены в результате травм или болезней, либо имеют врождённый характер.
Главная цель, преследуемая в процессе проведения кератопластики, заключается в том, чтобы удалить повреждённую часть роговицы и пересадить на её место нормально функционирующую донорскую ткань.
Показания к тому, чтобы провести микрохирургическую операцию
Проведение процедуры кератопластики целесообразно при следующих патологиях роговицы:
- развитые стадии кератоконуса;
- дистрофическое и так званое ожоговое бельмо;
- врождённые и приобретённые дистрофии;
- образование рубцов после травмирования, воспаления или операции;
- травматические различного рода дефекты;
- отёк или язва.
Как именно проходит процесс кератопластики?
Как правило, микрохирургическая операция по пересадке роговой оболочки проводится под всем известным местным наркозом, а длится она около 2-3 часов. Принимая во внимание степень тяжести заболевания и размер поражённого участка, хирург-офтальмолог удаляет помутневшую роговицу.
Для этого специальным микрохирургическим инструментарием или так называемым фемтосекундным лазером формируется роговичный лоскут. Затем повреждённая часть роговицы отделяется, а на её место имплантируется донорский материал, соответствующий размерам отделённого ранее лоскута.
Используя такой вот специальный хирургический шовный материал, трансплантат присоединяют к периферии роговой оболочки. В конце операционной процедуры на глаз пациента накладывают повязку либо по решению врача защитную линзу, которые препятствуют попаданию пыли и микробов в прооперированный глаз.
Отмечу также, что цена на кератопластику в разных глазных клиниках страны колеблется в пределах 120000-160000 рублей за 1 глаз.
Особенности послеоперационного периода
Продолжительность реабилитационного периода после проведения кератопластики составляет 6-12 месяцев, в течение которых пациент должен регулярно посещать офтальмолога. В это время очень важно устранить любое внешнее давление и прикосновение к больному глазу.
Для снятия болевых ощущений, предупреждения послеоперационных осложнений, а также для ускорения процесса заживления глаза, офтальмолог выписывает медикаменты в виде капель, мазей или гелей. Применять такие лекарственные препараты рекомендуется не более 3 месяцев.
Носить повязку или защитную оптическую контактную линзу, которые были наложены после хирургического вмешательства, необходимо в течение 2-4 недель. Из-за того, что роговица глаза лишена кровеносных сосудов, рубцевание раны происходит довольно медленно.
Вследствие этого увеличивается риск расхождения швов. По этой причине необходимо избегать любых ситуаций, которые могут привести к травмированию прооперированного органа зрения.
После проведения кератопластики запрещено поднимать тяжести и заниматься тяжёлыми физическими нагрузками, иначе могут возникнуть серьёзные осложнения в виде:
- отслоения сетчатки;
- вытекания внутриглазной жидкости;
- развития помутнения кристаллика, то есть катаракты;
- отторжения чужой конкретно донорской ткани.
Что говорят пациенты, перенесшие операцию по пересадке самой роговицы?
Более 90 % пациентов отмечают, что само хирургическое вмешательство, как и реабилитационный период, проходят без осложнений. А в 5% случаев отмечается возникновение несущественных осложнений после пересадки роговой оболочки.
Видео: Сквозная кератопластика при кератоконусе (пересадка роговицы)
Кератопластика – хирургическая операция по пересадке роговой оболочки при кератоконусе необходима примерно 10–20% пациентов.
Суть этой операции состоит в удалении пораженной кератоконусом части роговицы и замене ее донорской роговой оболочкой.
Процент успешности кератопластики и обретения пациентом хорошего зрения составляет приблизительно 90%, что является довольно высоким показателем.
Восстановление зрения происходит обычно не сразу после операции. Иногда это требует нескольких недель, а в некоторых случаях процесс занимает до 12 месяцев.
Вы можете посмотреть видео операции по трансплантации роговицы, чтобы иметь лучшее представление о кератопластике и особенностях её проведения.
Приятного просмотра!
Выводы
Уважаемые читатели, залог успешного лечения любых глазных патологий зависит от своевременного начала лечения. Обратившись к квалифицированному хирургу-офтальмологу, можно будет грамотно и качественно выполнить трансплантацию роговицы, сведя к минимуму риск отторжения донорских тканей. Желаю вам крепкого здоровья и ясного зрения!
Буду рада вашим комментариям и вопросам! С уважением Ольга Морозова.
Источник: https://dvaglaza.ru/prochie-zabolevaniya-glaz/chto-takoe-keratoplastika-rogovitsy-i-kak-ee-delayut.html
Пересадка роговицы (кератопластика)
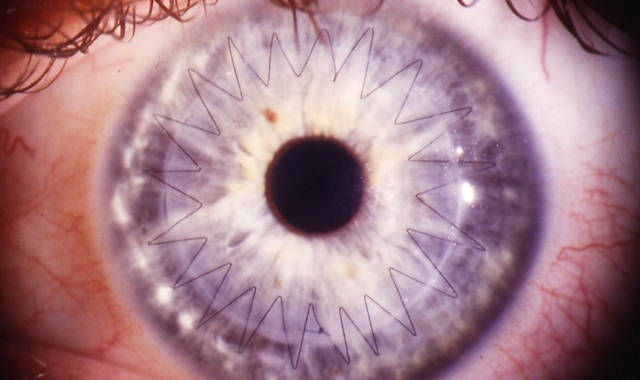
При помутнении роговицы, искривлении ее поверхности нарушается нормальный вход лучей света внутрь глаза. Вследствие этого искажается картинка на сетчатке, нарушается зрение.
Для лечения патологии роговицы применяется ее пересадка – кератопластика.
В процессе кератопластики производится удаление поврежденной части роговицы с последующей ее заменой соизмеримой здоровой донорской частью роговицы.
Кератопластика является наиболее распространенным в трансплантологии вмешательством. Ежегодно во всем мире десятки тысяч пациентов получают такое лечение. Пересадка роговицы обладает очень высокой эффективностью.
Показания к проведению кератопластики
Данный метод лечения применяется для лечения дистрофий, инфекций, травматических повреждений роговицы. Кератопластика чаще всего проводится при следующих заболеваниях:
- буллезная кератопатия – прогрессирующий отек, дистрофия роговицы;
- язвы роговицы бактериальной, паразитарной, вирусной, грибковой этиологии;
- химический ожог роговицы;
- тяжелое травматическое повреждение роговицы;
- дистрофия Фукса;
- рубцовые изменения роговицы.
Подготовка к кератопластике
Перед проведением данного оперативного вмешательства офтальмолог сначала назначает лечение заболеваний, которые могут угрожать успешному проведению кератопластики.
Пациент также проходит общее обследование с целью исключения противопоказаний к пересадке роговицы. Также врач узнает у пациента, какие лекарственные препараты он принимает в данное время.
Некоторые препараты временно отменяются или корректируется их дозировка. Это позволяет снизить риск операционных осложнений.
Кроме того, хирург сообщит об особенностях водно-пищевого режима перед вмешательством. Обычно перед оперативным вмешательством последний приме пищи должен быть накануне вечером, утром допустимо выпить полстакана воды. Врач может перед операцией назначить глазные капли, например, с антибиотиком.
Видео операции по пересадке роговицы
Во время операции пересадки
Непосредственно перед началом операции устанавливается внутривенный доступ для введения лекарственных препаратов, инфузионных растворов. Операция проводится под общей или местной анестезией.
Выбор метода анестезии определяется возрастом пациента, состоянием здоровья, другими факторами. Как общая, так и местная анестезия полностью исключает болевые ощущения при операции.
Пациенту также не стоит бояться непроизвольного моргания либо закрытия глаз – врач об этом позаботится.
Кератопластика – операция, при которой выполняются сложные манипуляции на роговице, и процедура проводится при помощи интраоперационного микроскопа. Начинается операция с того, что хирург определяет диаметр удаляемой роговичной ткани.
Далее с использованием специального трепана и другого микроинструментария удаляется пораженная часть роговицы в виде круга. Затем на ее место кладется участок донорской роговицы соответствующего диаметра.
Участок донорской ткани подшивается к периферической части роговицы пациента тончайшими синтетическими нитками (их толщина меньше таковой человеческого волоса).
В завершение операции офтальмохирург оценивает равномерность прищипывания роговицы – в этом случае «созданная» роговичная линза будет ровной, и ее поверхность будет идентичной правильной сфере. При помощи кератоскопа оценивается форма роговицы, и в зависимости от результатов офтальмохирург может изменить степень натяжения швов.
Послеоперационный период
После кератопластики следует избегать прикосновений, внешнего давления на оперированный глаз. Офтальмолог может назначить глазные капли, гели для уменьшения болевого синдрома, лучшего заживления, профилактики отторжения донорской ткани. Продолжительность послеоперационного местного лечения обычно составляет приблизительно два месяца.
После пересадки роговицы на прооперированный глаз накладывается марлевая повязка, которую следует носить от одной до пяти недель. Точные рекомендации для послеоперационного периода даст лечащий врач.
Роговица является тканью, не имеющей кровеносных сосудов, поэтому рубцовая ткань здесь формируется долго. В течение многих месяцев существует риск расхождения швов. Это требует бережного отношения, предупреждения травматизации глаза, следует избегать тяжелой физической работы. Удаление швов производится через восемь – двенадцать месяцев.
Осложнения, риски кератопластики
В большинстве случаев пересадка роговицы проходит успешно, однако, как и любое хирургическое вмешательство, кератопластика имеет определенные риски: присоединение инфекции, кровотечение, разрыв швов, осложнения после анестезии.
В процессе операции кератопластики глазное яблоко открывается на большой площади, поэтому существует риск подтекания внутриглазной жидкости наружу.
Крайне редко развивается катаракта, отслойка сетчатки, аномально низкое или высокое внутриглазное давление.
Наиболее частым осложнением пересадки роговицы является отторжение донорской ткани. Это происходит вследствие реакции иммунной системы реципиента на чужеродную ткань. Симптомами отторжения донорской роговицы являются ее помутнение, интенсивное покраснение глаз. Данное осложнение встречается в 20% случаев, обычно купируется применением медикаментозных средств.
Более 90% кератопластик проходит успешно. Большинство пациентов отмечает улучшение зрения после операции. Для достижения оптимального эффекта в отдаленном послеоперационном периоде может потребоваться лазерная коррекция близорукости, астигматизма. Полное восстановление зрения после пересадки роговицы – процесс длительный, занимает несколько месяцев.
Клиники Москвы, где проводится кератопластика
Цены в Москве на пересадку
Стоимость пересадки роговицы в московских офтальмологических центрах начинаются от 70 000 рублей. Окончательная цена формируется исходя из предоперационных обследований, сложности хирургического вмешательства, цены трансплантата.
Смотреть все цены на пересадку роговицы в клиниках Москвы
Источник: https://mosglaz.ru/services-items/item/546-peresadka-rogovitsy-keratoplastika