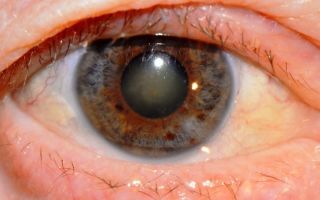
Вторичная катаракта
Вторичная катаракта – это осложнение после экстракции катаракты, характеризующееся вторичным закрытием области заднего капсулорексиса соединительной тканью.
Клинически заболевание проявляется прогрессирующим снижением остроты зрения, ухудшением цветовосприятия, нарушением темновой адаптации, диплопией, «затуманиванием» зрения. Для подтверждения диагноза проводят визометрию, биомикроскопию глаза, УЗИ, ОПТ. Дополнительно осуществляют лабораторную диагностику.
Для устранения клинической симптоматики вторичной катаракты применяют автоматизированную систему аспирации-ирригации или метод лазерной дисцизии.
Вторичная катаракта – наиболее распространенное осложнение оперативных вмешательств, проводимых в связи со всеми видами катаракты. Согласно статистическим данным, частота развития колеблется от 0,5 до 95%.
Широкий разброс данных обусловлен использованием разных хирургических методик, возрастом больных и наличием сопутствующих заболеваний. Офтальмопатология в одинаковой степени распространена среди лиц мужского и женского пола.
Повышение титра антихрусталиковых антител у пациентов детского возраста коррелирует с 75% риском образования вторичной катаракты после экстракции или факоэмульсификации. Сведения о географических или сезонных особенностях отсутствуют.
Причины вторичной катаракты
Данное заболевание возникает спустя несколько месяцев или лет после хирургического вмешательства и проявляется фиброзными изменениями задней капсулы хрусталика. Этиопатогенез изучен недостаточно. Основными причинами считаются:
- Фиброз задней капсулы. Развитию фиброза предшествуют воспалительные процессы в окружающей клетчатке, поэтому факторами риска возникновения вторичной катаракты выступают увеит и метаболические расстройства (сахарный диабет).
- Миграция гиперпластических эпителиоцитов. Причиной образования шарообразных клеточных конгломератов Адамюка-Эльшнига в эпителии капсулы хрусталика является избыточная регенерация эпителия после экстракции катаракты.
- Некорректная имплантация ИОЛ. Вторичная катаракта чаще развивается при внедрении переднекамерной ИОЛ, превышении диаметра ее оптической части (более 7 мм) или фиксации линзы в зоне цилиарной борозды.
В основе развития вторичной катаракты лежат воспалительные процессы, которые потенцируют синтез медиаторов и способствуют их проникновению через гематоофтальмический барьер. В ответ на образование медиаторов воспаления усиливается клеточная пролиферация. Провоспалительные цитокины и ряд внеклеточных белков выступают в роли факторов роста.
На фоне патологического течения послеоперационного периода и сниженной резистентности организма отмечается повышенный риск активации инфекционных агентов. Это влечет за собой чрезмерную стимуляцию репаративных процессов и синтез соединительной ткани в зоне задней капсулы. Фиброзная трансформация носит иммунозависимый характер.
Ответной реакцией на синтез антигенов хрусталика является формирование тканеспецифического иммунного ответа.
Согласно другой патогенетической теории, образование пленки вторичной катаракты – это адаптационная реакция глазного яблока на имплантацию интраокулярной линзы (ИОЛ). При внедрении линзы активируется моноцитарно-макрофагальная система, поскольку организм воспринимает имплантат как инородное тело.
Оседание фибробластов на поверхности ИОЛ в последующем приводит к формированию плотной соединительнотканной оболочки. Интраоперационное повреждение радужки стимулирует дополнительный переход пигментных клеток в область линзы.
Компоненты клеток (в большей степени протеин) играют роль в образовании прелентальной мембраны и помутнении задней капсулы.
Классификация
В основе классификации лежит клеточный состав пленки и его влияние на клиническое течение заболевания. С морфологической точки зрения в офтальмологии выделяют следующие формы вторичной катаракты:
- Фиброзная. Характеризуется фиброзной трансформацией задней капсулы. В клеточном составе пленки преобладают соединительнотканные элементы. Фиброзный тип диагностируют в первые 3 месяца с момента начала развития патологии.
- Пролиферативная. При этом варианте заболевания выявляются специфические клетки-шары Адамюка-Эльшнига, кольца Земмерринга, что свидетельствует о продолжительном течении заболевания (3 и более месяцев).
- Утолщение капсулы хрусталика. Согласно классификации, это отдельный нозологический тип, поскольку в отличие от остальных вариантов утолщение капсулы не сопровождается потерей ее прозрачности. Диагностируется редко, этиология и патогенез не установлены.
Симптомы вторичной катаракты
Продолжительный промежуток времени основной жалобой пациентов является прогрессирующее снижение остроты зрения, возникшее в послеоперационном периоде.
После восстановления нормальной остроты зрения нарастающую зрительную дисфункцию не удается устранить при помощи классических методов коррекции. Нарушение проявляется как при взгляде вдаль, так и вблизи.
Прогрессирование патологии приводит к расстройству темновой адаптации, снижению контрастной чувствительности, реже ухудшению цветовосприятия (уменьшению яркости изображения перед глазами).
Больные отмечают повышенную утомляемость при выполнении зрительной работы. Астенопические жалобы не сопровождаются болевым синдромом. Частые признаки патологии – двоение перед глазами, искажение формы предметов. Данные проявления обусловлены нарушением бинокулярного зрения.
Характерно появление «пелены» или «тумана» перед глазами. Устранить симптомы не удается путем применения контактных линз или очков. Возможно возникновение бликов, вспышек или цветных ореолов вокруг источника света. Визуальных изменений со стороны органа зрения не отмечается.
Первые симптомы развиваются не ранее, чем через 3 месяца после операции.
Длительное течение вторичной катаракты приводит к необратимой потере зрения, не поддающейся классическим способам коррекции.
Интраоперационное повреждение роговицы не только осложняет течение основной патологии, но и ассоциируется с высокой вероятностью развития дисперсного синдрома и пигментной глаукомы.
Воспалительный процесс, лежащий в основе патогенеза заболевания, часто провоцирует развитие увеита, склерита, эндофтальмита. Пролиферативный тип вторичной катаракты и утолщение хрусталиковой капсулы стимулируют повышение внутриглазного давления, что проявляется клиникой офтальмогипертензии.
Диагностика
Вторичная катаракта – сложно диагностируемая патология, для выявления которой применяется комплекс инструментальных и лабораторных методов исследования. Офтальмологическое обследование включает в себя:
- Визометрию. Методика позволяет определить степень снижения остроты зрения с коррекцией и без нее.
- Биомикроскопию глаза. Процедура применяется с целью визуализации помутнения оптических сред, дегенеративно-дистрофических изменений переднего отдела глаз.
- УЗИ глаза в А- и В-режимах. Метод дает возможность оценить анатомо-физиологические особенности строения органа зрения, положение ИОЛ.
- Оптическую когерентную томографию (ОКТ). Методику используют для дополнительного изучения топографии глазного яблока и внутриорбитальных структур. Обследование показано для выявления патологических изменений задней камеры (плотной соединительнотканной пленки и скопления колец Земмерринга, клеточных элементов Адамюка-Эльшнига).
Инструментальная диагностика информативна только при выраженных изменениях капсулы хрусталика. Лабораторные методы применяются на ранних стадиях или для прогнозирования риска развития нозологии. Дополнительно при вторичной катаракте показано:
- Измерение уровня противовоспалительных цитокинов. Исследование проводится методом гибридизации и иммунофлуоресценции. Определение в сыворотке крови повышенного титра цитокинов коррелирует с тяжестью воспаления на послеоперационном этапе.
- Исследование титра антител к хрусталику. Нарастание титра антител в крови или слезной жидкости ассоциировано с высоким риском формирования вторичной катаракты.
- Цитологическое исследование пленки. Выявление клеток Адамюка-Эльшнига и колец Земмерринга возможно не раньше, чем через 90 дней после первичного оперативного воздействия, свидетельствует о длительном течении заболевания.
Лечение вторичной катаракты
Своевременные лечебные мероприятия дают возможность полностью устранить клинические проявления патологии и восстановить зрительные функции. Консервативная терапия не разработана. Применяются следующие хирургические методы лечения:
- Лазерная дисцизия вторичной катаракты. Техника лазерной капсулотомии сводится к нанесению мелких перфорационных отверстий с последующим полным удалением соединительнотканных разрастаний. Оперативное вмешательство проводится под регионарной анестезией и не ограничивает трудоспособность пациента.
- Удаление катаракты с помощью аспирационно-ирригационной системы. Автоматизированная бимануальная методика аспирации-ирригации позволяет удалить пролиферирующий эпителий хрусталика путем формирования двух парацентезов в роговой оболочке, введения вискоэластика и мобилизации ИОЛ. Дополнительно может проводиться имплантация капсульного кольца или капсулорексис под интраокулярной линзой.
Прогноз и профилактика
Прогноз при своевременной диагностике и лечении вторичной катаракты для жизни и трудоспособности благоприятный. Отсутствие адекватной терапии – причина частых рецидивов, в дальнейшем возможна необратимая потеря зрительных функций.
Хирургическая профилактика сводится к индивидуальному подходу к выбору модели, материала и дизайна края интраокулярной линзы с учетом анатомо-физиологических особенностей строения глаза. Медикаментозные превентивные меры требуют местного и перорального применения нестероидных противовоспалительных средств и глюкокортикостероидов в пред- и послеоперационном периоде.
Современные направления в профилактике вторичной катаракты предполагают использование фотодинамической терапии и моноклональных антител к эпителиоцитам хрусталика.
Источник: http://www.krasotaimedicina.ru/diseases/ophthalmology/secondary-cataract
Лечение вторичной катаракты, ее причины, симптомы и диагностика
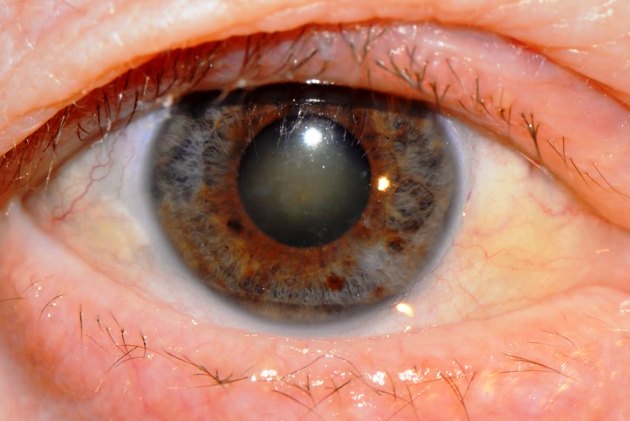
Одним из самых распространенных осложнений после офтальмологических операций считается вторичная катаракта после замены хрусталика. Многие считают причиной ее возникновения некачественное проведение операции хирургами. Так ли это?
Что такое вторичная катаракта
По некоторым данным возникновение этого осложнения после внедрения интраокулярной линзы вместо хрусталика встречается у пациентов примерно в 50% случаев. Однако другие источники указывают цифру 10%. Большинство офтальмологов справедливо считают вторичную катаракту самым распространенным осложнением после замены хрусталика на ИОЛ и считают, что оно возникает у 30-38% прооперированных.
Фактически — это не совсем катаракта, так как данная патология затрагивает не сам хрусталик, а тонкую капсулу, в которую он помещен, однако ее наличие нарушает остроту зрения. При проведении замены хрусталика на ИОЛ передняя часть специального мешочка (капсулы) иссекается, а задняя остается. Она нужна для более быстрого приживления искусственной линзы на месте хрусталика.
По неизвестным причинам со временем (от полугода до полутора лет) эпителий капсулы на задней стенке начинает разрастаться, она утолщается.
Здесь образуется своего рода пленка, которая мешает прохождению луча света на сетчатку.
В случае когда пленка закрывает хрусталик, наступают расстройства зрения, что приводит к снижению остроты зрения и вызывает ряд других симптомов, снижающих качество жизни пациента.
Данный процесс начинается фактически сразу после операции, но иногда он возникает через несколько лет после замены хрусталика на ИОЛ.
Вторичная катаракта возникает более часто у пациентов до 30 лет, а также детей. Наблюдается такая закономерность, чем старше пациент, тем ниже вероятность возникновения данной патологии.
Виды вторичной катаракты
Фактически существует несколько видов вторичной катаракты:
- Фиброзная вторичная катаракта характеризуется уплотнением задней капсулы в результате разрастания клеток. Здесь уплотняется сама стенка хрусталиковой капсулы, и она не пропускает луч на сетчатку, что и приводит к нарушению зрения.
- Для эпителиальной формы характерно разрастания эпителия, который находится между стенкой капсулы и хрусталиком, однако, результат получается тот же: снижается острота зрения, вплоть до полной слепоты. Это более частая форма патологии.
Причины возникновения патологии
Точно сказать, что именно вызывает вторичную катаракту сложно. Известно, что на данный процесс влияют три важных фактора.
- Возраст пациента, с которым напрямую связана возможность организма к восстановлению (регенерации). Чем старше больной, тем меньше вероятность возникновения данной патологии.
- Наличие воспалительных процессов в структурах глаза. Именно воспалительные процесы являются первыми предвестниками возникновения осложнения.
- Наличие сопутствующих заболеваний. Сахарный диабет, болезни крови, гипертония и многие другие системные заболевания способны спровоцировать возникновения патологии.
Вторичная катаракта не является следствием некачественно или неграмотно проведенной замены хрусталика.
Симптомы вторичной катаракты
Многие из симптомов, характерных для вторичной катаракты также являются признаками других осложнений. Однако наличие быстрого падения зрения и характерной пелены перед прооперированным глазом – это явный признак данной патологии. Среди симптомов будут также:
- Резкое ухудшение остроты зрения, после стадии его восстановления, которое не корректируется очками.
- Наличие пелены, тумана, перед глазами (глазом), которые быстро усиливаются, независимо от лечения.
- Возникновение светобоязни, цветовых вспышек.
- Двоение в пораженном глазу (монокулярная диплопия).
- Наличие перед глазами шаров или точек.
Методы диагностики и лечения катаракты
Лечение вторичной катаракты всегда начинают с диагностики. Для ее проведения используют следующий алгоритм:
- Проверка остроты зрения.
- Обследование структур глаза при помощи щелевой лампы (биомикроскопия). Это позволят рассмотреть заднюю часть хрусталиковой капсулы и отделить данную патологию от воспалительных процессов в передней части глаза.
- Измерение внутриглазного давления.
- Обследование сетчатки для выявления возможных отеков сетчатки, макулярных разрывов и других патологий, делающих невозможной проведение лечения вторичной катаракты.
- При обнаружении патологии на глазном дне нередко требуется оптическая когерентная томография.
Для проведения хирургического лечения вторичной катаракты существует целый ряд противопоказаний, именно для того, чтобы исключить опасные заболевания и нужно детальное обследование.
Среди противопоказаний будут:
- воспалительные процессы в передней камере глаза;
- кистозные отеки макулы;
- кровоизлияния в сетчатку и стекловидное тело;
- разрывы макулы и отслойки сетчатки.
Лечение возможно двумя путями: хирургическим и с помощью лазера.
Хирургическое удаление вторичной катаракты является более травмирующими, оно потребует прямого вмешательства в структуры глаза.
При этом область разрастания эпителия будет просто иссечена, что восстановить прозрачность капсулы, и позволит лучам беспрепятственно проходить через нее на сетчатку.
Операция потребует достаточно длительного восстановительного периода и опасна возможными осложнениями, но не более других хирургических вмешательств. Но здесь возможные осложнения после проведения процедуры несколько выше, чем после лазерного вмешательства.
При лечении лазером тот же маневр проводят без нарушения целостности глазных структур. Такая операция называется лазерная дисцизия вторичной катаракты. Она проводится при помощи специальной лазерной установки по технологии YAG и позволяет удалять разросшийся эпителий без вторжения извне.
Есть обязательные правила подготовки к удалению вторичной катаракты лазером, в этот период необходимость исключить:
- Закапывание глазных капель за 3-4 дня до нее;
- Употребление алкогольных напитков за 2-3 дня;
- Лечение антибиотиками;
- Использование контактных линз за 3-4 дня;
- Длительное нахождение на солнце.
Процедура проводится натощак. Пациентам, страдающих сахарным диабетом, гипертонией, другими заболеваниями, требующими системно принимать лекарства, необходимо принять препарат не менее чем за 6 часов до лазерного вмешательства.
Перед началом процедуры в пораженный глаз закапываются специальные капли (для анестезии и расширения зрачка).
С помощью импульсов делают круглое отверстие в разросшемся эпителии (на линии прохождения луча) и на этом процедура завершается. В дальнейшем иссекшие участки рассасываются сами. Во время самой процедуры пациенту слышны щелчки и видны вспышки света, издаваемые аппаратурой. Это норма и пугаться их не следует.
Лазерное удаление проводится амбулаторно, под местным наркозом, оно не вызывает особенного дискомфорта. Процедура занимает до 4 минут. После процедуры пациент может уйти домой уже через несколько часов. Через 30 минут, а затем через 2 часа после лазерного вмешательства обязательно проводится измерение давления (внутриглазного).
В дальнейшем пациенту приписываются противовоспалительные и антибактериальные капли на 5–7 дней. Лечащему врачу необходимо показаться на следующий день. Проведение лазерной дисцизии позволяет не брать больничный лист.
Возможные осложнения после устранения вторичной катаракты
Как и любое лечение, удаление вторичной катаракты при помощи технологии YAG может иметь осложнения. Среди них окажутся:
- Появление черных точек при внимательном рассмотрении предметов, что свидетельствует о повреждении хрусталика или капсулы. Данное осложнение не влияет на остроту зрения, хотя приносит определенный дискомфорт.
- Длительная отечность век. В норме отечность проходит через неделю, но в ряде случаев она может держаться до 6 месяцев, что собственно уже является осложнением. Чтобы избежать его, удаление вторичной катаракты проводят не ранее, чем через 6 месяцев после замены хрусталика.
- Отек сетчатки по кистевидному типу. Это грозное осложнение, требующее лечения.
- Смещение хрусталика также относится к осложнениям лечения вторичной катаракты, но встречается оно редко и всегда сопряжено с некачественным проведением операции.
Реабилитация после операции
После лазерной дисцизии не рекомендуется спать на боку (с той стороны, где расположен прооперированный глаз) в течение 2-3 месяцев.
Необходимо строго соблюдать предписания доктора и капать приписанные капли. Это поможет избежать такого неприятного осложнения, как передний увеит.
Постоянное присутствие черных точек и вспышек перед глазами в течение первых нескольких недель — это нормальная реакция на наличие частиц разрушенного эпителия в глазу. Но если данный симптом не проходит через полтора месяца, то необходимо срочно обращаться к доктору. Скорее всего, возникло осложнение после операции.
Многие офтальмологи считают, что профилактика вторичной катаракты обязательно должна включать пожизненное закапывание противокатаральных глазных капель.
Стоимость хирургической операции обычно составляет от 6 до 8 тыс. рублей, а такая процедура с использованием технологии YAG от 8 до 11 тыс.
Советы и рекомендации
Источник: http://MoeOko.ru/zabolevaniya/vtorichnaya-katarakta.html
Вторичная катаракта: причины возникновения и симптомы
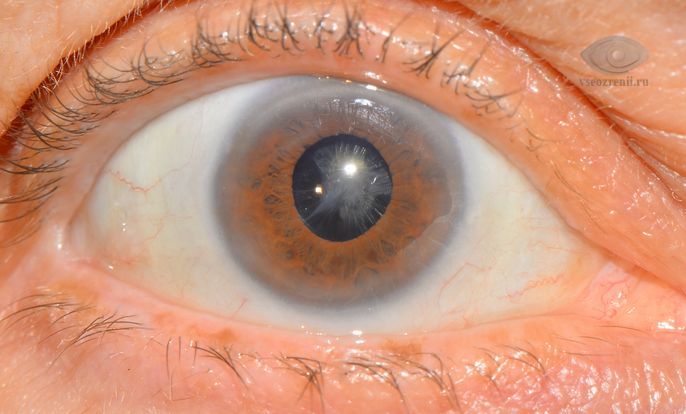
Вторичная катаракта – это осложнение, которое развивается после хирургического вмешательства (экстракапсулярная экстракция) при первичной катаракте. Происходит постепенное снижение остроты зрения у пациента.
По статистике вторичная катаракта после замены хрусталика развивается у 15-45% пациентов после хирургической процедуры.
Факторы, провоцирующие развитие болезни
Многие считают, что операция по устранению первичной катаракты проводится с помощью лазера, но это не так. Во время экстракции переднюю оболочку, и ядро хрусталика удаляют с помощью ультрафиолетовых лучей или скальпеля. Лазерная операция проводится при повторном развитии патологии – вторичной катаракте.
В некоторых случаях после хирургического вмешательства в глазу остаются мелкие частицы хрусталика. Остаточные клетки начинают размножаться путём деления и распространятся в заднюю капсулу. Там они продолжают расти и раздуваться, пока не становятся похожими на шар.
Как следствие, поверхность задней капсулы покрывает своеобразная плёнка, из-за которой ухудшается качество зрения. Иногда помутнение возникает вследствие естественных изменений капсулы хрусталика или воспаления хороиоидеи (сосудистой оболочки) и цилиарного тела.
Степень помутнения и развитие катаракты зависит от следующих факторов:
- возраст человека;
- интенсивность воспалительного процесса;
- сопутствующие заболевания: сахарный диабет, ревматизм и т. д.
В большинстве случаев вторичная катаракта развивается у детей, чуть реже – у взрослых пациентов. Также на развитие заболевания влияет разновидность искусственной линзы, которую используют во время экстракции. К примеру, линзы из силикона провоцируют катаракту чаще, чем из акрила. Кроме того, многое зависит от формы линзы, офтальмологи рекомендуют использовать квадратные имплантаты.
Методы диагностики
Осложнение может появиться через несколько месяцев или лет после хирургического вмешательства. У больного постепенно нарушается зрение и фоточувствительность, появляются плавающие помутнения (мушки, паутинки и т. д.). Это происходит из-за того, что оставшиеся клетки двигаются в задней капсуле хрусталика.
При стойком снижении остроты зрения, появлении тумана и бликов (сморщивается капсула) необходимо провести лечение.
Если после хирургической процедуры зрение улучшилось, а потом опять начало ухудшаться и все признаки вернулись – обратитесь к офтальмологу. Обычно выявить осложнение можно с помощью биомикроскопии (исследование тканей глаза с помощью щелевой лампы).
Методы терапии
Лазерное лечение вторичной катаракты может спровоцировать риск повышения внутриглазного давления. Однако если его показатели были высокие ещё до проведения операции, то это нормально. Осложнение чаще всего встречается у больных глаукомой. В некоторых случаях давление может повыситься сразу после процедуры, но через несколько часов оно нормализуется.
Возможны также более тяжёлые последствия лазерного лечения: отслойка сетчатой оболочки, смещение искусственной линзы, эндофтальмита (гнойное воспаление внутренних оболочек глаза). Но такие осложнения встречаются крайне редко.
Лазерная дисцизия вторичной катаракты может быть опасна для детей, ведь процедура может спровоцировать у ребёнка амблиопию (ленивый глаз).
В остальном обе операции способствуют восстановлению остроты зрения, сохраняя при этом зрительный нерв и нейрорецепторный аппарат сетчатой оболочки.
Чтобы наиболее полно оценить отчего развивается вторичная патология прочитайте статью о видах катаракты.
Источник: http://ofthalm.ru/vtorichnaya-katarakta.html
Вторичная катаракта

Первичная катаракта, или помутнение хрусталика представляет собой естественный процесс, развивающийся у пациентов пожилого возраста. Иногда она бывает врожденной. Этот процесс хорошо изучен медиками. Для устранения признаков патологии они широко используют операции по замене хрусталика.
Однако примерно для 30% пациентов подобное лечение оказывается неэффективным. Проходит определенный временной промежуток после оперативного вмешательства, и на задней стенке капсулы хрусталика у них развивается помутнение, зрительные функции нарушаются. В этом случае можно говорить о развитии повторной катаракты.
Вторичная катаракта после замены хрусталика – это процесс помутнения и уплотнения задней капсулы хрусталика в глазном яблоке.
Как уже говорилось, чаще всего подобное заболевание проявляется после хирургической операции по удалению первичной катаракты и замене хрусталика.
В ходе такой операции врачи оставляют сохранной капсулу хрусталика, чтобы поместить внутрь искусственный орган. Покровные клетки, оставшиеся в капсуле, продолжают реагировать, идет разрастание эпителия.
Результатом подобного процесса становится развитие помутнения. Помутнение считается вторичным, катаракта проявляется не на имплантате, а на уцелевшей капсуле.
Проявление заболевания
Помутнения, возникающие при повторной катаракте, могут быть двух видов. Первичные помутнения проявляются в первые дни после операции или спустя небольшой промежуток времени после ее завершения. Они могут иметь разный размер и форму.
Через определенный временной промежуток эти помутнения исчезают сами, поэтому специальное лечение не нужно. На остроту зрения влияния они не оказывают. Вторичные помутнения проявляются не сразу после оперативного вмешательства, а спустя некоторое время.
Подобное осложнение может проявиться в первые пять лет, прошедшие после оперативного вмешательства.
Некоторые факторы, провоцирующие рецидив заболевания, трудно предупредить. Известно, что на раннем этапе заболевания зрение не страдает, внешне изменения становятся заметны тогда, когда глаз затягивается полностью белесой пленкой. Позднее больной начинает жаловаться на резкое ухудшение зрительного восприятия.
Он замечает, что предметы начинают раздваиваться, картинка затуманивается. Изображение приобретает желтоватый оттенок, перед глазами мелькают «мушки», нарушается контраст букв и фона книги, который затрудняет чтение. Изменяется цвет зрачка. Больной замечает проявления близорукости, негативную реакцию глаз на яркое освещение.
Повторная катаракта может развиваться на обоих глазах или только на одном.
Причины рецидива
Дегенерация клеток, происходящая в капсульном мешке, замедляет процесс восстановления зрения. Обсуждая этиологию повторной катаракты, офтальмологи не пришли к однозначному решению.
Источники различной степени поражения обоих глаз тоже подлежат дальнейшему изучению.
К возникновению повторной катаракты могут привести возрастные изменения, происходящие в организме, травмы глаз, приведшие к воспалительным процессам, нарушение обмена веществ, сахарный диабет, различные заболевания глаз.
Больным, перенесшим операцию по удалению катаракты, обязательно наблюдение окулиста. При осмотре, применяя щелевую лампу, врач сможет диагностировать патологические процессы в задней капсуле глазного яблока. Лечение будет назначено своевременно. При самодиагностике пациенту следует следить за тем, как реагируют его глаза на яркий свет и видит ли он объекты при плохом освещении.
Лазерная коррекция
Ранее для удаления вторичной катаракты больному назначалось повторное хирургическое вмешательство. Однако у этого метода есть недостатки. Достаточно высок риск занесения инфекции в ткани глаза, существует вероятность проникающей травмы или повреждения мембраны; возможен послеоперационный отек роговицы.
Известны случаи, когда при хирургическом вмешательстве происходило смещение искусственного хрусталика, острота зрения резко падала. После оперативного вмешательства пациенту нужно было выполнять ряд ограничений. Не спать на боку, не поднимать и не переносить тяжелые предметы. Исключалось попадание в глаза проточной воды, нужно было постоянно защищать глаза от солнца.
В настоящее время для удаления катаракты применяют лазерную терапию. Окулисты получили надежный и безболезненный способ устранения этого заболевания. Лазерная дисцизия вторичной катаракты – доступный и малотравматичный метод лечения.
Процедура проводится амбулаторно, ее продолжительность не превышает 30 минут. После применения лазера ограничения незначительны, работоспособность сохраняется полностью. Если пациент выбрал подобный метод, ему не нужно сдавать анализы.
Получив локальный наркоз, пациент не чувствует боли и может отвечать на вопросы врача. При помощи специального препарата зрачок расширяют. Световой луч большой мощности прожигает отверстие в задней части капсулы хрусталика.
Болезнетворные клетки, наросшие на имплантате в виде пленки, удаляются. После применения лазера хрусталик не повреждается, не происходит его смещение.
Следует отметить, что для назначения процедуры по лазерной коррекции есть противопоказания.
Это онкологические заболевания, заболевания сердца и сосудов, сахарный диабет, нарушения сворачиваемости крови, повышенное внутриглазное и внутричерепное давление.
Лечение лазером также не назначают, если снижение зрения произошло только в одном глазу. В этом случае коррекция зрительного восприятия невозможна из-за большой разницы диоптрий. В будущем пациенту не смогут подобрать очки.
Для полноценного выздоровления пациенту после проведенной процедуры назначают курс противовоспалительных капель. В их состав входят соли магния и калия. Больному назначают также препараты для стабилизации обменных процессов в хрусталике.
Лечение без оперативного вмешательства
Если проявление повторной катаракты было диагностировано на начальном этапе, возможно применение комплекса лекарственных средств. Больному назначают гормональные препараты, витамины, препараты на растительной основе. При подобном методе помутнение хрусталика замедляется, зрительные функции пациента восстанавливаются.
Для лечения катаракты без операции созданы физиотерапевтические приборы. Самые известные – «Очки Сидоренко», «Очки Панкова». Лечебный эффект основан на применении цветотерапии и пневмомассажа. Благодаря цветотерапии улучшается снабжение глаза питательными веществами и кислородом. Пневмомассаж делает более интенсивным кровоток в тканях глаза.
Народная медицина для лечения повторной катаракты рекомендует использование капель на основе яблок и меда, примочки из отваров мать-и-мачехи, лопуха и буквицы, компрессы с семенами укропа, препараты на основе очанки.
Время для оперативного вмешательства может быть упущено, больной может полностью потерять зрение.
Источник: http://zzrenie.ru/glaznyie-bolezni/katarakta/lechenie-vtorichnoy-kataraktyi.html
Вторичная катаракта: причины возникновения, симптомы, лечение
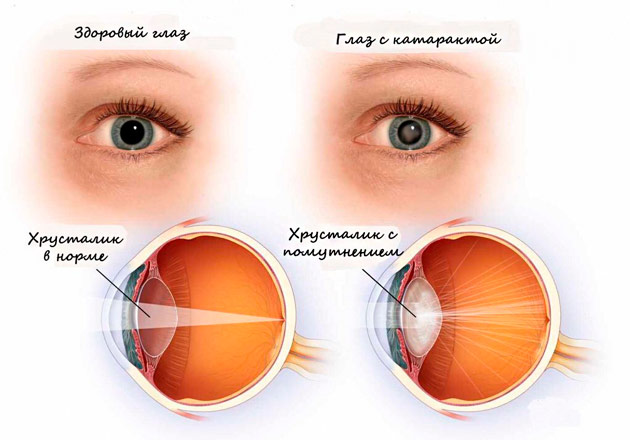
Вторичная катаракта – это осложнение, которое может возникнуть спустя некоторое время после операции по удалению катаракты. Впервые его описали в 1950 году. Иногда вторичную катаракту называют помутнением задней капсулы хрусталика.
Механизм формирования
Во время хирургического лечения катаракты удаляется только хрусталик, а его капсула остается на месте. Она представляет собой своеобразный мешок, в который в дальнейшем помещают интраокулярную фактичную линзу.
У некоторых людей после такой операции происходит разрастание эпителиальных клеток вдоль задней поверхности капсулы. Это снижает прозрачность линзы и, соответственно, имитирует картину повторной катаракты.
https://www.youtube.com/watch?v=E78uty6Q-ME
Подавляющее число пациентов считает, что вторичная катаракта – это результат врачебной ошибки или низкого качества интраокулярной линзы. Это мнение ошибочно.
Важно понимать, что возникновение вторичной катаракты не является показателем врачебной некомпетентности и неправильно проведенной операции. Это результат индивидуальных анатомических особенностей эпителия.
Причины возникновения и группы риска
Дети больше подвержены развитию вторичной катаракты.Было замечено, что дети в большей степени подвержены риску развития вторичной катаракты. Возможно, это связано с тем, что в молодом возрасте клетки эпителия склонны к более быстрой и активной пролиферации (делению).
В группе риска по возникновению вторичной катаракты находятся:
- Лица, страдающие сахарным диабетом;
- Лица, у которых имеется пигментный ретинит. Это редкое наследственное заболевание, при котором медленно разрушается сетчатка;
- Случаи травматической катаракты. При них вторичная катаракта в течении 3 лет развивается у 92% людей.
Вторичная катаракта может возникать по разным причинам:
- Неполное рассасывание остатков хрусталика в результате механического или химического повреждения глаза;
- Частичное извлечение элементов натурального хрусталика во время хирургической процедуры;
- Заболевания эндокринной системы;
- Нарушение метаболизма;
- Отслойка сетчатой оболочки;
- Миопия;
- Аутоиммунные заболевания;
- Воспаление хориоидеа (средняя оболочка глаза);
- Генетическая предрасположенность;
- Длительное воздействие ультрафиолетового излучения;
- Ошибка врача во время удаления первичной катаракты.
Развитие вторичной катаракты зависит от возраста пациента: чем он старше, тем ниже уровень регенерации. Интенсивный воспалительный процесс тоже провоцирует повторное заболевание.
Симптомы заболевания
Вторичная катаракта, как и любая болезнь, имеет характерные симптомы, которые необходимо вовремя выявить, чтобы начать лечение.
Типичные симптомы вторичной катаракты:
- Раздвоение изображения;
- Появление мушек и точек перед глазами;
- Тяжело сфокусировать зрение на мелких предметах;
- Все изображения с жёлтым оттенком.
Сразу после операции пациент не жалуется на зрение, заболевание развивается на протяжении 2–10 лет. Острота зрения постепенно снижается, со временем человек не в состоянии различать величину и форму окружающих его предметов.
Симптомы вторичной катаракты зависят от локализации помутнения. Если оно образуется на периферии хрусталика, тогда острота зрения не изменится. В таком случае патологические изменения сможет выявить только офтальмолог.
Чем ближе помутнение к центральной части хрусталика, тем больше признаков замечает больной. Например, у пациента проявляется миопия, а зрачок окрашивается в серый или жёлтый оттенок. При появлении вышеперечисленных симптомов – срочно обращайтесь к офтальмологу!
Подробнее прочитать про симптомы и лечение катаракты можно здесь.
Диагностика
Выявить вторичную катаракту после замены хрусталика помогут следующие офтальмологические процедуры:
- Периметрия – исследование границ поля зрения;
- Визометрия – проверка остроты зрения с помощью специальных таблиц;
- Офтальмоскопия – обследование глазного дна;
- Тонометрия – измерение давления внутриглазной жидкости;
- Изучение энтопических феноменов (например, плавающие частички);
- Биомикроскопия – изучение структур переднего отрезка глаза.
Офтальмоскопия при хорошем освещении – это основной метод выявления катаракты. Биомикроскопия является достаточно информативной процедурой, при которой используется щелевая лампа.
С помощью этого метода исследования можно выявить место расположения и размеры помутнения, изучить структуру хрусталика, оценить степень его смещения.
После исследования энтопических феноменов можно оценить состояние нейрорецепторного аппарата сетчатки, когда невозможно провести офтальмоскопию из-за ярко выраженных помутнений.
Лечение вторичной катаракты
Самый безопасный и эффективный способ устранения вторичной катаракты – это лазерная дисцизия хрусталиковой капсулы. Во время вмешательства офтальмолог воздействует на заднюю поверхность капсулы лазером и очищает ее от эпителиальных разрастаний. В результате капсула вновь приобретает прозрачность и зрение улучшается.
Противопоказанием к лазерной дисцизии вторичной катаракты является:
- Плотное соединение задней капсулы с интраокулярной линзой;
- Когда после операции по лечению первичной катаракты не прошло трех месяцев.
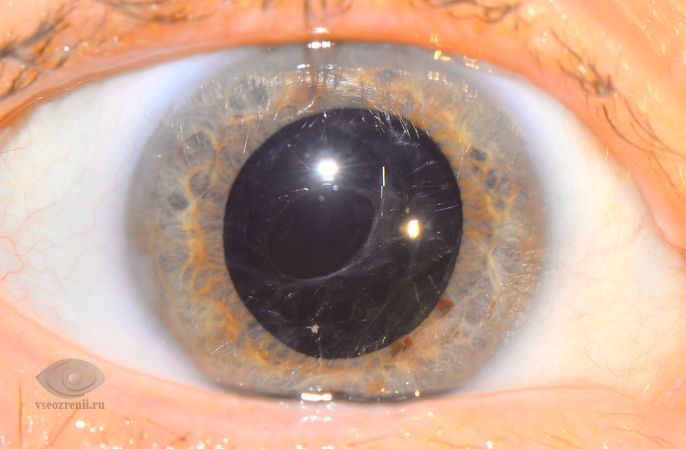
На рисунке показано, как выглядят эпителиальные разрастания на задней поверхности капсулы хрусталика.
Перед вмешательством врач тщательно обследует глаза, чтобы убедиться в наличии эпителиальных разрастаний по задней поверхности капсулы.
Проводится измерение внутриглазного давления, определение полей и остроты зрения, биомикроскопия глазных яблок, а так же осмотр глазного дна при помощи офтальмоскопа.
Уже через несколько часов после лечения катаракты лазером пациент может идти домой. Разумеется, если во время операции не возникло никаких осложнений.
С профилактической целью офтальмолог может назначить противовоспалительные или антибактериальные капли, чтобы избежать вторичного присоединения инфекции. Через неделю пациент обязан прийти к врачу для контрольного осмотра.
В большинстве случаев для устранения вторичной катаракты требуется один сеанс лазерной дисцизии. Однако в некоторых случаях может понадобиться повторное вмешательство.
Средства народной медицины при лечении катаракты носят только поддерживающий основное лечение характер.
Реабилитация после операции и поведение пациента
Восстановление после лечения вторичной катаракты длится немного дольше, чем после первичной. Первое время после операции изображения выглядят слегка помутневшими, появляются чёрные точки перед глазами.
Эти симптомы беспокоят пациента ещё несколько месяцев после лечения. Повторное обследование у офтальмолога проводится через 7 – 14 дней после хирургического вмешательства.
Чтобы избежать осложнений, пациент должен соблюдать следующие правила:
- Использовать глазные капли, которые улучшают метаболизм и предотвращают повторное помутнение биологической линзы (хрусталика);
- Приходить на плановые осмотры после операции;
- Не нагружать глаза после лечения;
- Физические нагрузки тоже противопоказаны после операции;
- Запрещено курить и употреблять спиртные напитки;
- Необходимо защищать глаза от воздействия ультрафиолетового излучения солнцезащитными очками.
Только при соблюдении этих правил пациент сможет избежать повторного развития катаракты.
Осложнения после лазерной операции
Осложнения после лазерного воздействия бывают крайне редко. Могут проявиться в виде следующих состояний:
- Воспалительные реакции. Вероятность воспалительного процесса составляет 1 на 5000 случаев. Для предупреждения этого осложнения после операции назначают капли с антибактериальным эффектом (тобрекс, ципрофлоксацин);
- Часто возникает астигматизм, но проходит самостоятельно.Припухлость в месте воздействия лазера.Иногда сопровождается слизистыми выделениями из глаза. Это физиологическая реакция, которая проходит самостоятельно через несколько дней;
- Астигматизм. Явлении астигматизма возникают довольно часто сразу после операции. Проходит самостоятельно после заживления глаза;
- Дислокация (смещение) интраокулярной линзы.
Источник: http://DrVision.ru/bolezni/starcheskie-bolezni/katarakta/vtorichnaya.html
Катаракта: причины, симптомы, лечение и профилактика, операция по удалению катаракты
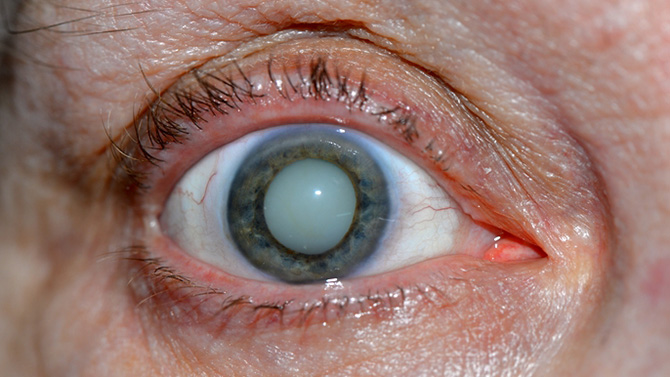
В офтальмологии катарактой называют любое помутнение хрусталика – своеобразной линзы, расположенной в глубине глазного яблока. Это, в свою очередь, препятствует попаданию световых лучей на сетчатку, отвечающую за зрительное восприятие. У человека постепенно снижается острота зрения, а со временем он может полностью ослепнуть.
В переводе с древнегреческого катаракта означает «водопад». Греки дали заболеванию такое название, основываясь на его основном симптоме. Больной видит окружающий мир будто сквозь пелену тумана, дымовую завесу, запотевшее стекло или массивную струю воды. Этот признак говорит о том, что помутнение уже затронуло центральную часть хрусталика и вскоре человек потеряет зрение на пораженном глазу.
Причины развития катаракты
Помутнения хрусталика могут быть врожденными (3%) или приобретенными (97%). Первые обычно проявляются уже при рождении или в раннем детском возрасте. Они могут иметь наследственный характер или развиваться внутриутробно, во время беременности. В этом случае причиной их возникновения является воздействие на плод различных неблагоприятных факторов.
Причинами врожденной катаракты у ребенка могут быть такие заболевания матери:
- тяжелая форма сахарного диабета;
- болезни щитовидной железы (гипотиреоз);
- нехватка кальция в организме;
- токсоплазмоз;
- перенесенная во время беременности краснуха;
- прием некоторых лекарственных препаратов.
Первичные катаракты встречаются крайне редко (5:100 000) и имеют довольно благоприятное течение. Как правило, острота зрения у малышей не падает ниже 0,3. Проведение операции необходимо лишь в некоторых случаях. Однако стоит помнить о том, что врожденные помутнения хрусталика у детей могут сочетаться с тяжелыми пороками развития. В таком случае прогноз бывает крайне неблагоприятным.
Приобретенная катаракта обычно развивается во взрослом или зрелом возрасте. В отличие от врожденной, она неуклонно прогрессирует и нередко приводит к развитию неприятных осложнений. Такое помутнение хрусталика бывает возрастным (около 90% всех случаев), травматическим, лучевым, обменным или др.
Наиболее частые причины приобретенной катаракты:
- возрастные изменения в хрусталике, приводящие к нарушению в нем обмена веществ;
- длительное воздействие радиационного или ультрафиолетового излучения;
- проникающие ранения или контузии глаза, затрагивающие хрусталик;
- некоторые инфекционные, аутоиммунные или эндокринные заболевания (сахарный диабет, гипопаратиреоз, ревматоидный артрит);
- местные процессы (глаукома, иридоциклиты, дистрофии увеального тракта);
- длительный прием некоторых лекарственных препаратов (например, кортикостероидов);
- воздействие токсических веществ, перенесенные операции на глазном яблоке.
Развитию катаракты может способствовать неблагоприятная экологическая ситуация, нехватка некоторых витаминов в рационе, обменные нарушения, активное курение.
Теории возникновения катаракты
Чтобы понять принципы медикаментозного лечения катаракты, необходимо знать, каким образом развивается заболевание. Для этого следует вспомнить теории возникновения болезни, предложенные разными офтальмологами.
Помутнение хрусталика является следствием нехватки питательных веществ или скопления вредных метаболитов в его тканях.
Еще в 1957 году японский врач Огино заявил, что возрастная катаракта развивается из-за соединения белков хрусталика с хинонами – веществами, которые образуются при аномальном метаболизме аминокислот.
Согласно его теории, помутнение хрусталика является следствием нарушения обмена веществ.
Со временем появилась фотохимическая теория развития катаракты. В 1984 году А.
Спектор предположил, что помутнение хрусталика возникает из-за активного образования свободных радикалов (как известно, этому процессу способствует длительное пребывание под ультрафиолетовым излучением).
Активные окислительные реакции ведут к нарушению барьерных свойств мембраны хрусталика, из-за чего в его ткани поступает много ионов кальция и воды. Хрусталиковые волокна набухают и мутнеют.
Если верить теории Спектора, применение антиоксидантов и АТФ может предупредить и даже приостановить развитие катаракты.
Виды возрастных катаракт
Возрастное помутнение хрусталика чаще всего развивается у людей старше 45-50 лет. Согласно статистике Всемирной Организации Здоровья, в 70-80% случаев болезнь обнаруживают после 70 лет. В своем развитии заболевание проходит несколько последовательных стадий.
Стадии катаракты:
- Начальная. Заболевание длительное время может протекать бессимптомно. При локализации помутнений на периферии хрусталика человек не отмечает снижения остроты зрения. Когда процесс распространяется на ядро или капсулу, больной отмечает мелькание мушек перед глазами. Со временем у него постепенно снижается острота зрения (1,0-0,3).
- Незрелая. Чаше всего очаг помутнения локализуется в области ядра (так называемая ядерная катаракта). Острота зрения на этой стадии может падать до 0,05-0,1. Как правило, в этот период человеку требуется хирургическое лечение.
- Зрелая. Развивается спустя несколько лет после появления первых признаков болезни. Зрачок на этой стадии приобретает беловатый оттенок. Хрусталик полностью мутный, острота зрения обычно снижается до светоощущения с правильной проекцией. Больному необходимо как можно быстрее прооперироваться.
- Перезрелая (морганиева). На этой стадии происходит разжижение вещества хрусталика. Его ядро сморщивается, отделяется от капсулы и опускается на дно. Зрение человека при этом может немного улучшаться. Как правило, ему удается посчитать пальцы перед лицом.
Возрастная катаракта может быть ядерной, корковой или полиморфной. Первая встречается чаще всего. Для нее характерно помутнение ядра хрусталика и выраженное снижение остроты зрения. При корковой катаракте очаги помутнения обнаруживаются ближе к капсулам, при полиморфной они расположены хаотично.
Именно размер и расположение помутнений определяют тяжесть болезни. Помутнения, расположенные по краям хрусталика, могут вовсе не влиять на остроту зрения и не доставлять человеку дискомфорта. Однако ядерные катаракты практически всегда влекут за собой резкое ухудшение зрения.
Остаточные и вторичные катаракты
Остаточной катарактой называют змутнение капсулы или мутные остатки хрусталиковых масс, оставшееся после удаления хрусталика оперативным путем. Подобная ситуация может наблюдаться и после медикаментозного лечения диабетических, гипопаратиреоидных, посттравматических катаракт. Для них характерно снижение остроты зрения, выраженное в разной степени.
Вторичная катаракта развивается спустя какое-то время (через несколько месяцев или лет) после оперативного удаления катаракты. На задней капсуле хрусталика, оставшейся после операции, образуются разнообразные помутнения. В наше время убрать их можно с помощью лазера, не прибегая к операции.
Симптомы катаракты
На начальных стадиях болезни у человека появляются черные или цветные мушки перед глазами. Со временем количество их увеличивается, из-за чего зрение больного ухудшается. Ему становится трудно читать, смотреть телевизор, работать за компьютером. Очки для близи при этом не помогают.
Также человек может отмечать двоение в глазах и появление цветных кругов при взгляде на яркие источники света. В меру прогрессирования болезни образуется характерная пелена перед глазами, мешающая нормально видеть. Как правило, на этой стадии больному необходима операция.
Диагностика заболевания
Диагноз ставится на основе типичных жалоб пациента и объективных признаков болезни. Для катаракты характерно снижение остроты зрения, не поддающееся очковой коррекции. При осмотре в щелевой лампе врач-офтальмолог выявляет характерные помутнения в разных частях хрусталика.
Диагностическая программа обычно включает в себя:
- измерение остроты зрения;
- определение рефракции;
- исследование полей зрения;
- осмотр в щелевой лампе;
- измерение внутриглазного давления.
При подозрении на развитие каких-либо осложнений больному могут назначаться дополнительные методы исследования. Катаракта может осложняться обскурационной амблиопией, первичной или вторичной глаукомой, косоглазием или другими опасными заболеваниями.
Методы лечения катаракты
В большинстве случаев помутнение хрусталика является необратимым процессом, требующим хирургического лечения. На начальной стадии (когда у человека лишь немного снижена острота зрения) могут назначаться специальные капли, тормозящие развитие болезни. Однако их применение неэффективно при незрелой, зрелой и, тем более, перезрелой катаракте.
Хирургическое лечение катаракты применялось еще в Индии, в 500 гг. до н.э. В те времена помутневший хрусталик удалялся путем реклинации – вывихивания в стекловидное тело специальным шпателем. Для этого на роговице делался небольшой разрез. После такой операции люди могли видеть немного лучше.
На сегодняшний день золотым стандартом в оперативном лечении катаракты считается факоэмульсификация. Методика впервые была предложена Чарльзом Келманом в 1967 году.
Она предусматривает удаление хрусталиковых масс через самогерметизирующиеся разрезы на периферии роговицы. После этого больному имплантируют специальную линзу (ИОЛ), обеспечивающую практически стопроцентное зрение.
Данная операция малотравматична и выполняется всего за 15-20 минут.
Капли для лечения начальной катаракты
Офтальмологи довольно часто лечат начальную катаракту специальными каплями. Лекарства содержат витамины, минералы, аминокислоты, АТФ, антиоксиданты и другие компоненты, улучшающие обмен веществ в тканях хрусталика. В состав некоторых препаратов входят вещества, стимулирующие протеолиз – расщепление уже имеющихся помутнений.
Для борьбы с начальной катарактой могут назначаться такие капли:
- Квинакс;
- Таурин;
- Каталин;
- Афтан Катахром;
- Вита-Йодурол;
- Хрусталин;
- Вицеин;
- Катаксол.
Выбор капель осуществляется врачом-офтальмологом в индивидуальном порядке. Чтобы добиться заметных результатов, назначенные препараты необходимо использовать ежедневно, на протяжении многих месяцев.
Прерывать лечение крайне нежелательно, поскольку это обычно приводит к быстрому прогрессированию катаракты.
Хирургическое лечение (операция)
Чаще всего оперативное лечение проводится по профессионально-бытовым показаниям, когда зрение падает до 0,3-0,5. При этом человеку становится трудно выполнять привычную деятельность, что негативно сказывается на качестве его жизни. Также удаление катаракты может проводить по неотложным показаниям. В таких случаях операцию рекомендуется выполнить как можно скорее.
Неотложные показания к удалению хрусталика:
- нарушение целостности капсулы вследствие травмы;
- перезрелая или набухающая катаракта;
- смещение хрусталика со своей нормальной позиции (вывих, подвывих).
В наше время удаление хрусталика обычно выполняется методом факоэмульсификации. Экстракапсулярная и интракапсулярная экстракция катаракты выполняются крайне редко из-за их высокой травматичности.
Сегодня на рынке можно найти большое количество заднекапсульрных интраокулярных линз (монофокальные, мультифокальные, торические, аккомодирующие). Они имеют различную стоимость и качество. Благодаря этому каждый человек может выбрать наиболее подходящую для себя линзу.
Лечение редких видов катаракт
Свежие гипопаратиреоидные и истинные диабетические катаракты можно вылечить и без операции. Для устранения помутнений достаточно нормализовать обмен веществ в организме человека. С этой целью ему вводят раствор хлорида кальция или инсулин. Следует отметить, что такие катаракты встречаются крайне редко.
Насколько эффективны народные методы лечения?
Некоторые люди пытаются лечить катаракту медом, луковым и морковным соком, алоэ, соком живицы, различными целебными травами или другими народными средствами. Все эти методы оказывают определенный эффект, однако их применение оправдано лишь при начальной катаракте. На более поздних стадиях болезни народные средства неэффективны.
Помимо трав и меда для борьбы с болезнь можно использовать некоторые продукты питания. Довольно полезна пища, содержащая большое количество антиоксидантов, витаминов, зеаксалтина, лютеина.
Поэтому людям с начальной катарактой следует кушать побольше свежих фруктов и овощей, морепродуктов, жирной морской рыбы, черной смородины, миндаля, грецких орехов.
А вот от кофе, алкоголя, консервации, сдобы, красного мяса и маринадов лучше отказаться.
Применять какие-либо народные средства при катаракте можно лишь с разрешения врача. Людям с начальными стадиями данного заболевания необходимо регулярно являться на осмотры к офтальмологу. При быстром прогрессировании болезни или появлении осложнений необходимо быстро решать вопрос об оперативном лечении.
Источник: http://bezboleznej.ru/katarakta