Интраокулярная линза Akreos AO (Bausch & Lomb, США)

Особенности
Лучшее качество зрения, заметное для пациента
Линза Akreos Adapt AO от компании Bausch + Lomb это первая в мире асферическая акриловая ИОЛ, нейтральная к аберрациям, так как аберрации, присутствующие в глазу подвержены индивидуальным различиям.
В отличие от других ИОЛ, эта линза не добавляет дополнительных аберраций в глаз человека.
В результате остаются легкие положительные аберрации роговицы, присутствующие в глазу в норме, которые обеспечивают более глубокое поле зрения.
Лучшее зрение у большего количества людей
- Линза Akreos Adapt AO разработана таким образом, чтобы не вносить дополнительные сферические аберрации.
- На ее оптические характеристики не влияет оптическая или анатомическая децентрация или размер зрачка в связи с одинаковой оптической силой от центра к краю.
- У большего количества пациентов можно ожидать более предсказуемые и воспроизводимые рефракционные результаты
Дизайн без аберраций позволяет улучшить глубину поля
- Линза Akreos Adapt AO сохраняет естественные положительные сферические аберрации, в отличие от ИОЛ с асферическими аберрациями.
- Благодаря дизайну без аберраций линза Akreos Adapt AO позволяет значительно улучшить глубину поля по сравнению с ИОЛ с асферическими аберрациями.
Предотвращение развития вторичной катаракты
Преимущества линзы Akreos Adapt AO заключаются в использовании уникальной технологии 360° заднего квадратного барьера, что сводит к минимуму миграцию клеток после имплантации.
Одноразовый инжектор
Линзу Akreos Adapt AO можно имплантировать с помощью одноразового инжектора Hydroport-SI, который позволяет произвести имплантацию линзы в капсульный мешок через разрез 2,8 мм.
Характеристики
| Материал | Гидрофильный акрил с содержанием воды 26% и УФ-фильтром |
| Показатель преломления | 1,458 (гидратированная линза) |
| Оптика | Двояковыпуклая асферическая оптика |
| Размер оптической части | 6.0 мм |
| Гаптика | Четырехточечная, угол наклона 0° |
| Общий диаметр | 11,0 мм от 0,0 до 15,0 диоптрий10,7 мм от 15,5 до 22,0 диоптрий10,5 мм от 22,5 до 30,0 диоптрий |
| Оптическая сила | От 0,0 до 9,0 с шагом в одну диоптриюОт 10,0 до 30,0 с шагом в полдиоптрии |
| A-константа* | УЗ биометрия = 118,0SRK/T ИОЛ мастер Zeiss = 118,3SRK/ II ИОЛ мастер Zeiss = 118,5 |
| Глубина передней камеры* | 4,96 мм |
| Фактор хирурга* | 1,22 |
| Код для заказа продукции | ADAPTAO (Линза)AI-28B (Одноразовый инжектор) |
Источник: http://iris-m.ru/catalog/intraokulyarnye-linzy/intraokulyarnaya-linza-akreos-ao.html
Искусственный хрусталик (ИОЛ) Akreos Adapt AO фирмы Bausch&Lomb – описание, отзывы и преимущества

ИОЛ Akreos Adapt AO — первая линза, автоматически адаптирующаяся к любому размеру глаза, что обеспечивает лучшее качество зрения, а также большую контрастную чувствительность благодаря применению более усовершенствованной безаберрационной оптики.
Усовершенствованная безаберрационная оптика
Сферическими линзами создаются позитивные сферические аберрации.
Akreos MI-60 принадлежит к асферическим линзам, которые сокращают такие аберрации и делают лучше контрастную чувствительность.
У линзы Akreos MI-60 предусмотрена постоянная оптическая сила — от края до центра, что делает предсказуемой рефракционные результаты для всех пациентов вне зависимости от формы роговицы и размера зрачка, а также размера капсульной сумки и центрации.
Линза Akreos AdaptAO, имеющая усовершенствованную оптику Akreos AO способна устранять сферические аберрации и улучшать контрастную чувствительность. Это делает возможным расчет более предсказуемых рефракционных результатов.
Оптическая сила одинаковая по всей линзе
Благодаря равномерному от краев до центра линзы распределению оптической силы, функционирование оптики не «привязано» к индивидуальной форме роговицы пациента.
Линза подходит даже людям, у которых уже существуют роговичные аберрации, вследствие проведения процедуры LASIK или кератоконуса.
Вместе с тем, фактор равномерности распределения оптической силы способствует минимизации погрешность оптической силы в случае децентрации линзы.
Непревзойдённая центровка и стабильность
Четырёхточечное устройство гаптики линзы Akreos сокращает ее контакт с капсульным мешком и создает оптимальную стабильность. Подобное устройство обеспечивает линзе устойчивую центровку после полного сокращения капсульного мешка, происходящее обычно за первые шесть месяцев после оперативного вмешательства.
Квадратный край и 360° барьер против ПЗК
Чтобы избежать ПЗК, у линзы Akreos AO поддерживается прямой контакт с задней капсулой, что формирует механический барьер, препятствующий клеточной миграции. Линзовые оптика и гаптика имеют квадратный край и задний 360° барьер, препятствуя образованию в дальнейшем вторичной катаракты.
Материал Akreos минимизирует риск дисфотопсии
Akreos Adapt AO выполнена из гидрофильного акрила, делающего её более устойчивой к возможным повреждениям в процессе проведения процедур с YAG-лазером.
Гидрофильный акрил показал себя более биосовместимым при воспалениях. Он менее подвержен биологическому загрязнению, благодаря низкому уровню залипания и бактериальной плотности.
В сравнении с линзами, имеющими более высокий коэффициент рефракции, данная линза способствует меньшей дисфотопсии, так как содержание в ней воды делает возможным сокращение бликов, включая внутренние и внешние отражения. Материал изготовления Akreos имеет однородную структуру, не содержащую вакуолей, которые становятся дополнительной причиной отблесков.
Высокоточная оптика, изготовленная методом точения исключает усадку или деформацию, которые обнаруживаются в акриловых линзах, производимых методом литья в форме, что дает меньшую дисфотопсию.
Хирургический разрез 1,8 мм
Линза Akreos Adapt AO имплантируется в глаз через разрез в 2,5 — 2,7 мм (стандарт) или через разрез в 1,8 — 2,2 мм (MICS-технология).
Akreos AO Mi60 имплантируется через разрез в 1,8 мм посредством туннельной техники введении (проталкивая линзу сквозь туннель без введения в переднюю камеру кончика картриджа инжектора).
Применение техники линейного введения, сокращает до минимума стресс роговицы, поскольку размер разреза совпадает с внутренним диаметром картриджа.
Материал Akreos
В изготовлении Akreos MI-60 использован гидрофильный акрил — биосовместимый материал, который минимизирует аллергические, а также воспалительные реакции. Кроме того, он лучше переносится пациентами из группы риска (дети и взрослые больные с глаукомой, диабетом, кожными заболеваниями, увеитом).
Akreos AO МI-60 – лучший выбор для детской офтальмохирургии:
- Имплантация сквозь микроразрез (1,8-2 мм);
- Малый передний капсулорексис;
- Асферическая оптика компенсирует любые искажения изображения при децентрации;
- Уникальная биосовместимость с глазными структурами (отсутствие выраженных иммунореактивных реакций оболочек глаза на вживляемую ИОЛ);
- Равномерная четырехточечная фиксация линзы в капсульном мешке;
- Малая адгезивность в плане бактериального инфицирования гидрофильного акрила сводит к минимуму риск тяжёлых воспалительных осложнений;
- Разные размеры гаптики с оптической частью для лучшей адаптации к меньшим, в сравнении со взрослыми размерами капсульной сумки.
Источник: http://catarakta.ru/iskusstvennye-khrustaliki/260-adapt-ao.html
Лечение катаракты – Клиника офтальмохирургии “Светодар”
Катаракта – заболевание, при котором возникает помутнение хрусталика, человек начинает видеть словно через мутную пленку. Со временем заболевание прогрессирует и при отсутствии лечения может наступить полная слепота. Катаракта является одним из самых распространенных заболеваний глаз среди людей пожилого возраста.
Но все чаще катаракта обнаруживается на профилактическом осмотре у молодых пациентов – она развивается без симптомов на периферии хрусталика.
Поэтому важно регулярно проходить офтальмологические осмотры в современных медицинских центрах, где оборудование и профессионализм врачей позволяют определить заболевание на самой ранней стадии, а значит – во время начать необходимое лечение.
Замена хрусталика на мягкую внутриглазную линзу – единственный эффективный способ навсегда избавиться от катаракты и вернуть полноценное зрение.
Такая операция в клинике «СветоДар» делается 10-15 минут – без наложения швов, при помощи небольшого прокола.
Уже на следующий день пациент может заметить, что к нему начинает возвращаться его природное зрение, а через месяц оно достигает наибольшей остроты.
Хрусталик человеческого глаза — это «естественная линза» пропускающая и преломляющая световые лучи. Хрусталик расположен внутри глазного яблока. Изначально он прозрачен и эластичен.
При катаракте происходит частичное или полное помутнение хрусталика, теряется его прозрачность и в глаз попадает лишь небольшая часть световых лучей, поэтому зрение снижается, и человек начинает видеть нечетко и размыто.
С годами болезнь прогрессирует: область помутнения увеличивается и зрение постепенно снижается вплоть до слепоты.
Kataraktes в переводе означает водопад. При катаракте зрение затуманивается, и человек видит, как бы сквозь падающую воду или через запотевшее стекло.
С развитием заболевания все острее ощущается мелькание перед глазами полосок, штрихов и пятен, появляются светобоязнь и двоение изображения. Часто возникают затруднения при чтении, письме, работе с мелкими деталями.
По мере «созревания» катаракты цвет зрачка вместо черного становится белым.
Причины возникновения катаракты:
- возраст;
- генетическая предрасположенность;
- травмы глаза (химические, механические, контузионные травмы);
- различные глазные заболевания (в том числе глаукома, близорукость высоких степеней);
- эндокринные расстройства (нарушение обмена веществ, сахарный диабет, авитаминоз);
- лучевое, СВЧ и ультрафиолетовое облучение;
- длительный прием ряда лекарственный препаратов;
- повышенная радиация;
- неблагоприятная экологическая обстановка;
- токсическое отравление;
- курение.
Улучшение зрения — основная цель хирургического лечения. Операция показана только при такой степени развития катаракты, когда снижаются возможности пациента в повседневной жизни: вождение автомобиля, работа, чтение, просмотр театра и кино и т.п.
Факоэмульсификация катаракты – самая современная технология лечения катаракты с использованием ультразвука. Факоэмульсификация длится 10 – 15 минут. В результате операции хрусталик, с развившейся катарактой, заменяется мягкой внутриглазной линзой.
При факоэмульсификации делается маленький разрез в 2,5 — 3 мм в роговице. Под действием ультразвука разрушается вещество мутного хрусталика и удаляется из глаза. Через микроразрез на место удаленного хрусталика вводится прозрачная искусственная интраокулярная линза в сложенном состоянии.
Линза самостоятельно распрямляется и занимает место природного хрусталика. Микроразрез, через который выполнялась операция, не требует наложения швов, что позволяет значительно сократить восстановительный послеоперационный период.
Пациент достаточно хорошо видит через несколько часов после факоэмульсификации, а максимальная острота зрения восстанавливается за период до 1 месяца.
Экстракапсулярная экстракция катаракты – более страрая методика, которая проводится с большим разрезом роговицы и наложением шва.Учитывая, что швы остаются на 6 мес., период реабилитации занимает достаточно длительное время и требует ограничений физических нагрузок, зрение восстанавливается гораздо медленнее.
Чем дольше пациент не оперирует катаракту, тем медленнее восстанавливается глаз после операции и увеличивается риск осложнений!
После операции по удалению катаракты на место мутного хрусталика имплантируется искусственный хрусталик (интраокулярная линза). Перед проведением операции все пациенты проходят полное диагностическое обследование всей зрительной системы.
На основе данных, полученных в ходе диагностики, и исходя из анатомических и оптических особенностей глаза, врач индивидуально для каждого пациента рассчитывает преломляющую силу линзы. Обязательно учитываются возраст пациента, род деятельности, пожелания.
В клинике предлагается широкий спектр линз, которые подбираются для каждого пациента индивидуально. Таким образом, можно подобрать линзы, которые не будут ограничивать привычный активный образ жизни.
I-Mediсal (Германия) — сферичная акриловая гидрофильная линза со стандартными свойствами.
Akreos™ Adapt AO (Baush&Lomb) — это асферическая линза, которая автоматически адаптируется к любым размерам глаза и обеспечивает исключительное качество зрения и контрастную чувствительность благодаря усовершенствованной безаберрационной оптике
Akreos™ MI 60 (Baush&Lomb) – это также асферическая линза, которая обеспечивает исключительное качество зрения и контрастную чувствительность благодаря усовершенствованной безаберрационной оптике. Эта линза разработана для операции с самым минимальным разрезом (всего 1,8 мм!)
AcrySof® IQ (Alcon) – “интеллектуальная” линза, лучший в мире искусственный аналог естественного хрусталика! Корректирует сферические аберрации (блики, засветы, ореолы) при ярком свете.
Дает высокое качество зрения в любых условиях освещенности. Эта линза почти вдвое тоньше традиционной, и устанавливается через разрез всего 1,8 мм.
Содержит не только фильтр от ультрафиолета, но и фильтр от синего света.
AcrySof® Toric (Alcon) – если у Вас астигматизм, ранее выписывали сложные очки с цилиндрами, то единственная возможность за один шаг убрать и катаракту и астигматизм – это постановка данной ТОРИЧЕСКОЙ линзы.
Эта линза лучший выбор для хорошего зрения вдаль при астигматизме!
AcrySof® ReSTOR (Alcon) – МУЛЬТИФОКАЛЬНАЯ линза. Новейшая революционная разработка. Ее огромное практическое преимущество — обеспечение после операции высокого качества зрения как вдаль, так и вблизи.
При постановке всех остальных линз после операции зрение вдаль увеличивается, а вблизи требуются очки. Если Вы желаете видеть и вдаль, и вблизи без очков – эта линза для Вас.
Новая система Stellaris (Baush&Lomb) – разработана совместно с ведущими мировыми хирургами в области удаления катаракты. Она обеспечивает исключительную безопасность, максимальную эффективность операции за счет применения современных инновационных технологий. Пациенты имеют лучше результаты в послеоперационном периоде, снижается риск осложнений.
Это единственная установка в мире, позволяющая удалять катаракту через микроразрез 1.8 мм, в то время как до этого нормой считалось 2,5-3 мм. Таким образом, на 20% снижается травматичность хирургической операции и позволяет пациентам существенно сократить период восстановления зрения.
Новый шести кристальный ультразвуковой наконечник позволяет быстро удалять даже самые плотные катаракты в маскимально щадящим режиме для глаза пациента.
Гибкая платформа с уникальными возможностями позволяет эффективно использовать новейшие технологии в факоэмульсификации и получать превосходные результаты.
Идеально сбалансированная система для применения, как стандартной коаксиальной технологии, так и 1,8 мм коаксиальной или биаксиальной технологии MICS.
Вам имплантирован искусственный хрусталик. В течение 2 месяцев после операции Ваш глаз будет требовать лечения и наблюдения, а острота зрения постепенно увеличиваться.
- В оперированный глаз необходимо капать назначенные врачом капли. Капли можно закапывать самостоятельно перед зеркалом или это могут делать ваши родственники. Предварительно надо вымыть руки, оттянуть нижнее веко и закапать 1 каплю лекарства. При этом смотреть надо наверх.
- Обязательны ежедневные прогулки на свежем воздухе.
- Питание может быть обычным. Алкогольные напитки необходимо исключить.
- Во время умывания оперированный глаз не трогать.
- Через 5 дней после операции можно принять теплый душ.
- Спать желательно на спине или на другом боку.
- Нельзя выполнять работу по дому в наклонном положении и поднимать тяжести.
- Можно делать гимнастику, исключив упражнения с наклоном, напряжением, бег, прыжки.
- На улице оперированный глаз закрывать повязкой в течение 1-2 недель после операции.
- Вы можете смотреть телевизор, ходить в театр, магазин. Ограничивать себя в чтении рекомендуется первые 2 недели.
- Очки по показаниям выписываются через 2 месяца после операции.
- ВНИМАНИЕ! В случаях, когда требуется экстренная помощь (резкое снижение зрения, покраснение, боли и т.д.) Вы должны срочно обратиться к окулисту.
Желаем скорейшего выздоровления!
Источник: http://xn--80adgd9bobk.xn--p1ai/uslugi/lechenie-katarakty/
Интраокулярная линза Akreos Adapt AO – преимущества, цена и отзывы Всё про глаза, заболевания, диагностика и лечение, диагностика глазных заболеваний
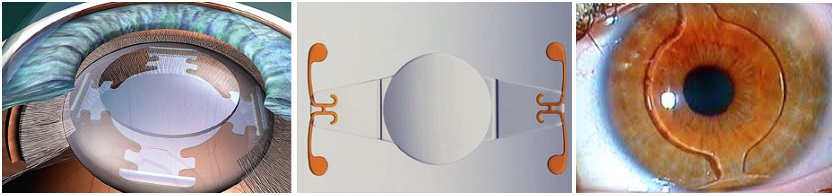
Akreos Adapt AO — первая автоматически адаптируемая к любым размерам органа зрения линза, которая обеспечивает отличное качество зрения, а также контрастную чувствительность вследствие применения усовершенствованной безаберрационной оптики.
Akreos Adapt AO – асферическая линза с усовершенствованной оптикой, устраняющая сферические аберрации и улучшающая контрастную чувствительность, что позволяет рассчитывать рефракционные результаты более предсказуемо.
Преимущества
Оптическая сила одинаковая по всей линзе
Благодаря тому, что оптическая сила линзы одинакова от ее центра до краёв, функционал оптики независим от формы роговицы пациента, и подходит даже лицам с роговичными аберрациями после процедуры LASIK либо кератоконуса. Равномерное распределение оптической силы линзы способно минимизировать погрешности оптической силы линзы при децентрации.
Непревзойдённая центровка и стабильность с 4-точечным дизайном линзы
Четырёхточечный дизайн Akreos Adapt AO уменьшает контакт линзы и капсульного мешка, что обеспечивает оптимальную стабильность. Этот дизайн делает возможной устойчивую центровку линзы и после полного сокращения капсульного мешка, что происходит, как правило, в первые полгода после операции.
Барьер против ПЗК и квадратный край с 360о
Akreos Adapt AO напрямую связана с задней капсулой, что помогает избежать ПЗК. При этом формируется механический барьер, препятствующий клеточной миграции. Оптика и гаптика Akreos Adapt AO имеют квадратный край с 360° задним барьером, которые в дальнейшем препятствуют развитию вторичной катаракты.
Материал изготовления линзы снижает риск дисфотопсии
Линза Akreos Adapt AO произведена из гидрофильного акрила, делающего её более устойчивой к возможным повреждениям в процессе процедуры на YAG-лазере. Кроме того этот материал при воспалении более биосовместим. Он менее склонен к загрязнению биологическими отложениями, имеет низкие степени эндофтальмолита.
По сравнению с оптикой, имеющей больший индекс рефракции, Akreos Adapt AO с ее содержанием влаги способствует меньшей дисфотопсии и помогает сократить блики, а также внутренние и внутренние отражения. Кроме того, материал изготовления Akreos Adapt AO весьма однородный и не включает вакуолей, которые иногда становятся дополнительной причиной отблесков.
Произведенная по технологии lathe-cut (точение) точная оптика исключает усадку или деформацию, что часто обнаруживается в акриловых линзах, сделанных по технологии cast-molded (литье в форме), и обеспечивает меньшую дисфотопсию.
Система введения Akreos Adapt AO
Линза может быть имплантирована в глаз посредством разрезов в 2,7 — 2,5мм (стандартная технология) и посредством разрезов в 2,2 — 1,8мм (MICS-технология), для чего применяется одноразовый инжектор Akreos AI-28.
Если у Вас или Ваших близких имеется опыт применения данных ИОЛ, будем благодарны, если Вы оставите свои отзывы на сайте opticland.ua
Источник: http://kompendium.com.ua/akreos-adapt-ao.html
Факоэмульсификация — современный метод лечения катаракты

Факоэмульсификация катаракты (ФЭК) — это малотравматичный метод удаления помутневшего хрусталика сквозь трёхмиллиметровый разрез роговицы глаза. Операцию делают под местной анестезией.
После измельчения, разжижения и извлечения хрусталиковых масс человеку имплантируют искусственный хрусталик (ИОЛ), который выполняет функции удалённого. Встав с операционного стола, пациент сразу же замечает улучшение зрения.
Поскольку при ФЭК не накладывают швы, восстановительный период длится менее 1 месяца.
Операция ФЭК легко переносится даже пожилыми людьми.
Факоэмульсификация и её роль в лечении катаракты
Метод факоэмульсицикации предложил американский офтальмолог и хирург Чарльз Кельман. В 1967 году в American Jornal of Ophthalmology он описал экспериментальную технику удаления катаракты с помощью ультразвука. Первую машину для ФЭК запатентовали только в 1971 году. В практической офтальмологии метод стали широко использовать 20 лет назад.
До изобретения факоэмульсификации мутные хрусталики удаляли «варварским» методом экстракапсулярной экстракции (ЭЭК). Его недостатком была высокая травматичность.
Во время вмешательства хирург делал огромный разрез на роговице, длина которого составляла 13-15 мм. В конце операции на глаз больного накладывали швы, которые снимали лишь спустя 3-4 месяца.
У многих пациентов после ЭЭК появлялся астигматизм (ухудшение зрения из-за искривления роговицы).
Благодаря внедрению в практику более совершенных методик экстракапсулярную экстракцию сейчас практически не используют. В большинстве офтальмологических клиник России катаракту удаляют методом ультразвуковой факоэмульсификации.
Отзыв оперирующего врача-офтальмолога, Кравченка Александра Викторовича:
Подробнее про SICS →
Кому и зачем нужна факоэмульсификация
Замена хрусталика требуется людям с катарактой, зрение которых успело снизиться до 50%.
Наличие мелких, едва заметных помутнений не требует срочного хирургического вмешательства.
Человек с начальной катарактой может лечиться консервативно, то есть использовать специальные капли (Квинакс, Тауфон, Офтан Катахром, Каталин). Операция нужна, лишь когда помутнения мешают больному в повседневной жизни.
Офтан Катахром применяют для лечения катаракты на ранних стадиях.
Поскольку катарактой чаще болеют в пожилом возрасте, ФЭК делают в основном людям старше 50 лет. Если у пациента есть противопоказания к факоэмульсификации, врач может рекомендовать ему другую операцию. При вывихах хрусталика или разрыве поддерживающих его связок вместо ФЭК больному выполняют интракапсулярную экстракцию катаракты (ИЭК).
Отзыв Олега, 34 года:
Суть метода
Факоэмульсификая — это сложная операция, выполнить которую может только офтальмохирург. Врач получает право оперировать больных лишь после окончания специальных обучающих курсов. ФЭК выполняют в условиях операционной, а больного перед вмешательством обязательно госпитализируют в стационар. Проведение факоэмульсификации требует специального оборудования.
Как правило, операция проходит под местной анестезией.
Больницы и клиники, в которых делают ФЭК, оснащены факоэмульсификаторами. Помимо машин для хирургического вмешательства нужны инструменты и расходные материалы. В последние годы для проведения ФЭК используют одноразовый инструментарий.
Набор для факоэмульсификации включает:
- векорасширитель;
- ножи;
- пинцеты;
- шпатель Коха;
- одноразовые канюли;
- коаксиальная АИС.
При наличии сопутствующих заболеваний и высокого риска интраоперационных осложнений врачи могут использовать дополнительные инструменты или расходные материалы. В этом случае ФЭК обойдется больному дороже обычного.
Виды искусственных хрусталиков
Выбор ИОЛ (интраокулярная линза) — один из наиболее важных этапов подготовки к факоэмульсификации. Искусственный хрусталик подбирают индивидуально, после обследования пациента. Оптическую силу интраокулярной линзы рассчитывают с учётом преломляющей способности роговицы и длину глазного яблока.
ИОЛ может не только заменить хрусталик, но и откорректировать имеющуюся близорукость или дальнозоркость.
Интраокулярные линзы бывают двух видов: факичные и афакичные. Первые имплантируют без удаления собственного хрусталика, вторые устанавливают на его место. При ФЭК используют только афакичные линзы. Факичные применяют вместо лазерной коррекции при астигматизме, близорукости и дальнозоркости.
Каждый хрусталик подбирается индивидуально.
Пациент выбирает искусственный хрусталик исходя из рекомендаций врача и своих финансовых возможностей. Офтальмолог подскажет, какая ИОЛ из определенной ценовой категории лучше, а какая — хуже.
Афакичные линзы:
| Виды ИОЛ | Описание | Названия, производители | Цены, руб. |
| Монофокальные | Позволяют хорошо видеть на дальние расстояния. После имплантации монофокальной линзы вам придется надевать очки для чтения. | AcrySof Natural (Alcon) | 12 000 |
| AcrySof IQ (Alcon) | 15 000 | ||
| Akreos Adapt AO (Bausch&Lomb) | 15 000 | ||
| Tecnis (Abbott Medical Optics) | 16 000 | ||
| Асферические | Удобны в повседневной жизни, поскольку не вызывают оптических аномалий и бликов. Позволяют получить качественное, насыщенное изображение. | Hydro-Sense Aspheric (Rumex Ltd) | 10 000 |
| AcrySof IQ Natural (Alcon) | 22 000 | ||
| CT ASPHINA 509M (Carl Zeiss Meditec) | 25 000 | ||
| Tecnis 1 ZCB00 — AMO (Abbott Medical Optics) | 32 000 | ||
| Торические | Исправляют астигматизм. Если у вас астигматическая рефракция — выбирайте торические линзы. | AcrySof IQ Toric IOL (Alcon) | 20 000 |
| STAAR Toric IOL (STAAR Surgical) | 55 000 | ||
| Мультифокальные | Дают возможность отлично видеть на разные расстояния. После операции вы надолго забудете об очках. | AT LISA 809M (Carl Zeiss) | 55 000 |
| Acrysof ReSTOR (Alcon) | 55 000 | ||
| Аккомодирующие | Имитируют работу человеческого хрусталика.Позволяют хорошо видеть на любом расстоянии. | Crystalens (Baush+Lomb) | 85 000 |
| Tek-Clear IOL (Tekia) | 90 000 |
Обратите внимание на то, что цена интраокулярной линзы (ИОЛ) не входит в стоимость операции.
Подготовка и ход операции
За три дня до госпитализации человеку назначают антибактериальные (Офтаквикс, Флоксал, Тобрекс или Ципромед) и противовоспалительные (Индоколлир или Наклоф) глазные капли, которые он использует по 4 раза в день. Перед проведением факоэмульсицикации в глаз пациенту капают средства, расширяющие зрачок (Тропикамид или Цикломед). В качестве обезболивающего используют раствор Лидокаина или другого подходящего анестетика.
Перед операцией врач назначит антибактериальные капли, например, Флоксал.
Во время операции хирург делает три небольшие разреза в роговице, сквозь которые вводит в полость глаза необходимые инструменты. С помощью наконечника факоэмульсификатора офтальмолог дробит хрусталик на мелкие части. Путём отсасывания он извлекает образовавшиеся частицы и выполняет имплантацию ИОЛ.
Хирург вводит искусственный хрусталик в полость глаза в свёрнутом виде, чтобы он мог пройти через надрез, после чего расправляет его и помещает в нужное место. Интраокулярные линзы, которые ставят во время операции, прочно фиксируют у задней капсулы хрусталика.
После извлечения инструментария швы не накладывают, поскольку небольшие тоннельные разрезы самогерметизируются.
Факоэмульсификация длится около 20 минут.
Отзыв Елены, дочери 67-летней Марии Ивановны:
Послеоперационный период
По окончании операции в глаз капают противовоспалительное средство (Индоколлир, Неванак). В течение суток больной должен носить повязку и соблюдать постельный режим.
На следующий день парабульбарно (с помощью инъекции под конъюнктиву в область нижнего века) могут вводить кортикостероиды (Дипроспан, Флостерон) и антибиотики (Зинацеф, Цефепим).
На протяжении следующих двух недель пациент закапывает в глаз антибактериальные и противовоспалительные средства, назначенные лечащим врачом.
После хирургического вмешательства врач назначит противовоспалительное средство, например, Индоколлир.
Рекомендации, которые нужно соблюдать в первые 4 недели после операции:
- Избегайте физических нагрузок и поднятия тяжестей (больше 3 кг).
- Перед выходом на улицу надевайте солнцезащитные очки.
- Старайтесь спать на спине или боку, противоположном прооперированному глазу.
- Ограничьте время работы за компьютером и просмотр телепередач.
- Полностью откажитесь от вождения транспорта.
- Умываясь, старайтесь не мочить глаз и не трогать руками.
- Исключите из рациона жирную, острую, соленую пищу и алкоголь.
- Не забывайте капать в глаз назначенные средства.
- На 7-й и 14-й дни явитесь на плановые осмотры к офтальмологу.
Через 7-10 дней после операции можно идти на работу.
Возможные риски и осложнения
Факоэмульсификация малотравматична, благодаря чему редко приводит к осложнениям.
В 0,5% случаев во время хирургического вмешательства возникает экспульсивное (спонтанное) кровотечение, которое может привести к слепоте.
У 1-1,5% пациентов в послеоперационном периоде происходит смещение ИОЛ, из-за чего им нужна повторная операция. В поздние сроки возможно развитие вторичной катаракты — помутнения неудалённой задней капсулы хрусталика.
В первые часы после ФЭК человек ощущает боль, жжение и дискомфорт в прооперированном глазу. У него появляется обильное слезотечение. Симптомы свидетельствуют о раздражении глаза и не должны вызывать тревоги. Уже спустя 2-3 дня они полностью исчезают.
Если человеку правильно подобрали ИОЛ, а хирургическое вмешательство прошло без осложнений, зрение может восстановиться до 100%. Больной начинает хорошо видеть уже через 3-4 часа после операции. Из больницы его выписывают на второй-третий день. Ещё через 1-2 недели человек может возвращаться к работе.
При правильно подобранном хрусталике и профессионально выполненной операции, зрение может полностью восстановиться.
Факоэмульсификация в Москве
В России ФЭК делают в государственных больницах и частных клиниках Москвы, Санкт-Петербурга, Ростова-на-Дону, Нижнего Новгорода, Новосибирска и других больших городов. В глазных отделениях государственных больниц факоэмульсификацию выполняют бесплатно (или почти бесплатно), однако пациенту нужно оплатить стоимость расходных материалов и ИОЛ.
Минимальная цена операции в коммерческих клиниках — 10 000 рублей без учёта стоимости искусственного хрусталика.
В Москве методом ФЭК катаракту удаляют:
- Офтальмологический Центр Коновалова;
- Клиника доктора Шиловой;
- Московский институт им. Гельмгольца;
- клиники Эксимер, Артокс, Визион, Восток-Прозрение;
- офтальмологические отделения городских больниц.
Изобретение факоэмульсификации стало новым шагом в лечении катаракты. После замены хрусталика методом ФЭК люди уже через пару недель возвращаются к привычной жизни. В России операцию делают в государственных учреждениях и частных клиниках. Стоимость факоэмульсификации зависит от уровня больницы, квалификации хирурга и качества искусственного хрусталика.
Алина Лопушняк,
врач-интерн офтальмолог
Источник: https://ophtalmolog.ru/lechenie/fakoemulsifikaciya-katarakty.html
Коррекция афакии – артифакия, имплантация различных видов интраокуляных линз ИОЛ
Зрительные функции играют решающую роль в определении качества жизни человека, поскольку благодаря зрению человек получает свыше 90 % информации об окружающем его мире.
Согласно экспертным оценкам Всемирной Организации Здравоохранения (ВОЗ), во всем мире насчитывается около 285 миллионов человек, которые страдают от нарушений зрения, вызванных как непосредственно глазными заболеваниями, так и некорригированными аномалиями рефракции, причем в 80 % всех случаев расстройство зрения можно предотвратить, либо полностью восстановить с помощью очковой или контактной коррекции, хирургического или эксимерлазерного вмешательства. С целью ликвидации к 2020 году слепота, которую можно излечить, ВОЗ быша разработана специальная программа «Видение 2020 – право на зрение», предусматривающая значительное увеличение во всем мире количества хирургических вмешательств по удалению катаракты, занимающей значительную долю излечимой слепоты.
По итогам работы системы, в структуре болезней глаза и его придаточного аппарата уровень заболеваемости катарактой составил 286,9 на 100 тыс. населения, что в общей структуре заболеваемости по данному классу составляет 7,99 %.
Учитывая, что в последнее время в Украине ежегодно проводится более 80 тысяч операций по удалению катаракты, здравоохранение Украины располагает необходимыми потенциальными хирургическими возможностями для решения проблемы ликвидации такого вида слепоты и слабовидения среди населения.
Операция факоэмульсификации катаракты с имплантацией интраокулярной линзы (ИОЛ) в настоящее время является одной из наиболее распространенный и в то же время самым эффективным в реабилитации утраченного зрения, сохраняя при этом первое место в рейтинге всех проводимым офтальмологических хирургических вмешательств, благодаря чему получила образное название «жемчужина глазной хирургии». Однако все еще остаются некоторые проблемы восстановления у пациентов полноценного функционального зрения, что требует более детальной оценки всех последних достижений интраокулярной коррекции. В этой связи мы бы хотели остановиться на наиболее значимым и весомым этапах истории периода возникновения метода интраокулярной коррекции, допущенный ошибках в процессе его развития и дальнейших перспективах совершенствования.
К сегодняшнему дню ультразвуковая факоэмульсификация катаракты утвердилась как современный стандарт и эталон хирургии катаракты и офтальмологами уже не дискутируются преимущества и бесспорная целесообразность хирургического подхода, предполагающего использование малым самогерметизирующихся операционные роговичным доступов в сочетании с внутрикапсульной имплантацией ИОЛ как наиболее оптимизированной и целесообразной технологии, обеспечивающей максимальную атравматичность, сохранность оптимальным анатомо-топографические взаимоотношения структур глаза и полноценное восстановление зрительным функций уже в ранние сроки. Однако к этому результату исследователи пришли после долгих лет усердных поисков, многочисленным проб и досадныж ошибок.
Создание искусственного хрусталика стало без сомнения одним из наиболее ярких и значительным достижений офтальмохирургии XX века, которое, впрочем, не сразу было по достоинству оценено современниками.
В годы второй мировой войны английский офтальмохирург Гарольд Ридли обнаружил, что попавшие при ранении внутрь глазного яблока мелкие осколки оргстекла (полиметилметакрилата, ПММА) от частей разрушенной взрывом кабины пилота, не только не отторгаются, но и не вызывают выраженную воспалительную реакцию.
Таким образом, случайные обстоятельства военной травмы глаза подтолкнули наблюдательного исследователя к осуществлению идеи создания искусственного хрусталика, которая решила задачу коррекции афакии, а именно, рефракционной проблемы глаза, возникающей при хирургическом удалении помутневшего хрусталика.
В 1949 году Гарольдом Ридли быша выполнена первая в мире имплантация созданной им искусственной интраокулярной линзы из ПММА по форме и размерам подобной живому природному хрусталику человека.
Тем не менее, несмотря на достаточно наглядный успех, дальнейшее развитие способа имплантации искусственным хрусталиков проходило далеко не так гладко, как рассчитывал автор, из-за развития тяжелых осложнений. Первые ИОЛ имели мало общего с современными моделями.
На протяжении нескольких десятилетий продолжался настойчивый поиск путей повышения биосовместимости, создания новым моделей интраокулярным линз, затем совершенствования их конструкции, а также методов профилактики и лечения нередких в те годы осложнений самой имплантации .
Жесткие ИОЛ
Первые сконструированные ИОЛ, изготовленные из ПММА, были жесткими, крупными и имплантировались в более доступную для хирурга переднюю камеру глаза, что вызывало ряд непредвиденным осложнений, для устранения которым С. Н.
Федоров предложил для начала уменьшить на треть размеры оптической части ИОЛ, а закрепление линзы в глазу осуществлять при помощи дополнительным опорным элементов за зрачковый край радужки в передней камере (модель «Спутник»).
Он также впервые сформулировал понятие «идеальный искусственный хрусталик», подразумевая под этим такие важные свойства линзы как легкость, адекватность ее оптических характеристик, стабильность расположения внутри глаза, удобство имплантации и минимальную травматичностъ.
Первым офтальмологом, отважившимся имплантировать линзу в заднюю камеру глаза и доказавшим неооходимость сохранения капсулы хрусталика при удалении катаракты с выполнением капсулорексиса, был М. М.
Краснов, однако для этого необходимо было разработать новые модели ИОЛ уже с другим строением гаптических элементов, в разработке которых продолжал принимать активное участие и С. Н.
Федоров (модель Т-26).
К середине 80-х годов, после работ профессора Б. Н. Алексеева, который далее развивал применение внутрикапсульной имплантации ИОЛ, было убедительно и бесспорно доказано, что предложенный способ фиксации искусственного хрусталика является наиболее оптимальным и физиологичным, поскольку способствовал значительному снижению числа осложнений.
Этот метод остается неоспоримым и до настоящего времени, в связи с чем подавляющее большинство современных имплантаций ИОЛ осуществляется именно в капсульную сумку, остающуюся после удаления естественного хрусталика, что является рациональным и с точки зрения оптических свойств глаза и рассматривается на современном этапе как технология, наиболее физиологичная и сохраняющая естественные топографо-анатомические соотношения внутриглазных структур.
Мягкие ИОЛ и факоэмульсификация
Далее важнейшим технологическим достижением в офтальмохирургии стало изготовление в 80-е годы XX века ИОЛ из эластичных гибких прозрачных материалов, которые позволили имплантировать линзы после факоэмульсификации катаракты через роговичный разрез уже менее 3 мм без наложения швов благодаря тому, что новые ИОЛ в момент имплантации могли сворачиваться по типу рулона, а при размещении линзы внутри глаза неагрессивно разворачиваться, восстанавливая при этом свою исходную форму, что способствовало резкому сокращению травматичности самой операции, а также длительности периода реабилитации пациентов и достижению в короткий срок максимального функционального результата.
Дальнейшее совершенствование материалов и технологий изготовления ИОЛ, наряду с одновременной разработкой новых методов удаления хрусталика, обеспечило решение большинства проблем, свойственных предыдущим этапам развития катарактальной хирургии и имплантации искусственного хрусталика.
Аккомодирующие ИОЛ
В частности, возникла идея создания линз, способных обеспечить возможность различать детали предметов на различном расстоянии от глаза, что в здоровом глазу достигается меняющимся объемом аккомодации естественного хрусталика. Это привело к разработкам разных типов оригинальных конструкций аккомодирующих линз (Crystalens (Bausch&Lomb);, NuLens (NuLensLtd.
); Tek-Clear IOL (Tekia); SmartLens (Medennium Inc.) и др.). Благодаря уникальной конструкции такой тип линзы, задействуя цилиарные мышцы, позволяет имитировать природную фокусирующую способность глаза за счет изменения преломляющей силы оптической части ИОЛ.
Однако, как отмечают офтальмохирурги, имплантация такого типа линз пока имеет определенные сложности, поскольку всегда требует точного интраоперационного контроля окончательной рефракции артифакичного глаза и проведения операционного разреза более 3 мм, что, естественно, осложняет заживление, а дефекты задней или передней капсулы хрусталика зачастую оказываются противопоказанием для их имплантации. Целостность капсулы является необходимым условием имплантации такого типа ИОЛ, поскольку это важно для создания возможности передачи воздействия от зонулярных волокон и цилиарной мышцы, тем самым реализуя аккомодативный стимул. К тому же некоторыми исследователями установлено, что аккомодирующие ИОЛ со временем утрачивают свою рефракционную динамичность, а соответственно, и должную эффективность, что требует дальнейшего совершенствования таких линз.
Мультифокальные ИОЛ
Следующим перспективным направлением совершенствования ИОЛ оказалась разработка мультифокальных линз (AcrySof IQ ReSTOR®(Alcon); ReZoom® (Abbott Medical Optics или AMO); Tecnis® Multifocal (AMO) и др.
), которые позволили бы добиться у пациента максимальной остроты зрения без дополнительной коррекции как вдаль, так и на близких и промежуточных расстояниях, что осуществляется за счет особой конструкции оптической части линзы, состоящей из нескольких концентрических зон различной преломляющей силы, создающей два или более фокусов на сетчатке, тем самым обеспечивая зрение одновременно на различных расстояниях. Однако при использовании таких линз отмечались некоторые побочные эффекты, а именно снижение контрастной чувствительности, резкие колебания остроты зрения при изменении освещенности, выраженная чувствительность к слепящим источникам света, а также некоторые сложности в определении показаний к мультифокальной коррекции и отборе пациентов. Более новые модели в некоторой степени учитывали недостатки предшествующих линз и делали их менее зависимыми от ширины зрачка, несколько нивелируя светорассеяние внутри глаза и обеспечивая высокое качество зрения при ярком свете. Тем не менее, отдельные пациенты отмечают появление бликов и «гало» от ярких источников света, особенно в ночное время, а сами линзы остаются достаточно чувствительными к децентрации, что требует либо полной сохранности связочного аппарата хрусталиковой сумки, либо дополнительной шовной фиксации ИОЛ с тем, чтобы добиться стабильного положения линзы на зрительной оси глаза.
Торические ИОЛ
Проблемы интраокулярной коррекции зрения у пациентов с патологией роговицы и, соответственно — наличием астигматизма привело к тому, что были разработаны специальные ИОЛ с торической оптической частью, которая имеет разную преломляющую способность на различных меридианах, что корригирует соответствующий астигматизм (STAAR Toric IOL® (STAAR Surgical); AcrySof IQ Toric IOL® (Alcon); T-flex® (Rayner) и др.). Из-за различий рефракции в каждом меридиане оптической части линзы торическую ИОЛ необходимо устанавливать в строго определенной адекватной позиции, поскольку ее неправильное размещение или смещение может не только не улучшить зрение, но и увеличить степень дооперационного астигматизма. Кроме того, установка торической линзы не устраняет необходимость дополнительной коррекции для работы вблизи, например чтения или письма.
Асферические ИОЛ
Далее был поднят вопрос о разработке ИОЛ, имплантация которых позволила бы компенсировать положительные роговичные аберрации глаза и на основании этого получить более качественное, контрастное и четкое изображение на сетчатке, поверхность которой не плоская, а сферичная, что в свою очередь также дополнительно создает аберрационные погрешности. Такая постановка задачи привела к появлению ИОЛ с асферической оптической частью (Technis® Aspheric IOL (АМО); AcrySof IQ (Alcon); Akreos Adapt (Bausch&Lomb); Akreos MI60 (Bausch&Lomb) и др.), которые, по мнению многих авторов, позволят добиться не только высокой остроты зрения, но и улучшить контрастную чувствительность как в дневное, так и в ночное время суток. Однако обобщение реального клинического опыта по данной проблеме убедительного подтверждения преимущества асферического дизайна оптической части ИОЛ не получило.
Иол с желтым фильтром
В последнее время особое значение придается Иол с желтым фильтром (AcrySof Natural (Alcon)), который защищает сетчатку глаза от вредного воздействия коротковолновой части светового спектра (ультрафиолетовых и синих лучей), тем самым снижая риск развития возрастной макулодистрофии. Однако, как показывает опыт, пациенты с такими линзами хуже различают цветовые оттенки, что ограничивает возможности цветовой дифференцировки.
К перспективному направлению совершенствования ИОЛ относится использование оптических законов просветления при разработке искусственных хрусталиков путем наложения на поверхности линзы тонких интерференционные пленок, что уже давно успешно используется в оптических приборах (фотоаппараты, бинокли, телескопы и др.).
Поиск решений в направлении совершенствования существующих и создания принципиально новыгх интраокулярныгх линз продолжается.
Основной задачей современной катарактальной хирургии является улучшение зрительных функций за счет разработки и практического использования усовершенствованным ИОЛ с оптимизированными оптическими свойствами.
Выводы
Таким образом, перед офтальмологами достаточно отчетливо определилась задача создания больному после удаления катаракт полноценного качественного зрения, которое максимально отвечало бы его индивидуальным запросам и требованиям
Тем не менее, выявилось, что эти персонализированные требования лимитируются способностью человека с артифакией выполнять функциональные потребности или, точнее, обязанности, что несколько корректирует первоначальную целевую задачу создания суперзрения и направляет ее в сторону получения качественного функционального зрения, в достижении которого может и предназначена выполнить идеальная ИОЛ, чьи основные свойства впервые обозначил С. Н. Федоров и которые к настоящему времени определились достаточно отчетливо. К сожалению, в получении таких особых свойств искусственного хрусталика необходимы знания и опыт в самых разнообразныйх отраслях и направлениях сегодняшней науки, где роль офтальмохирурга уже сводится к уяснению целого комплекса, в котором каждая его составляющая может быть решенной с помощью задачи, далекой от хирургии и даже медицины вообще.
Из анализа научных литературных сведений можно выделить доминирующие составляющие комплекса свойств идеальной ИОЛ, а именно такие как материал для создания искусственного хрусталика, обладающий такими необходимыми свойствами как достаточная биосовместимость, биостойкость, идеальная прозрачность с коэффициентом преломления света от 1,40 до 1,52, что гарантирует отсутствие нежелательный побочных оптических эффектов, легкость во влаге передней камеры, нулевой коэффициент усадки материала при создании заготовки, из которой вытачивается линза, достаточная гибкость, эластичность и упругость, способность сохранять в памяти исходную форму без создания изломов, включений и других образований, генерирующих дополнительные световые аберрации. Причем новые необходимые свойства не должны завышать коммерческую составляющую, которая может исключить реальную доступность использования такой ИОЛ. Достаточно перспективными являются линзы с аккомодирующим и псевдоаккомодирующим эффектом, т.е. повторяющие свойства природного хрусталика, ИОЛ с хорошей контрастной чувствительностью, со свойствами просветленной оптики, простым и устойчивым закреплением в задней камере.
Мы назвали только те свойства, которые возможны и технически осуществимы в настоящее время или в ближайшем будущем.
Должны заметить, что мы назвали лишь малую часть проблем, решение которых значительно приблизит артифакичный глаз к свойствам природного зрения человека.
Следовательно, дальнейшее совершенствование качества зрения артифакичного глаза должно определяться границами возможного и целесообразного, что может оказаться полезным ориентиром при планировании научных исследований.
Естественно, наше сообщение не может претендовать на полное освещение проблем и перспектив интраокулярной коррекции афакии после удаления возрастной катаракты, но анализ научной литературы убеждает нас в том, что затронутая проблема весьма актуальна и при более детальном обсуждении поможет практическому офтальмохирургу ориентироваться при индивидуальном и персонализированном выборе оптимальной ИОЛ для каждого конкретного пациента.
Источник: http://zrenue.com/katarakta/957-korrektsiya-afakii-artifakiya-implantatsiya-razlichnykh-vidov-intraokulyanykh-linz-iol.html