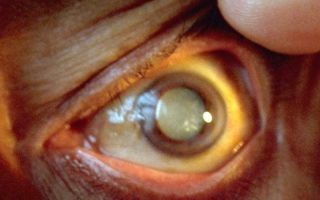
способ лечения атрофии зрительного нерва посредством трансплантации аутологичных стволовых клеток
Изобретение относится к медицине, в частности к офтальмологии, и направлено на снижение слепоты и слабовидения при атрофии зрительного нерва. Способ включает доставку биологического материала в область зрительного нерва инъекционным путем парабульбарно, а также с помощью двух микродренажей через сквозной разрез склеры в субтеноновое и супрахориоидальное пространства глаза.
В качестве биологического материала используют аутологичный клеточный материал в виде суспензии мононуклеаров костного мозга, содержащей стволовые клетки пациента на растворе-носителе в концентрации от 100000 до 1000000 клеток в мл суспензии. Введение осуществляют дробно через каждые 1-2 часа до 10 раз в сутки для каждого отдельного пути введения. Парабульбарно вводят 1 мл на инъекцию.
Через микродренажи в субтеноновое пространство вводят по 1-4 мл на инъекцию, в супрахориоидальное пространство – по 0,1-0,3 мл на инъекцию. Способ обеспечивает снижение слепоты и слабовидения при восстановлении структуры и функции зрительного нерва за счет индукции органотипической регенерации тканей, в том числе сосудистой сети зрительного нерва, его диска и перипапиллярной хориоидеи.
Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для лечения атрофии зрительного. Атрофия зрительного нерва является одной из главных причин слабовидения и слепоты.
Задача – снижение слепоты и слабовидения при атрофии зрительного нерва.
Зрительный нерв может быть поврежден из-за: 1) травмы; 2) опухоли; 3) воспалительных заболеваний; 4) высокого внутриглазного давления при глаукоме; 5) изменения сосудов при атеросклерозе и гипертонической болезни; 6) отравления суррогатами алкоголя (некачественным алкоголем); 7) отравления другими химическими веществами, губительно влияющими на нервную ткань зрительного нерва; 8) закупорки сосудов глаза тромбом или эмболом. Какой бы причиной не была вызвана атрофия зрительного нерва, суть заболевания сводится к тому, что нарушается ток крови в мельчайших капиллярах, питающих оболочки и волокна зрительного нерва. В результате происходит деструкция нервных волокон, замещение их глиозной и соединительной тканью, страдает способность нерва передавать сигналы – зрительные импульсы в мозг. Питание зрительного нерва осуществляется за счет огромного количества мелких сосудов четырех артериальных систем: ретинальной, хориоидальной, склеральной и менингеальной. Но преимущественно задними короткими ресничными артериями, центральной артерией сетчатки, отходящих от ствола глазной артерии, и веточек сплетения мягкой мозговой оболочки, что ограничивает возможности микрохирургического способа реваскуляризации зрительного нерва.
При атрофии зрительного нерва применяют хирургические методы, включающие в себя вазореконструктивные операции, катеризацию субтенонова пространства с введением в эту область лекарственных средств, имплантацию электродов к диску зрительного нерва, а также пересадку различных биоматериалов (участков глазодвигательных мышц, собственной жировой ткани, консервированного донорского трупного материала – аллопланта).
Источник: http://www.freepatent.ru/patents/2428956
Глаукома, катаракта
Владимир Хавинсон – военный врач, профессор, основоположник учения о пептидах. Свои уникальные разработки он начинал еще в Советском Союзе, во время работы над средствами для защиты солдат от поражения сетчатки глаз лазером.
Проведенные им исследования дали неожиданный результат: он выяснил, что пептидный препарат из глазных яблок молодых телят не только ускоряет заживление ожогов сетчатки, но и способствует восстановлению зрительной функции. Так началась громадная работа по изучению пептидов и внедрению их в практическую медицину, которая успешно длится по сей день.
Интервью профессора Владимира Хавинсона газете «Жизнь»
— Все свои лекарства я делал прежде всего ради мамы и для нее. Более 30 лет назад у моей мамы Анны Яковлевны диагностировали диабет. С этого все и началось. У нее резко снижалась острота зрения, она, по сути, слепла — это нередко происходит при диабете.
— И тогда я создал первый препарат для нее — из пептидов, выделенных из сетчатки глаз телят. И ее зрение восстановилось. Мама принимала и другие наши препараты, нормализующие состояние систем организма.
5 декабря мы отмечали юбилей — ей исполнилось 90 лет. Она живет в Америке и по-прежнему ведет активную, насыщенную жизнь — до сих пор сама ухаживает за садом, очень любит заниматься цветами, до последнего каталась на велосипеде.
Она даже до сих пор не красит волосы — у нее совсем нет седины.
— Когда мы начинали работать, в мире шла разработка боевого лазера, выжигающего сетчатку глаза, — вспоминает полковник медицинской службы в отставке профессор Владимир Хавинсон. — Нашей задачей было создать лекарство, защищающее человека от воздействия боевого лазера. Мы выделили особые вещества — пептиды — из сетчатки глаз телят.
— Для экспериментов нам понадобилось 100 тысяч глаз телят, и мы их незамедлительно получили с Ленинградского мясокомбината имени Кирова. Полученный препарат мы испытали сначала на кроликах, затем провели клинические испытания на людях. Оказалось, что наше лекарство — единственное в мире — снижает разрушительное действие лазера на сетчатку глаза, а затем восстанавливает ее.
— Такого препарата нигде — ни в США, ни в Европе — до сих пор не существует. Препарат стал супердостижением России — он единственный без операции лечит заболевания сетчатки глаз, не только останавливая процесс снижения зрения, но и восстанавливая его за две недели.
— Руководитель крупнейшей турецкой компании «Босфоргаз» господин Али Шен объездил весь мир, пытаясь спасти от слепоты из-за поражения сетчатки своего сына Аднена, — рассказала «Жизни» замдиректора профессор Светлана Трофимова. — А когда сын стал видеть после курса нашего лечения препаратом, его 70-летний отец-олигарх плакал от счастья…
Вслед за первым препаратом из сетчатки глаз последовали другие — из печени, поджелудочной железы, из сердца, мочевого пузыря телят, из семенников крупного рогатого скота. Оказалось, что каждый из препаратов восстанавливал нормальную деятельность соответствующего органа или системы у человека. Но о том, что препараты Хавинсона продлевают жизнь и возвращают молодость, узнали случайно!
Основные болезни глаз
Глаукома – это заболевание, связанное с повышением внутриглазного давления. Глазное яблоко представляет собой полый шар, заполненный желеобразным веществом (стекловидное тело) и жидкостью.
Задняя стенка полости выстлана сетчатой оболочкой – рецепторным аппаратом глаза, который воспринимает зрительную информацию и передает ее в мозг.
Избыточное внутриглазное давление приводит к ухудшению питания сетчатки, гибели ее клеток и снижению зрения вплоть до полной слепоты.
Ангиопатия (ретинопатия) – собирательное понятие, которое включает в себя нарушение кровоснабжения сетчатки в силу изменения нервной регуляции сосудов.
Патология сопровождает многие соматические заболевания (сахарный диабет, гипертонию) и возрастные изменения организма.
Недостаток питательных веществ приводит к постепенной гибели рецепторных клеток сетчатки, сужению полей зрения и слепоте.
Макулодистрофия – возрастное поражение самой чувствительной части сетчатки – желтого пятна. Именно эта зона отвечает за остроту центрального зрения, потому при гибели ее клеток человек теряет способность отчетливо видеть предметы. Прогрессирование макулодистрофии приводит к существенному снижению остроты зрения.
Катаракта – помутнение хрусталика глаза. Он представляет собой небольшую прозрачную линзу и служит для аккомодации зрения, попросту – позволяет сфокусироваться на выбранном объекте.
Хрусталик расположен сразу за зрачком, поэтому потеря прозрачности ведет к помутнению поля зрения и появлению на нем пятен различной величины.
Через непрозрачную линзу свет не попадает на сетчатку и человек лишается зрения.
Как вылечить глаза пептидами?
Многолетний опыт применения и неоднократные клинические исследования показали, что лечение глаз пептидами – это эффективный и безопасный способ сохранить зрение.
Действие всех пептидных препаратов по своей сути одинаково: они встраиваются в клеточную ДНК и нормализуют ее работу, что приводит к восстановлению метаболизма клетки.
Благодаря им происходит регенерация клеточных органелл, оптимизируется процесс выработки энергии, повышается устойчивость к повреждающему воздействию окислительных радикалов.
Пептиды всех живых существ имеют одинаковую структуру и построены из небольшого количества аминокислотных остатков. Пептиды Хавинсона получают из органов молодых телят, однако, они идеально подходят по своему составу и действию человеческим тканям. Действие их на клетки абсолютно естественное и безопасное, они не вызывают побочных реакций и аллергии.
НПЦРИЗ рекомендует использовать для лечения зрения пептидами следующие препараты:
- Визолутен – пептиды, выделенные из различных структур глазных яблок молодых телят. Встраиваясь в слизистую оболочку глаза – конъюнктиву – они улучшают ее защитную функцию, повышают способность удерживать воду, за счет чего устраняют сухость и покраснение глаз. Под действием пептидов происходит расслабление цилиарной мышцы зрачка, улучшается отток жидкости и снижается внутриглазное давление. Они восстанавливают обмен веществ в клетках хрусталика, благодаря чему последние сохраняют свою прозрачность и обеспечивают нормальную аккомодацию глаза. Регулируя метаболизм рецепторных клеток сетчатки, пептиды восстанавливают или улучшают остроту зрения и цветовосприятие. Расширяются поля бокового зрения, улучшается видимость в темноте.
- Везуген – аминокислотный препарат, который благотворно влияет на состояние сосудистой стенки. Нормальная работа сетчатки требует больших затрат энергии, поэтому адекватное кровоснабжение – одно из важнейших условий хорошего зрения. Сосудистые нарушения ведут к атрофии рецепторного аппарата глаза с последующей потерей зрения. Ломкость сосудов и их повышенная проницаемость обусловливают появление в толще сетчатки многочисленных кровоизлияний, что губительно влияет на ее клетки. Везуген эффективно справляется с описанными нарушениями, так как его состав благотворно влияет на все слои сосудистой стенки. В результате приема препарата происходит нормализация липидного состава крови, за счет чего останавливается развитие системного атеросклероза – он является одной из основных причин ангиопатии у возрастных пациентов. Аминокислоты Везугена повышают синтетическую активность клеток всех слоев сосудистой стенки, нормализуя ее проницаемость и повышая ее эластичность. Восстановление кровотока сетчатки останавливает развитие ангиопатии и способствует повышению остроты зрения.
- Пинеалон – аминокислотный препарат для поддержания активной работы нервных клеток. Функция зрительного анализатора не имеет смысла без обработки полученного сигнала в коре головного мозга: именно в ней формируется изображение, которое мы видим. Пинеалон благотворно влияет на проведение нервного импульса по зрительному нерву, способствует его восстановлению после травм, операций, воспалительных заболеваний. Комплекс аминокислот, содержащихся в препарате, нормализует метаболизм нервных клеток, благодаря чему улучшает работу всей коры головного мозга человека и зрительного центра в частности.
- Вентфорт – пептидный препарат, полученный из сосудов молодых телят. Он нормализует обмен веществ в клетках сосудистой стенке, препятствует образованию тромбов и атеросклеротических бляшек в ее толще. Вентфорт эффективно борется с возрастными изменениями, ломкостью и повышенной проницаемостью сосудов.
- Церлутен – пептидный препарат, полученный из клеток головного мозга молодых телят. Препарат регулирует деятельность центральной нервной системы, нормализует функцию зрительной зоны и передачу электрического импульса по зрительному тракту.
Программа для улучшения зрения
Специалистами НПЦРИЗ была разработана оздоровительная программа для эффективного восстановления и поддержания зрительной функции. Суть ее заключается в сочетании пептидных препаратов и физиотерапии, благодаря чему удается достигнуть глубокого проникновения пептидов во все структуры глаза. Лечебные процедуры проводятся после тщательного осмотра врача-офтальмолога и под его контролем.
Длительность программы: 3 дня
1 день
- осмотр офтальмолога
- электрофорез с комплексом пептидных биорегуляторов, восстанавливающий обменные процессы в структурах глазного яблока
- трансдермальная элекропорация с комплексом пептидных биорегуляторов, улучшающая ретинальный и церебральный кровотоки
2 день
- электрофорез с комплексом пептидных биорегуляторов, восстанавливающий обменные процессы в структурах глазного яблока
- трансдермальная элекропорация с комплексом пептидных биорегуляторов, улучшающая ретинальный и церебральный кровотоки
3 день
- электрофорез с комплексом пептидных биорегуляторов, восстанавливающий обменные процессы в структурах глазного яблока
- трансдермальная элекропорация с комплексом пептидных биорегуляторов, улучшающая ретинальный и церебральный кровотоки
Как избежать проблем со зрением?
Глаз – это чувствительный и очень тонкий орган. Для поддержания его работы и защиты от вредных воздействий следует придерживаться ряда простых правил:
- Употреблять с пищей достаточное количество витаминов, микроэлементов и полиненасыщенных жирных кислот – с этой целью необходимо включить в рацион овощи и фрукты (особенно те из них, что имеют красный или оранжевый цвет), растительные масла, говяжью печень, злаки
- Принимать два раза в год поливитаминные препараты, содержащие витамины А, С, Р и микроэлементы цинк, селен, магний
- Выполнять простую гимнастику для глаз каждые полчаса-час работы за компьютером или чтения. Вращение глазными яблоками в течение одной минуты позволяет отдохнуть и восстановиться аппарату аккомодации зрения
- Защищать глаза от воздействия ультрафиолета – в яркую солнечную погоду, особенно у воды или снега носить солнцезащитные очки с УФ-фильтром
- Вовремя менять контактные линзы, тщательно мыть руки с мылом перед манипуляциями с глазом
- Лечить своевременно воспалительные заболевания глаз – безобидный конъюнктивит может осложниться стойкой потерей зрения из-за поражения роговицы и ее помутнения
- Принимать регулярно пептидные препараты для профилактики и лечения глазных болезней, сохранения остроты зрения.
При диагнозе- глаукома, катаракта рекомендована следующая схема приёма пептидных биорегуляторов:
| Название продукта | Указания к применению | Механизм действия |
| Необходимо | ||
| Визолутен | По 2 капсулы в день в течение 3 мес. | Комплекс препаратов препятствует атрофии зрительного нерва и дегенерации сетчатки |
| Церлутен | ||
| Вентфорт | ||
| Владоникс | ||
| Пептидный комплекс №17 | По 6 капель наружно 1 раз в деньв течение 3 мес. | |
| Пинеалон | По 2 капсулы в день — 1 мес. | |
| Очень важно | ||
| Мезотель Нео | 1 чайная ложка в день — 3 мес. | Ускоряет межнейрональную передачу импульсов, препятствует развитиюдегенерации сетчатки |
| Олекап | По 1 капсуле 3 раза в деньво время еды — 6 мес. | Препятствуют дегенерации сетчатки |
| Ретисил | 1-2 чайных ложки в день — 2 мес. |
Источник: https://peptid36.ru/stati/lechenie-peptidami/zabolevaniya-organov-zreniya/lechenie-glaz-i-vosstanovlenie-zreniya-peptidami
Глазной имплантат, выращенный в лаборатории, помог восстановить зрение приматам
Наши глаза очень сложно устроены, пожалуй, это одна из самых сложных частей нашего тела. Они состоят из множества деликатных клеточных структур, которые тихо работают сообща и обеспечивают нас зрением.
Не удивительно, что такие вещи, как дальнозоркость, глаукома и катаракта, широко распространены, учитывая хрупкую структуру компонентов глаза. В худшем случае элементы зрения исправить нельзя и развивается слепота.
Но группа ученых из Университета Мельбурна в Австралии недавно сделала важный шаг в сторону смягчения и даже лечения распространенной проблемы со зрением. Возможно, слепота навсегда останется в прошлом.
Как работают наши глаза
Как свет, попадая в наши глаза, становится распознаваемой картинкой в нашей голове?
В передней части глаза расположена роговица, прозрачный слой клеток, который фильтрует и фокусирует поступающий свет. За роговицей радужная оболочка, обычно коричневая или голубая, со зрачком в центре.
Зрачок расширяется или сжимается, регулируя количество света, которое попадает на внутренний хрусталик глаза. Проходя через хрусталик, свет попадает в стекловидное тело, достигая сетчатки, слоя клеток, который посылает электрические сигналы в мозг через зрительный нерв.
Затем мозг преобразует эти сигналы в картинки, которые мы видим.
Наряду с катарактой и глаукомой, Всемирная организация здравоохранения считает помутнение роговицы одной из ведущих причин слепоты в развитых и развивающихся странах. Роговица должна поддерживать постоянный уровень толщины и влаги, чтобы оставаться прозрачной.
Это достигается с помощью роговичных эндотелиальных клеток, расположенных на внутренней поверхности роговицы. Эндотелиальные клетки сохраняют роговицу, избавляясь от излишков воды.
Если эти клетки прекращают работать из-за повреждений, заболевания или старости, жидкость накапливается в роговице и постепенно ухудшает зрение, приводя к слепоте, если это не лечить.
Поскольку эндотелиальные клетки не могут восстанавливаться или регенерировать, единственный способ восстановить функцию роговицы — пересадка роговицы, она же кератопластика. Но в мире ощущается нехватка донорских роговиц, клетки роговицы повреждаются во время процесса трансплантации, а также есть риск, что иммунная система реципиента отвергнет донорскую роговицу.
Роговичные клетки, выращенные в лаборатории
Используя совершенно новый метод, ученые смогли взять образцы клеток роговицы из глаз испытуемых и культивировать клетки в лаборатории. Они регенерировали и размножили клетки на синтетической пленке гидрогеля, затем имплантировали эту пленку обратно в глаза испытуемых.
Пленка толщиной в 50 микрометров сравнима с обычной контактной линзой. Выращенные в лаборатории клетки роговицы принялись за работу и восстановили баланс жидкости под роговицей, а через два месяца синтетическая пленка разложилась, оставив после себя здоровые клетки, которые продолжили поддерживать водный баланс роговицы.
Важно отметить, что эта процедура не испытывалась на людях, но восстановила зрение животным и не вызвала неблагоприятных иммунных реакций. Клинические испытания на людях начнутся в 2017 году и, возможно, изменят будущее для людей, страдающих от помутнения роговицы.
Бионические глаза
В 2013 году FDA одобрила первый бионический имплантат для лечения пигментного ретинита глаза, наследственного заболевания, которое приводит к дегенерации фоторецепторов сетчатки глаза.
Пользователи этой технологии носят пару очков, оснащенных крошечной видеокамерой. Данные идут от камеры к блоку обработки видеосигнала и к группе электродов, имплантированных в сетчатку.
Электроды преобразуют данные в электрические импульсы, которые стимулируют сетчатку на производство изображений.
Процедура, призванная справиться с возрастной макулярной дегенерацией, которая является ведущей причиной слепоты у людей, которым за 55, удаляет естественный хрусталик глаза и заменяет его телескопическим объектов размером с горошину, который увеличивает объект и проецирует изображения на оставшуюся здоровую область сетчатки.
Такие технологии уже помогли восстановить зрение тысячам людей, но чтобы сделать бионическое зрение эквивалентным идеальному зрению человека, предстоит решить еще много вопросов. Пациенты с имплантатами сетчатки или хрусталика жалуются на плохое разрешение, сложности со зрением при движении на высокой скорости и ограниченное поле зрения.
По мере прорывов в биологических методах лечения зрения и искусственных решениях, вроде бионических глаз, слепота может в один прекрасный день стать недугом прошлого.
Источник: https://hi-news.ru/medicina/glaznoj-implantat-vyrashhennyj-v-laboratorii-pomog-vosstanovit-zrenie-primatam.html
Клеточные технологии в офтальмологии
В последнее десятилетие во всем мире наблюдается устойчивая тенденция: количество заболеваний глаз у пациентов всех возрастных групп стремительно увеличивается.
Такая тенденция не удивительна, если учитывать уровень стрессов, колоссальные зрительные нагрузки, проживание в экологически неблагоприятной среде, обеднение продуктов питания жизненно необходимыми для организма биологически активными веществами и другие не менее важные обстоятельства, приводящие к ухудшению здоровья в целом и состояния глаз в частности.
Следует также учитывать увеличение средней продолжительности жизни и связанное с этим постарение человеческой популяции, на фоне которого значительно повышается частота выявления патологий зрительного нерва и сетчатки, обусловленных возрастными изменениями органа зрения.
Прогноз по заболеваемости глаз также является неутешительным: специалисты предупреждают, что при сохранении сегодняшних темпов развития тяжелых патологий органа зрения число слепых во всем мире удвоится уже к 2020 году. Очевидно, что острая необходимость в качественной офтальмологической помощи для всех слоев населения помимо медицинской проблемы также является социально значимым вопросом.
Независимо от причины, которая вызывает развитие структурных изменений органа зрения, патологические процессы, происходящие в тканях глаза, типичны и представляют собой дистрофию, фиброз, воспалительные изменения или патологическую регенерацию тканей. Для многих видов глазной патологии на сегодня отсутствует патогенетически обусловленное лечение, что является причиной низкой эффективности лечения и увеличение инвалидизации больных.
Благодаря успехам биомедицины, нового направления, представляющего собой синергизм различных отраслей медицинской науки, и в первую очередь тканевой инженерии и регенеративной медицины, миллионы людей, ранее обреченных на прогрессирующую слепоту вследствие дегенеративных заболеваний глаз, получают надежду на сохранение зрения. Достижения современной науки позволяют использовать новейшие фундаментальные знания для восстановления органов и тканей человеческого организма при лечении тяжелых интеркуррентных заболеваний. Фактически меняется глобальный подход к терапии заболеваний: вместо препаратов, которые борются с отдельными симптомами болезни и которые необходимо принимать длительно (порой в течение всей жизни), приходят качественно иные методы лечения, направленные на восстановление биологической структуры и функции различных тканей и органов, что в дальнейшем позволяет обходиться без применения каких-либо лекарственных средств.
Основная проблема мировой офтальмологии заключается в ограниченном восстановлении тканей глаза после каких-либо повреждений.
Специалисты ВОЗ прогнозируют, что в течение ближайшего десятилетия количество пациентов, получающих лечение с использованием клеточных технологий, возрастет до 70 %.
В качестве факта, подтверждающего данный прогноз, указывается на заключение весной 2009 года лицензионного соглашения между Университетским колледжем Лондона (University College London UCL)и компанией «Пфайзер», касающегося разработки и создания новых лекарственных средств на основе применения эмбриональных стволовых клеток для лечения возрастных дегенеративных заболеваний сетчатки. Компании заявили о том, что к 2013 году планируется создание эффективной лекарственной формы на основе стволовых клеток для лечения ВМД.
Усилия специалистов в области регенерационной медицины направлены на изменение хода восстановительных процессов в тканях и органах после различных заболеваний и травм. Все чаще для лечения интеркуррентных офтальмологических патологий применяются стволовые клетки, как собственные, так и донорские.
Уникальной особенностью стволовых клеток является их способность в зависимости от микроокружения превращаться в совершенно разные по структуре и функции клетки различных органов и тканей организма. Стромальные стволовые клетки, по сути, являются неким стратегическим запасом, который организм использует для восстановления в случае непредвиденного «сбоя».
Наибольшее количество стромальных стволовых клеток находится в костном мозге.
Методы микрохирургической клеточной трансплантологии с использованием стволовых клеток позволяют достигнуть значительного прогресса при лечении таких патологий, как возрастная макулодистрофия, атрофия зрительного нерва, пигментная дегенерация сетчатки.
Такие методы лечения являются одновременно высокотехнологичными и мало травматичными, они могут проводиться амбулаторно и в целом хорошо переносятся пациентами.
Вследствие проведенного лечения происходит активация собственных возможностей к регенерации различных тканей, в том числе нервной ткани и сосудов глаз, что способствует стойкому улучшению зрения.
Отечественными учеными еще в 2008 году впервые в мире был разработан и зарегистрирован комплекс уникальных биотехнологий на основе офтальмологических операций, позволяющий вернуть зрение многим пациентам, ранее обреченным на слепоту или слабовидение в связи с:
Благодаря этим методам ученым удалось достичь значительного прогресса и улучшения зрения на тех стадиях заболеваний, при которых ранее доступные способы терапии считались малоэффективными либо вовсе бесперспективными.
Источник: http://eyeshelp.ru/articles/133/
Имплантация роговицы – подробная информация об операции
Некоторые офтальмологические заболевания и травмы лечатся только с помощью хирургического вмешательства. Так, в некоторых случаях спасением глаза может стать имплантация роговицы или кератопластика – операция по замене поврежденного участка донорским имплантатом.
Классификация операций по пересадке роговой оболочки
Трансплантация роговицы имеет следующую классификацию:
- Аутокератопластика – пересадка роговой оболочки со здорового глаза на больной.
- Ксентрасплантация (гетеропластика) – имплантация тканей между разными биологическими видами.
- Аллопластика (гомопластика) – пересадка материала другого генетического происхождения.
- Эксплантация (аллотрансплантация) – имплантация небиологического субстрата.
Также кератопластика может быть тотальной (удаляется вся роговица и подшивается новая соответствующих размеров); субтотальной (удаляется и подшивается только часть); частичной (удаляется и замещается участок диаметром 4-6 мм) и пр.
Традиционные и новые методы трансплантации
Обычная пересадка проводится с помощью скальпеля. После такого вмешательства на месте крепления имплантата остаются заметные швы, что приводит к искажению формы роговицы и снижению качества зрения. Также после операции требуются длительная реабилитация и постоянное наблюдение у врача. Еще один недостаток традиционной имплантации – остаточный трудно корректирующийся астигматизм.
Альтернативой скальпелю является лазер. Сверхточное и чувствительное оборудование позволяет проводить малотравматичные микрохирургические вмешательства.
Их преимущества – сравнительно быстрая реабилитация, минимум швов и неприятных ощущений. Недостаток – высокая цена.
Что в Москве, что в Израиле, она зависит от тяжести поражения, сопутствующих заболеваний, видов обследования и сложности работы хирурга. В среднем такая операция может обойтись в 20 тыс.$.
Стоимость операции зависит и от целей. Они могут быть такими:
- Улучшение зрения, удаление бельма (оптическая имплантация).
- Исправление нарушений рефракции (рефракционная).
- Устранение стафиломы или скрытие дефекта (тектоническая).
- Предотвращение перфорации при дистрофии роговой оболочки (профилактическая).
- Лечение глазных заболеваний (терапевтическая).
- Обогащение бельма элементами роговицы (мелиоративная).
- Устранение дефектов (косметическая).
Показаниями же могут служить глазные травмы, инфекции, тяжелые заболевания и деформация роговицы (кератоконус и т.п.).
Этапы имплантации
Конечно, все начинается с обследования, постановки диагноза и уточнения необходимости оперативного вмешательства. Затем выбирается имплантат. Он может быть донорским или искусственным. Далее:
- Общий наркоз.
- Иссечение поврежденной роговицы лазерным лучом.
- Пересадка имплантата.
- Сшивание разрезов сверхтонкой синтетической саморассасывающейся нитью.
- Введение под конъюнктиву противовоспалительных препаратов.
Пересадка роговицы глаза длится примерно 1,5 часа. После завершения операции проверяется равномерность пришивания. Поверхность новой роговицы должна быть ровной, напоминающей правильную сферу. Проверка проводится с помощью кератоскопа. В зависимости от результатов может понадобиться подтяжка или ослабление швов.
Донорская или искусственная роговица?
Раньше пересаживали только донорскую роговицу. Она берется от умерших людей, плодов и новорожденных. Для ее трансплантации не требуется соответствие по группе крови, главное – качество и отсутствие инфекций.
Была разработана и искусственная роговица, не уступающая по структуре и свойствам натуральной. Изготавливается имплантат из акрила или гидрогеля, материалов отлично совмещающихся с тканями человека. Преимущества искусственных субстратов: отсутствие необходимости ждать донора, минимальные риски отторжения и меньший срок привыкания.
Подбор имплантата осуществляется в соответствии с индивидуальными параметрами глаза больного. Это могут быть:
- Донорская роговица.
- Сочетание донорских и искусственных материалов – имплантат, покрытый тканями больного. Это способствует быстрому заживлению и привыканию.
- Гидрогелевый протез.
- Искусственно выращенный человеческий коллаген. Он стимулирует собственные клетки больного к восстановлению. Применяется при поверхностных повреждениях.
- Акриловая роговица.
Что лучше — мы не можем сказать. Это дело профессиональных врачей.
Послеоперационный период и возможные осложнения
После кератопластики важно не допускать внешнего воздействия на оперированный глаз. Поэтому он закрывается марлевой повязкой, которую нужно носить в течение 1-5 недель. Для ускорения заживления и предотвращения отторжения назначаются различные глазные капли, гели и мази. Препараты, схема и срок их применения определяется врачом. Обычно такая реабилитация занимает не меньше 2 месяцев.
В роговице нет кровеносных сосудов, но процесс рубцевания длится очень долго. Это увеличивает риск расхождения швов, поэтому следует избегать тяжелой физической работы и бережно относиться к больному глазу. Швы снимаются в среднем через 8-12 месяцев.
В принципе, осложнения после имплантации роговицы случаются редко, но все же бывают. Это могут быть: кровотечение, разрыв или расхождение шва, инфицирование раны, последствия наркоза.
Также есть опасность вытекания внутриглазной жидкости наружу, понижения или повышения внутриглазного давления, развития катаракты или отслоения сетчатки. Основным же осложнением является отторжение пересаженной роговицы (20% из всех случаев).
Процесс сопровождается сильным покраснением глаза и помутнением имплантата.
В целом замена роговой оболочки проходит успешно. У большинства прооперированных людей улучшается зрение и качество жизни, поэтому если возникла необходимость имплантации, не стоит бояться – ведь ценнее зрения у нас практически ничего нет.
Видео не для слабонервных (может пригодиться студентам) — «Имплантация интрастромального роговичного кольца Миоринг при кератоконусе»:
А что вы думаете по этому поводу? Поделитесь своими мыслями в комментариях – это интересно другим читателям!
Источник: http://ZorSokol.ru/problemy/implantaciya-rogovicy.html
Клеточные технологии в офтальмологии
Невзирая на ту причину, которая привела к появлению изменений в структуре органов зрения, происходящие в тканях патологические процессы, как правило, типичны и являют собой фиброз, патологическую регенерацию, дистрофию или воспалительные изменения тканей глаза.
Для целого ряда глазных патологий на данный момент не существует патогенетически обусловленных методов лечения, из-за чего наблюдается крайне низкая эффективность терапии и рост инвалидизации пациентов.
Однако, применение клеточных технологий в офтальмологии сделало революцию в этой области.
Высоты, которых достигла современная наука, на сегодняшний день позволяют использовать фундаментальные новейшие знания для регенерации тканей и органов человеческого организма при терапии интеркуррентных сложнейших болезней.
Можно сказать, что меняется общий подход к лечению заболеваний: вместо применения препаратов, помогающих устранить отдельные симптомы и которые следует принимать на протяжении продолжительного периода времени, появляются качественно отличные методы лечения, при помощи которых восстанавливаются функции и биологическая структура различных органов и тканей, что позволяет обойтись без дальнейшего применения каких-либо медикаментозных препаратов.
Главная проблема всей офтальмологии в том, что ткани глаза после повреждений могут восстанавливаться только в ограниченном объеме.
Специалисты прогнозируют, что уже в ближайшие годы доля пациентов, которые будут получать лечение, использующее достижения в области клеточных технологий, вырастет до 70%.
Данное утверждение вовсе не голословно – одним из фактов, которые его подтверждают, является заключенное весной 2009 года соглашение между компанией «Пфайзер»и Университетским колледжем Лондона.
Оно касается исследований в области синтеза новых лекарственных препаратов на основе стволовых эмбриональных клеток для терапии дегенеративных возрастных болезней сетчатки. Обе компании сделали заявление, что уже к 2013 году они планируют синтезировать лекарственную эффективную форму для лечения ВМД на основе стволовых клеток.
Усилия ученых-исследователей в области регенерационного направления медицины направлены на управление ходом регенеративных процессов в органах и тканях после различных болезней и травм. Все больше для терапии офтальмологических интеркуррентных патологий применяют как донорские, так и собственные стволовые клетки.
Особенность стволовых клеток, из-за которой возможно их применение при лечении заболеваний, состоит в том, что они могут преобразовываться в самые разные по функциям и структуре клетки, делая это в зависимости от того, где они расположены.
Стволовые стромальные клетки по своей сути являются своего рода стратегическим запасом организма, который используется при различных травмах и сбоях. Больше всего стромальных клеток располагается в костном мозге.
Методики клеточной микрохирургической трансплантологии, использующие данные клетки, могут помочь в достижении существенного прогресса при терапии таких патологий как атрофия зрительного нерва, возрастная макулодистрофия, пигментная дегенерация сетчатки.
Подобные методики лечения являются малотравматичными и высокотехнологичными, могут быть проведены в амбулаторных условиях и неплохо переносятся больными.
В результате проведенной терапии происходит активация регенерационных способностей различных тканей, в том числе ткани сосудов и нервов глаз, что приводит к улучшению зрения.
Российскими учеными еще в 2008 году был разработан уникальный комплекс биотехнологий, который при использовании его в офтальмологических операциях, способен вернуть зрением многим больным, которые ранее были бы обречены на слабовидение или даже слепоту из-за:
- Астигматизма, миопии, кератоконуса, дальнозоркости;
- Увеитов, иридоциклитов, влажной и сухой формы макулодистрофии;
- Помутнения роговицы в результате травмы, ожога или воспаления;
- Глаукомы, атрофии зрительного нерва, ВМД;
- Тромбоза сосудов сетчатки, внутриглазного кровоизлияния, диабетической ретинопатии.
При помощи данных методов медикам удается достичь улучшения зрения пациента при таких заболеваниях, при каких ранее использовавшиеся способы лечения были неэффективны или малоэффективны.
Источник: https://medbook.propto.ru/medical/kletochnye-tehnologii-v-oftalmologii
Пленка из здоровых клеток роговицы вернет зрение миллионам людей
Ученые из Австралии разработали метод лабораторного выращивания клеток роговицы на тонком слое прозрачной пленки. Пленочный имплантат затем вживляется в глаз и восстанавливает пациенту зрение, утраченное вследствие повреждения роговой оболочки.
Метод, который успешно зарекомендовал себя в исследованиях на животных, имеет большой потенциал. Благодаря данной разработке станут более доступны роговичные трансплантаты, а это значит, что около 10 миллионов человек, проживающих в разных уголках мира, смогут стать здоровыми и изменить свою жизнь.
“Мы считаем, что разработанный нами новый метод лечения работает лучше, чем пересаженные донорские роговицы.
У нас есть надежда, что через некоторое время в офтальмологической трансплантологии (и не только) будут использоваться собственные клетки пациента, что значительно снизит риск отторжения ткани” – говорит инженер-биомедик Беркай Озчелик (Berkay Ozcelik), который руководит исследованием, проводимым в Университете Мельбурна. На данном этапе необходимо продолжать испытания. Результаты лечения глаз у пациентов-людей можно будет увидеть уже в следующем году.
Роговица – это наружный прозрачный слой глазного яблока. Для сохранения здорового состояния роговая оболочка должна оставаться влажной и прозрачной. Но процессы старения, болезни и травмы могут привести к ее повреждению. Оболочка отекает, мутнеет, а затем у человека наблюдается быстрое ухудшение зрения.
В самых серьезных случаях пациентам требуется пересадка роговицы, взятой от донора. Однако в настоящее время наблюдается острый дефицит подобных трансплантатов.
Только в США в 2014 году было проведено более 47000 операций по трансплантации роговицы, но спрос на такие операции в глобальном масштабе существенно превышает предложение.
К тому же, в послеоперационный период существует риск отторжения пересаженных от донора тканей и развитие различных осложнений. По этой причине пациентам приходится принимать вредные для здоровья стероидные препараты.
“Проблема донорской ткани заключается в том, что весь процесс от обработки, забора клеток от пациентов, хранения и последующей трансплантации может иметь пагубные последствия для самих клеток” – объясняет Озчелик корреспонденту издания International Business Times Леа Суруге (Lea Surugue). – “Существует потенциальный риск передачи заболеваний и риск отторжения тканей, так как, по сути, осуществляется пересадка инородного тела”.
Пленка, которую создал Озчелик и его коллеги-ученые, поможет избавиться от таких проблем. Новый метод до сих пор проходил испытание на овцах.
Сначала у них брали образцы клеток роговицы, затем помещали их на синтетическую пленку, где размножали и выращивали. После этого регенерированные клетки возвращали в глаз, только в еще больших количествах.
Пересаженные ткани восстанавливали функции увлажнения роговицы, тем самым поддерживая ее здоровье и прозрачность.
В сопроводительном пресс-релизе сообщается, что созданная учеными гидрогелевая пленка позволяет выращивать клетки роговицы в лаборатории. Когда имплантат готов, его помещают на внутреннюю поверхность роговицы пациента через очень маленький разрез.
Гидрогелевая пленка тоньше человеческого волоса, ее толщина составляет всего 50 микрометров. Как только имплантированные клетки восстанавливают роговицу глаза до здорового состояния, пленка начинает разрушаться и через два месяца полностью исчезает.
Важно то, что при использовании пленки риск развития воспаления в глазу минимален. Новые материалы не вызывают никакой негативной реакции со стороны человеческого организма. Никакого отторжения тканей не происходит. Следовательно, можно продолжать научные исследования и подумать о других способах применения пленки.
Преимущество пленочного имплантата состоит не только в устранении риска передачи заболеваний и отторжения тканей. На пленке также можно выращивать здоровые клетки роговицы, предназначенные сразу для нескольких реципиентов.
По словам Беркая Озчелика, разработанная им методика позволяет использовать клетки роговицы, взятые от одного донора, и пересадить их, к примеру, двадцати пациентам. А все потому, что клетки культивируются на пленке, и их количество заметно увеличивается.
Кстати, подобные методы восстановления здоровой функции роговицы уже использовались учеными ранее. В начале 2016 года специалисты из Японии и Великобритании имплантировали клетки роговицы человека в глаза кроликов, у которых была повреждена роговая оболочка. Ученым удалось добиться отличных результатов и восстановить зрение животным.
Ожидается, что клинические испытания гидрогелевой пленки Беркая Озчелика начнутся в следующем году. И, хотя слишком рано говорить о том, что положительные результаты, достигнутые в испытаниях на животных, будут иметь такой же успех и для людей, можно не сомневаться в том, что данный метод имеет очень большие перспективы.
Может быть, уже совсем скоро миллионы пациентов, имеющих проблемы со зрением из-за болезней и повреждения роговицы, смогут вернуть себе здоровье и наслаждаться полноценной жизнью!
Открыть счет для торговли акциями высокотехнологичных компаний
Будьте в курсе всех важных событий United Traders — подписывайтесь на наш телеграм-канал
Источник: https://utmagazine.ru/posts/19154-plenka-iz-zdorovyh-kletok-rogovicy-vernet-zrenie-millionam-lyudey